Содержание
- 2. Програма ВООЗ “Здоров’я для всіх на ХХІ століття” Усвідомлення здоров’я як одного з найважливіших прав людини
- 3. Загальні принципи терапії цукрового діабету 1. Цільові параметри глікемічного контролю (компенсація діабету); 2. Нормалізація маси тіла;
- 4. Стандарти глікемічного контролю (компенсації цукрового діабету) IDF, ADA, EASD, 2009 Глікований гемоглобін 6,5 – 7% Глюкоза
- 5. Методи лікування цукрового діабету типу 1 Інсулінотерапія Раціональне харчування Фізичні навантаження Навчання, самоконтроль та психологічна підтримка
- 6. Раціональне харчування цукрового діабету Фізіологічна за складом продуктів (вуглеводи 55-60%, білки 15-20%, жири 20-25%); Ізокалорійна при
- 7. ФІЗИЧНІ НАВАНТАЖЕННЯ Вплив фізичних навантажень: - покращання чутливості до інсуліну з \ без втрати маси тіла;
- 8. Режим фізичних навантажень: - ризик гіпоглікемії підвищується впродовж тяжкого і тривалого фізичного навантаження і в найближчі
- 9. Показання до інсулінотерапії Цукровий діабет типу 1 незалежно від віку; Кетоацидоз та діабетичні коми(кетоацидотична, гіперосмолярна); Значна
- 10. Вони відкрили інсулін (З книги M. Bliss “The Discovery of Insulin”, Canada, McClelland & Stewart Inc,
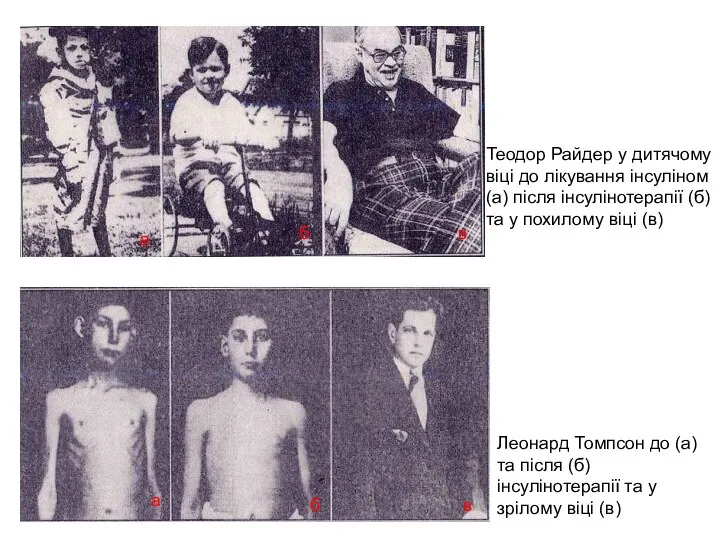
- 11. Теодор Райдер у дитячому віці до лікування інсуліном (а) після інсулінотерапії (б) та у похилому віці
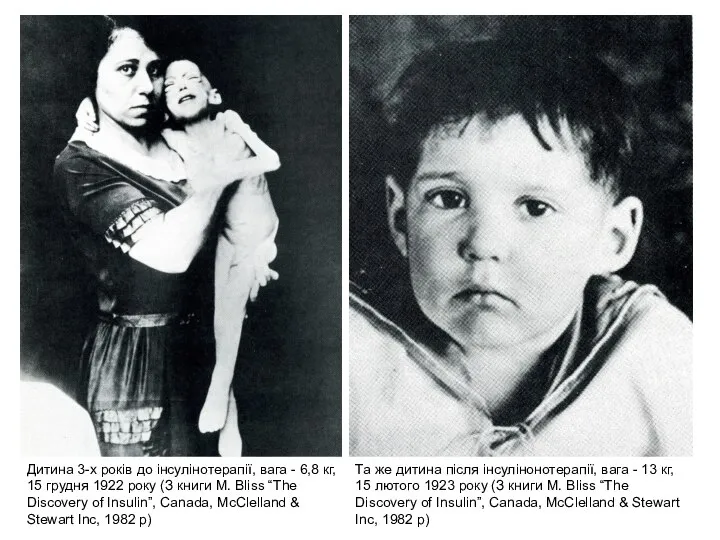
- 12. Дитина 3-х років до інсулінотерапії, вага - 6,8 кг, 15 грудня 1922 року (З книги M.
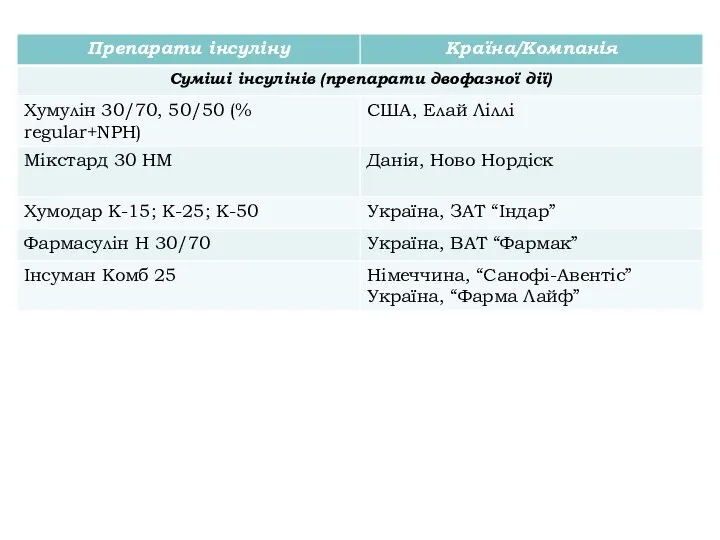
- 13. Характеристика основних препаратів інсуліну
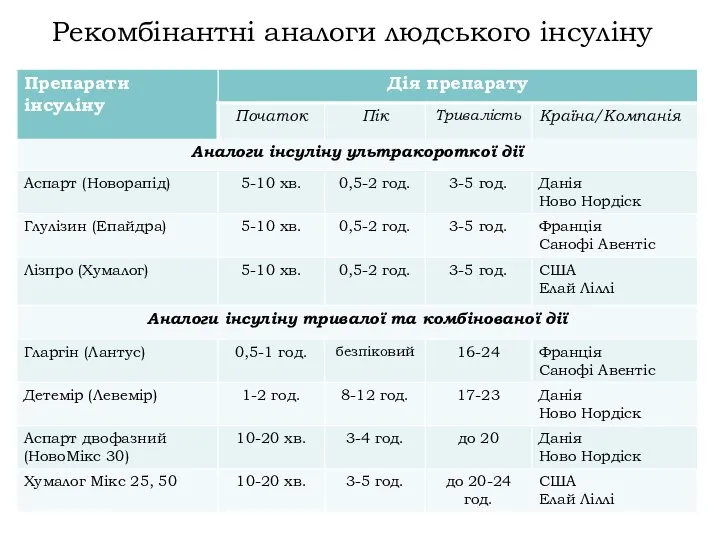
- 15. Рекомбінантні аналоги людського інсуліну
- 16. Методи терапії цукрового діабету типу 1 (ADA, 2009) Багаторазові ін′єкції базального та прандіального інсуліну або підшкірні
- 17. Методика інсулінотерапії Традиційна інсулінотерапія: Мінімальна кількість ін′єкцій (частіше двічі на день). Показана розумово неповноцінним, психічно хворим
- 18. Помпова інсулінотерапія Показання: гіпоглікемії: часті, важкопрогнозовані, приховані, безсимптомні; декомпенсація цукрового діабету, поганий глікемічний контроль HbA1C >
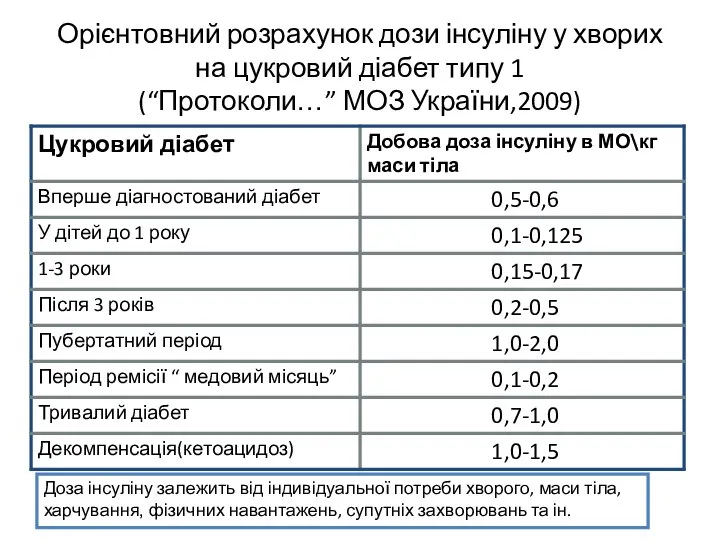
- 19. Орієнтовний розрахунок дози інсуліну у хворих на цукровий діабет типу 1 (“Протоколи…” МОЗ України,2009) Доза інсуліну
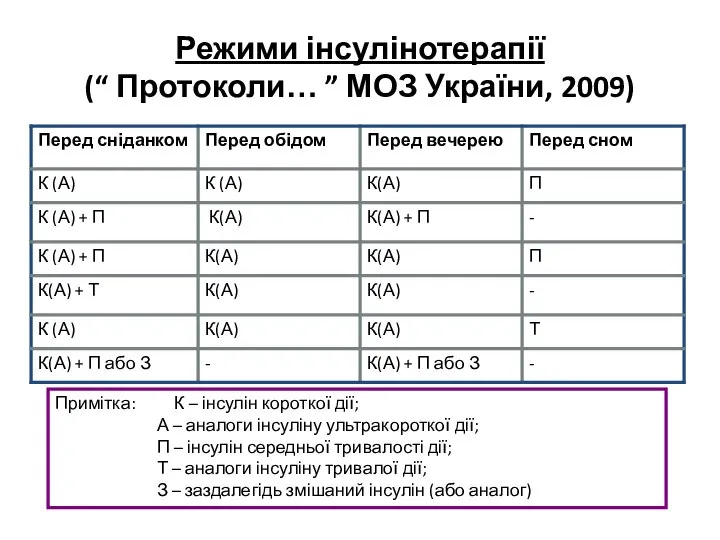
- 20. Режими інсулінотерапії (“ Протоколи… ” МОЗ України, 2009) Примітка: К – інсулін короткої дії; А –
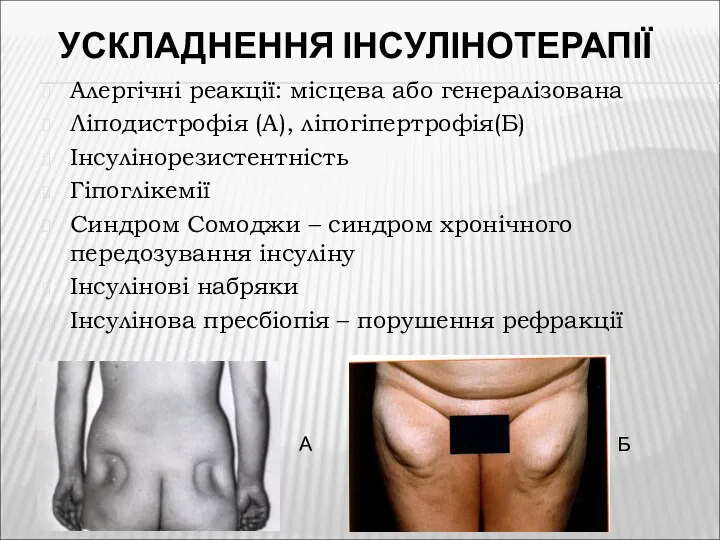
- 21. УСКЛАДНЕННЯ ІНСУЛІНОТЕРАПІЇ Алергічні реакції: місцева або генералізована Ліподистрофія (А), ліпогіпертрофія(Б) Інсулінорезистентність Гіпоглікемії Синдром Сомоджи – синдром
- 22. Вони хворіли на цукровий діабет Жан Поль Сезанн Жюль Верн Джакомо Пучіні Герберт Уеллс Ернест Хемінгуей
- 23. Цукровий діабет типу 2: методи лікування Раціональне харчування Фізичне навантаження Пероральні цукрознижувальні препарати Інсулінотерапія Навчання та
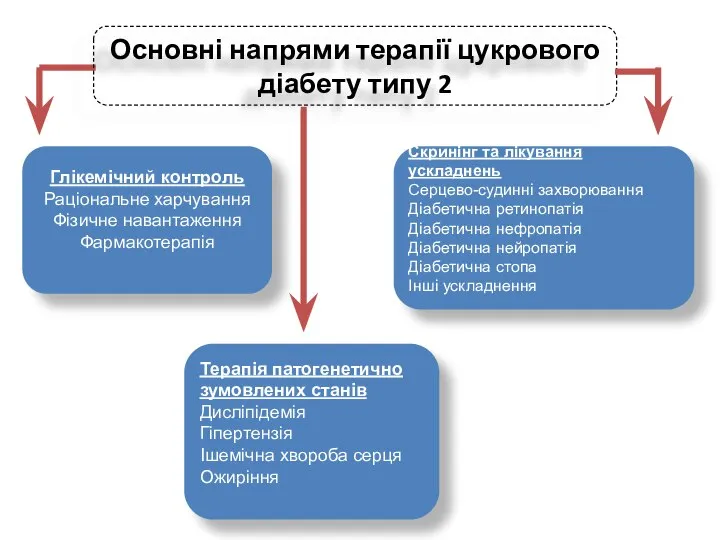
- 24. Основні напрями терапії цукрового діабету типу 2 Скринінг та лікування ускладнень Серцево-судинні захворювання Діабетична ретинопатія Діабетична
- 25. Клінічний протокол медичної допомоги хворим на цукровий діабет типу 2 (Наказ МОЗ України від 21.12.2012 року
- 26. Пероральні цукрознижувальні препарати I. Секретагоги інсуліну 1. Похідні сульфонілсечовини – стимулюють секрецію інсуліну: - 1 генерація:
- 27. Характеристика секретагогів інсуліну
- 28. Побічні реакції пероральних цукрознижуючих засобів Препарати сульфонілсечовини - Гіпоглікемічні стани -Збільшення маси тіла - Гіпонатріємія Постпрандіальні
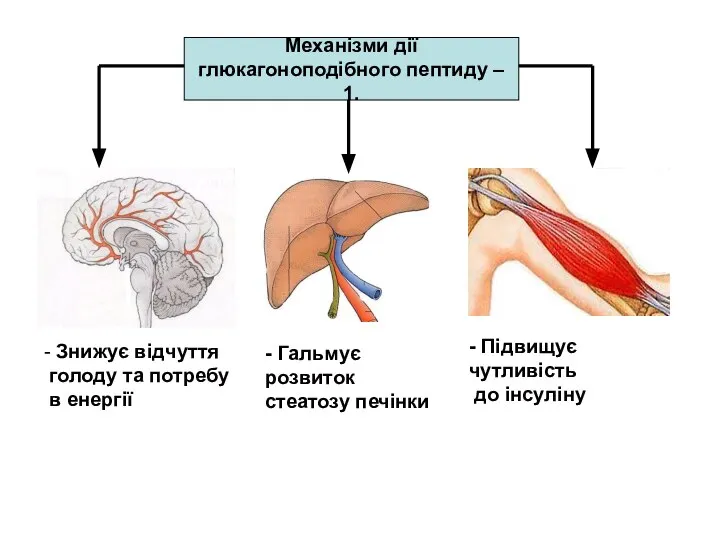
- 29. Механізми дії глюкагоноподібного пептиду – 1. - Знижує відчуття голоду та потребу в енергії - Гальмує
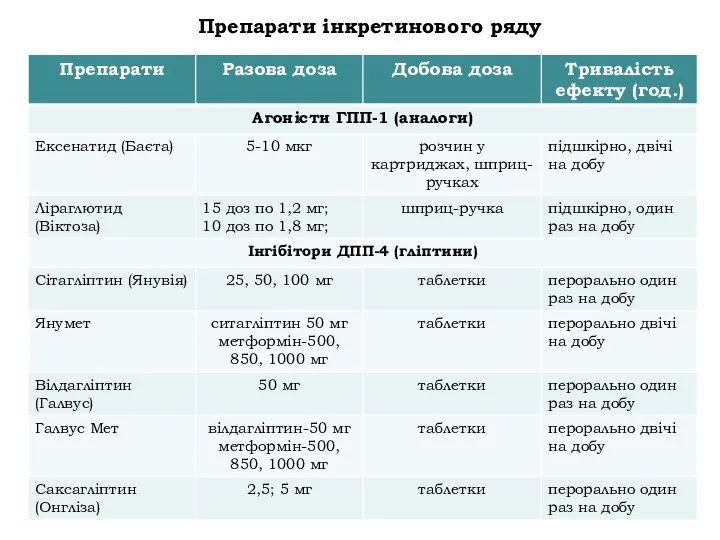
- 30. Препарати інкретинового ряду
- 31. Депагліфлозин – потужний селективний інгібітор натрій-глюкозного транспортера в нирках людини. Депагліфлозин знижує рівень глюкози крові шляхом
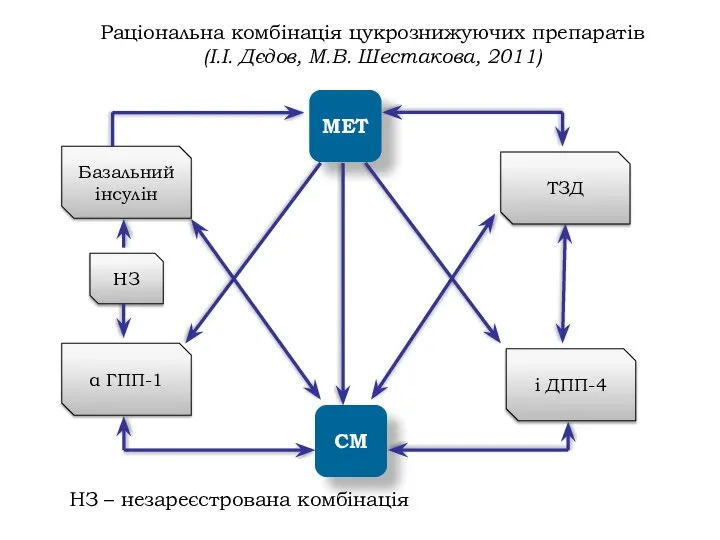
- 32. Раціональна комбінація цукрознижуючих препаратів (І.І. Дєдов, М.В. Шестакова, 2011) МЕТ СМ Базальний інсулін α ГПП-1 НЗ
- 33. Показання до інсулінотерапії при ЦД типу 2 (ADA, 2009) 1. Неефективність раціонального харчування, фізичних вправ та
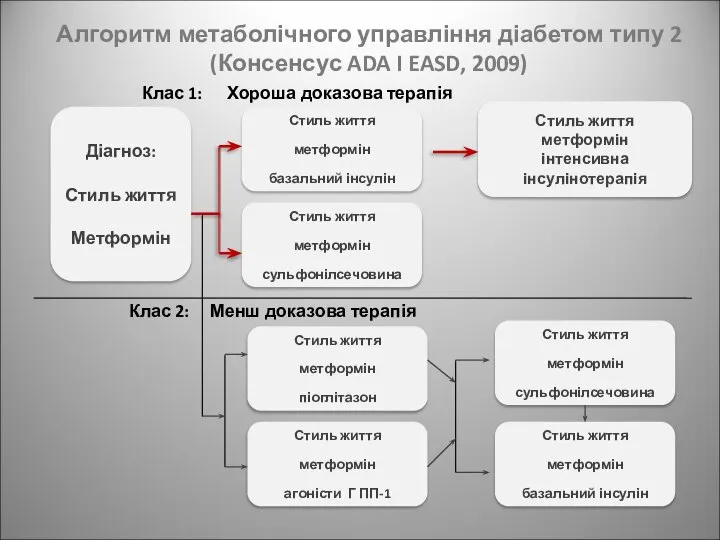
- 34. Алгоритм метаболічного управління діабетом типу 2 (Консенсус ADA I EASD, 2009) Діагноз: Стиль життя Метформін Клас
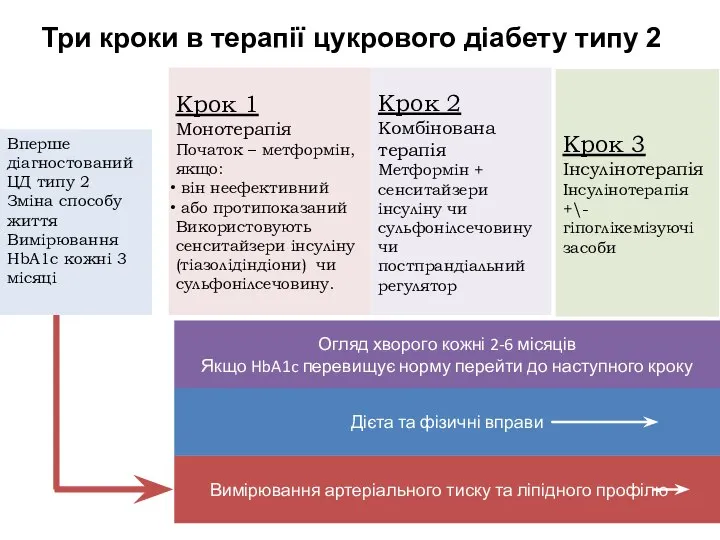
- 35. Вимірювання артеріального тиску та ліпідного профілю Дієта та фізичні вправи Вперше діагностований ЦД типу 2 Зміна
- 37. Скачать презентацию





















 Вариатор. Что такое вариатор?
Вариатор. Что такое вариатор? Официальный Сайт О.С. Сухарева Подготовила : Сушкова Н.
Официальный Сайт О.С. Сухарева Подготовила : Сушкова Н. Презентация "Роль денег в экономике" - скачать презентации по Экономике
Презентация "Роль денег в экономике" - скачать презентации по Экономике Архитектура Санкт-Петербурга
Архитектура Санкт-Петербурга Теория разделения властей в современной России
Теория разделения властей в современной России Представление информации
Представление информации  Ценообразование в строительстве
Ценообразование в строительстве Лечебная физкультура в школе
Лечебная физкультура в школе Классификатор взрывоопасных предметов. ОАО «Северсталь» ЧП ССВЧМ
Классификатор взрывоопасных предметов. ОАО «Северсталь» ЧП ССВЧМ Windows Vista
Windows Vista Отраслевые особенности инженерно-технической безопасности. Взаимодействие частных и государственных институтов
Отраслевые особенности инженерно-технической безопасности. Взаимодействие частных и государственных институтов Проблеми перекладу англійської військової термінології українською мовою
Проблеми перекладу англійської військової термінології українською мовою Повторение фонетики, словообразования, морфологии 4класс Учитель: Юмашева О.М.
Повторение фонетики, словообразования, морфологии 4класс Учитель: Юмашева О.М. Оранжевые революции. Цели, технологии, результаты
Оранжевые революции. Цели, технологии, результаты Презентация на тему: САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКОЕ СОСТОЯНИЕ НАСЕЛЕНИЯ
Презентация на тему: САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКОЕ СОСТОЯНИЕ НАСЕЛЕНИЯ  Мастер общестроительных работ. Основы материаловедения. Природные каменные материалы и изделия
Мастер общестроительных работ. Основы материаловедения. Природные каменные материалы и изделия Применение контрольно-кассовой техники в аптеке
Применение контрольно-кассовой техники в аптеке Обзор культурных событий села Елань 2017
Обзор культурных событий села Елань 2017 Возникновение искусства и религиозных верований Домашняя работа: Параграф 3 Вопрос 2,3 письменно Понятия выучить
Возникновение искусства и религиозных верований Домашняя работа: Параграф 3 Вопрос 2,3 письменно Понятия выучить К какому жанру относится данная картина?
К какому жанру относится данная картина? Татьянин день
Татьянин день Как жить в мире с родителями? Классный час
Как жить в мире с родителями? Классный час «Квотирование товаров как мера нетарифного регулирования внешней торговли товарами» Выполнила: Студентка V курса Группы ДС 02.2 З
«Квотирование товаров как мера нетарифного регулирования внешней торговли товарами» Выполнила: Студентка V курса Группы ДС 02.2 З Object oriented programming in python
Object oriented programming in python Роль информации в управлении
Роль информации в управлении законы теплообмена
законы теплообмена  Сау Паротурбинным генератором
Сау Паротурбинным генератором Строительство фонтана
Строительство фонтана