Содержание
- 2. Две задачи антибиотикотерапии Тактическая – вылечить конкретного больного Стратегическая – предупредить формирование полирезистентной микрофлоры «Нейрореанимация –
- 3. Центральное противоречие АБ терапии – антибиотики широкого спектра Широкий спектр антибактериальной терапии – путь к спасению
- 4. Парадоксально, но факт… Чем больше выживает больных в остром периоде ЧМТ или инсульта... ...тем больше их
- 5. Парадоксально, но факт… Чем ниже уровень здравоохранения, чем меньше актуальность проблемы В Европе ситуация хуже, чем
- 6. Инфекции – смерть современной медицины Нарастающая полирезистентность микрофлоры – появление мульти- и панрезистентных штаммов: MRSA, VRSA,
- 7. Снижение числа инфекций Оргмеры: чем дольше больной ожидает операции в стационаре, тем больше инфекций Кислород: послеоперационный
- 8. Способы решения проблемы Экстенсивный – новые и хорошо забытые старые АБ Интенсивный – повышение эффективных доз
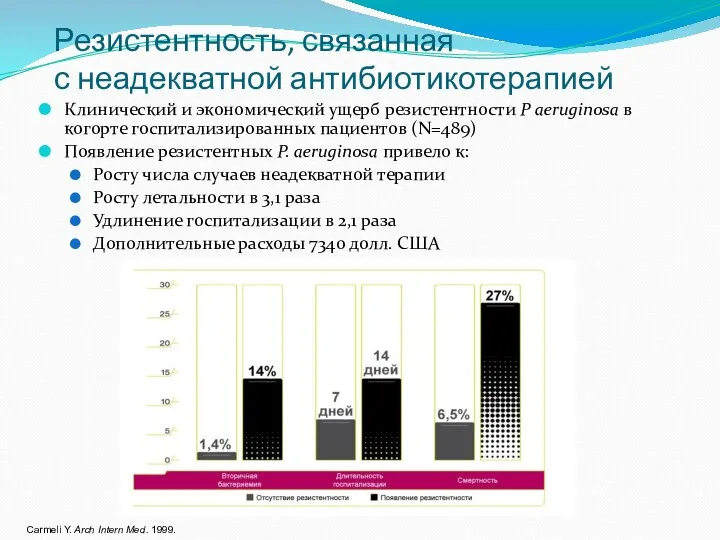
- 9. Резистентность, связанная с неадекватной антибиотикотерапией Клинический и экономический ущерб резистентности P aeruginosa в когорте госпитализированных пациентов
- 10. Как это происходит? Экпоненциальный рост микроорганизмов Частота спонтанных мутаций постоянна Вывод 1 – чем больше микробный
- 11. Экстенсивный путь
- 12. Рабочая классификация Бета-лактамы Пенициллины Цефалоспорины Карбапенемы Фторхинолоны Аминогликозиды Отдельные АБ
- 13. Бета-лактамы Пенициллины – амоксициллин, пиперациллин *, тикарциллин * Цефалоспорины Цеф 1 – цефазолин Цеф 2 –
- 14. Аминогликозиды Амг 1 – не используют Амг 2 – тобрамицин *, гентамицин * Амг 3 –
- 15. Фторхинолоны Фтх 1 – норфлоксацин Фтх 2 - офлоксацин * *, пефлоксацин * *, ципрофлоксацин *
- 16. Отдельные АБ Ванкомицин * * Полимиксин * * * Бисептол * + активен против Sternotrophomonas malt.
- 17. Новые антибиотики Против Грам+ Линезолид (зивокс) * * Эртапенем Кубицин * * Активность против MRSA*
- 18. Новые антибиотики Теория: бета-лактамазы разрушают цефалоспорины и пенициллины Цефаперазон+сульбактам * *(ингибитор бета-лактамаз) Сульперазон, Сульперацеф +антианаэробная активность
- 19. Новые антибиотики Гликоциклины Похожи на тетрациклины - те же побочные эффекты Первый представитель гликоциклинов – тигацил
- 20. Новые антибиотики Новые цефалоспорины – Зинфоро (цефтаролин) * *, цефтобирол (Сeftobirol) * *, активны против MRSA
- 21. Новые антибиотики Разработка новых антибиотиков идет также путем усовершенствования старых препаратов: рифампицин – рифапентин ванкомицин –
- 22. «Старые антибиотики» Полимиксины В и Е * *против неферментирующих Грам – минус бактерий – не такие
- 23. Интенсивный путь Для начала разберемся в микробиологии и фармакологии… ….или зачем реаниматологу минимальная подавляющая концентрация?
- 24. Свойства микроорганизмов Учет природной устойчивости Учет приобретенной устойчивости
- 25. Учет природной устойчивости Грам+ флора устойчива к Цеф 3 Синегнойная палочка устойчива к большинству пенициллинов и
- 26. Учет приобретенной устойчивости Устойчивость Enterobactericea к любому Цеф3 предполагает неэффективность остальных цефалоспоринов (кроме цефепима и цефокситина)
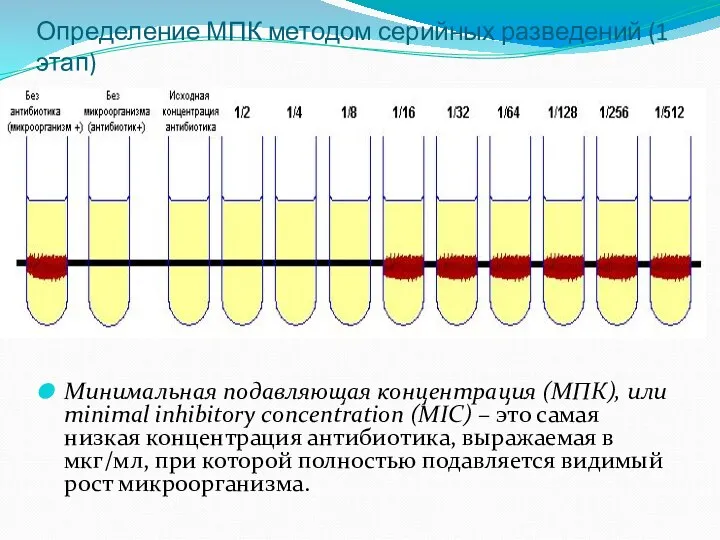
- 27. Определение МПК методом серийных разведений (1 этап) Минимальная подавляющая концентрация (МПК), или minimal inhibitory concentration (MIC)
- 28. Оценка полученной величины МПК (2 этап) Полученную МПК сравнивают со стандартом – предельными МПК антибиотика в
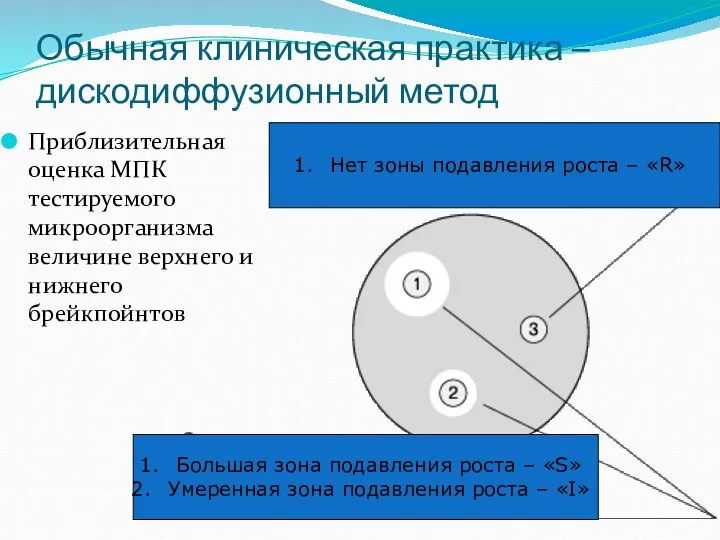
- 29. Оценка полученной величины МПК (2 этап) Две стандартные точки перелома – верхний и нижний брейкпойнты. Величины
- 30. Оценка полученной величины МПК (2 этап) Если для подавления роста тестируемого микроорганизма необходимы концентрации антибиотика, меньшие
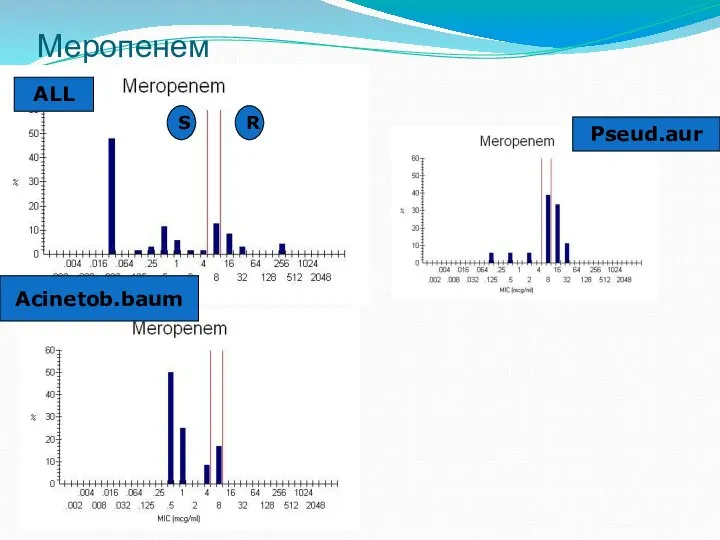
- 31. Меропенем ALL Pseud.aur Acinetob.baum R S
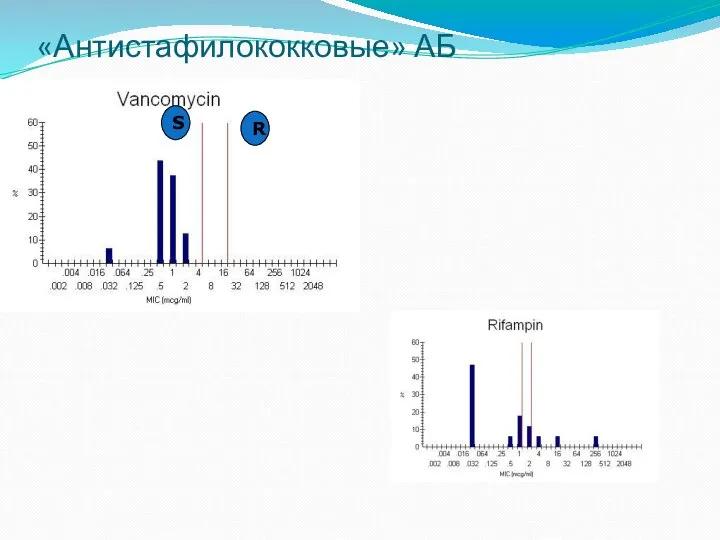
- 32. «Антистафилококковые» АБ R S
- 33. Обычная клиническая практика – дискодиффузионный метод Приблизительная оценка МПК тестируемого микроорганизма величине верхнего и нижнего брейкпойнтов
- 34. Никогда не говори «никогда» …
- 35. 1 предварительный вывод Понятие чувствительности и устойчивости микроорганизма чаще всего условное (как договорились…) Разные микроорганизмы могут
- 36. 2 предварительный вывод Если повысить МПК in vivo, то эффективность АБ-терапии возрастет
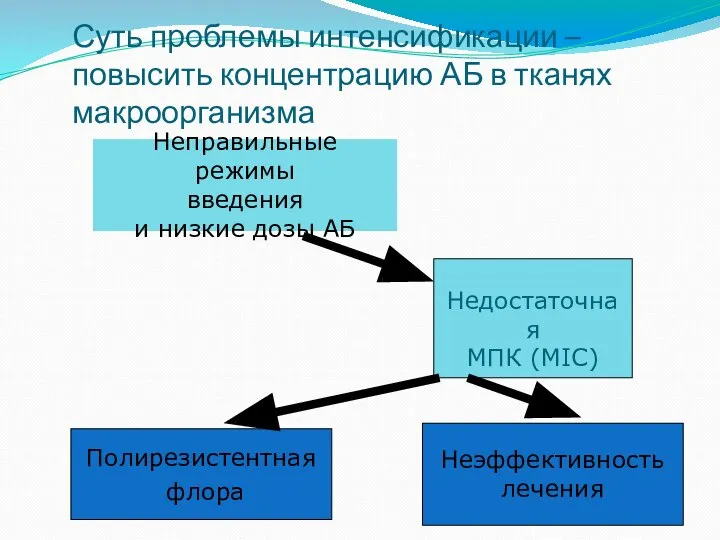
- 37. Суть проблемы интенсификации – повысить концентрацию АБ в тканях макроорганизма Неправильные режимы введения и низкие дозы
- 38. Что делать? Безопасное увеличение концентрации антибиотиков! Учет фармакокинетических свойств Повышение суточных доз
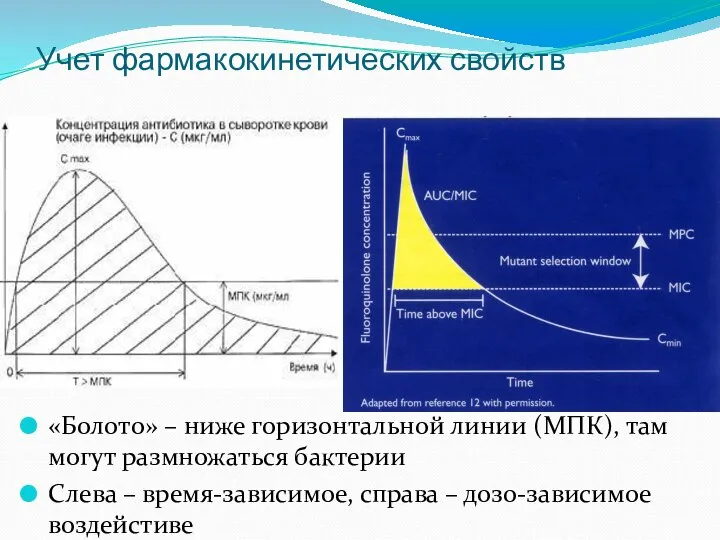
- 39. Немного фармакокинетики Дозо-зависимое воздействие АБ Время-зависимое воздействие АБ Или как самого себя вытащить за волосы из
- 40. Учет фармакокинетических свойств «Болото» – ниже горизонтальной линии (МПК), там могут размножаться бактерии Слева – время-зависимое,
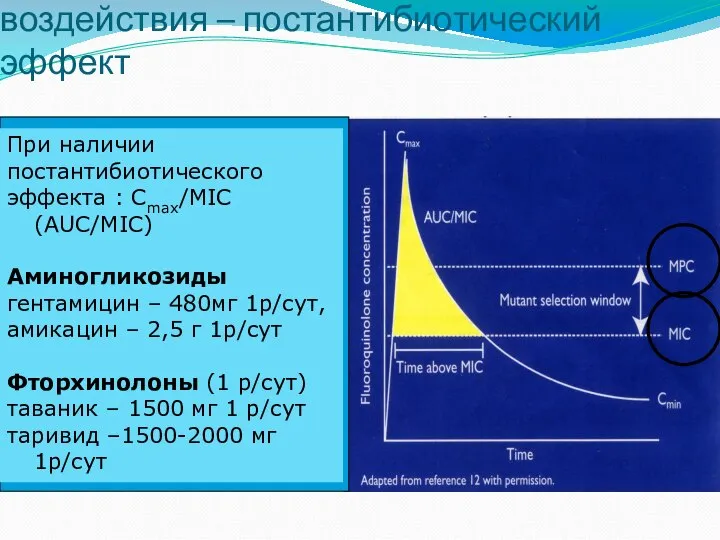
- 41. Биологическая основа дозо-зависимого воздействия – постантибиотический эффект При наличии постантибиотического эффекта : Сmax/MIC (AUC/MIC) Аминогликозиды гентамицин
- 42. Clyde I. Miyagawa. Aminoglycosides in the Intensive Care Unit: An Old Drug in a Dynamic Environment
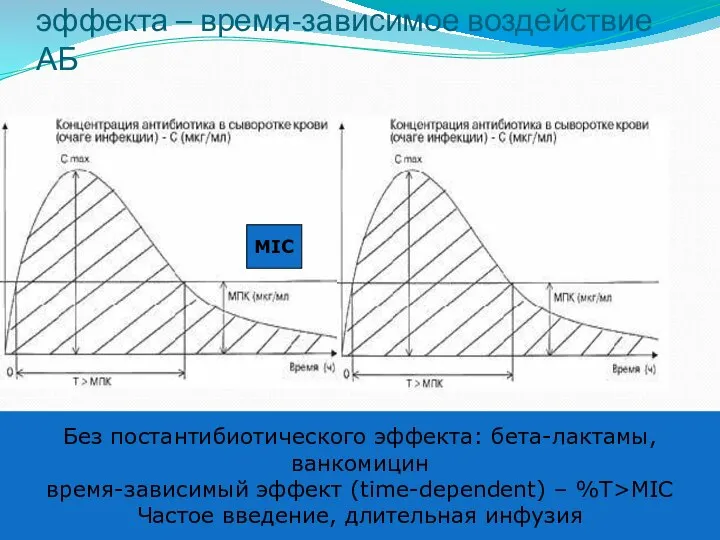
- 43. Нет (или почти нет) постантибиотического эффекта – время-зависимое воздействие АБ Без постантибиотического эффекта: бета-лактамы, ванкомицин время-зависимый
- 44. Карбапенемы – самые эффективные антибиотики!! ???? Лучший АБ спектр (в недавнем прошлом) «Time- dependent effect» в
- 45. Очень важно при использовании карбапенемов… Не потерять темпа в соревновании с микроорганизмами - предупредить формирование резистентности…
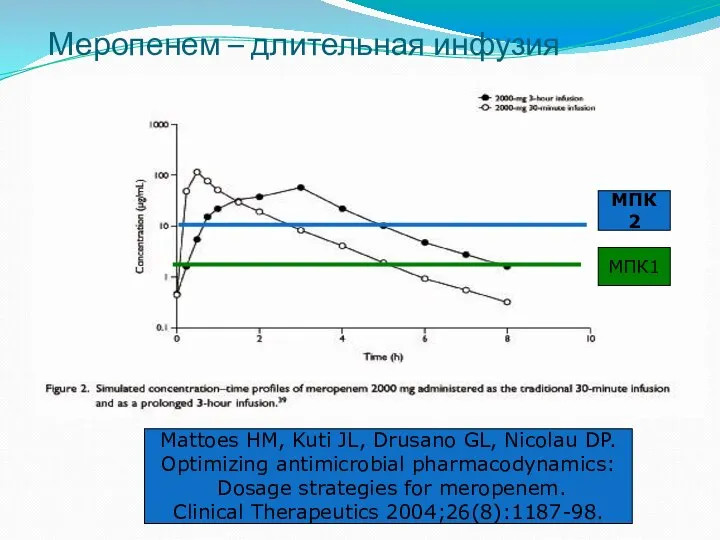
- 46. Меропенем – длительная инфузия Mattoes HM, Kuti JL, Drusano GL, Nicolau DP. Optimizing antimicrobial pharmacodynamics: Dosage
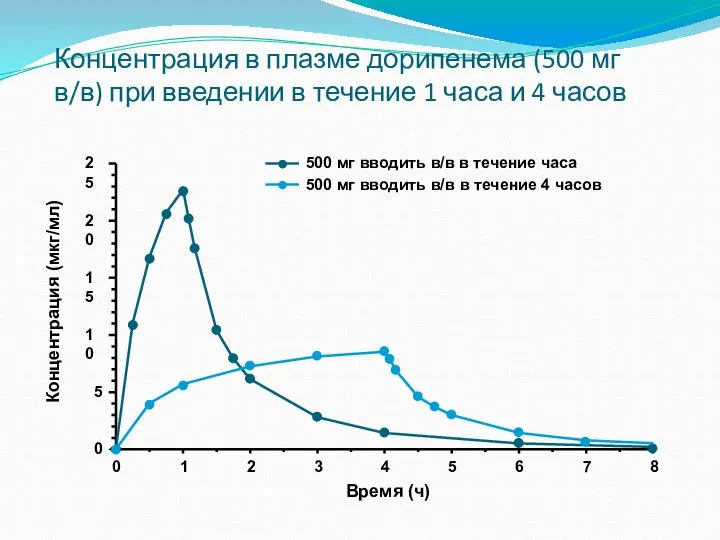
- 47. Концентрация в плазме дорипенема (500 мг в/в) при введении в течение 1 часа и 4 часов
- 48. Повышение суточных доз !? Контроль и профилактика побочных эффектов: лабораторный мониторинг, инфузионная терапия 40-60 мл/кг)
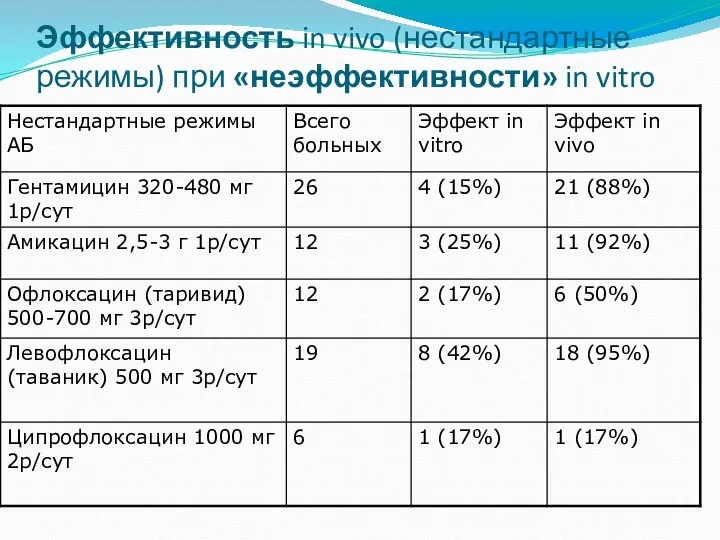
- 49. Эффективность in vivo (нестандартные режимы) при «неэффективности» in vitro
- 50. Повышения эффективности АБ-терапии Резкое расширение к использованию комбинаций АБ для снижения вероятности спонтанных мутаций проблемных микроорганизмов
- 51. 4 тактики антибиотикотерапии Профилактическая (плановые операции в non-emergency hospital) – не путать профилактику и лечение!!! Эскалация
- 52. Меньше антибиотиков? Неинфекционная причина SIRS Ограничить, по-возможности, использование препаратов широкого спектра Не затягивать сроки АБ терапии
- 53. Антигрибковые антибиотики? Нет иммунодефицита – не нужны антигрибковые препараты!!!
- 54. Заключение Или что делать, когда в анализе из баклаборатории нет буковок «Ч» и «S»
- 55. Пути повышения эффективности АБ-терапии Контроль микрофлоры отделения Повышение МПК за счет новых доз и новых режимов
- 57. Скачать презентацию










































 Слюннокаменная болезнь у детей. Ретенционные кисты малых и больших слюнных желез
Слюннокаменная болезнь у детей. Ретенционные кисты малых и больших слюнных желез Соединение костей стопы
Соединение костей стопы Анатомия тазового дна и промежности, анатомические ориентиры. Мышцы тазового дна: их особенности
Анатомия тазового дна и промежности, анатомические ориентиры. Мышцы тазового дна: их особенности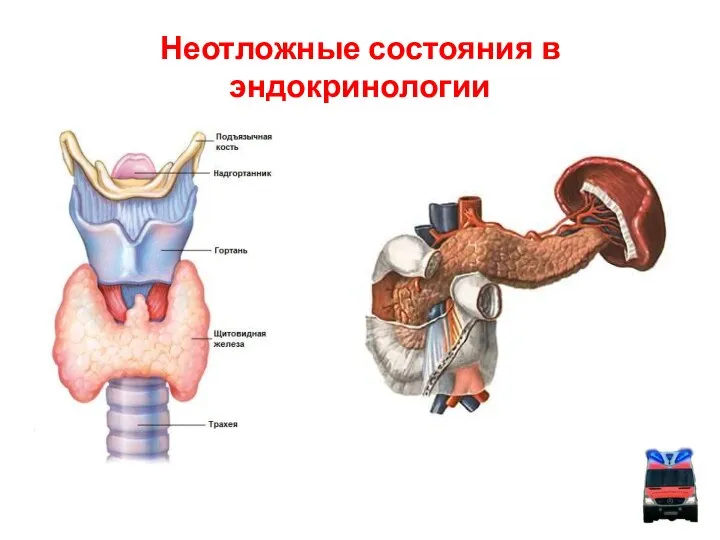 Неотложные состояния в эндокринологии
Неотложные состояния в эндокринологии ЖБА-ның ісіктерінің кешендік еміндегі сәулелік терапия
ЖБА-ның ісіктерінің кешендік еміндегі сәулелік терапия Диатермия Диатермокоагуляция
Диатермия Диатермокоагуляция Основные признаки нарушения здоровья
Основные признаки нарушения здоровья Общая миология. Мышцы головы и шеи
Общая миология. Мышцы головы и шеи Неврологическое обследование: Краниография, ЭЭГ, Эхо-ЭГ, МРТ
Неврологическое обследование: Краниография, ЭЭГ, Эхо-ЭГ, МРТ Основы иммунологии. Антигены
Основы иммунологии. Антигены Участие в консультировании подростков и женщин в постменопаузальном периоде
Участие в консультировании подростков и женщин в постменопаузальном периоде Исследование спектров диффузного отражения кожи
Исследование спектров диффузного отражения кожи Методика проведения искусственного дыхания
Методика проведения искусственного дыхания Биомеханика костей и мышц
Биомеханика костей и мышц Правильное питание
Правильное питание Болезни передаваемые половым путем
Болезни передаваемые половым путем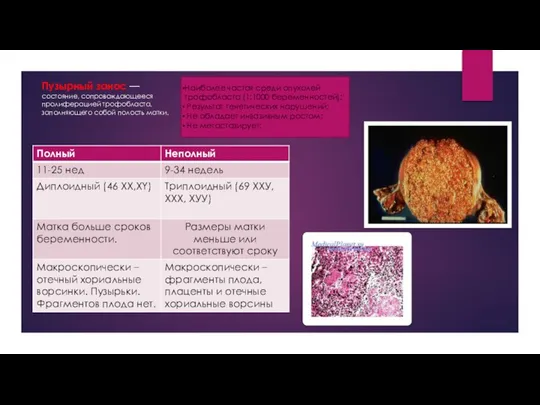 Пузырный занос
Пузырный занос Первая медицинская помощь при переломах
Первая медицинская помощь при переломах Детская речь как предмет научного изучения
Детская речь как предмет научного изучения Качества жизни в современной медицине
Качества жизни в современной медицине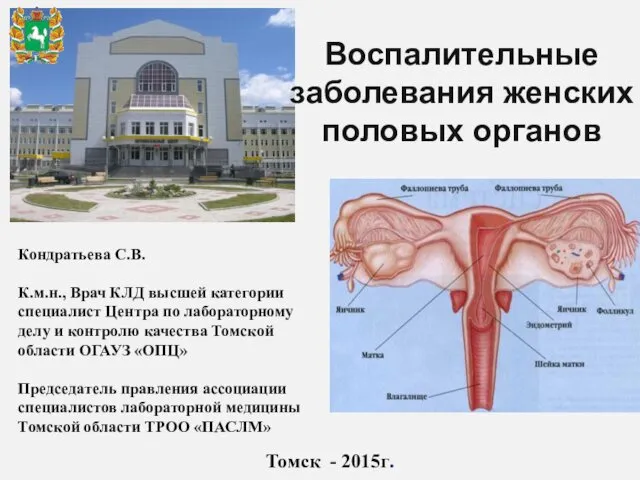 Воспалительные заболевания женских половых органов
Воспалительные заболевания женских половых органов Заболевания желчного пузыря и желче-выводящих путей
Заболевания желчного пузыря и желче-выводящих путей Острая почечная недостаточность у беременных
Острая почечная недостаточность у беременных Повышение качества диализной терапии
Повышение качества диализной терапии Острые и хронические воспалительные заболевания наружного и среднего уха
Острые и хронические воспалительные заболевания наружного и среднего уха Травма живота
Травма живота Демодекозный блефарит
Демодекозный блефарит Методы обследования ребёнка. Особенности педиатрической фармакологии
Методы обследования ребёнка. Особенности педиатрической фармакологии