Содержание
- 2. ПЛАН ЛЕКЦІЇ Багатоплідна вагітність в аспекті перенатальної патології. Особливості перебігу вагітності і можливі ускладнення для матері
- 3. БАГАТОПЛІДНА ВАГІТНІСТЬ При наявності вагітності двома плодами говорять про двійні, трьома плода-ми - про трійню і
- 4. АКТУАЛЬНІСТЬ ПРОБЛЕМИ У світі після 1980 року відбулося збільшення частоти двоїнь на 50%, на 400% збільшилась
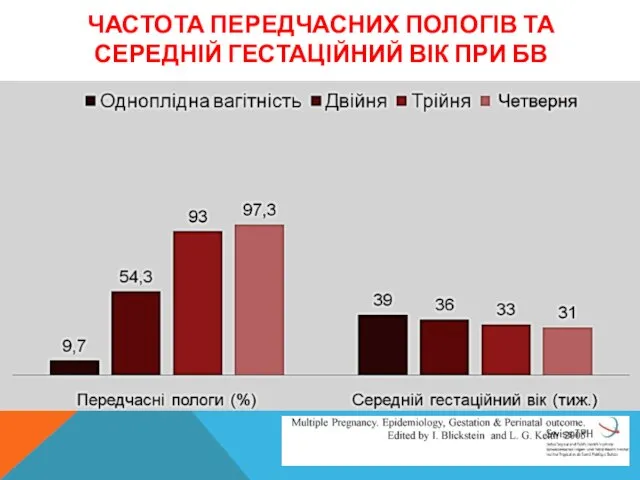
- 5. ЧАСТОТА ПЕРЕДЧАСНИХ ПОЛОГІВ ТА СЕРЕДНІЙ ГЕСТАЦІЙНИЙ ВІК ПРИ БВ
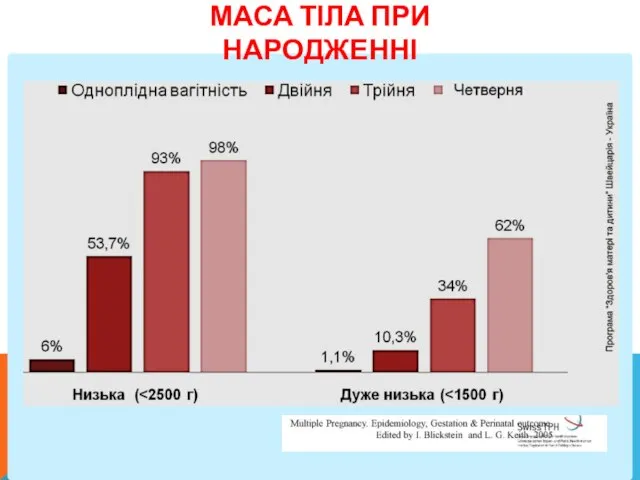
- 6. МАСА ТІЛА ПРИ НАРОДЖЕННІ
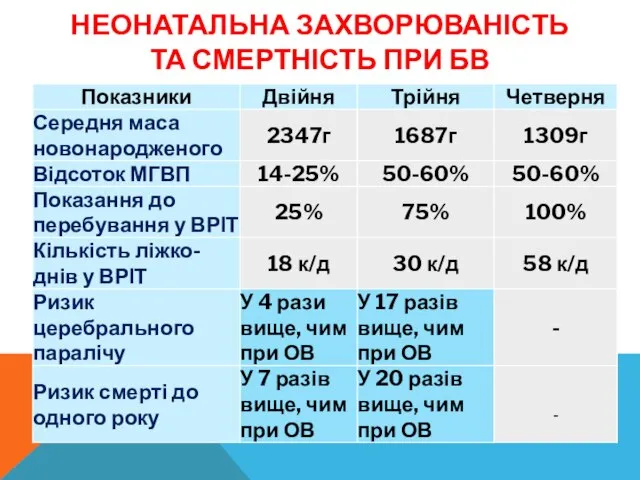
- 7. НЕОНАТАЛЬНА ЗАХВОРЮВАНІСТЬ ТА СМЕРТНІСТЬ ПРИ БВ
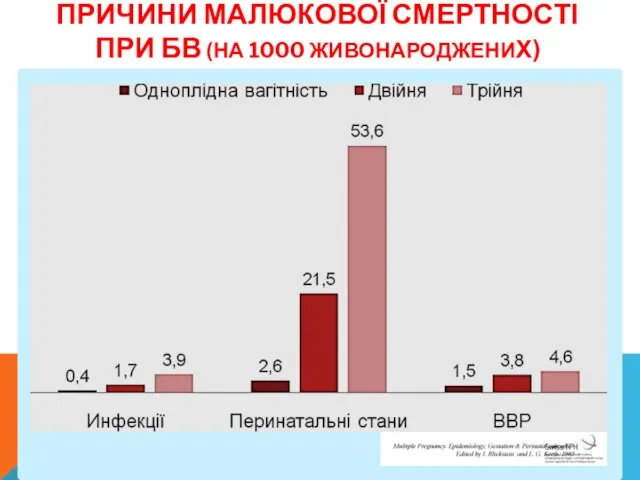
- 8. ПРИЧИНИ МАЛЮКОВОЇ СМЕРТНОСТІ ПРИ БВ (НА 1000 ЖИВОНАРОДЖЕНИХ)
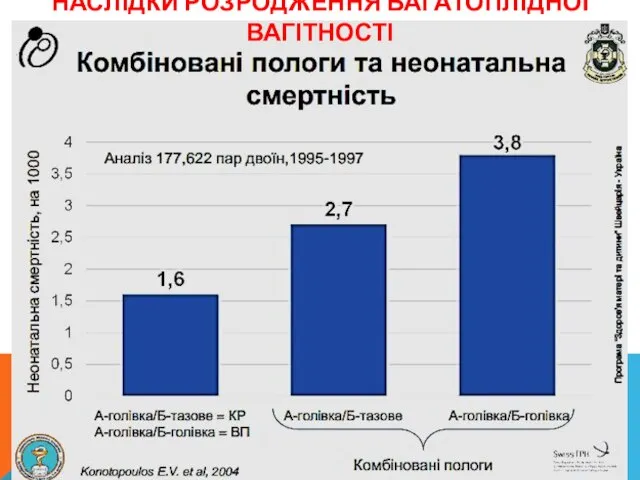
- 9. НАСЛІДКИ РОЗРОДЖЕННЯ БАГАТОПЛІДНОЇ ВАГІТНОСТІ
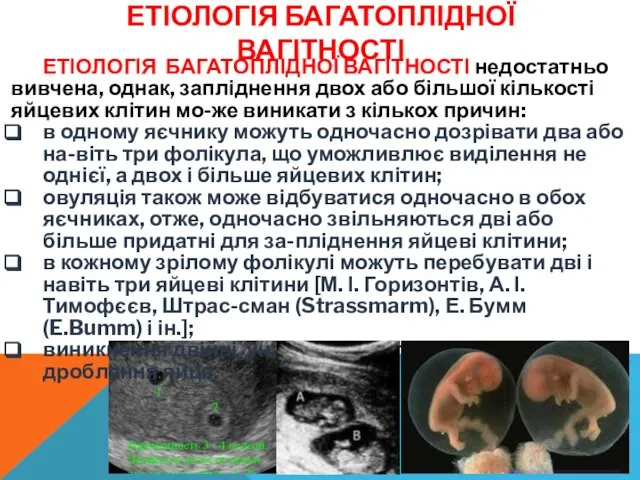
- 10. ЕТІОЛОГІЯ БАГАТОПЛІДНОЇ ВАГІТНОСТІ ЕТІОЛОГІЯ БАГАТОПЛІДНОЇ ВАГІТНОСТІ недостатньо вивчена, однак, запліднення двох або більшої кількості яйцевих клітин
- 11. ФАКТОРИ СПРИЯЮЧІ ЗРОСТАННЮ БВ Фактори, що зумовлюють зростання БВ: спадковість; агресивне використання допоміжних репродук-тивних технологій (дрт)
- 12. МАТЕРИНСЬКА ЗАХВОРЮВАНІСТЬ ПРИ БВ Багатоплідна вагітність супроводжується підвищенням частоти: передчасних пологів (у 30-50% випадків БВ); преекпампсії;
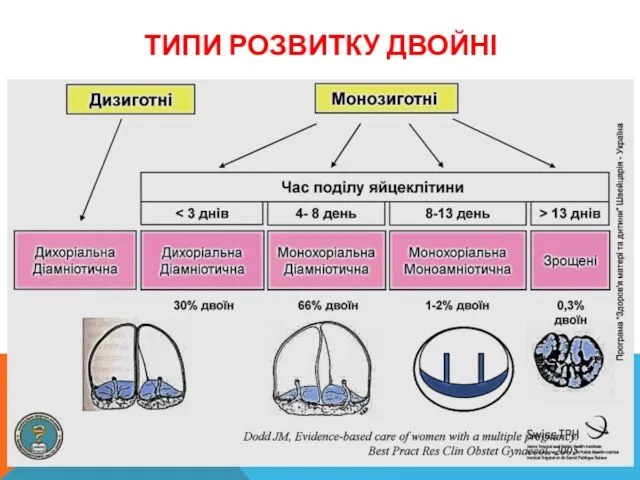
- 13. ТИПИ РОЗВИТКУ ДВОЙНІ
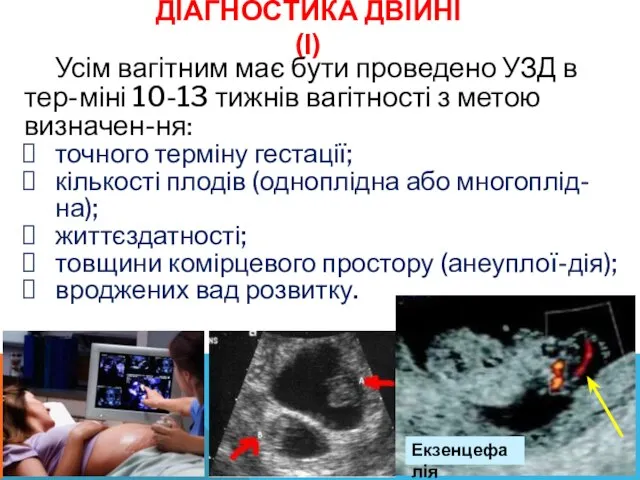
- 14. ДІАГНОСТИКА ДВІЙНІ (І) Усім вагітним має бути проведено УЗД в тер-міні 10-13 тижнів вагітності з метою
- 15. АЛГОРИТМ ДІАГНОСТИКИ ХОРІАЛЬНОСТІ ПРИ ДВІЙНІ Якщо хоріальність точно встановити не вда-ється або є сумніви щодо точності
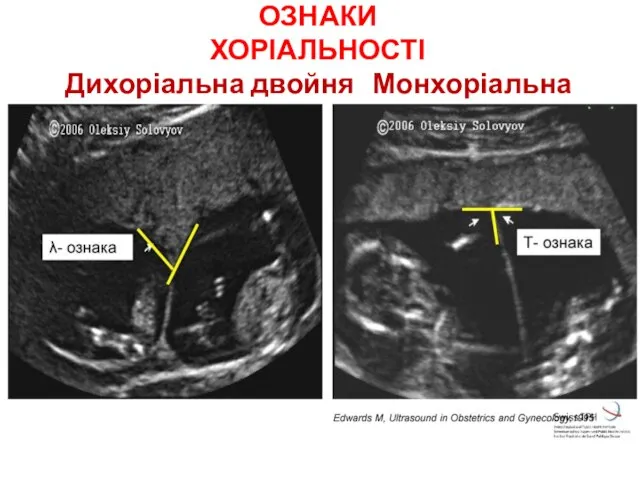
- 16. ДІАГНОСТИКА ХОРІАЛЬНОСТІ
- 17. ЧОМУ ВАЖЛИВО ЗНАТИ ХОРІАЛЬНІСТЬ? Монохоріальна двійня у порівнянні з дихоріальною супроводжується більш високим ризиком: Перинатальної смерті
- 18. ОЗНАКИ ХОРІАЛЬНОСТІ Дихоріальна двойня Монхоріальна двійня
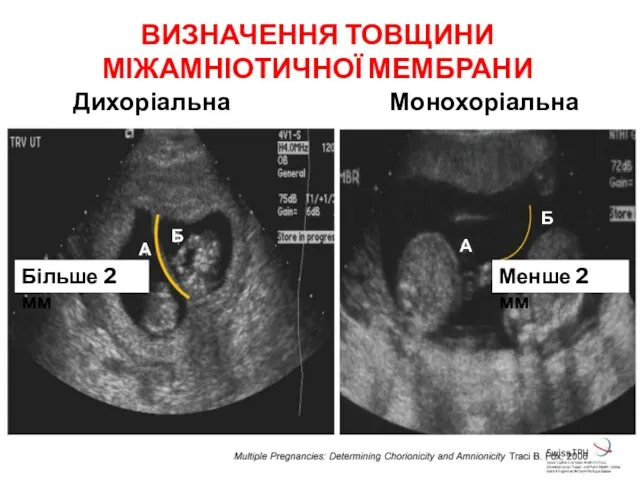
- 19. ВИЗНАЧЕННЯ ТОВЩИНИ МІЖАМНІОТИЧНОЇ МЕМБРАНИ Дихоріальна Монохоріальна Більше 2 мм Менше 2 мм Б А Б А
- 20. Питання сучасних підходів є вибір найбільш оптимального терміну та способу розродження: з урахуванням специфічних ускладнень; положення
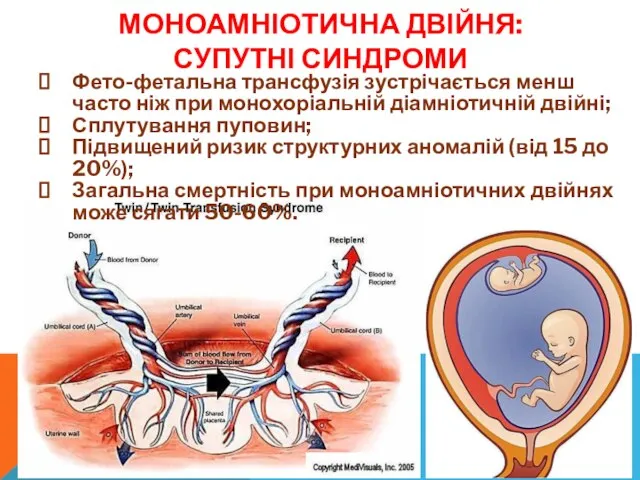
- 21. МОНОАМНІОТИЧНА ДВІЙНЯ: СУПУТНІ СИНДРОМИ Фето-фетальна трансфузія зустрічається менш часто ніж при монохоріальній діамніотичній двійні; Сплутування пуповин;
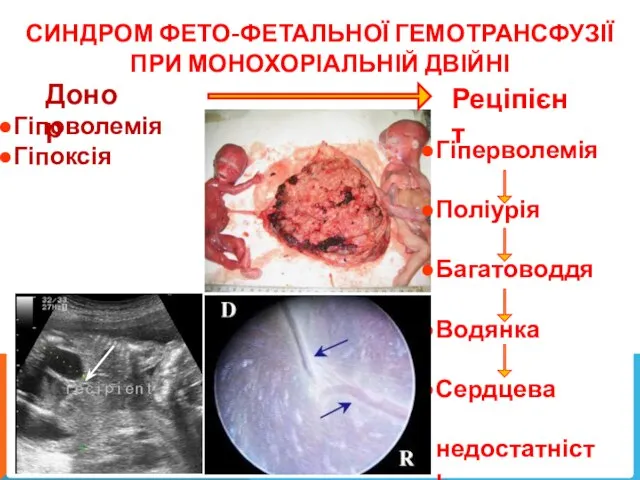
- 22. СИНДРОМ ФЕТО-ФЕТАЛЬНОЇ ГЕМОТРАНСФУЗІЇ ПРИ МОНОХОРІАЛЬНІЙ ДВІЙНІ Донор Реціпієнт Гіповолемія Гіпоксія Гіперволемія Поліурія Багатоводдя Водянка Сердцева недостатність
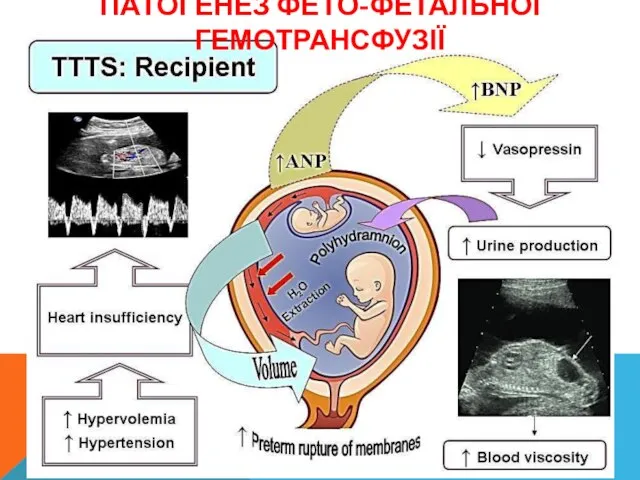
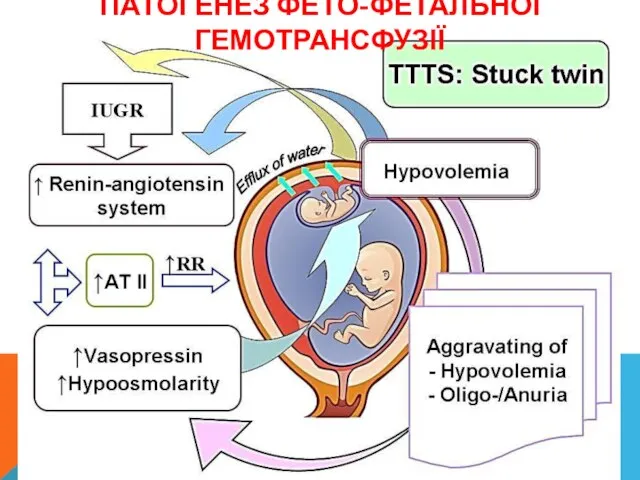
- 23. ПАТОГЕНЕЗ ФЕТО-ФЕТАЛЬНОЇ ГЕМОТРАНСФУЗІЇ Гиповолемия донора из-за перераспределения крови через анастомозы в реципиента приводит к сверхэкспрессии ренина.
- 24. Стимуляция ренин-ангиотензин каскада приводит к преобразованию ангиотензина I в ангиотензин II (АТ II). Повышенная в 3
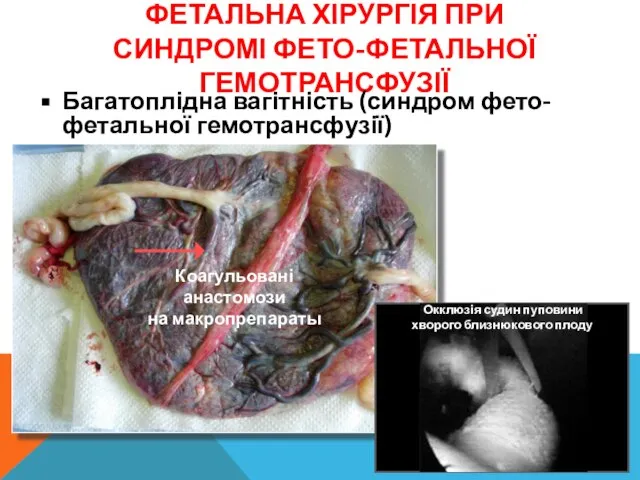
- 25. ФЕТАЛЬНА ХІРУРГІЯ ПРИ СИНДРОМІ ФЕТО-ФЕТАЛЬНОЇ ГЕМОТРАНСФУЗІЇ Багатоплідна вагітність (синдром фето-фетальної гемотрансфузії) Коагульовані анастомози на макропрепараты
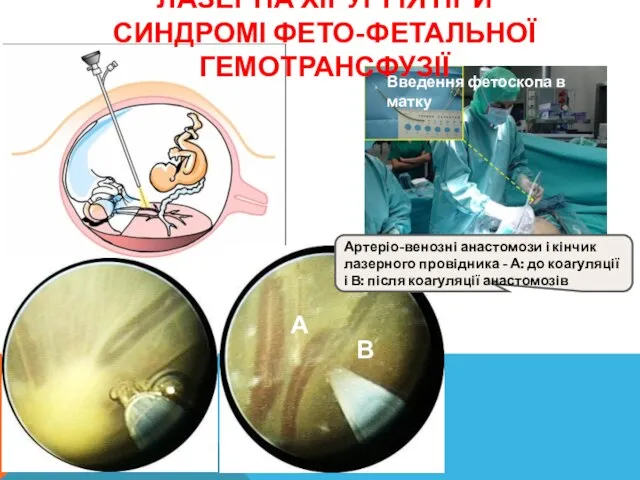
- 26. Введення фетоскопа в матку ЛАЗЕРНА ХІРУРГІЯ ПРИ СИНДРОМІ ФЕТО-ФЕТАЛЬНОЇ ГЕМОТРАНСФУЗІЇ Артеріо-венозні анастомози і кінчик лазерного провідника
- 27. СУЧАСНІ ПІДХОДИ ДО ВЕДЕННЯ БАГАТОПЛІДНОЇ ВАГІТНОСТІ
- 28. БАЗОВІ ПІДХОДИ ДО ВЕДЕННЯ БАГАТОПЛІДНОЇ ВАГІТНОСТІ Відвідування та особливість ведення вагітних в жіночої консультації без ускладнень
- 29. ВІДВІДУВАННЯ ЖІНОЧОЇ КОНСУЛЬТАЦІЇ Вагітні без ускладнень: 1 раз на місяць до 28 тижнів; 2 рази на
- 30. ІНФОРМУВАННЯ ВАГІТНОЇ ПРИ КОНСУЛЬТАЦІЇ Жінка з БВ має бути проінформована про: Особливості перебігу БВ; Найбільш часті
- 31. СКРИНІНГ ПРИ БВ • Ультразвукове дослідження: №1 -10-13 тижнів вагітності; №2 - 20-22 тижня (діагностика структурних
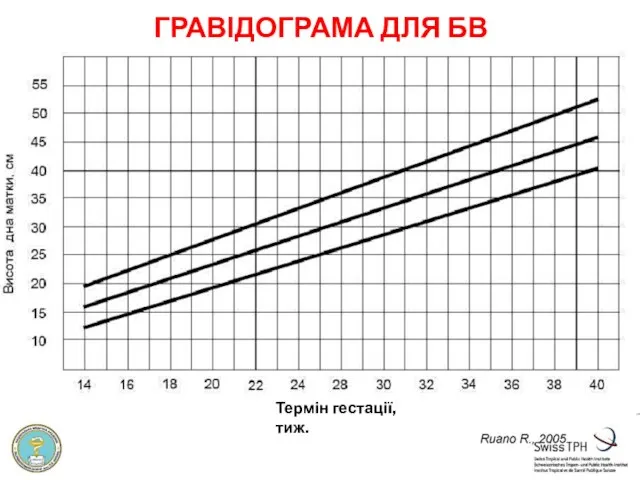
- 32. ГРАВІДОГРАМА ДЛЯ БВ Термін гестації, тиж.
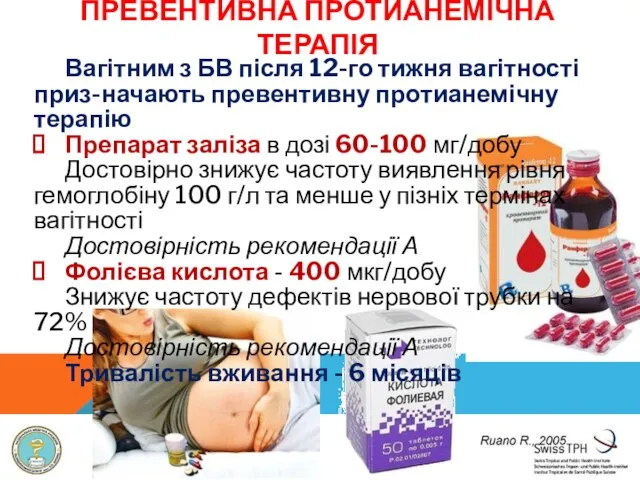
- 33. ПРЕВЕНТИВНА ПРОТИАНЕМІЧНА ТЕРАПІЯ Вагітним з БВ після 12-го тижня вагітності приз-начають превентивну протианемічну терапію Препарат заліза
- 34. ПРОФІЛАКТИКА ПРЕЕКЛАМПСІЇ ПРИ БВ: Використання препаратів Са 1 г/добу (у перерахунку на елементарний кальцій) починаючи з16
- 35. ПРОФІЛАКТИКА ПЕРЕДЧАСНИХ ПОЛОГІВ ПРИ БВ Ефективні заходи Скринінг та лікування бактеріального вагінозу, трихомоніазу та кандидозу, включаючи
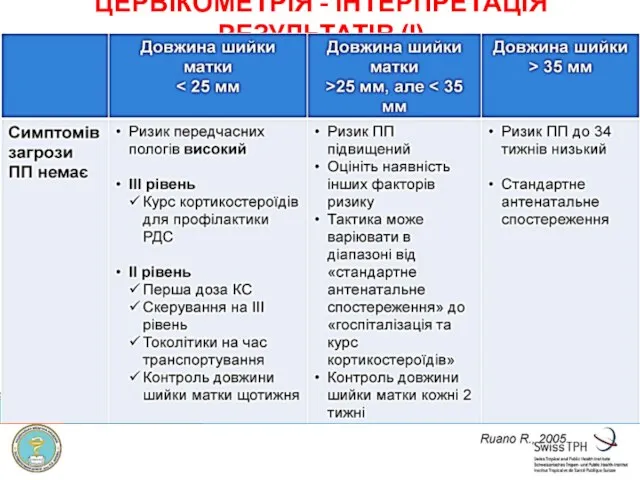
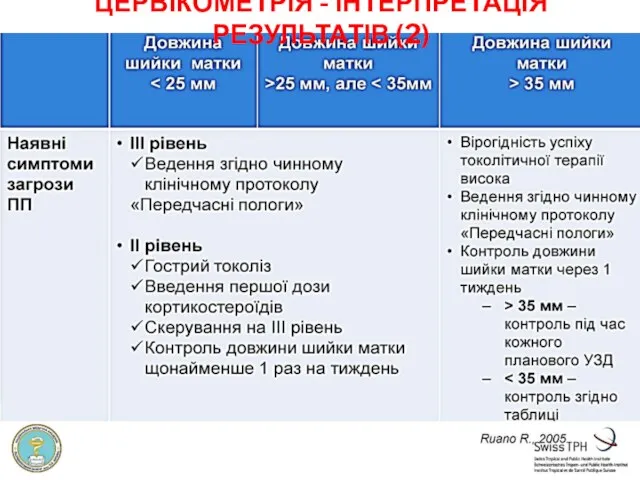
- 36. ТРАНСВАГІНАЛЬНА ЦЕРВІКОМЕТРІЯ Трансвагінальна цервікометрія показана: вагітним групи високого ризику передчасних пологів; за наявності симптомів загрози передчасних
- 37. ЦЕРВІКОМЕТРІЯ - ІНТЕРПРЕТАЦІЯ РЕЗУЛЬТАТІВ (І)
- 38. ЦЕРВІКОМЕТРІЯ - ІНТЕРПРЕТАЦІЯ РЕЗУЛЬТАТІВ (2)
- 39. СПЕЦИФІЧНІ ПІДХОДИ ДО ВЕДЕННЯ ВАГІТНОСТІ ПРИ ДИХОРІАЛЬНОЇ ДВІЙНІ Ведення дихоріальної двійні в залежності від термі-ну гестації:
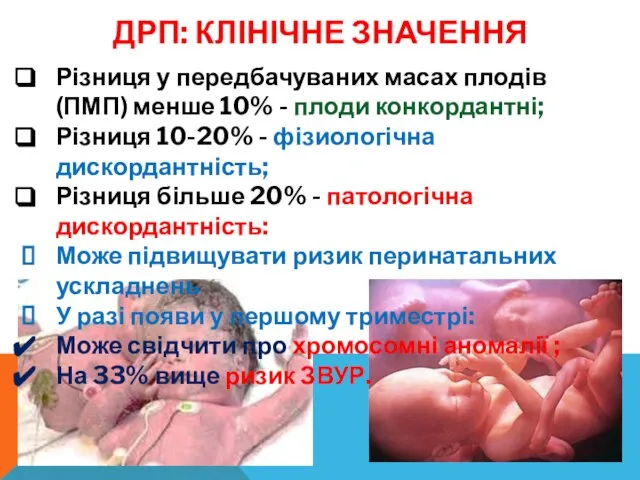
- 40. ФОРМУЛА ВИЗНАЧЕННЯ ДИСКОРДАНТНОГО РОСТУ ПЛОДІВ (ДРП) ДРП - це різниця між очікуваними масами плодів, виражена у
- 41. ДРП: КЛІНІЧНЕ ЗНАЧЕННЯ Різниця у передбачуваних масах плодів (ПМП) менше 10% - плоди конкордантні; Різниця 10-20%
- 42. ПРОГНОСТИЧНЕ ЗНАЧЕННЯ ПОКАЗНИКА ДРП ПРИ ДИХОРІАЛЬНІЙ ДВІЙНІ так
- 43. Ведення монохоріальної двійні в залежності від терміну гестації: УЗД в динаміці (комбінація УЗД у першому триме-стрі
- 44. вибір способу розродження та тактики ведення пологів у 32-34 тижні: якщо немає показів для більш раннього
- 45. ТЕРМІНИ ПЛАНОВОГО РОЗРОДЖЕННЯ ПРИ БВ
- 46. ЗАГАЛЬНІ ПРИНЦИПИ ВЕДЕННЯ БАГАТОПЛІДНИХ ПОЛОГІВ Вивчення анамнезу та особливостей перебігу вагіт-ності; Якомога більш точне визначення терміну
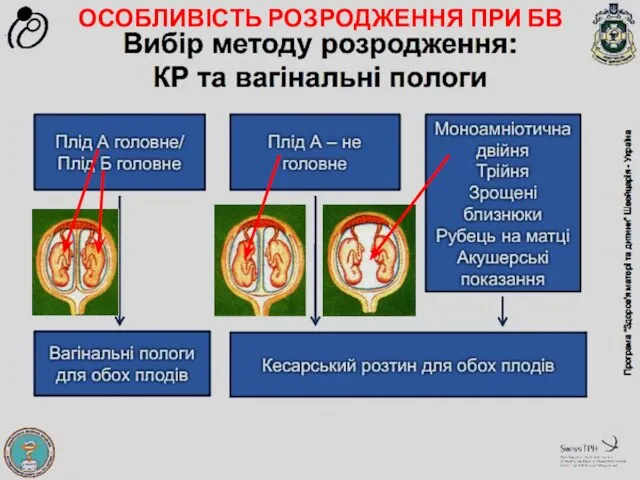
- 47. ОСОБЛИВІСТЬ РОЗРОДЖЕННЯ ПРИ БВ
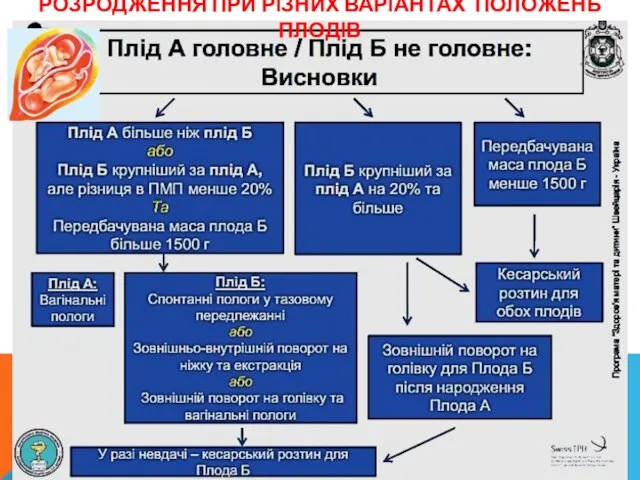
- 48. РОЗРОДЖЕННЯ ПРИ РІЗНИХ ВАРІАНТАХ ПОЛОЖЕНЬ ПЛОДІВ
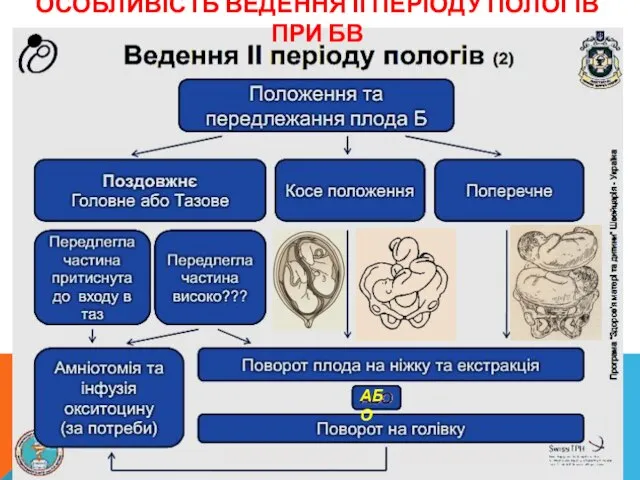
- 49. ОСОБЛИВІСТЬ ВЕДЕННЯ ІІ ПЕРІОДУ ПОЛОГІВ ПРИ БВ
- 50. ОСОБЛИВІСТЬ ВЕДЕННЯ ІІ ПЕРІОДУ ПОЛОГІВ ПРИ БВ (ПРОДОВЖЕННЯ)
- 51. ОСОБЛИВІСТЬ ВЕДЕННЯ ТРЕТЬОГО ПЕРІОДУ ПОЛОГІВ ПРИ БВ: Уточнення хоріальності; Після народження Плода Б обов'язковим є введен-ня
- 52. ОСОБЛИВІСТЬ ВЕДЕННЯ РАННЬОГО ПІСЛЯПОЛОГОВОГО ПЕРІОДУ Ретельний контроль тонусу матки, кількості виділень, пульсу, АТ, кольору шкіри та
- 53. КРИТЕРІЇ ВИПИСКИ ІЗ СТАЦІОНАРУ ПРИ БВ: Задовільний стан породіллі; Нормальна температура тіла; Нормальні пульс, АТ; Відсутність
- 55. Скачать презентацию


























 Гемобластозы
Гемобластозы Период новорожденности. Доношенный ребенок. (Лекция 2)
Период новорожденности. Доношенный ребенок. (Лекция 2) Светолечение. Лазеротерапия и применение лазеротерапии при ишемической болезни сердца
Светолечение. Лазеротерапия и применение лазеротерапии при ишемической болезни сердца Коклюш
Коклюш Заболевания органов пищеварения
Заболевания органов пищеварения Аномалии количества зубов. Нарушения прорезывания зубов
Аномалии количества зубов. Нарушения прорезывания зубов Возбуждение и торможение в ЦНС
Возбуждение и торможение в ЦНС Уход за новорожденным (школа мам)
Уход за новорожденным (школа мам) Нарушение умственной работоспособности
Нарушение умственной работоспособности Болезни печени у животных
Болезни печени у животных Хроническая обструктивная болезнь легких (ХОБЛ)
Хроническая обструктивная болезнь легких (ХОБЛ) Мікроелементози жуйних
Мікроелементози жуйних Культура питания
Культура питания Государственное задание в системе финансирования здравоохранения РФ
Государственное задание в системе финансирования здравоохранения РФ Тренинг подготовки педагогов к публичным выступлениям
Тренинг подготовки педагогов к публичным выступлениям Добровольчество в донорстве крови: поможем вместе
Добровольчество в донорстве крови: поможем вместе Жүректі ультрадыбысты зерттеу
Жүректі ультрадыбысты зерттеу Пухлини нирок
Пухлини нирок Статистика метастатического рака почки в Санкт-Петербурге
Статистика метастатического рака почки в Санкт-Петербурге Особенности оказания неотложной помощи больным с психическими и наркотическими расстройствами
Особенности оказания неотложной помощи больным с психическими и наркотическими расстройствами Қантамырлардың жүйкелік реттелуінің бұзылысы
Қантамырлардың жүйкелік реттелуінің бұзылысы Частная психопатология. Практика 6
Частная психопатология. Практика 6 Ісік пайда болуындағы иммундық жүйенің маңызы
Ісік пайда болуындағы иммундық жүйенің маңызы Направление и основные ветви лучевого нерва
Направление и основные ветви лучевого нерва Переломы (6 класс)
Переломы (6 класс) Принципи суддівства в дебатах
Принципи суддівства в дебатах Анафилактический шок
Анафилактический шок Диагностика определения уровня готовности ребенка к школе
Диагностика определения уровня готовности ребенка к школе