Содержание
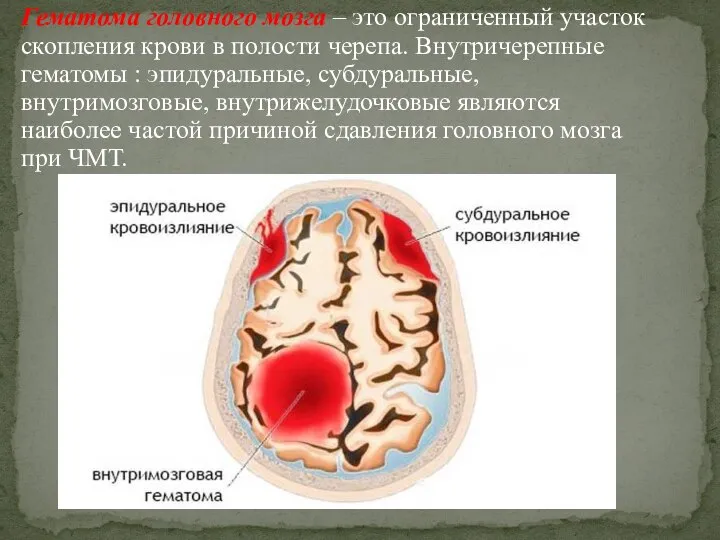
- 2. Гематома головного мозга – это ограниченный участок скопления крови в полости черепа. Внутричерепные гематомы : эпидуральные,
- 3. Классификация внутричерепных гематом
- 4. Подобное деление условно, так как основным дифференциальным признаком является наличие капсулы Стадии
- 5. Симптомы головная боль; тошнота; рвота; сонливость; головокружение; спутанность сознания; замедленная речь или потеря речи; разница величины
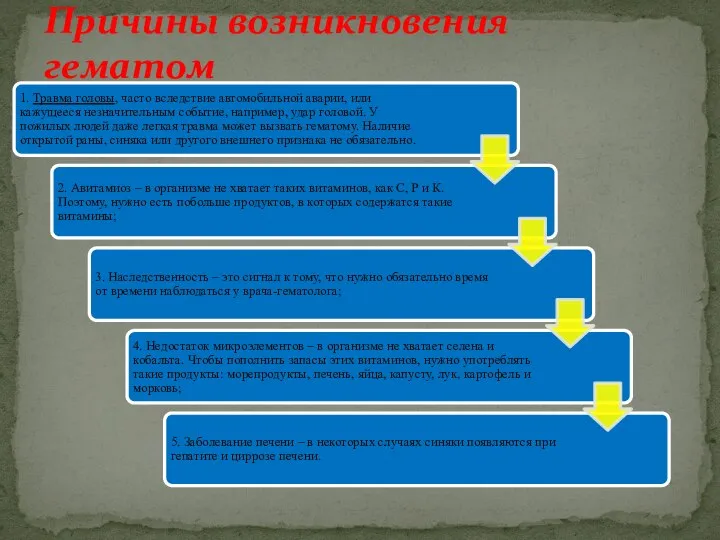
- 6. Причины возникновения гематом
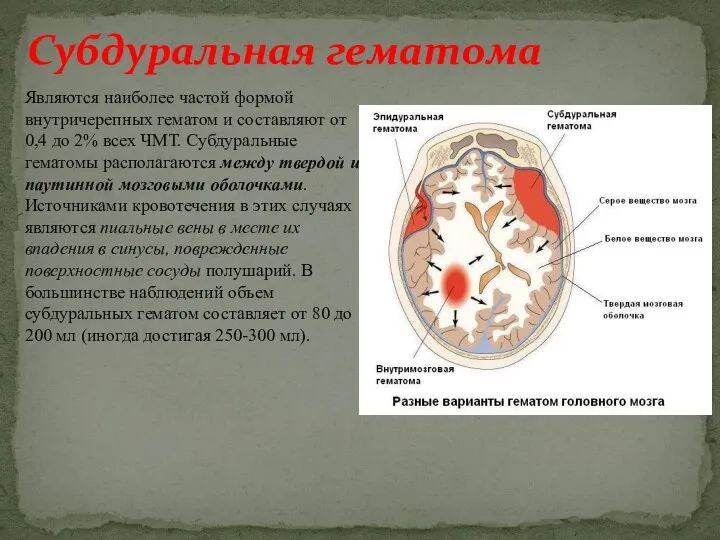
- 7. Являются наиболее частой формой внутричерепных гематом и составляют от 0,4 до 2% всех ЧМТ. Субдуральные гематомы
- 8. Существует три стадии субдуральных гематом: 1 . Острая стадия -обусловлены высокоскоростными травмами ,Уровень смертности при острых
- 9. Вариант со стёртым светлым промежутком, максимальное просветление не выходит за пределы глубокого оглушения Вариант без светлого
- 11. Характеризуются скоплением крови между внутренней поверхностью костей черепа и твердой мозговой оболочкой. Самая «излюбленная» локализация эпидуральных
- 13. Триада симптомов: светлый промежуток, гомолатеральный мидрйаз, контрлатеральный гемипарез Каротидная ангиография: бессосудистая зона Эхоэнцефалография: смещение срединных структур
- 14. Этот тип гематомы, также известной как интрапаренхиматозная гематома, развивается при проникновении крови в головной мозг. После
- 15. Внутримозговая гематома образуется при повреждениях сосудов в очагах ушиба и размозжения мозга.
- 16. Клиника: Вначале происходит компенсация сдавления мозга за счет вытеснения ликвора из желудочков и субарахноидальных щелей головного
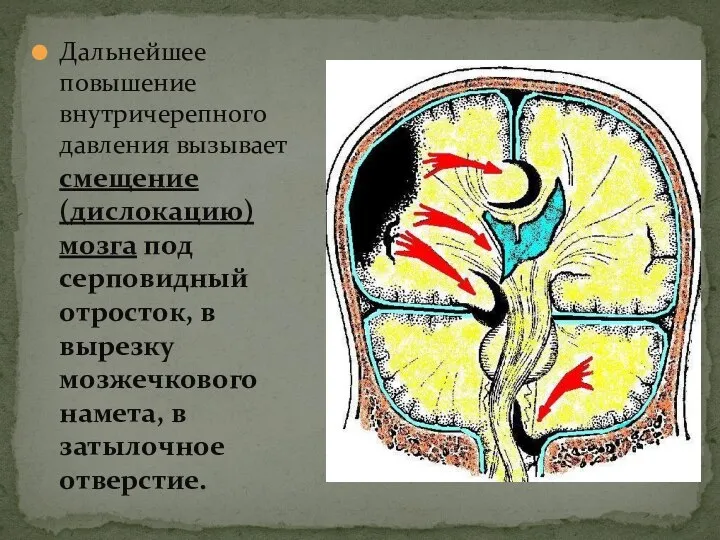
- 17. Дальнейшее повышение внутричерепного давления вызывает смещение (дислокацию) мозга под серповидный отросток, в вырезку мозжечкового намета, в
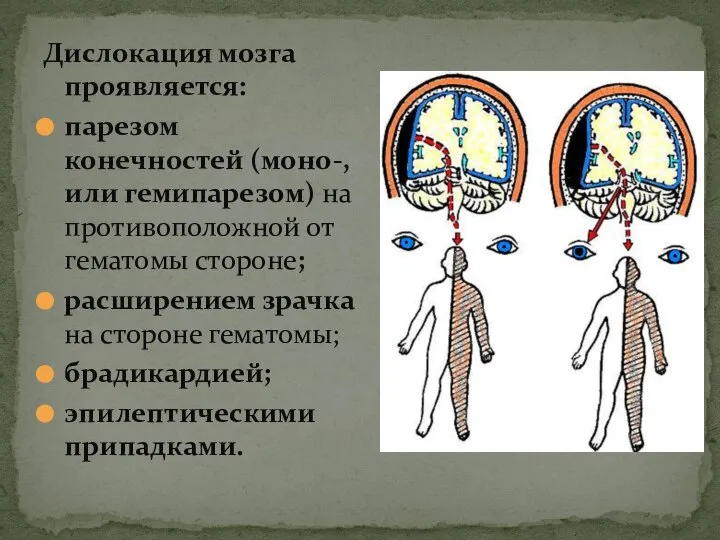
- 18. Дислокация мозга проявляется: парезом конечностей (моно-, или гемипарезом) на противоположной от гематомы стороне; расширением зрачка на
- 19. При наличии у пострадавшего сочетания любых трех из перечисленных признаков (например, «светлого промежутка», брадикардии, очагового эпилептического
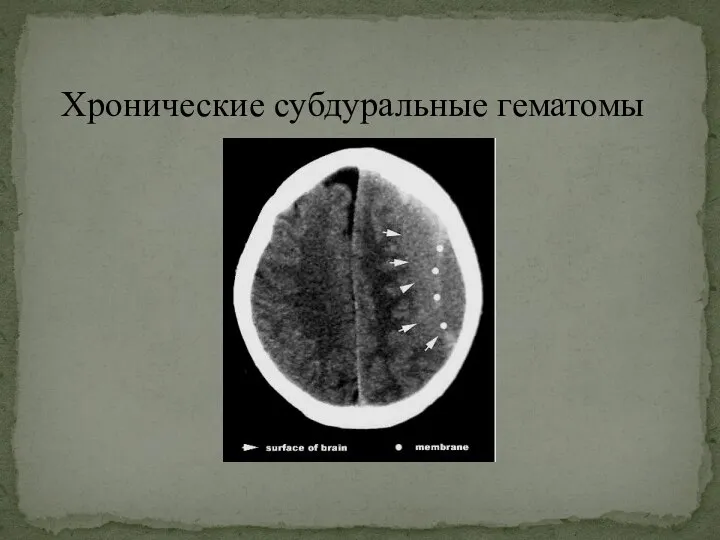
- 23. Хронические субдуральные гематомы
- 24. Клиническое обследование: Анамнез (механизм травмы, длительность потери сознания, наличие «светлого промежутка») Объективный осмотр (повреждение мягких тканей
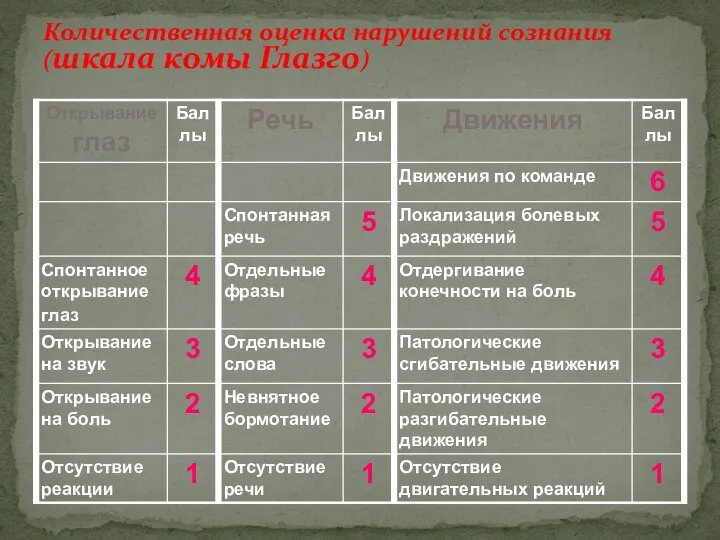
- 25. Количественная оценка нарушений сознания (шкала комы Глазго)
- 26. 3-7 баллов - тяжелая черепно-мозговая травма. 8-12 баллов – среднетяжелая черепно-мозговая травма. 13 -15 баллов -
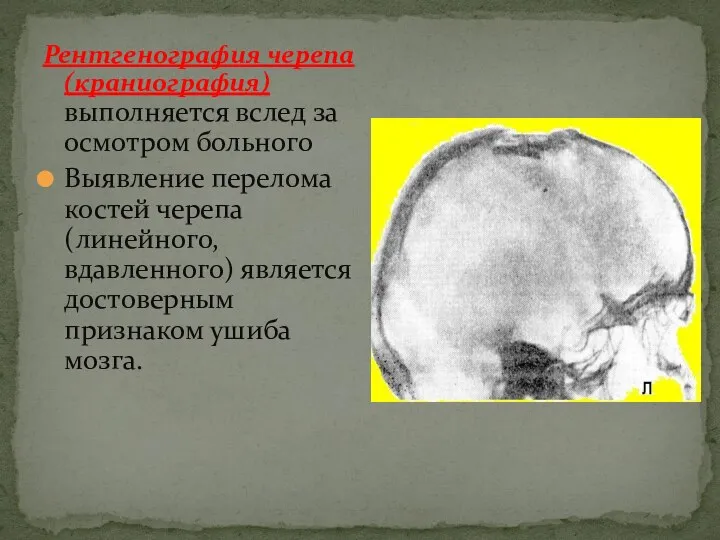
- 27. Рентгенография черепа (краниография) выполняется вслед за осмотром больного Выявление перелома костей черепа (линейного, вдавленного) является достоверным
- 28. Люмбальная пункция и исследование ликвора. Позволяет установить наличие субарахноидального кровоизлияния.
- 29. Функции ЦСЖ Предохраняет головной и спинной мозг от механических воздействий. Обеспечивает поддержание постоянного внутричерепного давления и
- 30. Техника проведения люмбальной пункции Процедура обязательно проводится в стационарных условиях. В положении больного лежа на боку
- 31. Противопоказания для люмбальной пункции. Перед проведением ЛП должно быть выполнено исследование глазного дна для исключения отека
- 32. В лабораторию ЦСЖ должна быть доставлена в стерильных пробирках немедленно после пункции. Для передотвращения образования сгустка
- 33. Цвет В норме ЦСЖ бесцветна (как дистиллированная вода, по сравнению с которой и описывают обычно физические
- 34. прозрачность В норме ЦСЖ прозрачна (как дистиллированная вода, по сравнению с которой и описывают это свойство).
- 35. Относительная плотность в норме 1,006-1,007 ее измеряют, если позволяет доставленный объем уменьшение относительной плотности наблюдается при
- 36. По величине давления ликвора можно судить о ликворной гипотензии (давление ниже 100 мм вод. ст.) или
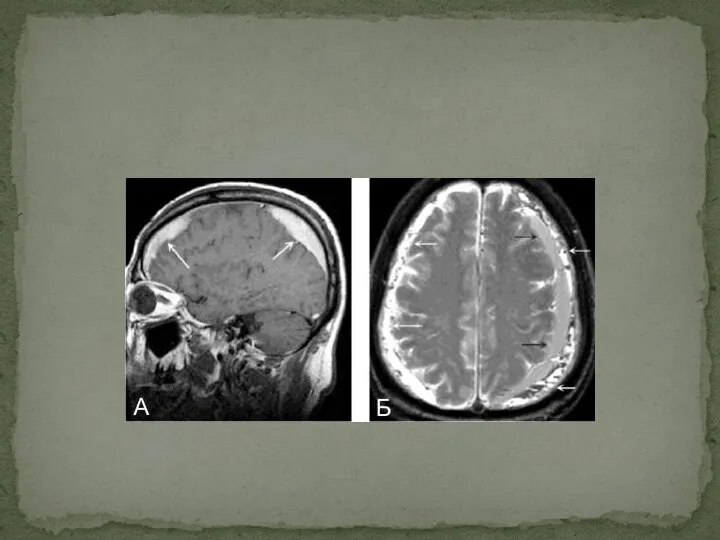
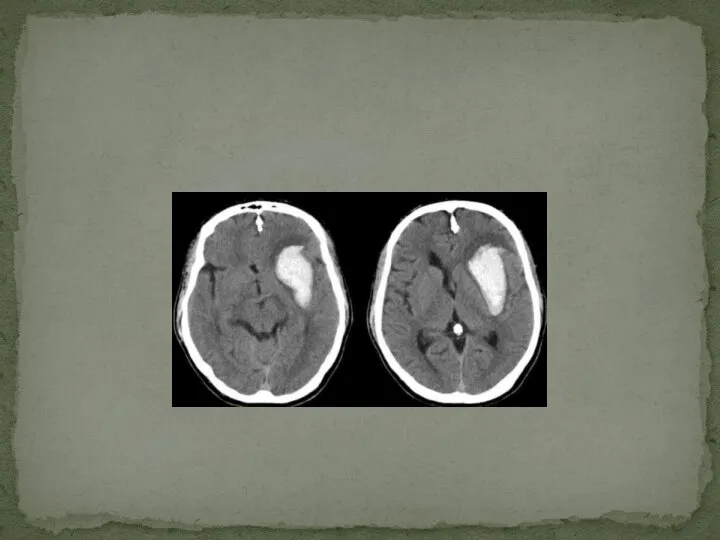
- 37. Компьютерная томография. Магнитно-резонансная томография При острой субдуральной гематоме выявляется серповидная зона гомогенного повышения плотности.
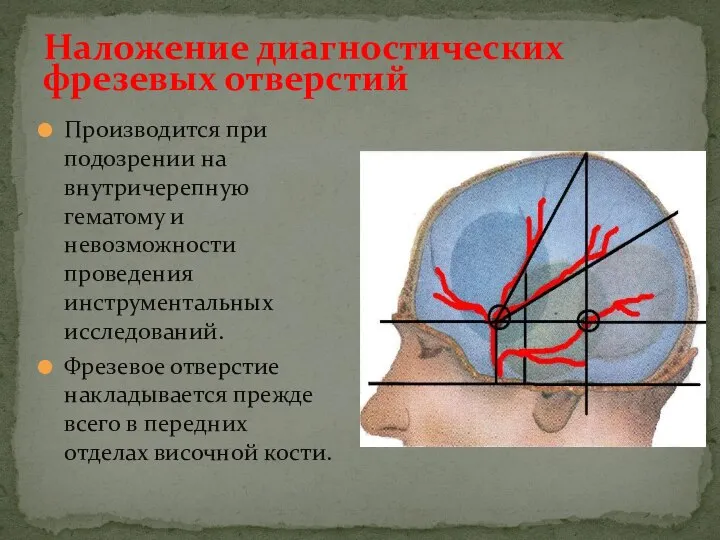
- 38. Наложение диагностических фрезевых отверстий Производится при подозрении на внутричерепную гематому и невозможности проведения инструментальных исследований. Фрезевое
- 39. Через фрезевое отверстие проводится ревизия эпидурального и субдурального пространства При обнаружении гематомы осуществляется трепанация черепа и
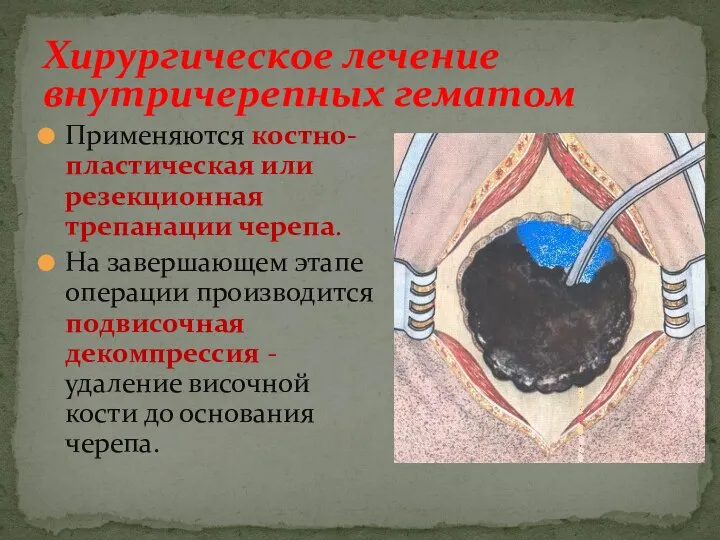
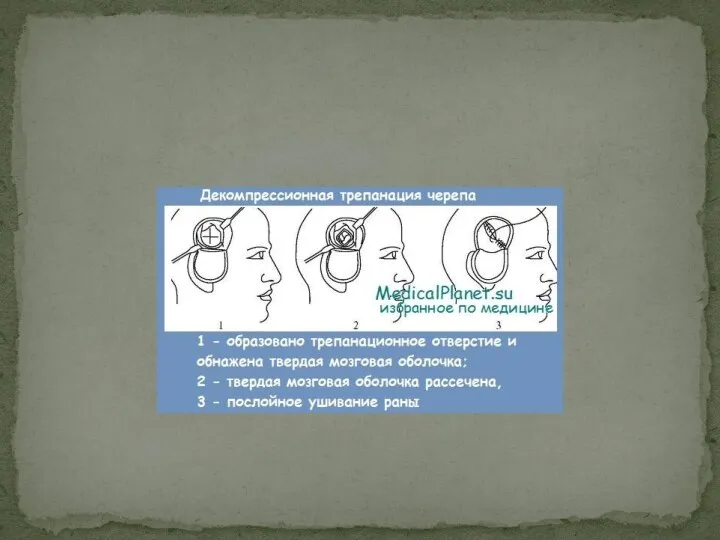
- 40. Хирургическое лечение внутричерепных гематом Применяются костно-пластическая или резекционная трепанации черепа. На завершающем этапе операции производится подвисочная
- 41. Нейроофтальмологическое исследование: расширение вен глазного дна Выполнение поясничной пункции опасно (риск дислокации и вклинения мозга) Поисковые
- 42. Показаниями для удаления гематом являются: наличие клинических признаков сдавления мозга; большой объем внутреннего содержимого гематомы (более
- 43. Показания: тяжёлые или прогрессирующие неврологические расстройства, агрессивное поведение гематомы (нарастающее сдавление) Костнопластическая или резекционная трепанация черепа,
- 45. Атоническая кома с нестабильной гемодинамикой Наличие активного невостановленного наружного и (или) внутреннего кровотечения Противопоказания к хирургическому
- 46. В связи с этим в первые минуты и часы после травмы все лечебные мероприятия должны быть
- 48. Скачать презентацию
































 Ценности и установки. Теория организации и организационное поведение Тема 5
Ценности и установки. Теория организации и организационное поведение Тема 5 Мобильный дезинфекционный центр
Мобильный дезинфекционный центр Тамырішілік катетерлер енгізгенде және иньекция жасағанда ҚСШ
Тамырішілік катетерлер енгізгенде және иньекция жасағанда ҚСШ Поздние осложнения сахарного диабета
Поздние осложнения сахарного диабета Российское общество красного креста. Агафонова
Российское общество красного креста. Агафонова Мочевая система
Мочевая система Лечебно-профилактические мероприятия при вирусных гепатитах
Лечебно-профилактические мероприятия при вирусных гепатитах Невропатия лицевого нерва
Невропатия лицевого нерва Возрастные особености детей 4-5 лет
Возрастные особености детей 4-5 лет Социальная работа в больнице и хосписе
Социальная работа в больнице и хосписе Структурная диссоциация личности
Структурная диссоциация личности Эндокринопатии и беременность
Эндокринопатии и беременность Реабилитация при эндопротезировании тазобедренного сустава
Реабилитация при эндопротезировании тазобедренного сустава Вич-инфекция. Это нужно знать!
Вич-инфекция. Это нужно знать! Околочелюстные абсцессы и флегмоны
Околочелюстные абсцессы и флегмоны Пассивная артикуляционная гимнастика
Пассивная артикуляционная гимнастика Ультразвуковая диагностика заболеваний билиарной системы
Ультразвуковая диагностика заболеваний билиарной системы Онихомикозы
Онихомикозы Ишемическая болезнь сердца. Стенокардия
Ишемическая болезнь сердца. Стенокардия Термические поражения. Ожоги и отморожения
Термические поражения. Ожоги и отморожения Колибактериоз қоздырғышы
Колибактериоз қоздырғышы Параличи. Определение и классификация
Параличи. Определение и классификация Психология кризисных состояний
Психология кризисных состояний Открытые повреждения (раны)
Открытые повреждения (раны) Даруя кровь – спасаешь жизнь
Даруя кровь – спасаешь жизнь Емхана мен аурханның әр түрлі бөлімдерінде емдеу қорғау тәртібінің жүргізу ерекшеліктері. Дене биоиеханикасы
Емхана мен аурханның әр түрлі бөлімдерінде емдеу қорғау тәртібінің жүргізу ерекшеліктері. Дене биоиеханикасы Несеп тас ауруында дәрілік емнің негізгі бағыттары
Несеп тас ауруында дәрілік емнің негізгі бағыттары Лучевая диагностика заболеваний позвоночника и позвоночного канала
Лучевая диагностика заболеваний позвоночника и позвоночного канала