Содержание
- 2. Холера (cholera) (МКБ-10 • А00) — острая антропонозная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя, для
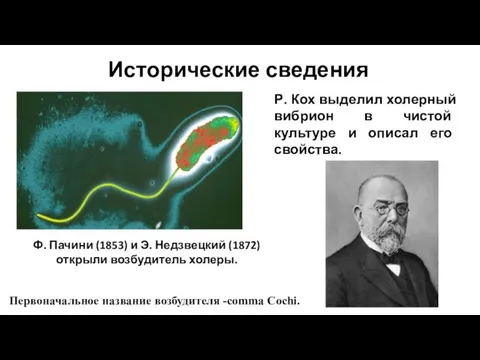
- 3. Ф. Пачини (1853) и Э. Недзвецкий (1872) открыли возбудитель холеры. Р. Кох выделил холерный вибрион в
- 4. Исторические сведения Ф. Готшлих в 1906 г на карантинной станции Эль - Тор в Египте выделил
- 5. Эпоха – 7 ой пандемии холеры (с 1961 по настоящее время) До 2010 г. вызвана вибрионом
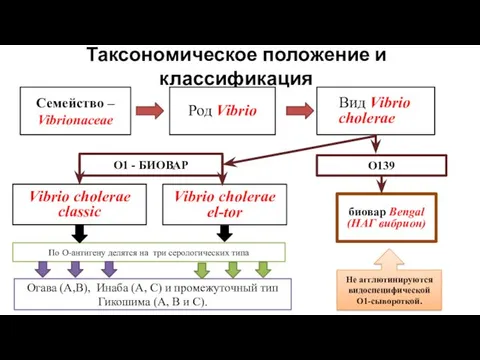
- 6. Таксономическое положение и классификация Семейство – Vibrionaceae Род Vibrio Вид Vibrio cholerae О1 - БИОВАР О139
- 7. Этиология возбудителя Vibrio cholerae - короткие, слегка изогнутые подвижные грамотрицательные палочки размером (1,5-3,0) × (0,4-0,6) мкм
- 8. Свойства Растет в аэробных условиях при температуре от 10 до 400С (оптимум – 370С); на щелочных
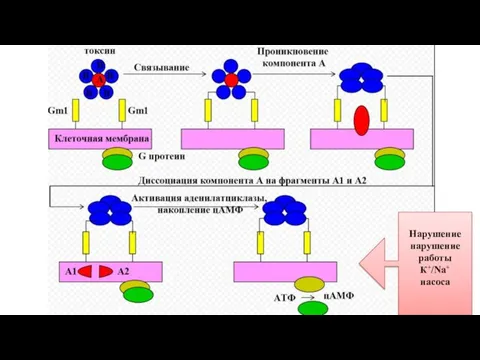
- 9. Токсины 2 токсина: Эндотоксин - ЛПС клеточной стенки (формирует постинфекционный и поствакцинальный иммунитет) Экзо (энтеро) токсин
- 10. Холероген Из 2 компонентов – А и В. В – нетоксичен, служит для связывания с рецепторами
- 11. Эпидемиология Источником возбудителя служат больные любой клинической формы холеры, а так же носители вибрионов (реконвалесцентные, стертые
- 12. Патогенез «Входные ворота» инфекции – рот, ЖКТ Первый барьер – кислая среда желудка Адгезия в тонком
- 13. Нарушение нарушение работы К+/Na+ насоса
- 14. Клиническая картина Инкубационный период колеблется от нескольких часов до 5 суток, чаще 2-3 дня. Клинические проявления
- 15. Оценка тяжести дегидратации у взрослых
- 16. Оценка тяжести дегидратации у взрослых
- 17. Дегидратация IV степени (холерный алгид). Тяжелые формы чаще отмечаются в начале и в разгаре эпидемии. В
- 18. Иммунитет После перенесенной болезни вырабатывается кратковременный антимикробный и антитоксический иммунитет продолжительностью 1–3 года.
- 19. Осложнения 1 Гиповолемический шок. 2 Почечная недостаточность. 3 Пневмония 4 Абсцесс 5 Флегмона 6 Флебит 7
- 20. Диагностика На основании данных анамнеза; Эндемичный район Известная эпидемия Клиники (начало болезни с диареи с последующим
- 21. Диагностика и дифференциальный диагноз экспресс-диагностику с проведением бактериоскопии нативного материала; бактериологический анализ – выращивание чистой культуры
- 22. Диагностика и дифференциальный диагноз Трудности при сочетании холеры с другими кишечными инфекциями (бактериальная дизентерия, амебиаз, сальмонеллез
- 23. Пример формулировки диагноза А00.1 Холера (копрокультура вибриона el-tor), тяжелое течение, обезвоживание III степени. Показания к госпитализации
- 24. Лечение При регистрации на данной территории первых случаев холеры все больные с острыми кишечными заболеваниями в
- 25. Лечение Основными принципами терапии больных холерой являются: - восстановление объема циркулирующей крови; - восстановление электролитного состава
- 26. Лечение I этап – первичная регидратация. Задача – ликвидация гиповолемии, т.е. восстановление имеющихся до поступления больного
- 27. Лечение Успех лечения тяжелых форм зависит от сроков его начала. - более ранняя госпитализация. Регидратационную терапию
- 28. Лечение Предварительно подогретый до 37,5-38,00С полиионный раствор вводится в/венно, струйно со скоростью, определяемой рассчитанным объемом жидкости
- 29. Лечение Постоянный контроль за гемодинамикой, вводно-электролитным балансом, по возможности, кислотно-основным состоянием важен для обеспечения адекватной регидратации,
- 30. Лечение II этап – коррегирующая регидратация. Задача – восстановление продолжающихся потерь воды и солей в процессе
- 31. Лечение Формула Филлипса: Vмл = 4000 • Р • (D – 1,024), где Р – масса
- 32. Лечение При появлении пирогенных реакций (озноб, повышение температуры тела) введение раствора не прекращают, а дополнительно в
- 33. Лечение Противопоказано сердечно-сосудистые средства; прессорные амины; различных коллоидных растворов, аминокислотных смесей, физиологического и 5% раствора глюкозы.
- 34. Лечение Антибиотики не играют решающей роли в лечении больных холерой, но они уменьшают длительность диареи, объем
- 35. Схемы 5-дневного курса антибактериальных препаратов для лечения больных холерой (I–II степень обезвоживания, отсутствие рвоты) в таблетированной
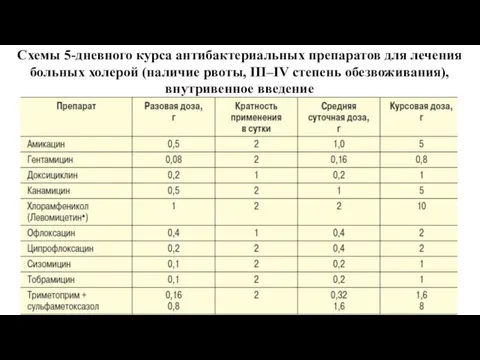
- 36. Схемы 5-дневного курса антибактериальных препаратов для лечения больных холерой (наличие рвоты, III–IV степень обезвоживания), внутривенное введение
- 37. Выписка Выписка больных холерой (вибриононосителей) из стационара производится после клинического выздоровления, завершения курса антибиотикотерапии трех отрицательных
- 39. Скачать презентацию
































 Технологии проведения КТ исследований с внутривенным контрастированием
Технологии проведения КТ исследований с внутривенным контрастированием Дәлелді медицина мамандарының қоғамы туралы түсінік. ТМД және біздің елдегі дәлелді медицина орталықтары
Дәлелді медицина мамандарының қоғамы туралы түсінік. ТМД және біздің елдегі дәлелді медицина орталықтары Medicine. Remedy. Therapeutic action of a drug
Medicine. Remedy. Therapeutic action of a drug Леонид Михайлович Рошаль
Леонид Михайлович Рошаль Жасқа байланысты инсулинді мөлшерлеу ерекшелігі
Жасқа байланысты инсулинді мөлшерлеу ерекшелігі Практика 6 Частная психопатология
Практика 6 Частная психопатология Әйелдер консультациясы және отбасын жоспарлау орталықтарында жас ата-аналар мектебінің жұмысына қатысып есеп жазу
Әйелдер консультациясы және отбасын жоспарлау орталықтарында жас ата-аналар мектебінің жұмысына қатысып есеп жазу Система крови. Симптоматика. Пальпация
Система крови. Симптоматика. Пальпация Небезпечне харчування, його вплив на стан здоров'я дитини
Небезпечне харчування, його вплив на стан здоров'я дитини Технология изготовления и контроля гипериммунных и диагностических сывороток, антигенов, антибиотиков, бактериофагов
Технология изготовления и контроля гипериммунных и диагностических сывороток, антигенов, антибиотиков, бактериофагов Комплекты линз
Комплекты линз Основные операции на сердце
Основные операции на сердце Методика самообследования молочных желёз
Методика самообследования молочных желёз Эндопротезирование аортального клапана (TAVI)
Эндопротезирование аортального клапана (TAVI) Неотложные хирургические заболевания у детей
Неотложные хирургические заболевания у детей Стресс-ЭхоКГ
Стресс-ЭхоКГ Дилатационная кардиомиопатия
Дилатационная кардиомиопатия Лучевая диагностика новообразований тимуса
Лучевая диагностика новообразований тимуса Емболізація маткових артерій. Показання до проведення
Емболізація маткових артерій. Показання до проведення Современные алгоритмы по управлению артериальной гипертонией
Современные алгоритмы по управлению артериальной гипертонией Туберкулез внутренних лимфатических узлов
Туберкулез внутренних лимфатических узлов Хронический колит
Хронический колит Проведение профилактического скрининга в Центрах Здоровья
Проведение профилактического скрининга в Центрах Здоровья Клиническая фармакология противотуберкулезных средств
Клиническая фармакология противотуберкулезных средств Пороки сердца (стеноз и недостаточность МК, стеноз и недостаточность АК)
Пороки сердца (стеноз и недостаточность МК, стеноз и недостаточность АК) Конфликтогены
Конфликтогены Ғылым және ғылыми зерттеулер. Ғылым және олардың жіктеулері. Ғылыми зерттеулер және олардың мәні
Ғылым және ғылыми зерттеулер. Ғылым және олардың жіктеулері. Ғылыми зерттеулер және олардың мәні Пиогенные (гноеродные) бактерии
Пиогенные (гноеродные) бактерии