Содержание
- 2. Патогенез Основной патогенетический фактор диабетической нейропатии – хроническая гипергликемия, приводящая в конечном итоге к изменению структуры
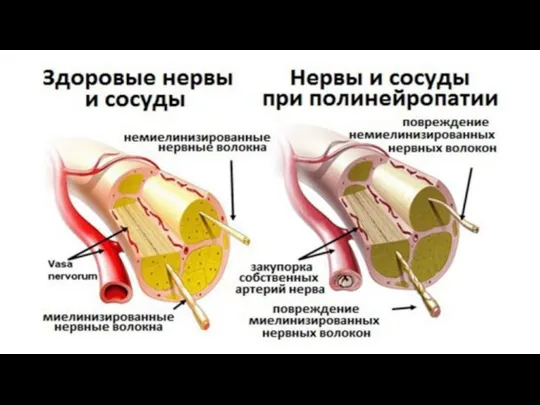
- 6. Дистальная симметричная полинейропатия стадия 0 – признаки нейропатии отсутствуют; стадия I (субклиническая) – есть изменения периферической
- 7. Субклиническая стадия Клинические проявления отсутствуют. Нейропатию диагностируют только с помощью специальных методов исследования. Электродиагностические тесты выявляют
- 8. Клиническая стадия • болевой синдром. Характерны тянущие и тупые диффузные боли в симметричных участках конечностей, преимущественно
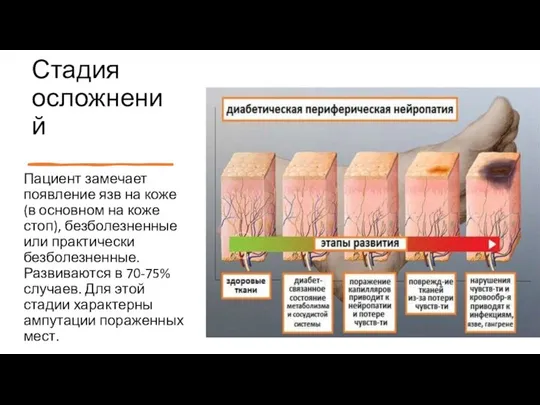
- 9. Стадия осложнений Пациент замечает появление язв на коже (в основном на коже стоп), безболезненные или практически
- 10. Кардиоваскулярная автономная нейропатия Одна из форм диабетической автономной нейропатии, при которой происходит нарушение регуляции сердечной деятельности
- 11. Гастроинтестинальная и урогенитальная форма дисфагия вследствие нарушения моторики пищевода; атония желудка, проявляющаяся чувством переполнения, тяжести после
- 12. Диабетическая нейроостеоартропатия (артропатия Шарко) Относительно безболевая, прогрессирующая, деструктивная артропатия одного или нескольких суставов, сопровождающаяся неврологичским дефицитом.
- 13. В результате демиелинизации моторных волокон развивается слабость связочного аппарата стоп, приводящая к нестабильности суставов. Автономная нейропатия
- 14. Как правило, пусковым фактором ДОАП является мелкая, не замеченная пациентом механическая травма. Незначительное по силе внешнее
- 16. Скачать презентацию











 Диагностика повреждений мочевыделительной системы и прямой кишки. Преподаватель хирургии
Диагностика повреждений мочевыделительной системы и прямой кишки. Преподаватель хирургии Эмоциональный интеллект
Эмоциональный интеллект Көпіртәрізді протездерді әзірлеу
Көпіртәрізді протездерді әзірлеу Фототерапия. Лекция №5
Фототерапия. Лекция №5 Дети с ограниченными возможностями здоровья
Дети с ограниченными возможностями здоровья Методы стерилизации и дезинфекции
Методы стерилизации и дезинфекции NBME form
NBME form ХОБЛ – как медико-социальная проблема
ХОБЛ – как медико-социальная проблема Этил спирті. Алкогализмнің әлеуметтік мәселелері
Этил спирті. Алкогализмнің әлеуметтік мәселелері Нарушения ритма
Нарушения ритма О ключевых показателях вакцинации против новой коронавирусной инфекции в Республике Карелия 08.12.2021
О ключевых показателях вакцинации против новой коронавирусной инфекции в Республике Карелия 08.12.2021 Проблемы контроля артериальной гипертензии у беременных и пути их решения
Проблемы контроля артериальной гипертензии у беременных и пути их решения Инсульт
Инсульт Что такое страх
Что такое страх Острый панкреатит
Острый панкреатит Андрогенодефицит и возможности заместительной гормональной терапии у мужчин
Андрогенодефицит и возможности заместительной гормональной терапии у мужчин Современные представления об остром бронхиолите у детей
Современные представления об остром бронхиолите у детей Синдром Вильямса, самостоятельная форма умственной отсталости
Синдром Вильямса, самостоятельная форма умственной отсталости Интенсивная терапия при электротравме
Интенсивная терапия при электротравме Түбір өзектерін пломбылауға(бітеуге) арналған материалдар (силерлер). Жүйесі. Жұмсақ қатаймайтын созылымтал
Түбір өзектерін пломбылауға(бітеуге) арналған материалдар (силерлер). Жүйесі. Жұмсақ қатаймайтын созылымтал Near miss. Материнская near miss
Near miss. Материнская near miss Балалардағы ішек инфекциясын (диарея) емдеудегі регидрон препаратының эффективтілігі
Балалардағы ішек инфекциясын (диарея) емдеудегі регидрон препаратының эффективтілігі Қосымша аурулары бар науқастардың тістерін жұлуда қолданылатын жергілікті жансыздандырудың ерекшеліктері
Қосымша аурулары бар науқастардың тістерін жұлуда қолданылатын жергілікті жансыздандырудың ерекшеліктері Типовые изменения в системе лейкоцитов
Типовые изменения в системе лейкоцитов Психолого-педагогическая система помощи при нарушении зрения
Психолого-педагогическая система помощи при нарушении зрения Меланома кожи. Диагностика и лечение
Меланома кожи. Диагностика и лечение Гломерулонефрит у детей
Гломерулонефрит у детей Патологическая анатомия отдельных врождённых пороков сердца
Патологическая анатомия отдельных врождённых пороков сердца