Содержание
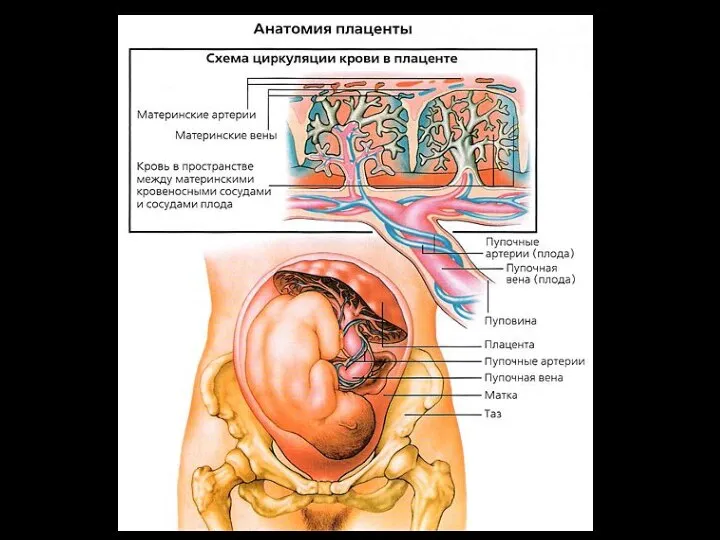
- 3. Плацента — Это временный орган, который формируется на период беременности; своими ворсинками он с одной стороны
- 4. ФУНКЦИИ ПЛАЦЕНТЫ Через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ
- 5. ФУНКЦИИ ПЛАЦЕНТЫ Плацента обеспечивает иммунологическую защиту плода, пропуская к нему материнские антитела, что необходимо для борьбы
- 6. Плацентарная недостаточность — синдром, обусловленный морфофункциональными изменениями в плаценте, при прогрессировании которых развивается задержка роста и
- 7. ЭПИДЕМИОЛОГИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ ПН одно из наиболее распространённых осложнений беременности, встречается при: невынашивании в 50–77%, при
- 8. КЛАССИФИКАЦИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ По времени и механизму возникновения · Первичная — возникает до 16 нед беременности
- 9. КЛАССИФИКАЦИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ По клиническому течению: · Острая — чаще всего связана с отслойкой нормально или
- 10. Степени гемодинамических нарушений в артериях функциональной системы мать-плацента-плод. Степень I — изолированное нарушение маточноплацентарного или плодовоплацентарного
- 11. 1 степень или компенсированная форма (минимальный объем поражения). !Отсутствие гемодинамических нарушений в артериях функциональной системы «мать-плацента-плод».
- 12. 2 степень или субкомпенсированная форма (средний объем поражения) Задержка роста плода I степени (отставание фетометрических параметров
- 13. 3 степень или декомпенсированная форма (максимальный объем поражения). Задержка роста плода II степени (отставание на 2-4
- 14. ЭТИОЛОГИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ ПН относят к полиэтиологическим заболеваниям. Среди причин условно выделяют эндо и экзогенные. Эндогенные
- 15. Причины первичной плацентарной недостаточности: генетические факторы; бактериальные и вирусные инфекции; эндокринные факторы (гормональная недостаточность яичников и
- 16. Причины вторичной плацентарной недостаточности. Она развивается при акушерских заболеваниях и осложнениях беременности: Угроза прерывания Преэклампсия Гестационный
- 17. Факторы риска развития плацентарной недостаточности: социально-бытовые факторы: возраст матери более 30 и менее 18-ти лет, недостаточное
- 18. Факторы риска развития плацентарной недостаточности: Акушерско-гинекологические факторы: нарушение менструальной функции, бесплодие, АФС, невынашивание беременности, рождение недоношенных
- 19. Факторы риска развития плацентарной недостаточности: Врождённая и наследственная патология у матери или плода; Внешние факторы: ионизирующее
- 20. ПАТОГЕНЕЗ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Основную роль в патогенезе ПН отводят нарушению маточноплацентарной перфузии что приводит к снижению
- 21. Этапы нарушения маточно-плацентарного кровообращения: Нарушение эндоваскулярной миграции трофобласта. Недостаточность инвазии вневорсинчатого хориона. Нарушение дифференцировки ворсин плаценты.
- 22. Нарушение эндоваскулярной миграции трофобласта в I триместре беременности приводит к задержке формирования маточноплацентарного кровообращения с образованием
- 23. Недостаточность инвазии вневорсинчатого хориона приводит к Неполному преобразованию спиральных артерий, что рассматривают одним из основных механизмов
- 24. Нарушения дифференцировки ворсин плаценты проявляются их замедленным развитием, преждевременным старением или неравномерным созреванием с наличием в
- 25. Нарушение маточноплацентарного кровотока приводит к ишемии, нарушению микроциркуляции, отложению иммунных комплексов в трофобласте, нарушению его структуры,
- 26. Транспорт кислорода и веществ через плаценту осуществляется по-средством двух основных механизмов: диффузии и активного транспорта. Способность
- 27. Нарушение диффузии. Доставка к плоду кислорода и углекислого газа происходит путём простой или облегченной диффузии и
- 28. Нарушение доставки кислорода к плоду В зависимости от выраженности снижения доставки к плоду кислорода выделяют три
- 29. Гипоксемия Характеризуется снижением содержания кислорода в артериальной крови плода. В его организме последовательно развиваются адаптивные реакции.
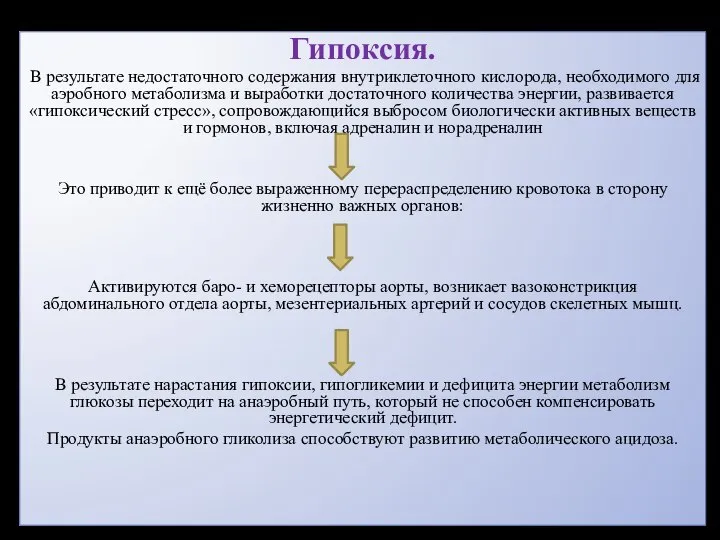
- 30. Гипоксия. В результате недостаточного содержания внутриклеточного кислорода, необходимого для аэробного метаболизма и выработки достаточного количества энергии,
- 31. Асфиксия Нарастание выраженности патологического процесса (гипоксии) Утрате механизмов, обеспечивающих централизацию плодового кровотока, вследствие чего нарушается кровоснабжение
- 32. Задержки роста плода (ЗРП) ЗРП является клиническим проявлением Хр. ПН и встречается в двух формах: 1.
- 33. Задержка роста плода (ЗРП) 2. Асимметричная форма (развивается в 70-90 % случаев) Характеризуется: Отставанием массы тела
- 34. Степени тяжести ЗРП: I степень — отставание в развитии плода до 2 недель; II степень —
- 35. Клиника ЗРП. Первые признаки ЗРП могут проявиться в 18-19 или 24-26 недель. К 28-29 неделям беременности
- 36. ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Ранний доклинический признак ПН – снижение синтеза всех гормонов фетоплацентарной системы: эстрогенов, прогестерона,
- 37. Методы оценки состояния плода Измерение высоты дна матки (ВДМ) и окружности живота (ОЖ) В клинической практике
- 38. Подсчет шевелений плода (тест шевелений) Методика Cardiff: начиная с 9 утра, женщина должна, концентрироваться на движениях
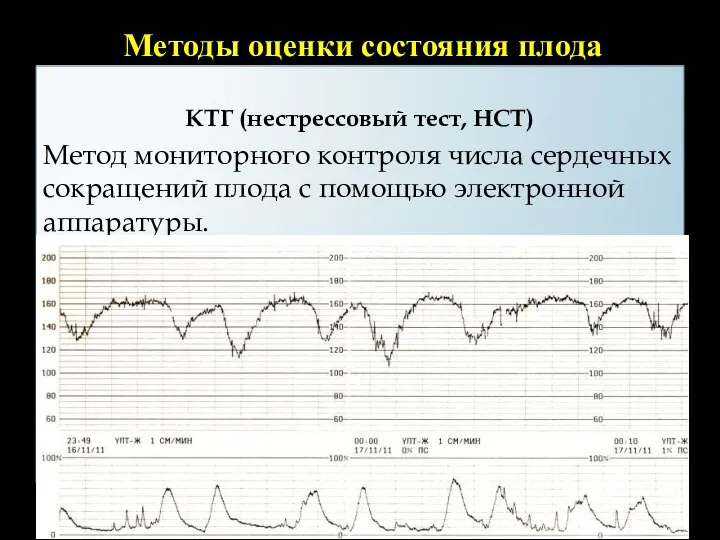
- 39. Методы оценки состояния плода КТГ (нестрессовый тест, НСТ) Метод мониторного контроля числа сердечных сокращений плода с
- 40. УЗИ- методы оценки состояния плода УЗИ (фетометрия)- Ультразвуковая диагностика ЗРП основана на сопоставлении фетометрических показателей, полученных
- 41. Доплерометрия. Оценка нарушений маточно-плацентарного и фетоплацентарного кровотока 1А степень – нарушение маточно-плацентарного кровотока при сохранённом плодово-плацентарном;
- 42. В случае регистрации критических значений кровотока в артериях плодово-плацентарной циркуляции исследуют венозное кровообращение в этой системе.
- 43. Лечение В настоящее время применение препаратов, регулирующих трофические функции плаценты и плода нецелесообразно, так как нет
- 44. Прегравидарная подготовка: Подготовка к беременности должна начинаться за 3-4 месяца до зачатия. Зачатие допустимо не ранее,
- 45. К профилактическим мероприятиям также относят Исключение влияния вредных факторов в предгравидарный период, особенно в первые дни
- 46. Следует подчеркнуть, что проблемы недостаточности плаценты невозможно решить только во время беременности. Важный аспект – своевременная
- 47. Методы профилактики плацентарной недостаточности у женщин из группы риска Фолиевая кислота Дюфастон Микродозированные гестагены (утрожестан) Дезагреганты
- 48. Акушерская тактика. Акушерская тактика определяется: 1) Сроком беременности; 2) Характером патологии плода; 3) Характером патологии матери;
- 49. Мониторинг состояния плода во время родов Аускультация КТГ КТГ+ ЭКГ Забор крови из предлежащей части плода
- 50. Аускультация Кратность- каждые 15 -30 минут в первом периоде родов, в течение одной полной минуты после
- 51. Как проводится: 1. Определяется положение плода 2. Находится место наилучшей аускультации 3. Оценивается соответствие материнскому пульсу
- 52. Показания к записи КТГ При аускультации базальный ритм менее 110 или более 160 уд/мин Выслушивается периодически
- 53. КТГ Рутинное применение КТГ не оправдано, особенно в группе родов низкого риска, т.к. данная методика имеет
- 54. Показания для непрерывного интранатального КТГ мониторинга 1. Со стороны матери: КС в анамнезе, ПЭ, срок >
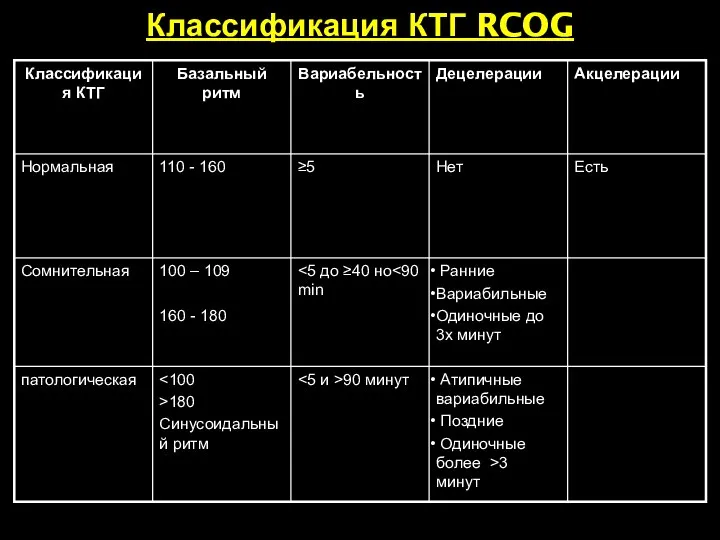
- 55. Классификация КТГ RCOG
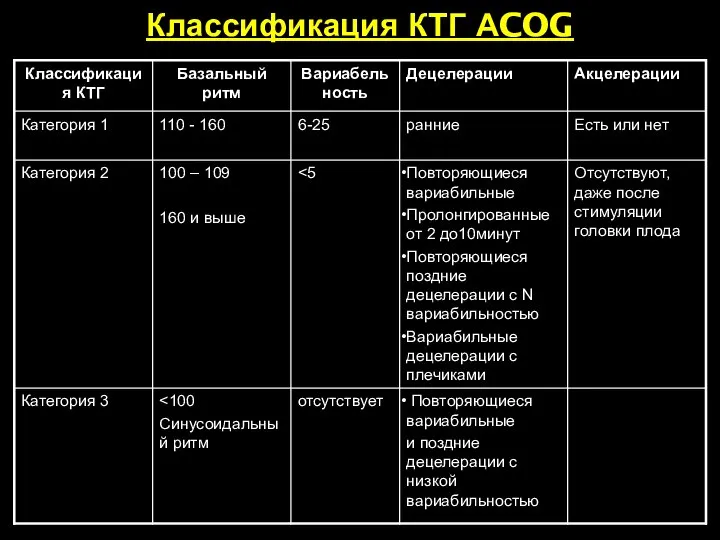
- 56. Классификация КТГ АCOG
- 57. FIGO классификация
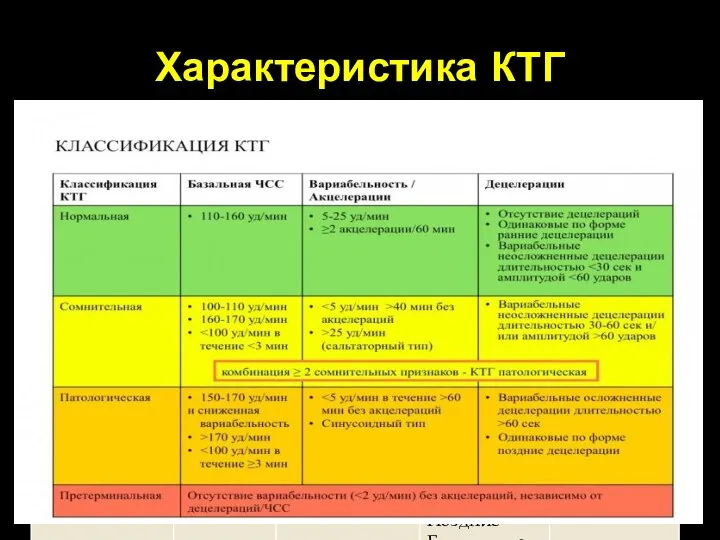
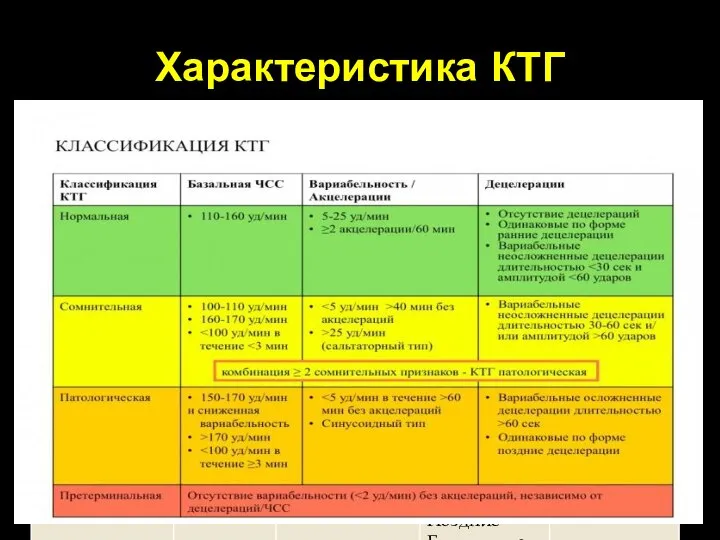
- 58. Характеристика КТГ
- 59. Нормальная КТГ Базальная ЧСС 110-160 ударов/минуту (до 33 недель допускается до 160) Минимум 2 акцелерации (амплитудой
- 60. Сомнительная КТГ Наличие одного из следующих отклонений: Базальная ЧСС 100-110 или 160-170 ударов/минуту Отсутствие акцелераций в
- 61. Патологическая КТГ Наличие одного из следующих отклонений: Базальная частота 170 ударов/минуту Вариабельность Повторяющиеся вариабельные осложненные децелерации
- 62. Параметры оценки Сокращения матки Базальная частота Вариабельность ритма Наличие акцелерации Наличие децелерации
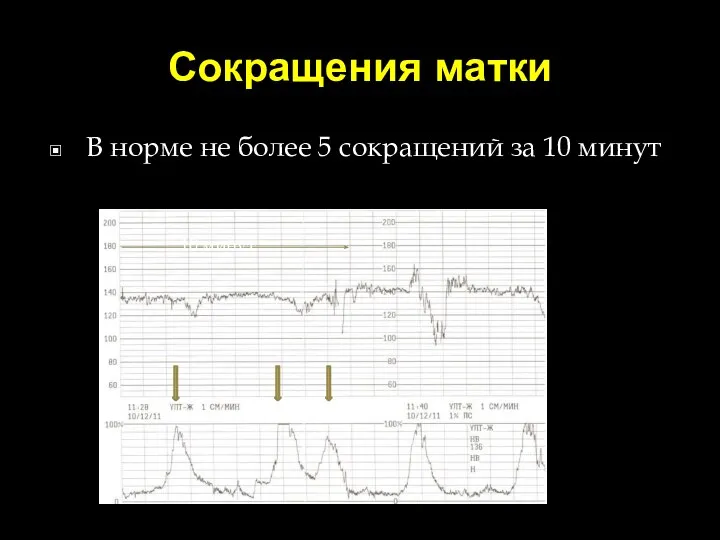
- 63. Сокращения матки В норме не более 5 сокращений за 10 минут 10 минут
- 64. Базальная ЧСС - Это средняя ЧСС, определяемая в 5-10 минутном интервале В норме 110-160 ударов в
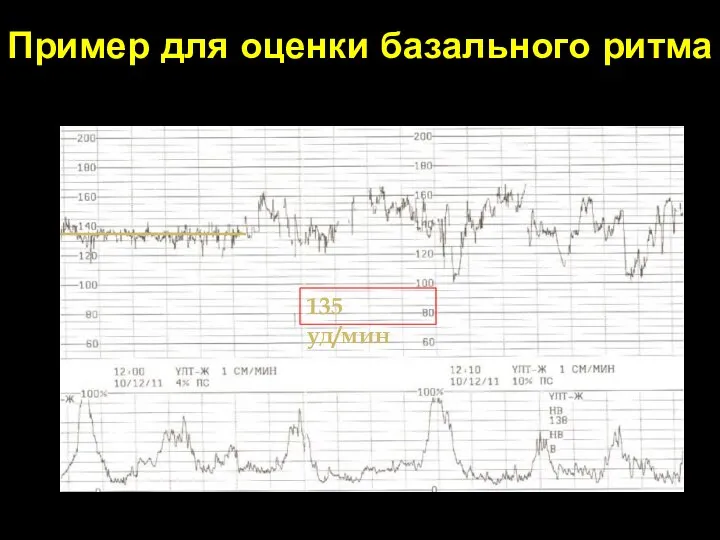
- 65. Пример для оценки базального ритма 135 уд/мин
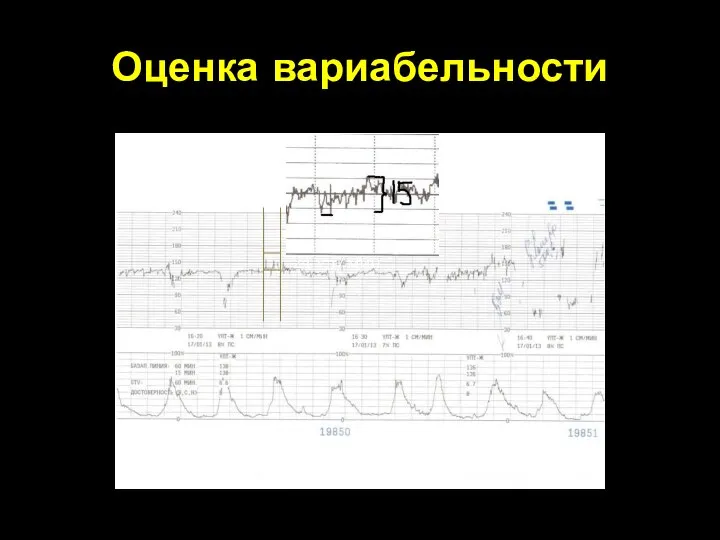
- 66. Вариабельность это незначительное колебание ЧСС определяется изменением осцилляций в минутный отрезок времени ( разница между самым
- 67. Оценка вариабельности 24 уд/мин 1 мин
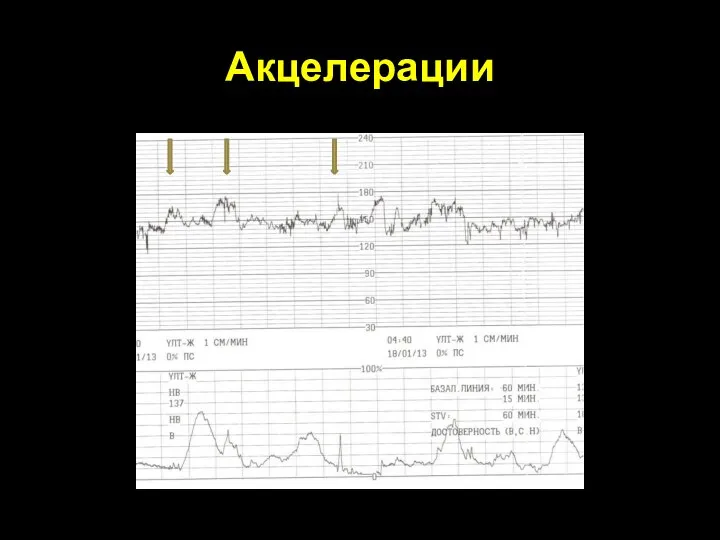
- 68. Акцелерации Увеличение базальной линии на 15 уд/мин в течение 15 сек и более. Наличие 2 акцелерации
- 69. Акцелерации
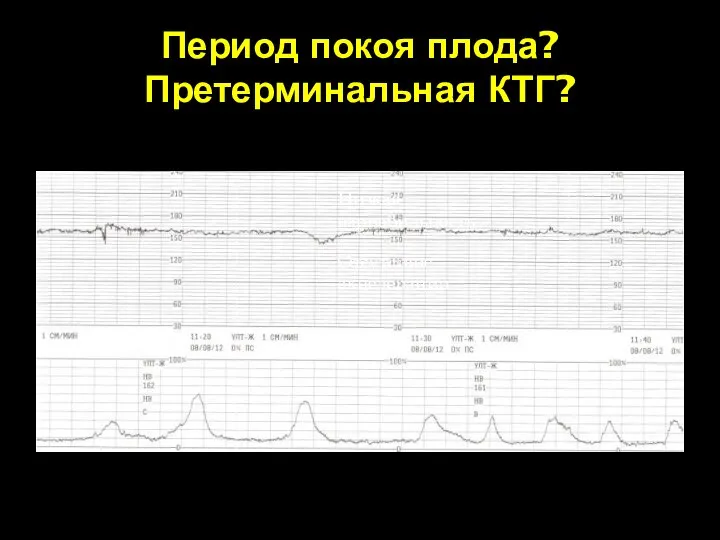
- 70. Период покоя плода? Претерминальная КТГ? Низкая вариабильность Отсутствие акцелерации
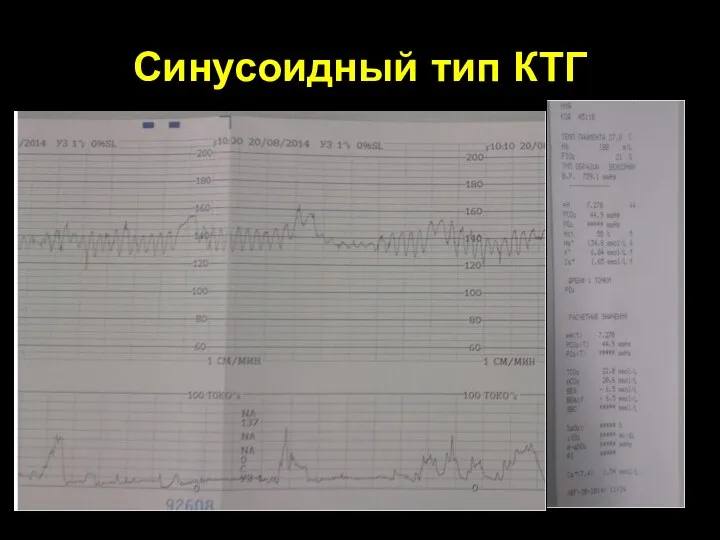
- 71. Синусоидный тип КТГ
- 72. Децелерации - снижение базальной линии на 15 уд/мин в течение 15 сек и более Различают: Ранние
- 73. Ранние децелерации Униформные Возникают с началом схватки Зеркальное отображение схваток Связаны со сдавлением головки плода и
- 74. Ранние децелерации
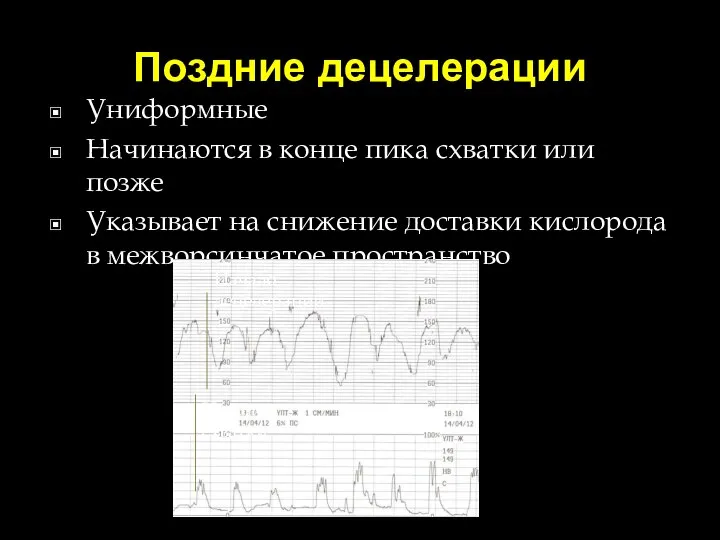
- 75. Поздние децелерации Униформные Начинаются в конце пика схватки или позже Указывает на снижение доставки кислорода в
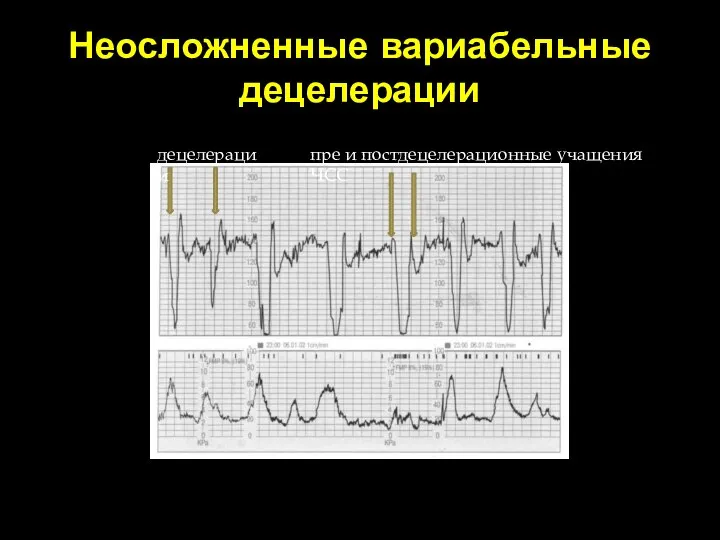
- 76. Неосложненные вариабельные децелерации Неосложненные вариабельные децелерации 60 уд в мин Повторяющиеся или периодические снижения ЧСС с
- 77. Неосложненные вариабельные децелерации децелерации пре и постдецелерационные учащения ЧСС
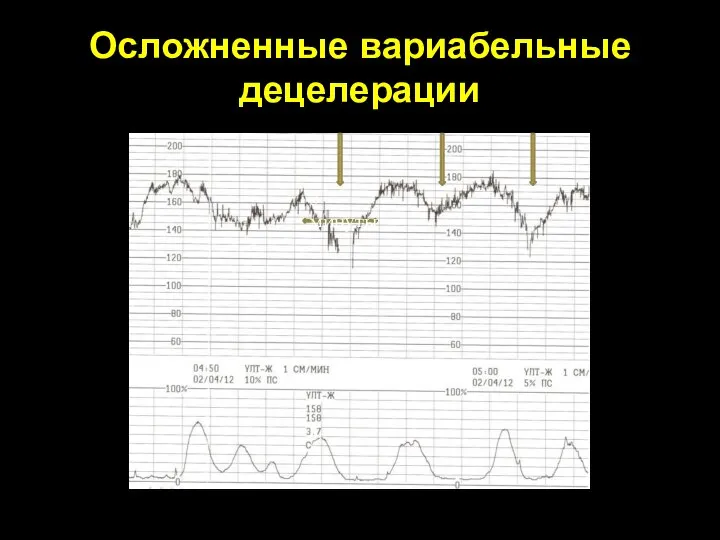
- 78. Осложненные вариабельные децелерации Связаны со сдавлением пуповины и нарушением гемодинамики Снижение амплитуды на 60 уд/мин более,
- 79. Осложненные вариабельные децелерации 3 минуты
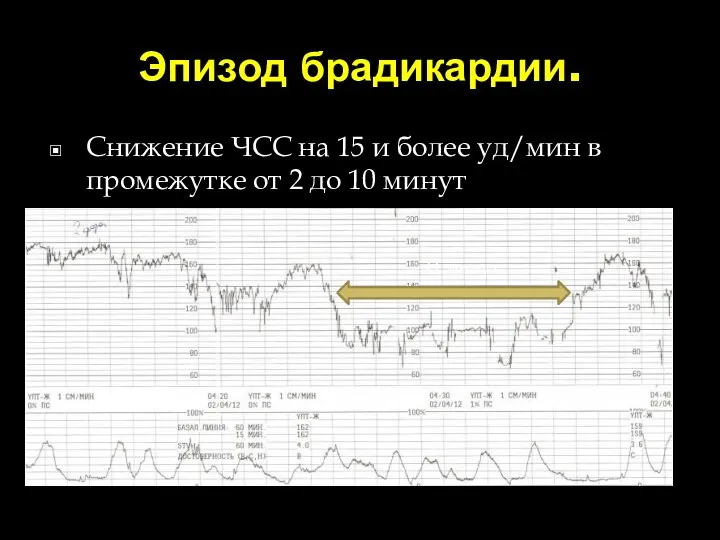
- 80. Эпизод брадикардии. Снижение ЧСС на 15 и более уд/мин в промежутке от 2 до 10 минут
- 81. Классификация КТГ Нормальная- все показатели в норме Сомнительная- отклонение 1 показателя от нормы Патологическая- отклонение 2
- 82. Характеристика КТГ
- 83. Сомнительная КТГ при поступлении Регистрация КТГ производится непрерывно. Рассмотреть вопрос использования скальп-электрода для регистрации КТГ и
- 84. Мероприятия при патологической КТГ 1. Изменение положения матери 2. Оценка температуры, АД, пульса 3. Прекратите введение
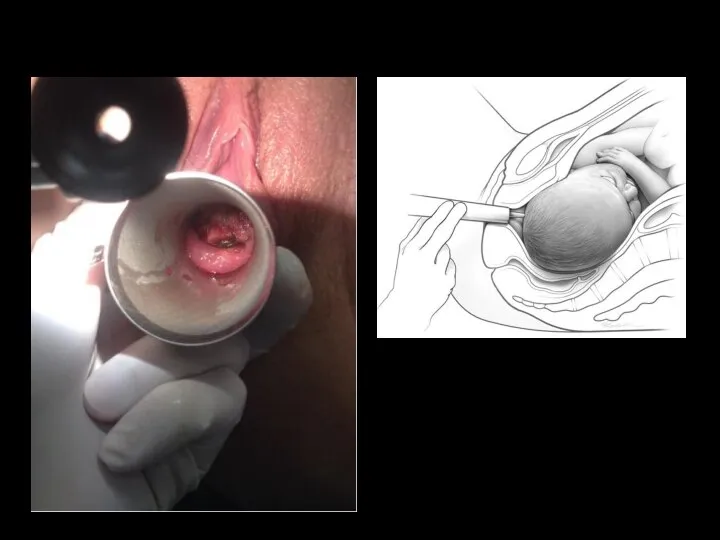
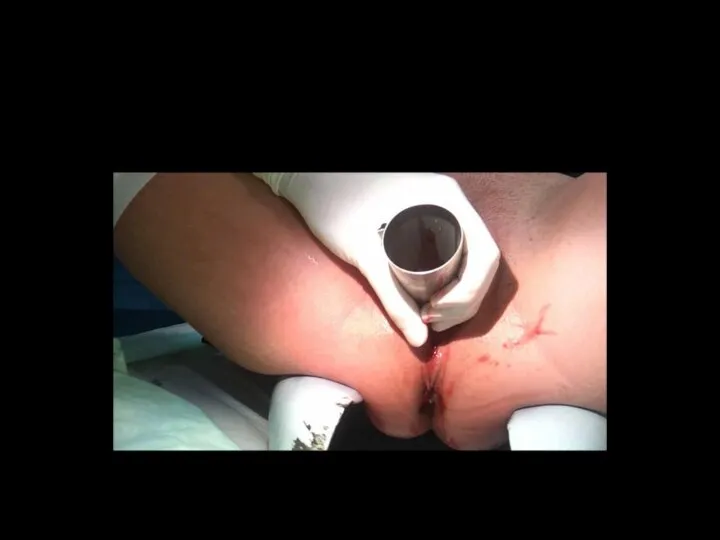
- 85. Забор крови из головки плода При сомнительном КТГ или при наличии факторов риска (мекониальные околоплодные воды,
- 86. Набор для определения скальп лактата
- 87. Тактика при определении pH pH>7.25 нормальные значения pH 7.2-7.25 преацидоз- рекомендовано повторное взятие крови из предлежащей
- 88. Уровень лактата Для определения характера и длительности гипоксии Высокая корреляция с показателем pH Требуется 5 мкл
- 90. Техника взятия пробы: 1. Производится при открытии шейки матки 2 см и более. Предлежащая часть плода
- 92. Интерпретация результатов и алгоритм действий: Результаты регистрируются в истории родов непосредственно после проведения каждого теста. Лактат
- 93. Применение STAN в родах Рекомендуется использовать в группе беременных с повышенным риском асфиксии плода. Подозрение на
- 94. STAN не может использоваться при: При патологической КТГ, когда требуется немедленное родоразрешение Претерминальная КТГ При пороке
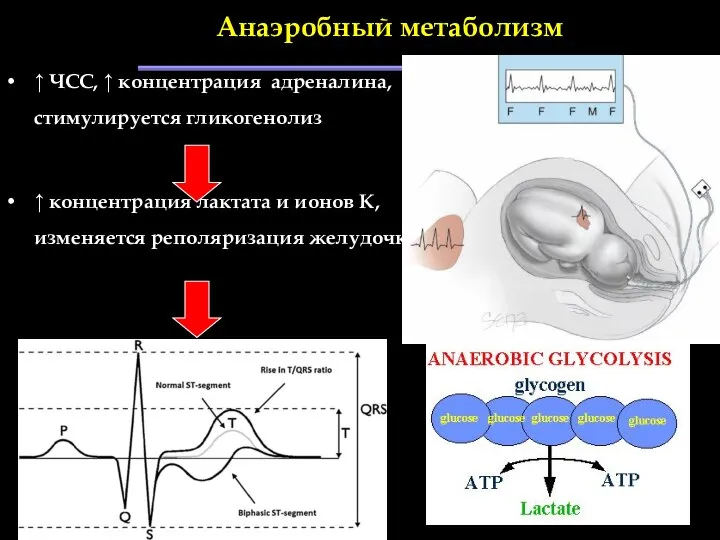
- 95. Анаэробный метаболизм ↑ ЧСС, ↑ концентрация адреналина, стимулируется гликогенолиз ↑ концентрация лактата и ионов К, изменяется
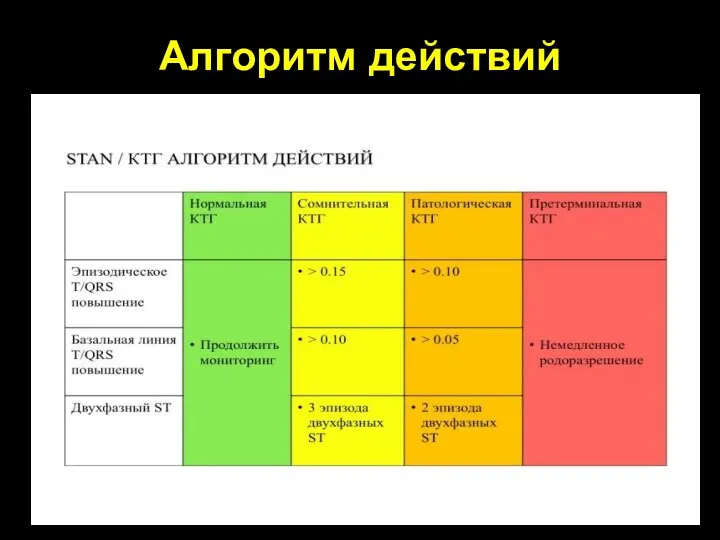
- 96. Алгоритм действий
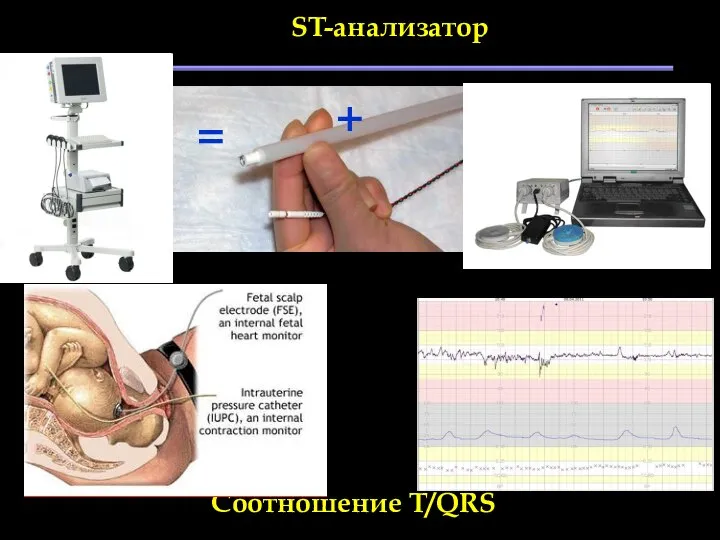
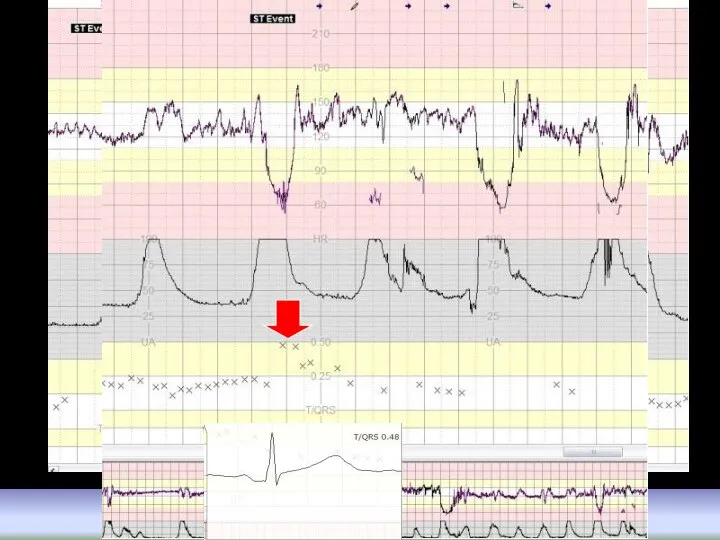
- 97. ST-анализатор = + Соотношение T/QRS
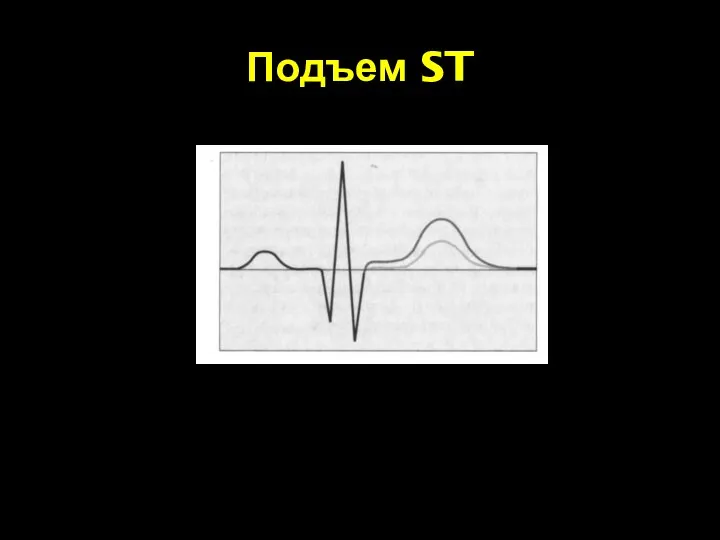
- 99. Подъем ST
- 100. Бифазный ST
- 102. Скачать презентацию










































































 Наследственные болезни передаются по наследству
Наследственные болезни передаются по наследству Первая помощь при сотрясении мозга
Первая помощь при сотрясении мозга Навыки психологического консультирования
Навыки психологического консультирования Кесарево сечение
Кесарево сечение Синдромы поражения мочевыделительной системы
Синдромы поражения мочевыделительной системы Нәрестелерде ішек жолының бітелуі себептері, патанатомиясы, хирургиялық емдік іс-шаралары
Нәрестелерде ішек жолының бітелуі себептері, патанатомиясы, хирургиялық емдік іс-шаралары Социально-негативные явления в молодежной среде
Социально-негативные явления в молодежной среде Талуды анықтау жедел жәрдем көрсету алгоритмі және
Талуды анықтау жедел жәрдем көрсету алгоритмі және Сердечно-сосудистая патология у беременных
Сердечно-сосудистая патология у беременных Упражнения с массажным мячом
Упражнения с массажным мячом Физиология крови
Физиология крови Резективные методы лечения. (гингивэктомия, гемисекция, ампутация корня зуба)
Резективные методы лечения. (гингивэктомия, гемисекция, ампутация корня зуба) Транспортная травма
Транспортная травма Осложнения сахарного диабета
Осложнения сахарного диабета Подготовка презентации типологии студентов (основываясь на типологии В.Т. Лисовского.)
Подготовка презентации типологии студентов (основываясь на типологии В.Т. Лисовского.) Донаучный этап развития психологической мысли
Донаучный этап развития психологической мысли Патогенез ВИЧ-инфекции
Патогенез ВИЧ-инфекции Визуальная диагностика респираторного дистресс-синдрома
Визуальная диагностика респираторного дистресс-синдрома Хмель
Хмель Нарушения водно-электролитного обмена организма. Гипернатриемия
Нарушения водно-электролитного обмена организма. Гипернатриемия Употребление и зависимость от препаратов конопли
Употребление и зависимость от препаратов конопли Эндоскопия история возникновения, возможности метода
Эндоскопия история возникновения, возможности метода Боль в спине
Боль в спине Переливание крови
Переливание крови Кафедра судебной медицины ЛФ. История кафедры
Кафедра судебной медицины ЛФ. История кафедры Коррекция дефицита магния в практике врача
Коррекция дефицита магния в практике врача Эссенциальді артериалды гипертензиясы бар науқастарда каптоприл мен нифедипиннің емдік және эффективтілік әсерін салыстыру
Эссенциальді артериалды гипертензиясы бар науқастарда каптоприл мен нифедипиннің емдік және эффективтілік әсерін салыстыру Медицинская информационная система
Медицинская информационная система