Содержание
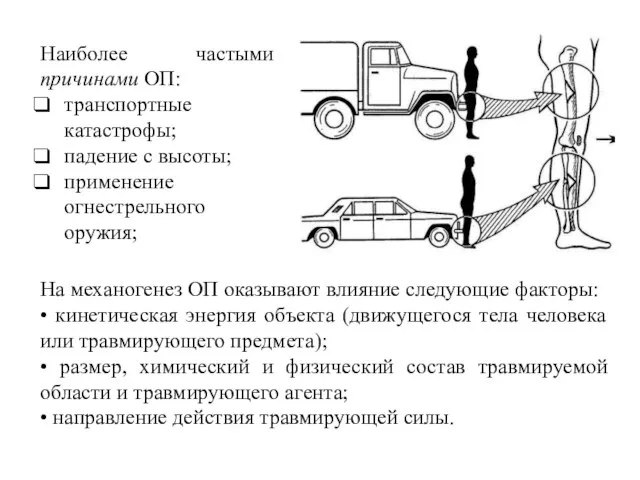
- 2. Наиболее частыми причинами ОП: транспортные катастрофы; падение с высоты; применение огнестрельного оружия; На механогенез ОП оказывают
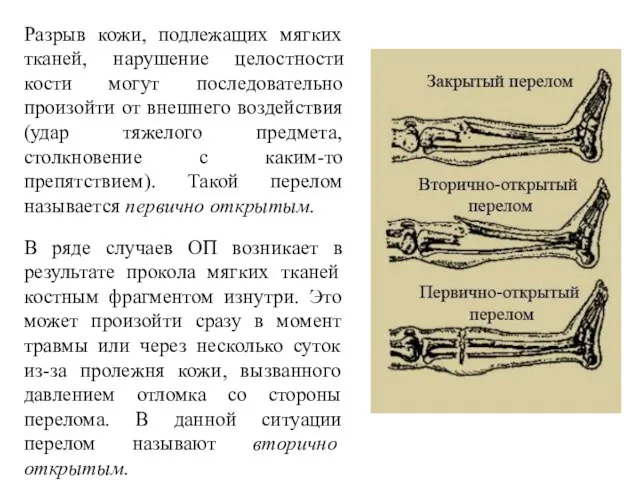
- 3. Разрыв кожи, подлежащих мягких тканей, нарушение целостности кости могут последовательно произойти от внешнего воздействия (удар тяжелого
- 4. Особенности открытых переломов микробное загрязнение раны микрофлорой окружающей среды (все ОП являются первично микробно загрязненными); травматическое
- 5. Характерные особенности огнестрельных преломов Огнестрельные переломы всегда являются первично-открытыми; Степень микробного загрязнения огнестрельных переломов как правило
- 6. 5. На значительном расстоянии от места огнестрельного перелома возникают патологические изменения в костном мозге, характеризующиеся образованием:
- 7. На течение ОП оказывают влияние Местные факторы: • размеры раны мягких тканей; • количество нежизнеспособных тканей;
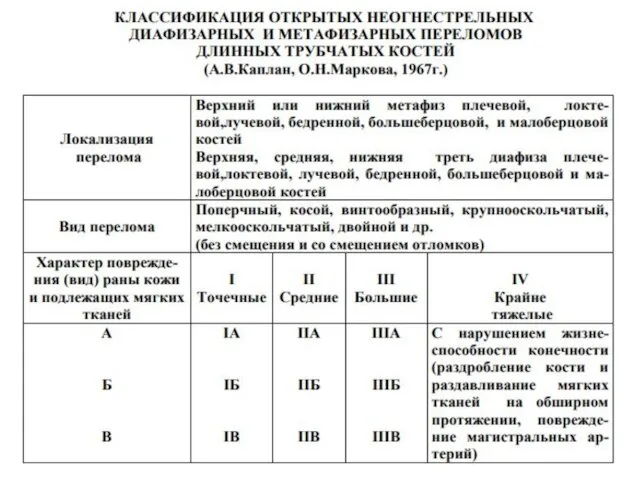
- 8. По механогенезу травмы ОП разделяют на: первично открытые вторично открытые. По виду повреждения вместе с ОП
- 10. Диагностика Анамнез Врач должен подробно выяснить у пациента следующую информацию: обстоятельства происшествия; иммунизации против столбняка; сопутствующие
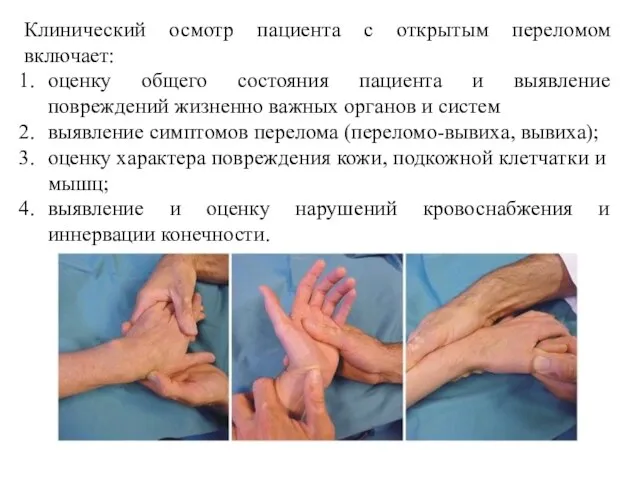
- 11. Клинический осмотр пациента с открытым переломом включает: оценку общего состояния пациента и выявление повреждений жизненно важных
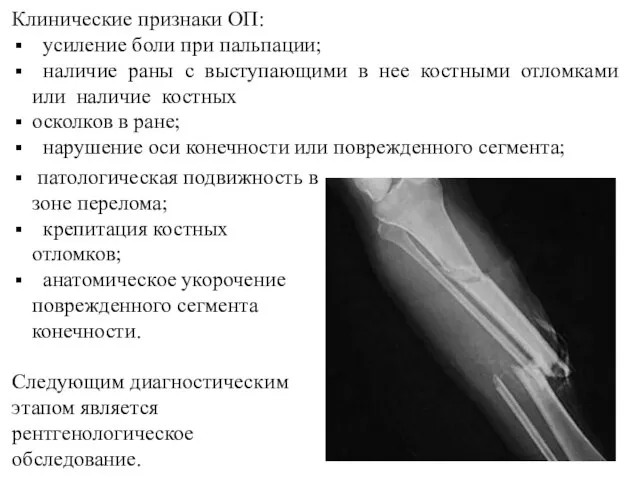
- 12. Клинические признаки ОП: усиление боли при пальпации; наличие раны с выступающими в нее костными отломками или
- 13. Лечение ОП Основная цель: сохранение и восстановление функции поврежденной конечности. Лечебный процесс требует решения следующих задач:
- 14. На догоспитальном этапе (первая медицинская и первая врачебная помощь) осуществляются: противошоковые мероприятия, остановка кровотечения, наложение асептической
- 15. Наличие у пострадавшего открытого перелома является показанием к оперативному лечению. Оперативное вмешательство, выполняемое по поводу ОП
- 16. ПХО должна производиться в первые 6-8 часов после травмы. За это время микроорганизмы не успевают проникнуть
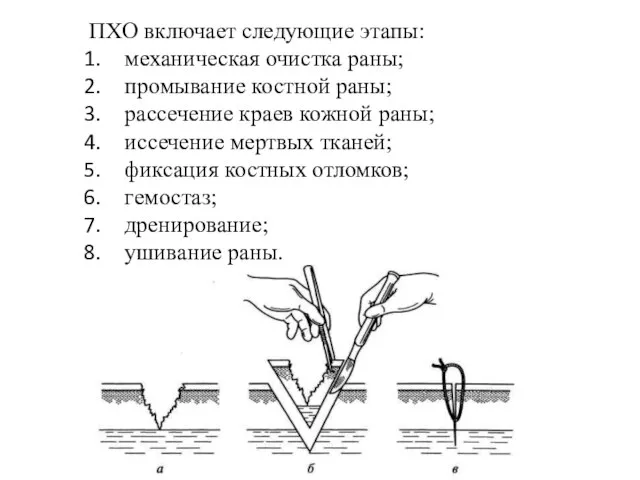
- 17. ПХО включает следующие этапы: механическая очистка раны; промывание костной раны; рассечение краев кожной раны; иссечение мертвых
- 18. ПХО ОП завершается закрытием раны. Наложение швов может быть произведено сразу в конце операции или может
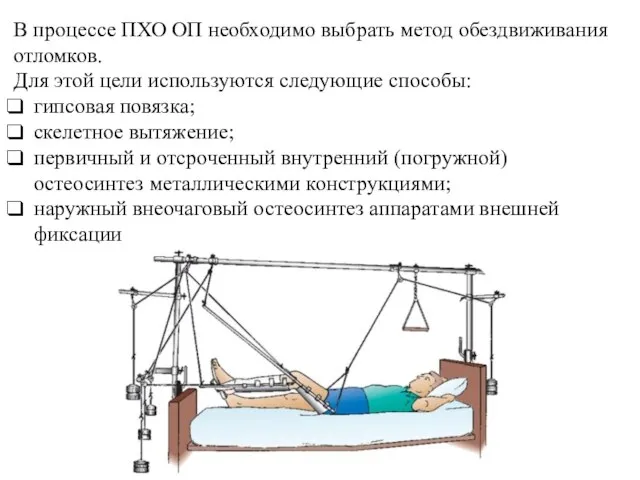
- 19. В процессе ПХО ОП необходимо выбрать метод обездвиживания отломков. Для этой цели используются следующие способы: гипсовая
- 20. Реабилитация больных с открытыми повреждениями включает применение восстановительных хирургических операций (в случаях, когда полное восстановление поврежденных
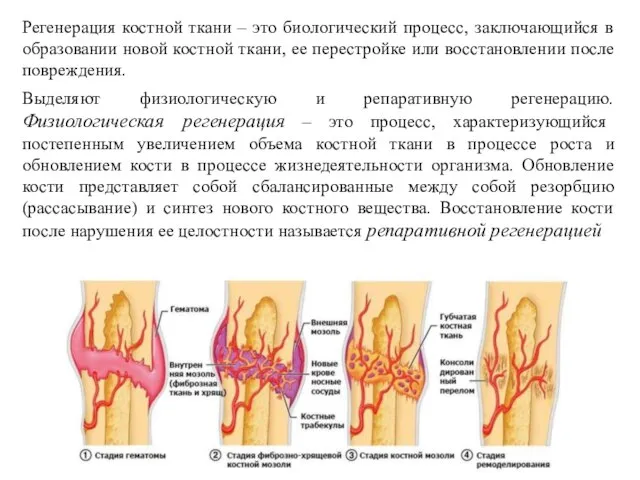
- 21. Выделяют физиологическую и репаративную регенерацию. Физиологическая регенерация – это процесс, характеризующийся постепенным увеличением объема костной ткани
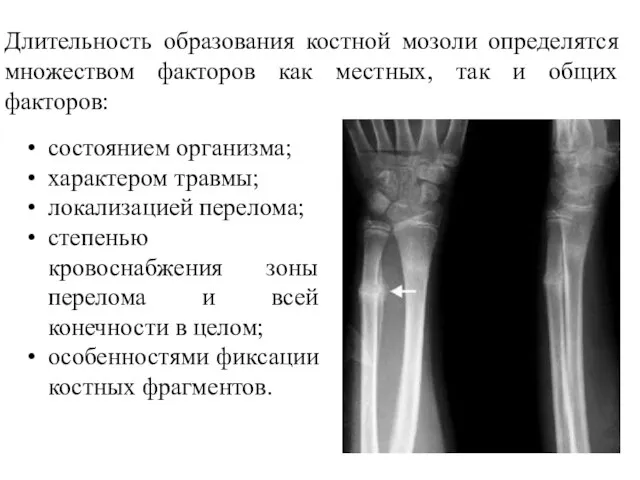
- 22. Длительность образования костной мозоли определятся множеством факторов как местных, так и общих факторов: состоянием организма; характером
- 23. Заживление перелома проходит 4 стадии: 1. Первичная бластома – формирование в очаге ирритации и окружающих тканях
- 24. 2. Образование и дифференцировка тканевых структур – уже к концу вторых суток клетки начинают пролиферировать. Полибласты
- 25. Различают три составляющий или три источника образования костной мозоли: периостальный или наружный регенерат образуется главным образом
- 26. 3. Стадия образования ангиогенных костных структур – восстановление сосудистой сети формирующегося костного регенерата, а также минерализация
- 27. Клиническими признаками сращения перелома являются: Отсутствие болей в зоне перелома при пальпации и осевой нагрузке на
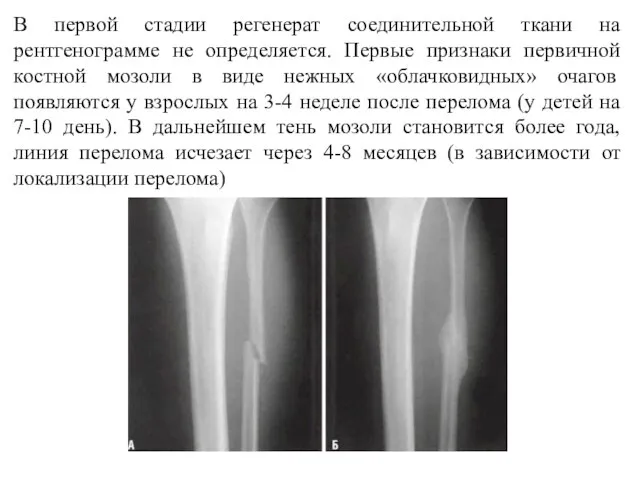
- 28. В первой стадии регенерат соединительной ткани на рентгенограмме не определяется. Первые признаки первичной костной мозоли в
- 29. Нормальное течение процесса репаративной регенерации может протекать по первичному, первично-замедленному, вторичному типам и зависит от ряда
- 30. В зависимости от срока, прошедшего с момента травмы, клинических и рентгенологических особенностей нарушение процесса репаративной регенерации
- 31. Наиболее частыми причинами нарушений заживления перелома являются: 1. недостаточная репозиция отломков; 2. неэффективная внешняя иммобилизация как
- 32. 1. Консолидацию принято считать замедленной, если прочная костная мозоль не образуется в заданные сроки для конкретной
- 33. 2. Несросшийся перелом. Эта степень нарушения образования костной мозоли обычно возникает через два средних срока, необходимых
- 34. 3. Ложный сустав. Крайняя степень нарушения заживления перелома, о которой обычно говорят по истечении утроенного среднего
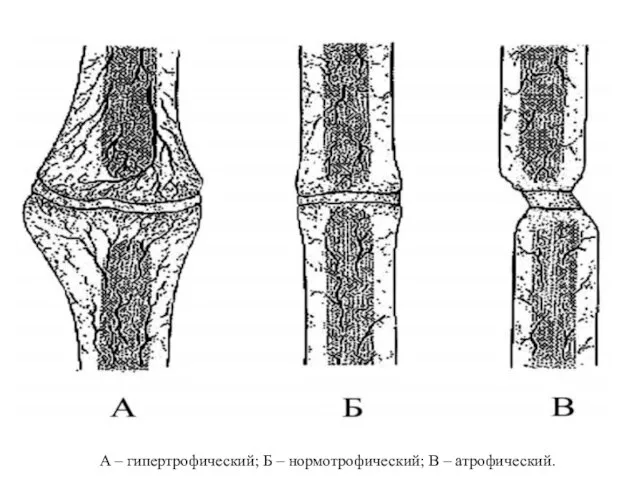
- 35. В зависимости от количества костного вещества, степени кровоснабжения в зоне перелома выделяют следующие типы ложного сустава:
- 36. А – гипертрофический; Б – нормотрофический; В – атрофический.
- 37. Лечение При замедленной консолидации – это в первую очередь продолжение консервативного лечения, фиксация пораженного сегмента циркулярной
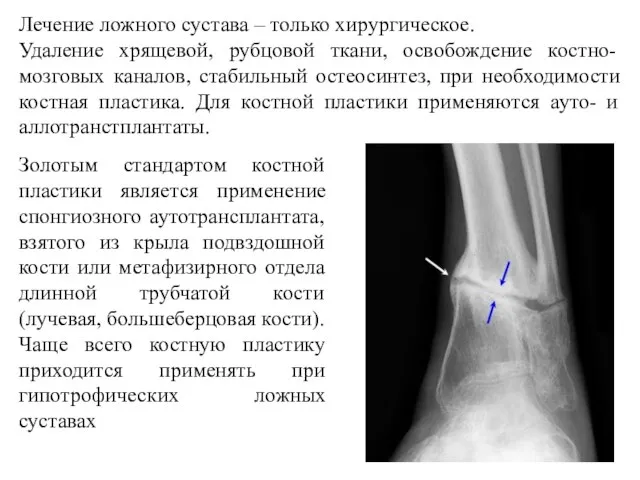
- 38. Лечение ложного сустава – только хирургическое. Удаление хрящевой, рубцовой ткани, освобождение костно-мозговых каналов, стабильный остеосинтез, при
- 40. Скачать презентацию

























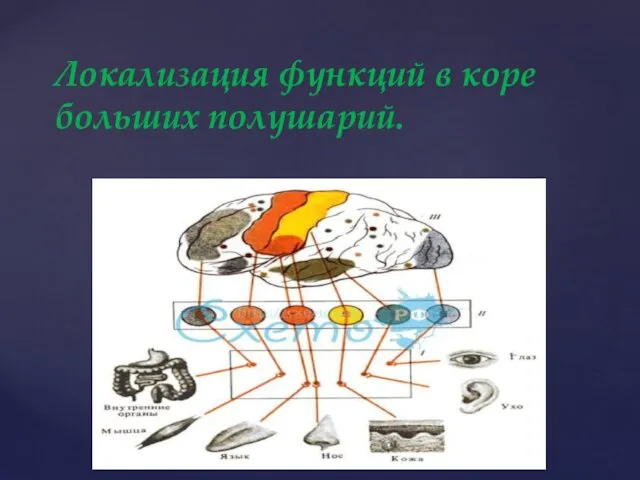 Локализация функций в коре больших полушарий. Кора больших полушарий
Локализация функций в коре больших полушарий. Кора больших полушарий Молодежь за здоровый образ жизни
Молодежь за здоровый образ жизни Диагностика и лечение заболеваний, сопровождающихся гепатомегалией и гепатолиенальным синдромом
Диагностика и лечение заболеваний, сопровождающихся гепатомегалией и гепатолиенальным синдромом Наркотические анальгетики
Наркотические анальгетики Жақ бет аймағын қалпына келтіру кезінде көп қабатты қиықтарды пайдалану
Жақ бет аймағын қалпына келтіру кезінде көп қабатты қиықтарды пайдалану Оптимизация мероприятий при проведении профилактических осмотров несовершеннолетних
Оптимизация мероприятий при проведении профилактических осмотров несовершеннолетних Особенности оказания сестринской помощи семье и пациенту с заболеваниеми сердечно-сосудистой системы
Особенности оказания сестринской помощи семье и пациенту с заболеваниеми сердечно-сосудистой системы Гиперфункция щитовидной железы
Гиперфункция щитовидной железы Патология слуховой системы
Патология слуховой системы Жасанды иммунитет
Жасанды иммунитет Психотропное оружие
Психотропное оружие Виды конфликтов в лагере
Виды конфликтов в лагере Школа здоровья для беременных. Занятие 5. Роды
Школа здоровья для беременных. Занятие 5. Роды Жасанды мүше туралы жалпы түсінік
Жасанды мүше туралы жалпы түсінік Leptospirozning PCR tashxisi
Leptospirozning PCR tashxisi Антенатальная охрана плода
Антенатальная охрана плода Диагностические тесты в психиатрии
Диагностические тесты в психиатрии Эхинококкоз лярвальный
Эхинококкоз лярвальный Жұқпалы үрдіс патофизиологиясы. Сепсис
Жұқпалы үрдіс патофизиологиясы. Сепсис Нейроэндокринные синдромы
Нейроэндокринные синдромы Мужской климакс
Мужской климакс Наследственные заболевания человека. Меры профилактики наследственных заболеваний
Наследственные заболевания человека. Меры профилактики наследственных заболеваний Снотворные, противопаркинсонические и противосудорожные средства
Снотворные, противопаркинсонические и противосудорожные средства Синдром Дауна
Синдром Дауна Антибиотикопрофилактика в акушерской практике
Антибиотикопрофилактика в акушерской практике Эрик Г. Эриксон: формирование личностной идентичности человека
Эрик Г. Эриксон: формирование личностной идентичности человека Медицинская микробиология
Медицинская микробиология Алкоголизм и его влияние на развитие здоровой личности
Алкоголизм и его влияние на развитие здоровой личности