Слайд 22

Хирургическое лечение
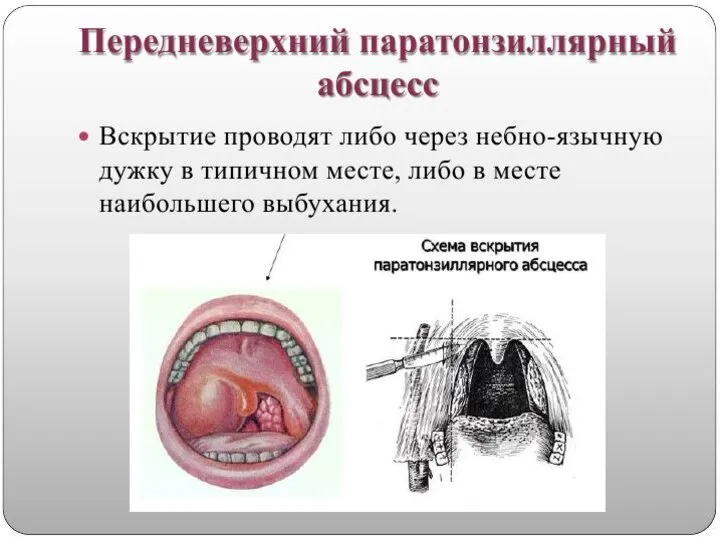
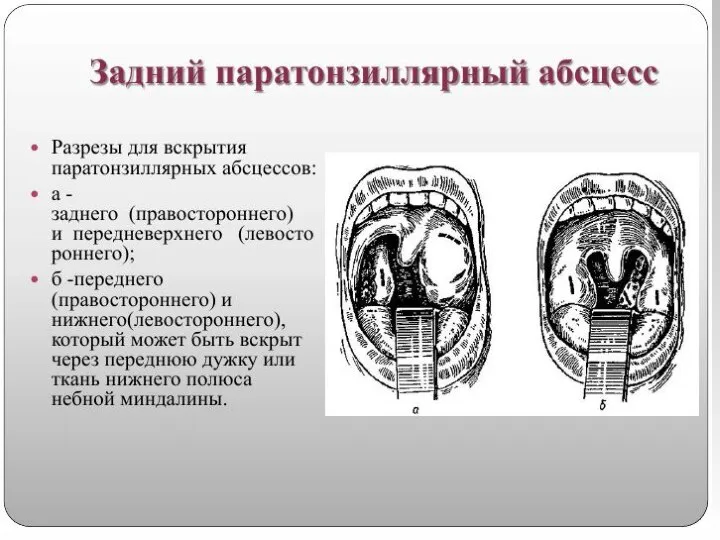
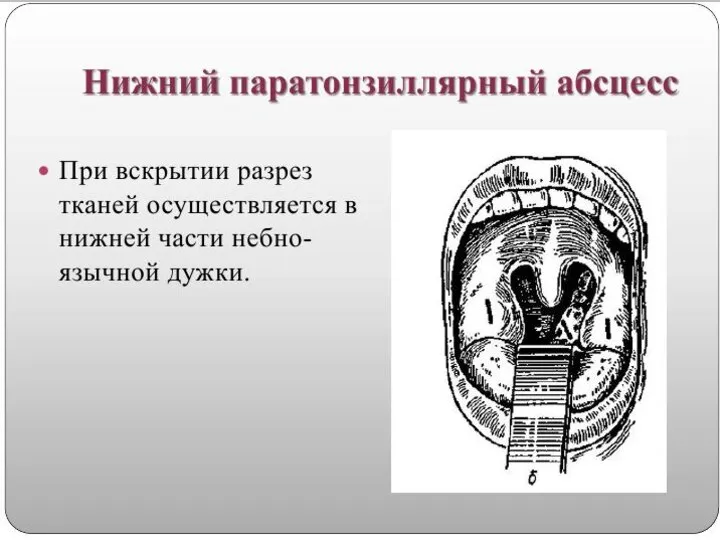
выбор хирургического разреза определяется локализацией воспалительного процесса в паратонзиллярной клетчатке.
Операция проводится под местной аппликационной анестезией. Техника вскрытия паратонзиллярных абсцессов должна предусматривать обильное кровоснабжение данной области ветвями крупных артерий, поэтому рекомендуется рассечение тканей проводить вдоль хода сосудов и на небольшую глубину (0,5-1,0 см), а далее корнцангом, раздвигая ткани проводить вскрытие абсцессов, дабы исключить возможность травмирования крупных артериальных стволов. После вскрытия абсцессов проводятся полоскания глотки растворами антисептиков (фурациллин, риванол, хлоргексидин, и д.р.), рекомендуется проводить повторное раскрытие краев разреза в связи с тем, что в первые сутки после вскрытия в полости абсцесса снова может накопиться гной, а края рассеченной слизистой оболочки быстро начинают регенерировать. После дренирования полости абсцесса воспалительные изменения в глотке претерпевают обратное развитие, нормализуется температура тела, исчезают боли при глотании, улучшается общее самочувствие.
















 История развития психопатологии в России и зарубежных странах
История развития психопатологии в России и зарубежных странах Подросток и наркотики
Подросток и наркотики План саморазвития
План саморазвития Иммунология. Антитела и В-лимфоциты. (Лекция 4)
Иммунология. Антитела и В-лимфоциты. (Лекция 4) Внебольничные роды: неотложные мероприятия на догоспитальном этапе
Внебольничные роды: неотложные мероприятия на догоспитальном этапе Обструктивные заболевания легких. Бронхиальная астма и ХОБЛ в практике участкового врача-терапевта
Обструктивные заболевания легких. Бронхиальная астма и ХОБЛ в практике участкового врача-терапевта Этиология и патогенез туберкулеза
Этиология и патогенез туберкулеза Я выбираю жизнь. Наркотики ломают жизнь людей
Я выбираю жизнь. Наркотики ломают жизнь людей Псориатическая артропатия
Псориатическая артропатия Отбасын жоспарлау
Отбасын жоспарлау Нормальная анатомия пахового канала
Нормальная анатомия пахового канала Депрессия
Депрессия Сравнительная характеристика субъективной оценки детско-родительских отношений детьми с задержкой психического развития
Сравнительная характеристика субъективной оценки детско-родительских отношений детьми с задержкой психического развития Творческий путь и наследие академика рамн Л.А. Дурнова
Творческий путь и наследие академика рамн Л.А. Дурнова Микробиом и вес
Микробиом и вес Остеопатическая помощь
Остеопатическая помощь Тест. Анемии
Тест. Анемии Клиническая классификация туберкулеза. Патогенез первичного туберкулеза. Туберкулезная интоксикация
Клиническая классификация туберкулеза. Патогенез первичного туберкулеза. Туберкулезная интоксикация Психология наших покупок
Психология наших покупок Диагностика беременности
Диагностика беременности Болезнь отложения кристаллов пирофосфата кальция
Болезнь отложения кристаллов пирофосфата кальция Первичная гипертензия
Первичная гипертензия В медицинском кабинете
В медицинском кабинете Проблемы диагностики и коррекции отклонений в развитии в условиях школьного обучения
Проблемы диагностики и коррекции отклонений в развитии в условиях школьного обучения Готовность к школьному обучению
Готовность к школьному обучению Основные способы классификации ядов и отравлений
Основные способы классификации ядов и отравлений Значение правильной осанки в жизнедеятельности человека
Значение правильной осанки в жизнедеятельности человека Особенности влияния различных заболеваний на эмоциональную сферу взрослых и детей
Особенности влияния различных заболеваний на эмоциональную сферу взрослых и детей