Содержание
- 2. Клиническая смерть – переходный период между жизнью и смертью, который переживает организм в течение нескольких минут
- 3. Биологическая смерть наступает вслед за клинической и представляет собой необратимое состояние, когда оживление организма как целого
- 4. Диагностика клинической смерти Признаки клинической смерти 1. Апноэ. Диагноз остановки спонтанного дыхания ставят визуально – по
- 5. Методы реанимации при клинической смерти Сердечно-легочную реанимацию разделяют на две стадии (по P. Safar). Первая стадия
- 6. Методы реанимации при клинической смерти Для достижения положительного результата реанимации решающее значение имеют 4 фактора: 1.
- 7. Алгоритм проведения реанимации при клинической смерти I. Отметить время остановки сердца и начала реанимации. II. Уложить
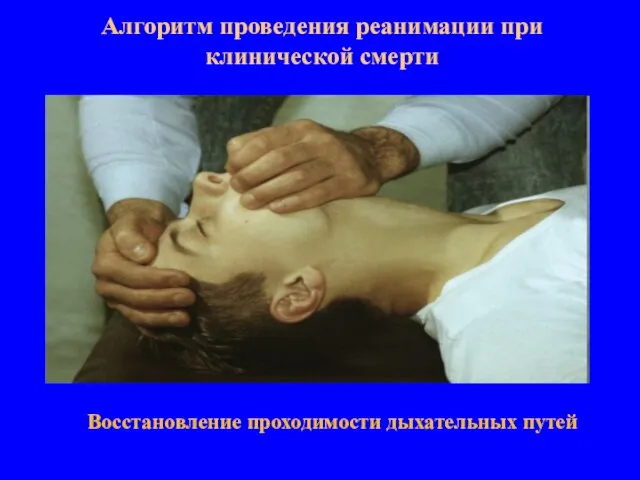
- 8. Алгоритм проведения реанимации при клинической смерти Восстановление проходимости дыхательных путей
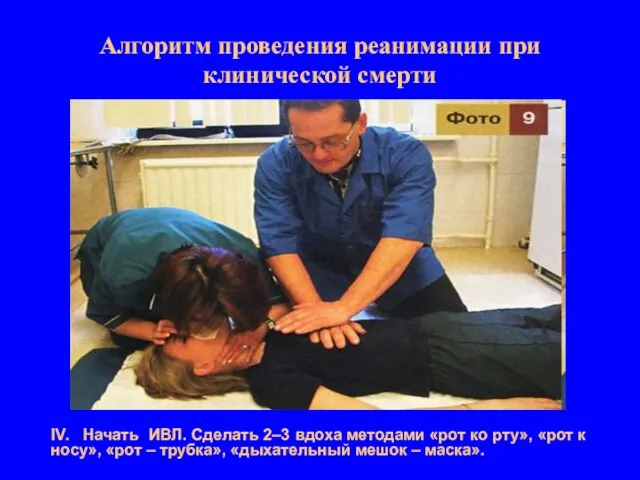
- 9. Алгоритм проведения реанимации при клинической смерти IV. Начать ИВЛ. Сделать 2–3 вдоха методами «рот ко рту»,
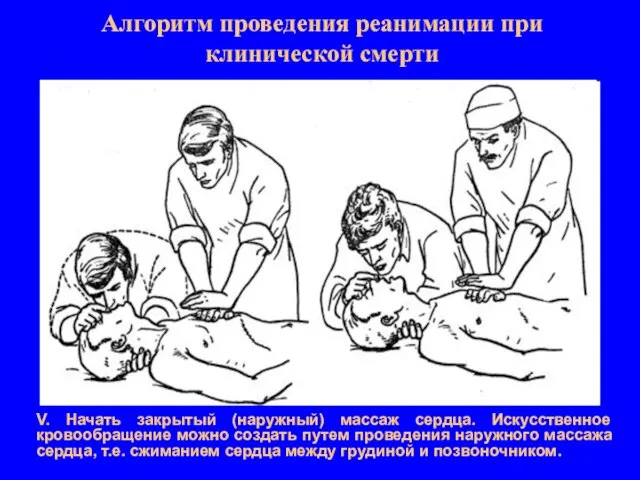
- 10. Алгоритм проведения реанимации при клинической смерти V. Начать закрытый (наружный) массаж сердца. Искусственное кровообращение можно создать
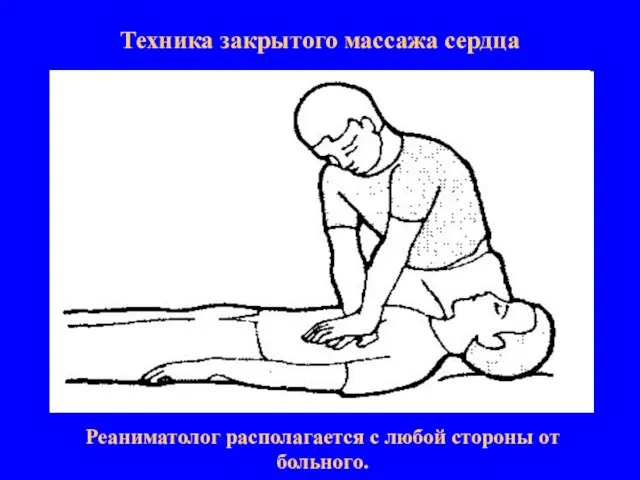
- 11. Техника закрытого массажа сердца Реаниматолог располагается с любой стороны от больного.
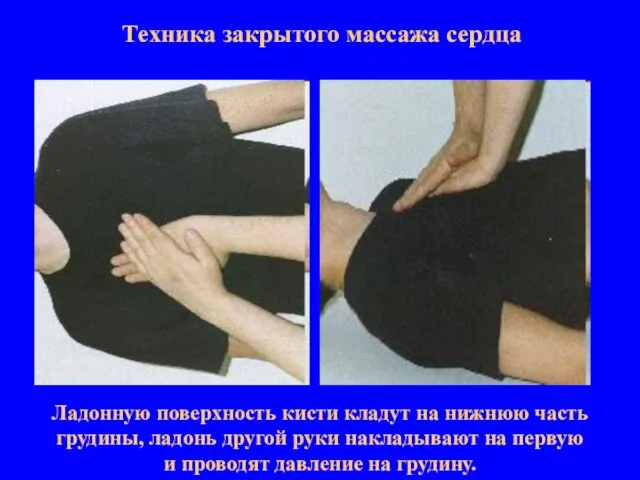
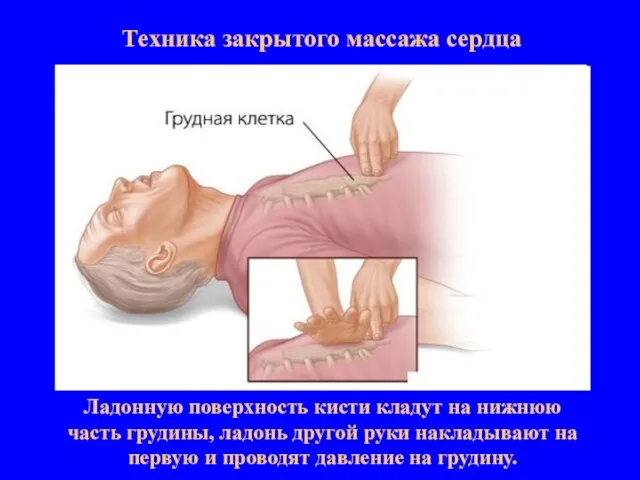
- 12. Техника закрытого массажа сердца Ладонную поверхность кисти кладут на нижнюю часть грудины, ладонь другой руки накладывают
- 13. Техника закрытого массажа сердца Ладонную поверхность кисти кладут на нижнюю часть грудины, ладонь другой руки накладывают
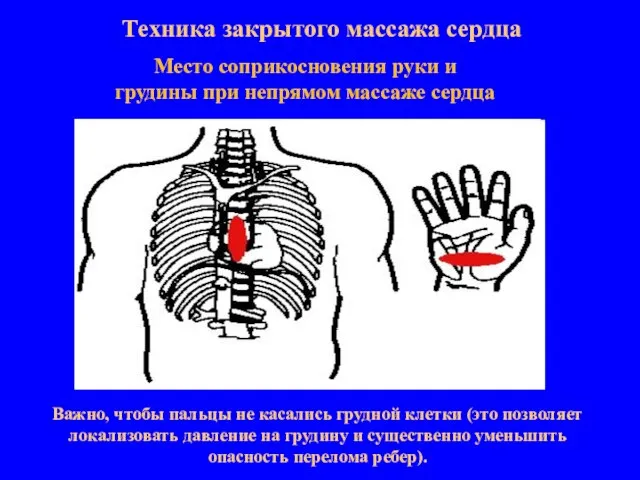
- 14. Техника закрытого массажа сердца Место соприкосновения руки и грудины при непрямом массаже сердца Важно, чтобы пальцы
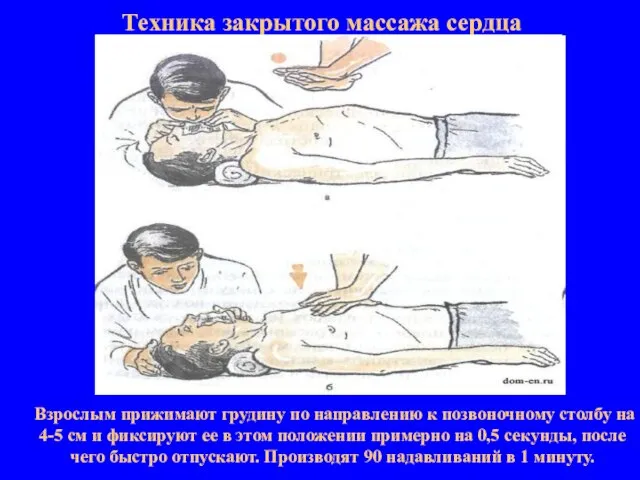
- 15. Техника закрытого массажа сердца Взрослым прижимают грудину по направлению к позвоночному столбу на 4-5 см и
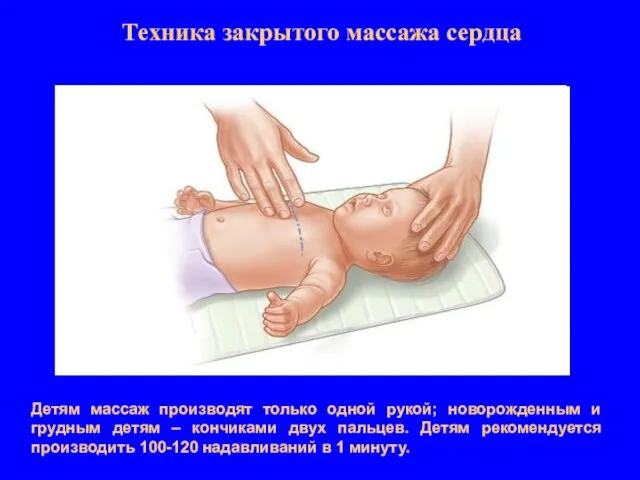
- 16. Техника закрытого массажа сердца Детям массаж производят только одной рукой; новорожденным и грудным детям – кончиками
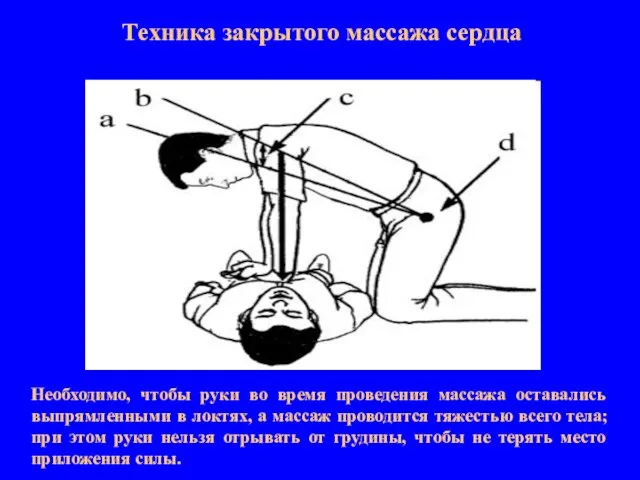
- 17. Техника закрытого массажа сердца Необходимо, чтобы руки во время проведения массажа оставались выпрямленными в локтях, а
- 18. Критерии адекватно проводимого реанимационного комплекса наличие пульсовой волны на крупных сосудах; экскурсия грудной клетки; сужение зрачков;
- 19. КРОВОТЕЧЕНИЕ Кровотечения – излитие крови из кровеносных сосудов при нарушении целости их стенки в ткани и
- 20. Кровотечения различают артериальные, венозные, артерио-венозные (смешанные) и капиллярные. Капиллярные кровотечения из внутренних органов называются паренхиматозными.
- 21. В зависимости от направления кровотечения делят на: наружные, внутренние (в полость тела или в полый орган)
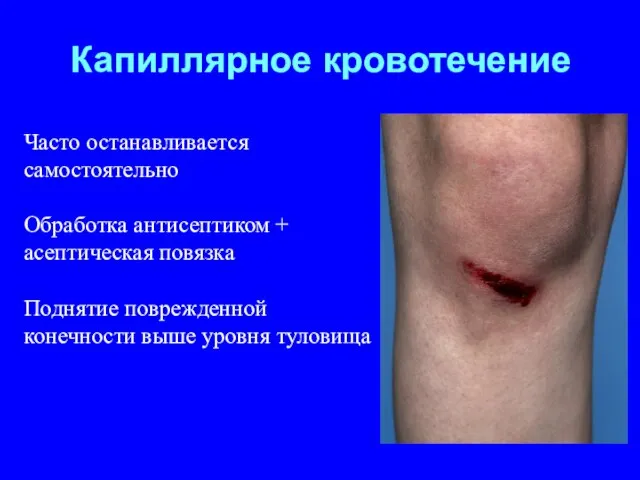
- 22. Капиллярное кровотечение Часто останавливается самостоятельно Обработка антисептиком + асептическая повязка Поднятие поврежденной конечности выше уровня туловища
- 23. Паренхиматозное кровотечение Кровоточащие сосуды фиксированы в строме и не спадаются, останавливается с трудом и часто приводит
- 24. Наружное венозное кровотечение Кровь темно-вишневого цвета Вытекает медленно и равномерно струей Редко – легкая пульсация –
- 25. Наружное артериальное кровотечение Кровь ярко-алого цвета Вытекает пульсирующей струей Острая анемия Может быстро привести к летальному
- 26. При первых признаках кровотечения следует принять меры, направленные на его остановку. Используются различные физические, механические и
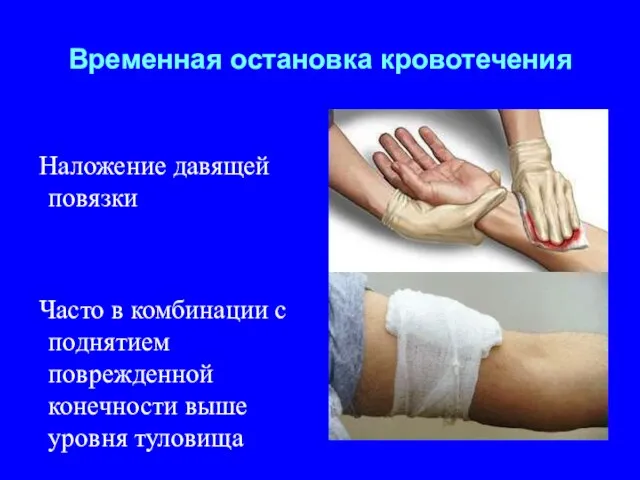
- 27. Временная остановка кровотечения Наложение давящей повязки Часто в комбинации с поднятием поврежденной конечности выше уровня туловища
- 28. Наложение давящей повязки для временной остановки наружного кровотечения применяют преимущественно при небольших кровотечениях таких, как венозные,
- 29. Прижатие артерии на протяжении, то есть не в области раны, а выше (ближе к сердцу по
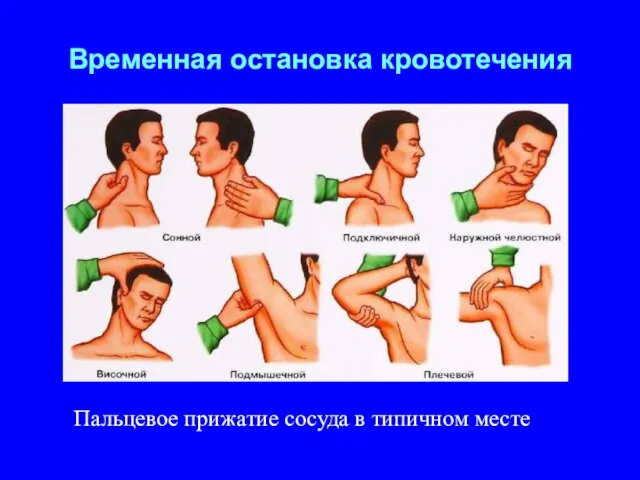
- 30. Временная остановка кровотечения Пальцевое прижатие сосуда в типичном месте
- 31. Пальцевое прижатие артерии дает возможность остановить кровотечение почти моментально. Но даже сильный человек не может продолжать
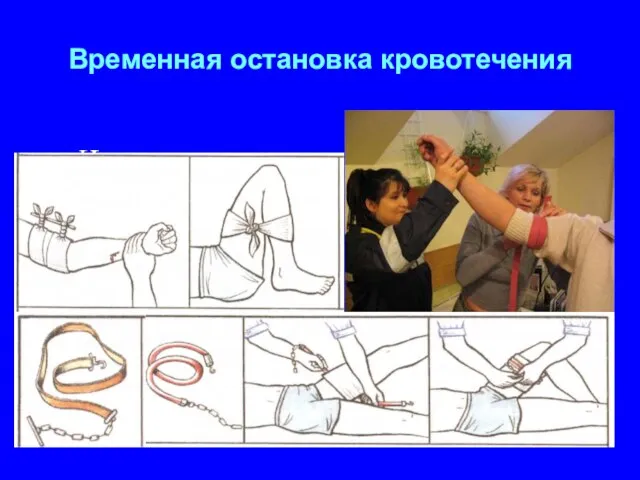
- 32. Наложение кровоостанавливающего жгута – основной способ временной остановки кровотечений при повреждении крупных артериальных сосудов конечностей. Резиновый
- 33. Временная остановка кровотечения Наложение жгута
- 34. При отсутствии резинового жгута можно использовать подручные материалы, например поясной ремень, галстук, веревку, бинт, носовой платок.
- 35. Наложенный жгут может оставаться не более двух часов, так как при длительном сдавливании может наступить омертвление
- 36. Окончательная остановка кровотечения Механическая Физическая Химическая Биологическая + Коррекция острой анемии
- 37. Механическая остановка кровотечения Перевязка сосуда в ране или на протяжении Наложение сосудистого шва Давящая повязка Тампонада
- 38. Термическая остановка кровотечения Низкая температура – спазм сосудов - холодная вода (снег, лед) Криохирургия Высокая температура
- 39. Химическая остановка кровотечения Местные аппликации Системное введение А. Сосудосуживающие средства Б. Коагулянты
- 40. Биологическая остановка кровотечения 1) тампонада кровоточащей раны собственными тканями больного (сальник, мышца, жировая клетчатка, фасция); 2)
- 41. Первая помощь при переломах и ранах
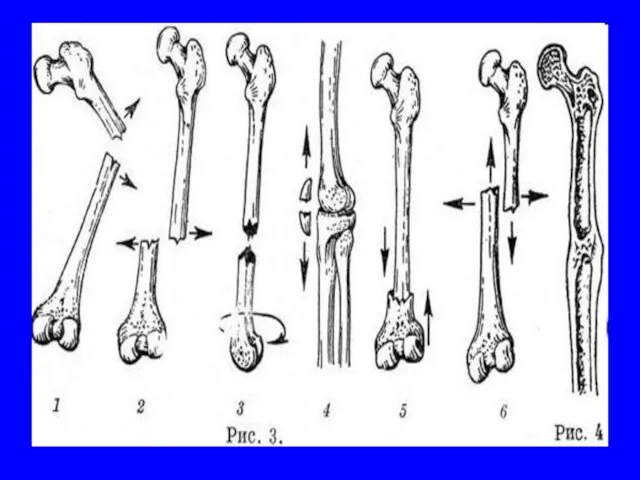
- 42. Перелом – частичное или полное нарушение целостности кости
- 43. Классификация По причине По направлению линии перелома По тяжести По осложнениям По целостности кожных покровов По
- 44. По причине: Травматические Патологические (снижение прочности кости в результате туберкулеза, опухоли, остеомиелита и т.д.)
- 45. По направлению линии перелома: Поперечные Продольные Косые Винтообразные Оскольчатые Клиновидные Вколоченные Компрессионные
- 47. По тяжести : Полные. Без смещения отломков. Со смещением отломков. Неполные — трещины и надломы.
- 48. По осложнениям: Осложнённые: травматическим шоком. повреждением внутренних органов. кровотечением. жировой эмболией. раневой инфекциейраневой инфекцией, остеомиелитомраневой инфекцией,
- 49. По целостности кожных покровов: Закрытые Открытые (в том числе огнестрельные ).
- 51. Последствия травмы После возникновения перелома происходит нарушение целостности кости, возникает кровотечение и сильная боль. При полных
- 52. Диагностика Абсолютные признаки перелома Неестественное положение конечности (характерная деформация). Патологическая подвижность (при не полных переломах определяется
- 53. Относительные признаки перелома Боль - усиливается в месте перелома при имитации осевой нагрузки. Например, при постукивании
- 56. ЛЕЧЕНИЕ Тактика врача Если врач подозревает перелома у пострадавшего, он проводит следующие мероприятия: оценивает тяжесть состояния
- 57. при клиническом подтверждении диагноза и купировании состояний, угрожающих жизни, проводит максимально эффективную в существующих условиях иммобилизацию
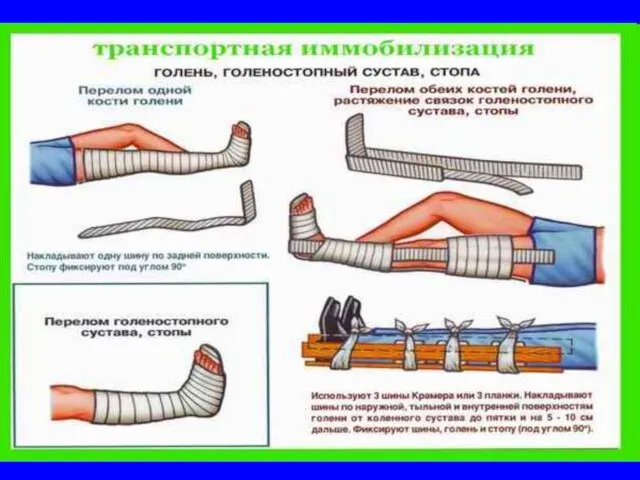
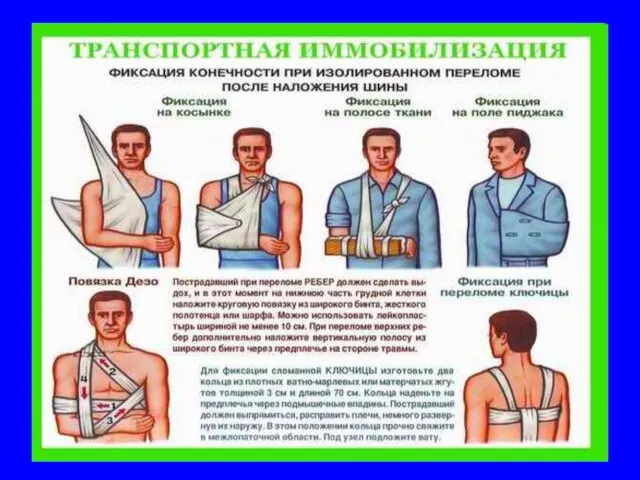
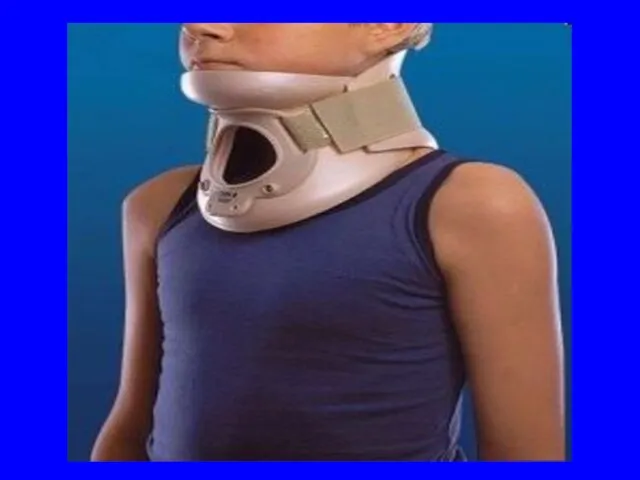
- 58. Правила иммобилизации При осуществлении транспортной (временной) иммобилизации конечностей человек, осуществляющий её, должен соблюдать следующие правила: фиксировать
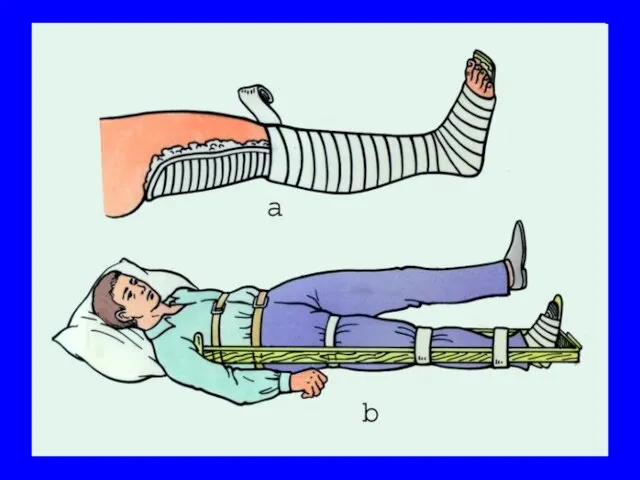
- 59. Транспортная иммобилизация Стандартными шинами (проволочные, пневматические и т.д.) Импровизированными шинами К грудной клетке или здоровой нижней
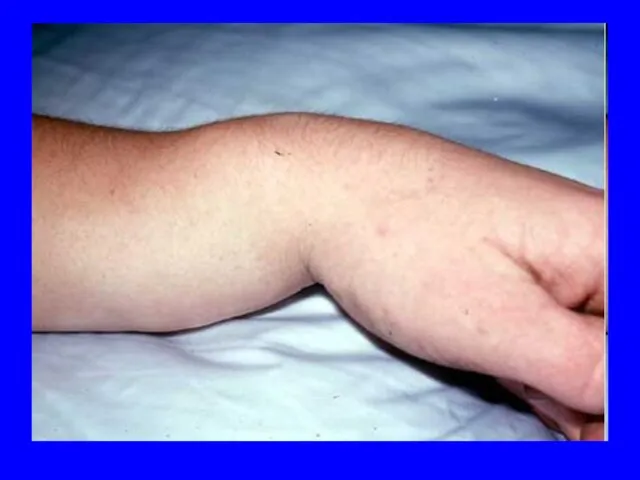
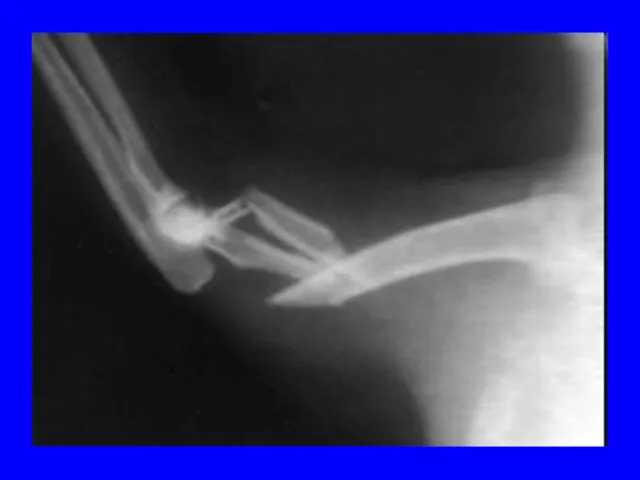
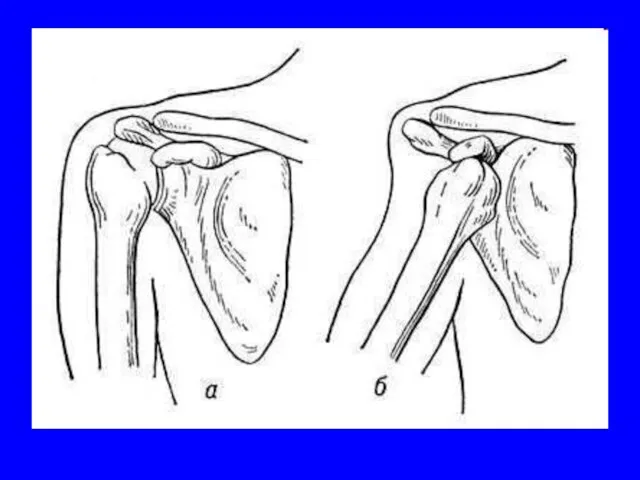
- 67. Вывихи Смещение суставных концов костей, при котором утрачивается их правильное соприкосновение Стойкое ненормальное смещение суставных поверхностей
- 69. Классификация Врожденные Приобретенные (травматические и патологические) Полные Неполные
- 70. Симптоматика Боль в суставе и невозможность движения в нем из-за усиления боли и спастического сокращения мышц.
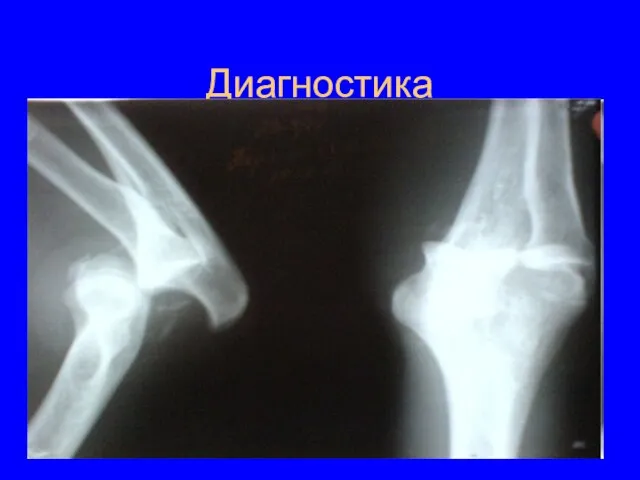
- 71. Диагностика
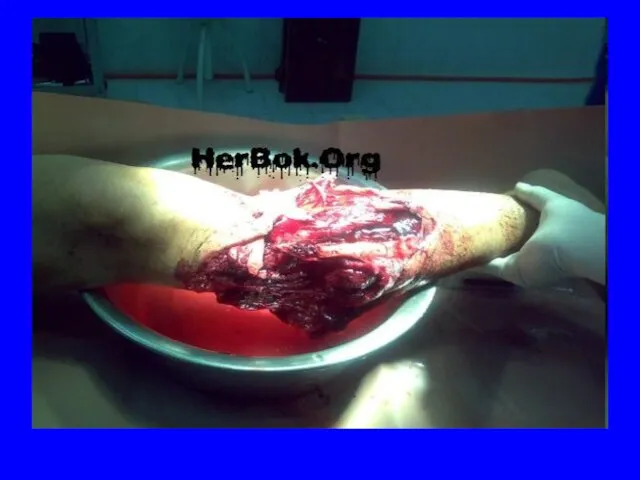
- 74. РАНЫ (vulnera) – механические повреждения целостности кожи или слизистых оболочек и, нередко, глубоколежащих тканей или внутренних
- 75. Классификация ран: I. По характеру повреждения: 1) огнестрельная рана – vulnus sclopetarium; 2) колотая рана –
- 76. II. По причине повреждения: Операционные. Случайные. III. По глубине поражения: Поверхностные. Проникающие. Глубокие (с повреждением органов).
- 77. Первая помощь заключается прежде всего в остановке кровотечения наложением давящей повязки или жгута. Окружающую рану кожу
- 78. Ожоги
- 79. ОЖОГОМ (combustio) называют повреждение, вызванное воздействием термической, химической, электрической и лучевой энергии, а также низких температур.
- 80. По глубине поражения ожоги подразделяют на степени: I степень – поверхностный эпидермальный ожог. II степень –
- 81. Первая помощь при ожогах. Первоочередная задача – вынести пострадавшего из пламени, быстро погасить одежду, срезать одежду
- 83. Скачать презентацию






















































 Анафилаксиялық шок
Анафилаксиялық шок Этапы раскрытия индивидуальности
Этапы раскрытия индивидуальности Фтизиатрия Туберкулин диагностикасы
Фтизиатрия Туберкулин диагностикасы Кинезиотейпирование. История кинезиотейпирования
Кинезиотейпирование. История кинезиотейпирования Мышцы нижней конечности
Мышцы нижней конечности Лаборатория безопасности
Лаборатория безопасности Общая патология
Общая патология Түйсік және қабылдау психологиясы
Түйсік және қабылдау психологиясы Клиника острой лучевой болезни
Клиника острой лучевой болезни Лямблиоз
Лямблиоз Информация по компании Интертич для ТОО Болашак Атырау
Информация по компании Интертич для ТОО Болашак Атырау Менингококковая инфекция – острая бактериальная инфекция, вызываемая менингококком
Менингококковая инфекция – острая бактериальная инфекция, вызываемая менингококком Naso-Heel S (Назо-Хель С)
Naso-Heel S (Назо-Хель С) Психофизиологические основы здоровья
Психофизиологические основы здоровья ГБУЗ МО Дмитровская городская больница гинекологическое отделение
ГБУЗ МО Дмитровская городская больница гинекологическое отделение Near miss. Материнская near miss
Near miss. Материнская near miss Диагностика повреждений мочевыделительной системы и прямой кишки. Преподаватель хирургии
Диагностика повреждений мочевыделительной системы и прямой кишки. Преподаватель хирургии Avoir une alimentation saine
Avoir une alimentation saine Иммунологические маркеры аутоиммунных заболеваний желудочнокишечного тракта
Иммунологические маркеры аутоиммунных заболеваний желудочнокишечного тракта Криоконсервация, хранение и использовние стволовых клеток
Криоконсервация, хранение и использовние стволовых клеток Медициналық ортадағы кикілжің
Медициналық ортадағы кикілжің Синдром лизиса опухоли
Синдром лизиса опухоли Гормональные средства
Гормональные средства Patient-centered care
Patient-centered care Психологическое развитие ребенка на первом году жизни (период младенчества)
Психологическое развитие ребенка на первом году жизни (период младенчества) Бүйрек биопсиясы
Бүйрек биопсиясы Communication skills in English for the medical practitioner
Communication skills in English for the medical practitioner Стандартизованные методы обработки и анализа числовой информации
Стандартизованные методы обработки и анализа числовой информации