Содержание
- 2. План лекции 1. Пневмония 2. Бронхиальная астма 3. Гипертермический синдром
- 3. Острая пневмония Инфекционно-воспалительное заболевание лёгких, сопровождающееся нарушениями со стороны различных органов и систем Этиология: бактерии: пневмококки,
- 4. Предрасполагающие факторы Осложнённые роды: асфиксия, ВЧРТ Недоношенность, ателектазы в лёгких Пороки развития дыхательного аппарата Очаги хронической
- 5. Классификация По форме: очаговая, сегментарная, крупозная, интерстициальная По течению: острая (до 6 недель), затяжная (от 6
- 6. Клиника у детей старшего возраста Жалобы: повышение температуры, кашель, боль в грудной клетке, симптомы интоксикации Осмотр:
- 7. Клиника у детей раннего возраста Периоды: - начальный - разгар заболевания - выздоровления (реконвалесценции)
- 8. Начальный период Развивается постепенно, чаще на фоне ОРВИ Чихание, насморк, сухой кашель Нарушение сна, затруднение кормления
- 9. Разгар заболевания Температура тела 38-40оС Ребёнок отказывается от груди, периодически стонет Влажный кашель Дыхательная недостаточность: акро-
- 10. Разгар заболевания При осмотре грудная клетка вздута Аускультативно: влажные мелкопузырчатые хрипы и крепитация над поражённым участком,
- 11. Период выздоровления Состояние улучшается Исчезают симптомы интоксикации и дыхательной недостаточности Кашель становится глубоким, влажным, хорошо отходит
- 12. Особенности пневмонии у новорождённых и недоношенных детей Преобладают общие симптомы: вялость, мышечная гипотония, отказ от груди,
- 13. Особенности деструктивной пневмонии Обычно вызывается госпитальными штаммами золотистого стафилококка Чаще наблюдается у детей до 3 месяцев
- 14. Потенциальные проблемы Риск развития гипертермического синдрома Риск возникновения сердечно-сосудистых нарушений: миокардит, острая сердечная недостаточность Риск возникновения
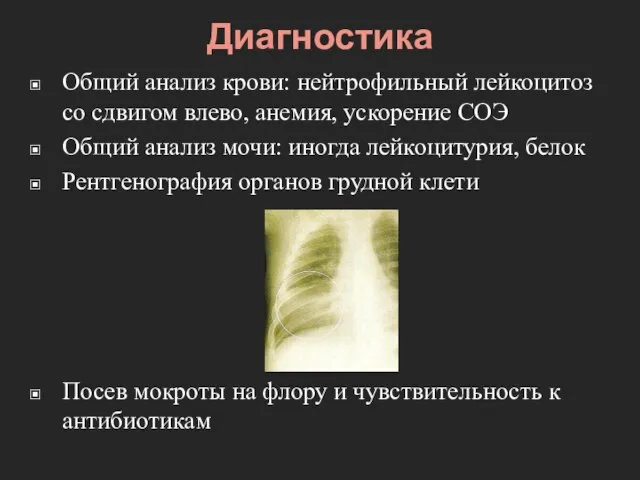
- 15. Диагностика Общий анализ крови: нейтрофильный лейкоцитоз со сдвигом влево, анемия, ускорение СОЭ Общий анализ мочи: иногда
- 16. Лечение Показания к госпитализации: Дети раннего возраста Дети из сельской местности Дети имеющие неблагоприятные социальные и
- 17. Лечебно-охранительный режим Постельный на весь период лихорадки плюс 2-3 дня нормальной температуры Положение в кровати с
- 18. Диета Полноценная, соответствующая возрасту ребёнка, обогащённая витаминами Уменьшается количество пищи, но увеличивается частота кормлений Обильное витаминизированное
- 19. Медикаментозное лечение Антибиотики: цефалоспорины, пенициллины с учётом чувствительности Детям старше 3-х лет: САП, нитрофураны Дезинтоксикация: глюкоза,
- 20. Немедикаментозное лечение Оксигенотерапия При сухом кашле: щелочные ингаляции Физиотерапия: УФО, УВЧ ЛФК, дыхательная гимнастика, массаж
- 21. Диспансеризация и реабилитация На учёте у педиатра 1 год. Осмотр пульмонолога, аллерголога, иммунолога – по показаниям
- 22. Бронхиальная астма Хроническое заболевание, характеризующееся периодически возникающими приступами удушья Чаще заболевают дети в 2-4 года
- 23. Классификация Атопическая форма Инфекционно-аллергическая форма Смешанная форма
- 24. Этиология Наследственная предрасположенность к аллергии Воздействие аллергенов: Домашняя пыль Пыльца растений Шерсть и выделения животных Грибки,
- 25. Ведущие аллергены Дети до 1 года: пищевые и вакцинальные Дети 2-3 года: инфекционные и лекарственные Дети
- 26. Провоцирующие факторы Физические нагрузки Эмоциональное напряжение (плач, смех) Охлаждение, перегревание, инсоляция Пассивное курение Плохая экология, аэрозоли
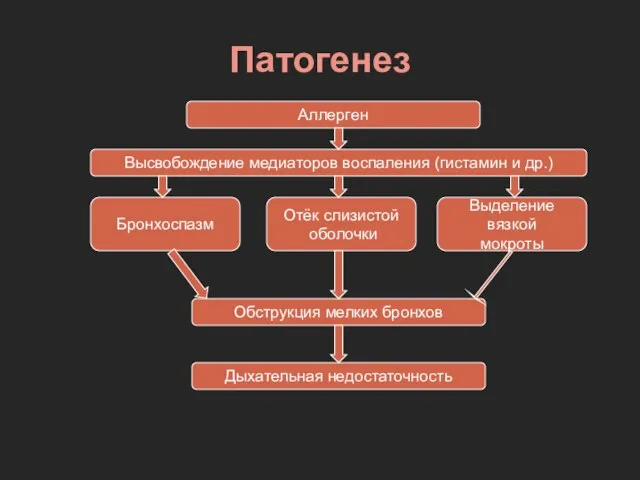
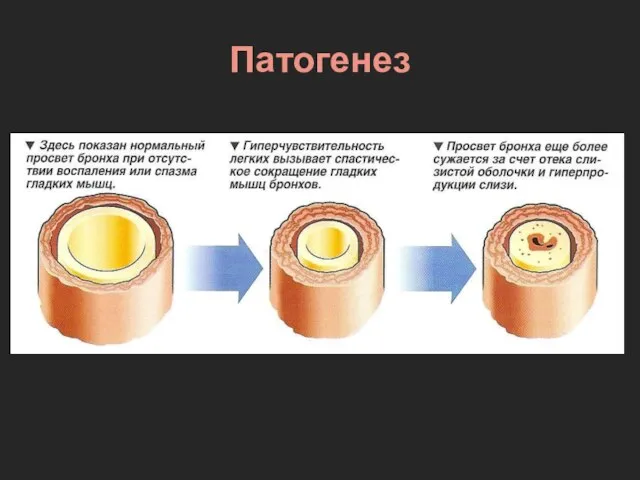
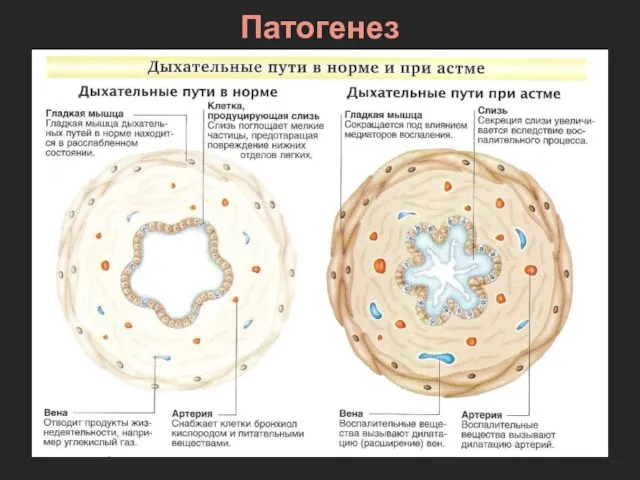
- 27. Патогенез Аллерген Высвобождение медиаторов воспаления (гистамин и др.) Бронхоспазм Отёк слизистой оболочки Выделение вязкой мокроты Обструкция
- 28. Патогенез
- 29. Патогенез
- 30. Клиника Периоды заболевания: - предвестников - приступ удушья - постприступный - межприступный
- 31. Период предвестников Длительность от нескольких минут до нескольких суток Беспокойство, раздражительность, нарушение сна Возможны тошнота, боли
- 32. Приступ удушья Вынужденное положение (ортопноэ): ребёнок опирается руками на колени или на стол, плечевой пояс максимально
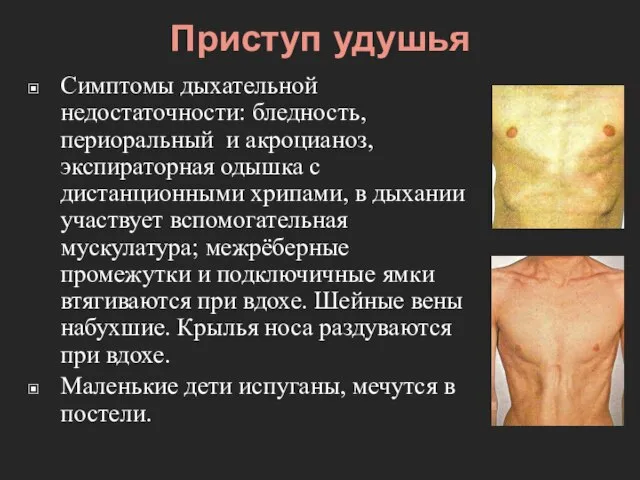
- 33. Приступ удушья Симптомы дыхательной недостаточности: бледность, периоральный и акроцианоз, экспираторная одышка с дистанционными хрипами, в дыхании
- 34. Приступ удушья При осмотре: грудная клетка вздута, бочкообразной формы. При аускультации лёгких жёсткое или ослабленное дыхание,
- 35. Астматический статус Нарастают признаки дыхательной недостаточности, усиливается эмфизема, выслушивается множество сухих и влажных хрипов Затем дыхание
- 36. Гипоксемическая кома Состояние крайне тяжёлое Сознание отсутствует Генерализованный цианоз Редкое поверхностное дыхание Гипотония и падение сердечной
- 37. Постприступный период Состояние постепенно улучшается, но в течении нескольких дней сохраняется влажный кашель с отхождением светлой
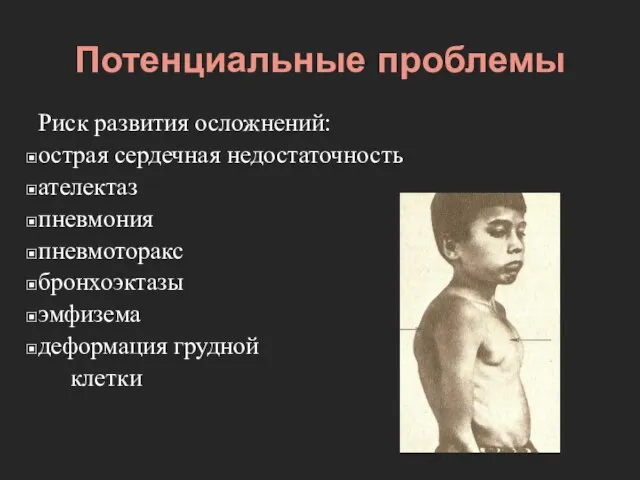
- 38. Потенциальные проблемы Риск развития осложнений: острая сердечная недостаточность ателектаз пневмония пневмоторакс бронхоэктазы эмфизема деформация грудной клетки
- 39. Диагностика Общий анализ крови: эозинофилия, умеренный лейкоцитоз Анализ мокроты: эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена Иммунологический анализ
- 40. Неотложная помощь Вызвать врача через третьих лиц! 1. По возможности ограничить контакт с «виновным» аллергеном. 2.
- 41. Неотложная помощь 5. Приготовить лекарственные средства: - ингаляционные бронхолитики: сальбутамол, беротек, астмопент - небулайзер и препараты
- 42. Неотложная помощь 6. Выполнить назначения врача. 7. Контролировать состояние ребёнка: АД, пульс, ЧДД и др.
- 43. Лечение Гипоаллергенная диета Гипоаллергенный быт Нельзя Можно
- 44. Медикаментозное лечение Бронхолитики: сальбутамол Противовоспалительные: интал Ингаляционные ГКС: ингакорт Антигистаминные: кетотифен Специфическая иммунотерапия причинно значимым аллергеном
- 45. Немедикаментозное лечение Игло-, спелео-, баротерапия Закаливание, ЛФК, массаж Санаторно-курортное лечение: Крым, Анапа, Кисловодск Санация хронических очагов
- 46. Профилактика Первичная: наблюдение за детьми, страдающими обструктивным бронхитом, аллергией Вторичная: предупреждение приступов бронхиальной астмы путём самоконтроля,
- 47. Вторичная профилактика: астма-школа Обучение самоконтролю Обучение пользованию ингаляторами, спейсером, небулайзером и т.п. Профессиональная ориентация
- 48. Самоконтроль при бронхиальной астме Осуществляется с помощью пикфлоуметра: измерение пиковой скорости выдоха (ПСВ) в л/мин, ведение
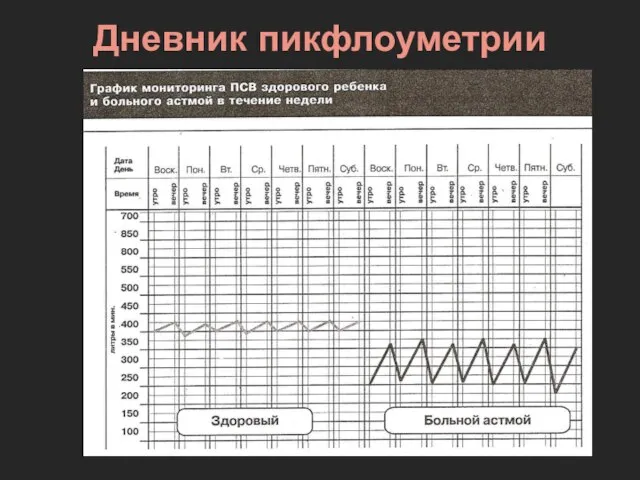
- 49. Дневник пикфлоуметрии
- 50. План лечения по данным ПСВ Зелёная зона: ПСВ 80-100%, приступа нет, терапия адекватна состоянию Жёлтая зона:
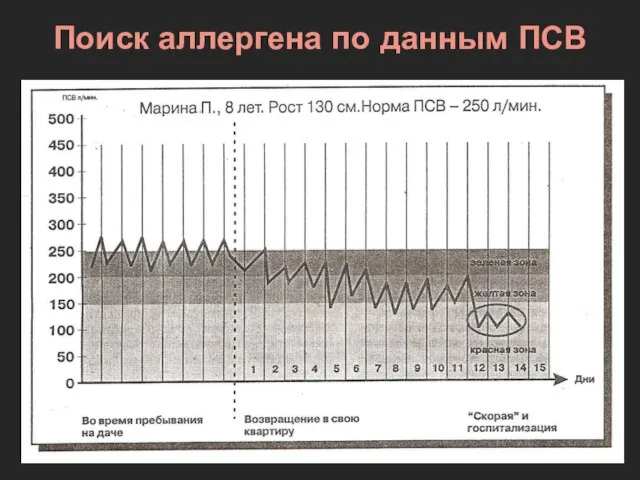
- 51. Поиск аллергена по данным ПСВ
- 52. Оценка эффективности терапии по данным ПСВ
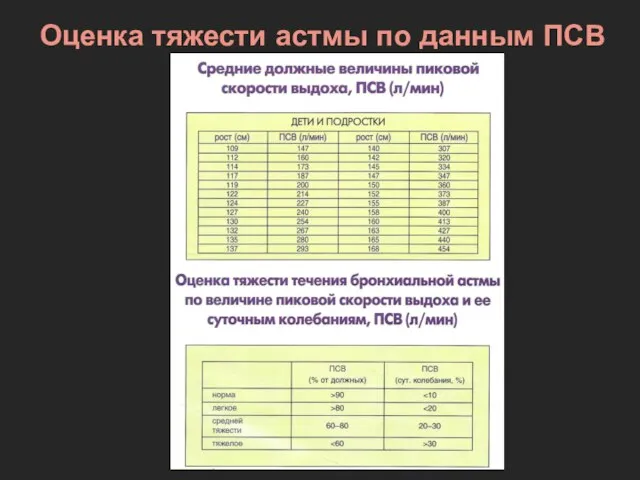
- 53. Оценка тяжести астмы по данным ПСВ
- 54. Небулайзеры
- 55. Спейсер
- 56. Гипертермический синдром Это патологический вариант лихорадки, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся
- 57. Красная гипертермия Чувство жара Кожа розовая, горячая, конечности тёплые, усиленное потоотделение Учащение пульса и дыхания соответствует
- 58. Белая гипертермия Озноб, чувство холода Бледность, мраморность кожи. Конечности холодные Пульс слабый, чрезмерная тахикардия Одышка Нарушения
- 59. Алгоритм неотложной помощи Снижению подлежит температура выше 38,5оС; у детей с отягощённым анамнезом (судороги, патология ЦНС,
- 60. При красной гипертермии Применить физические методы охлаждения: - раскрыть ребёнка - обтереть ребёнка губкой, смоченной прохладной
- 61. При белой гипертермии - растереть конечности спиртом, разведённым водой 1:1 - приложить грелки к ногам -
- 62. При любой гипертермии Обеспечить обильным тёплым питьём. Приготовить лекарственные средства: - парацетамол (панадол, калпол и т.п.)
- 63. При гипертермическом синдроме температура тела контролируется каждые 30-60 минут. После понижения температуры тела до 37,5оС гипотермические
- 64. Ошибки при купировании гипертермии Применение жаропонижающих средств при субфебрильной температуре Назначение аспирина может привести к летальному
- 66. Скачать презентацию
















































 Тест по общей психологии
Тест по общей психологии Предмет акушерства. Основные этапы развития. Принципы организации акушерско-гинекологичекой помощи
Предмет акушерства. Основные этапы развития. Принципы организации акушерско-гинекологичекой помощи Жатырдан тыс жүктілік.Лапороскопиялық және лапаротомиялық ем
Жатырдан тыс жүктілік.Лапороскопиялық және лапаротомиялық ем Рак мочевого пузыря
Рак мочевого пузыря Документооборот медицинской регистратуры
Документооборот медицинской регистратуры Антидоты и их типы. Антидотная терапия
Антидоты и их типы. Антидотная терапия Проект ОНФ "За доступную и качественную медицину"
Проект ОНФ "За доступную и качественную медицину" Глубокий массаж лица
Глубокий массаж лица Лейкозы в практике педиатра
Лейкозы в практике педиатра Теория Множественного Интеллекта Говарда Гарднера
Теория Множественного Интеллекта Говарда Гарднера Профилактика аномалий родовых сил
Профилактика аномалий родовых сил Рак желудка
Рак желудка Болезни сердечно - сосудистой системы у лошадей
Болезни сердечно - сосудистой системы у лошадей Инфекционные болезни. Воздушно-капельные инфекции, бактериальной этиологии
Инфекционные болезни. Воздушно-капельные инфекции, бактериальной этиологии Геморрагическая лихорадка с почечным синдромом. Клинические периоды
Геморрагическая лихорадка с почечным синдромом. Клинические периоды Беременность и рак яичников
Беременность и рак яичников Внутренняя среда организма. Значение крови, ее состав
Внутренняя среда организма. Значение крови, ее состав Почему руководителю и сотрудника сложно понять друг друга и что с этим можно сделать
Почему руководителю и сотрудника сложно понять друг друга и что с этим можно сделать Пиелонефрит
Пиелонефрит Медицина Московского государства (XV – XVII вв.). Лекция 8
Медицина Московского государства (XV – XVII вв.). Лекция 8 Клинические и параклинические методы обследования
Клинические и параклинические методы обследования Гигиена органов дыхания
Гигиена органов дыхания Классификация личности
Классификация личности ҚР-ның президентінің жыл сайынғы халыққа жолдауындағы денсаулық тақырыбы
ҚР-ның президентінің жыл сайынғы халыққа жолдауындағы денсаулық тақырыбы Интерактивная игра по ЭКГ. Тема: Экстрасистолы
Интерактивная игра по ЭКГ. Тема: Экстрасистолы Использование современных технологий в работе воспитателей и логопедов ДОУ: игровой самомассаж
Использование современных технологий в работе воспитателей и логопедов ДОУ: игровой самомассаж Стафилококки. Стрептококки
Стафилококки. Стрептококки Кардиохирургия
Кардиохирургия