Содержание
- 2. Основной структурно-функциональной единицей почки является нефрон, состоящий из нескольких отделов, выполняющих различные функции. Нефрон включает почечный
- 3. Тотальный почечный кровоток у взрослого человека составляет примерно 1200 мл в 1 мин в пересчете на
- 4. Важнейшая физиологическая роль П. — гомеостатическая: почки участвуют в поддержании постоянства концентрации осмотически активных веществ в
- 5. Процесс образования мочи начинается с ультрафильтрации через клубочковый фильтр в просвет капсулы клубочка плазменной воды и
- 6. Состав ультрафильтрата (первичной мочи) изменяется в процессе пассажа по системе канальцев, где при участии ферментов, содержащихся
- 7. В проксимальном отделе нефрона реабсорбируется почти полностью профильтровавшийся белок, аминокислоты, глюкоза и большая часть солей. В
- 8. Суточная экскреция глюкозы в норме не превышает 130 мг. Реабсорбция глюкозы связана с работой натриевого насоса,
- 9. Осморегулирующая функция П. связана с процессами реабсорбции ионов натрия и хлора. Активная реабсорбция ионов хлора происходит
- 10. Экскреция калия составляет примерно 10% от количества фильтрующегося калия. Профильтровавшийся в клубочках калий почти полностью реабсорбируется
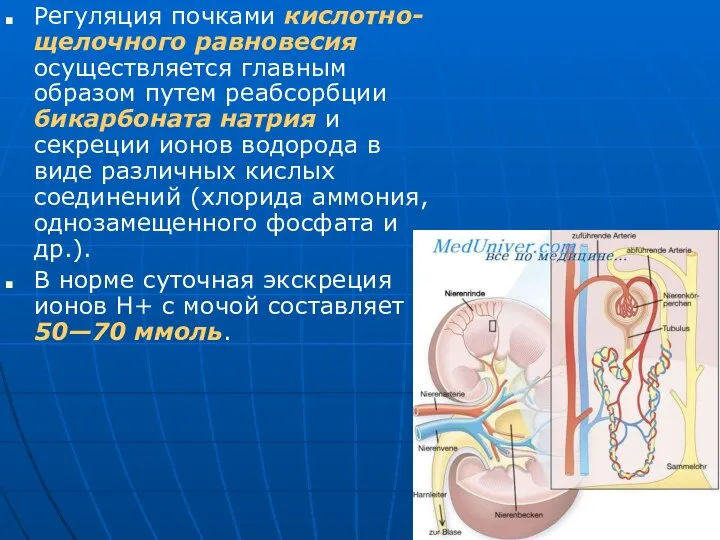
- 11. Регуляция почками кислотно-щелочного равновесия осуществляется главным образом путем реабсорбции бикарбоната натрия и секреции ионов водорода в
- 12. Инкреторная и метаболическая функции П. играют важную роль в гуморальной регуляции ряда физиологических процессов в организме.
- 13. Острая почечная недостаточность (ОПН) - острое, потенциально обратимое выпадение выделительной функции почек, проявляющееся быстронарастающей азотемией и
- 14. Особо выделяют ОПН, развивающуюся в рамках полиорганной недостаточности, ввиду крайней тяжести состояния и сложности лечения. Синдром
- 15. Более чем в половине случаев причинами ОПН служат множественная травма и операции на сердце и крупных
- 16. Преренальная ОПН Самая частая и прогностически наиболее благоприятная форма, причинами которой являются: снижение сердечного выброса: кардиогенный
- 17. Чаще всего причиной преренальной ОПН является тяжелая дегидратация (изотоническая или сольдефицитная) с потерей 7-10% массы тела
- 18. Рад медикаментов вызывают преренальную ОПН за счет нарушений внутрипочечной гемодинамики. НСПП, угнетающие синтез почечных сосудорасширяющих простагландинов,
- 19. Ренальная ОПН Причинами ренальной ОПН являются: острый канальцевый некроз: ишемический; нефротоксический; лекарственный; внутриканальцевая обструкция: патологическими цилиндрами,
- 20. Эндотоксин грамотрицательных бактерий рассматривается как главная причина распространенного острого повреждения тубулярного эпителия при наиболее тяжелых формах
- 21. Среди причин нефротоксического ОКН одно из первых мест занимают лекарства. Лекарственный ОКН наиболее часто возникает при
- 22. Постренальная ОПН Чаще всего обусловлена острой обструкцией мочевых путей: поражение мочеточников: обструкция (камень, сгустки крови, некротический
- 23. Выраженность азотемии, как правило, отражает тяжесть ОПН, хотя бывают и исключения — так называемая экстраренальная азотемия
- 24. Варианты течения ОПН Различают циклическое, необратимое и рецидивирующее течение ОПН: циклическое течение: острый канальцевый некроз; острый
- 25. Течение ОПН у конкретного больного может быть различным, так как при одном и том же заболевании
- 27. Общие принципы консервативного лечения ОПН Необходим мониторинг веса, диуреза, температуры, АД, уровня гемоглобина крови, гематокрита, центрального
- 28. Лечение преренальной ОПН Принципы лечения преренальной ОПН: восстановление эффективного объема внеклеточной жидкости: коррекция дегидратации; ликвидация дефицита
- 29. Лечение гиперкалиемии Имеет при ОПН первостепенное значение. применение антагонистов действия калия: глюконат или хлорид кальция в/в
- 30. Показания к активным диализным методам лечения ОПН При отсутствии эффекта от консервативной терапии некатаболической ОПН продолжение
- 31. ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ. Существуют различные определения хронической почечной недостаточности (ХПН), но суть любого из них сводится
- 32. Несмотря на различия в этиологических факторах, приводящих к развитию ХПН, морфологические изменения почек при далеко зашедшей
- 33. Прогрессирующее уменьшение МДН (массы действующих нефронов) и/или снижение клубочковой фильтрации (КФ) в каждом отдельно функционирующем нефроне
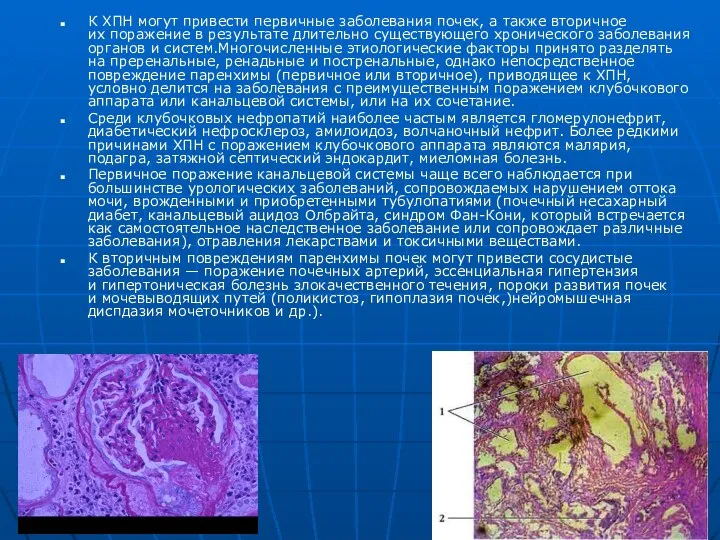
- 34. К ХПН могут привести первичные заболевания почек, а также вторичное их поражение в результате длительно существующего
- 35. В результате прогрессирующего ухудшения функционального состояния почек все более существенно изменяется состояние как внеклеточной среды и
- 36. 1. Нарушения водно-электролитного баланса и КЩР. Наиболее рано начинает страдать самая фундаментальная функция почек - способность
- 37. 2. Нарушение фосфорно-калыщевого обмена. Вторичный гиперпаратиреоз. Первые признаки нарушения фосфорно-кальциевого обмена констатируются достаточно рано. Уже при
- 38. 3. Метаболизм белков, углеводов, жиров. Поражение проксимального отдела канальцев почек, осуществляющего метаболизм пептидов с молекулярным весом
- 39. 4. Изменения в системе крови. Наиболее яркими проявлениями изменений в системе крови у больных ХПН являются
- 40. 5. Поражение нервной системы. Со стороны периферической нервной системы констатируется прогрессирующая периферическая полинейропатия. Вначале поражение чувствительных
- 41. 6. Поражения сердечно-сосудистой системы и легких. На функционирование сердечно-сосудистой системы оказывают влияние многие факторы - нарушения
- 42. 7. Поражение органов пищеварения. Так называемый диспептический синдром наблюдается практически у всех больных ХПН, хотя его
- 43. 8. Нарушение иммунитета. Нарушения иммунитета у больных ХПН могут обусловливаться основным заболеванием, приведшим к ХПН, например
- 44. КЛАССИФИКАЦИЯ Признаки почечной недостаточности появляются при гибели 60–75% нефронов. Симптоматика почечной недостаточности развивается при снижении скорости
- 45. 1. Латентная стадия характеризуется снижением скорости клубочковой фильтрации до 60–50 мл/мин. Клинически может не проявляться, но
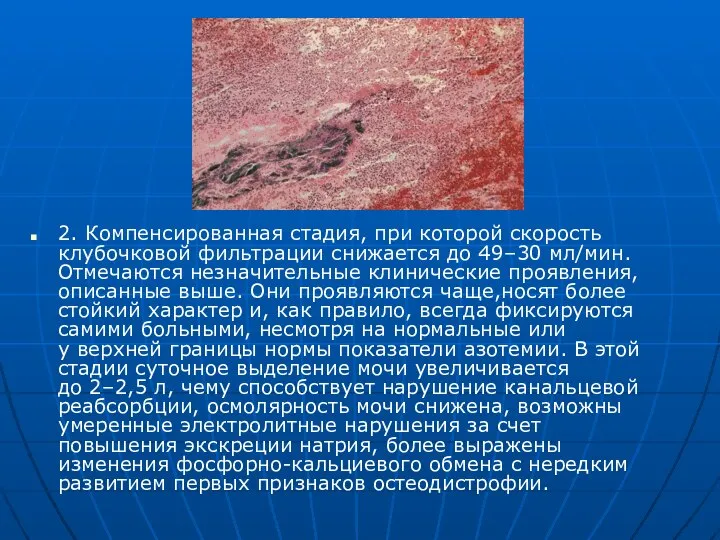
- 46. 2. Компенсированная стадия, при которой скорость клубочковой фильтрации снижается до 49–30 мл/мин. Отмечаются незначительные клинические проявления,описанные
- 47. 3. Интермиттирующая стадия наблюдается при снижении скорости клубочковой фильтрации до 29–15 мл/мин, выявляется суммарное снижение канальцевой
- 48. 4. Терминальная стадия обусловлена дальнейшим прогрессированием гибели паренхимы почек, падением скорости клубочковой фильтрации до 14–5 мл/мин
- 49. терминальная стадия ХПН подразделяется на формы (периоды)клинического течения. I форма клинического течения. Скорость клубочковой фильтрации равна
- 50. Лечение ХПН является одновременно патогенетическим и симптоматическим и направлено на коррекцию водно-электролитных нарушений, нормализацию АД, коррекцию
- 51. При лечении анемии в настоящее время широко используются рекомбинантные эритропоэтины - рекормон (эпрекс) до 2000 ЕД
- 52. Для коррекции артериальной гипертонии препаратами первого ряда являются ингибиторы АПФ и блокаторы рецепторов ангиотеизина, так как
- 53. Лимфорея и лимфосорбция Детоксикационная лимфорея - метод, предполагающий нарушение отведения лимфы путем дренирования грудного лимфатического протока.
- 54. Что касается клинических показаний к гемодиализу, то они хорошо известны и сводятся прежде всего к наличию
- 55. Впервые концепцию о перитонеальном диализе (ПД) представил в 1740 г. на заседании Королевского Медицинского общества в
- 56. Считается, что Georg Ganter из Германии первым применил ПД у человека. До этого он долгое время
- 57. Проблемы увеличения продолжительности и улучшения качества жизни на диализе остаются, и на сегодняшний день, являются основными.
- 58. ПД является методом первого выбора в лечении терминальной ХПН ввиду более длительного сохранения остаточной функции почек
- 59. Абсолютно противопоказан ПД у больных со спаечной болезнью кишечника после повторных операций на брюшной полости и
- 60. Гемодиализ (от греч. haema- кровь…и diálysis — разложение, отделение) — метод внепочечного очищения крови при острой—
- 61. На качественно новый уровень проблема очищения крови вышла в начале XIX века, когда, с развитием биохимии,
- 62. Первый гемодиализ больному страдающему уремией, был проведен в Германии врачом Георгом Хаасом, в октябре 1924 года.
- 63. Первый случай успешного примененияю гемодиализа, произошел 3 сентября 1945 г. Голландский медик Вильям Кольф внедряя в
- 64. Белдинг Х. Скрибнер (18.01.1921 – 19.06.2003) Идея доктора Скрибнера «была элегантна в своей простоте: вшить пластиковые
- 65. Один из пациентов Скрибнера, доктор Робин Иди (Robin Eady), 62 лет, британский профессор дерматолог, который держит
- 66. Рис. 21.4. Фотокопия заметки «Искусственная почка» работает на дому» в газете «Известия Советов народных депутатов СССР»
- 67. Фото 10-1. А. М. Балабанов В 1971 году коллектив отдела под руководством А.М. Балабанова по указанию
- 68. Два первых аппарата СГД-6 были установлены в отделении «искусственная почка» больницы им. С. П. Боткина, где
- 69. В мае 1974 года многоместная система гемодиализа СГД-6 была показана на международной выставке «Здравоохранение-74» в Москве.
- 70. гемодиализ является довольно дорогостоящей процедурой, он также заметно влияет на качество жизни человека. Типичный график для
- 71. Внедрение в клиническую практику имплантируемых устройств для гемодиализа как раз и направлено на искоренение этой проблемы.
- 72. Гемодиафильтрация При гемодиафильтрации одновременно происходит два процесса: Гемодиализ - диффузия веществ через полупроницаемую мембрану диализатора между
- 73. Методики ГДФ High-flux ГДФ При ее проведении используются 2 гемофильтра, подключенные последовательно, при сверхвысоких скоростях кровотока
- 74. Гемодиафильтрация push-pull Гемодиафильтрация push-pull характеризуется сочетанием повторных коротких циклов прямой и обратной фильтрации сквозь высокопроницаемую мембрану.
- 75. ГДФ on-line ГДФ on-line это технология, которая совмещает в себе диффузию с конвекцией (объемная скорость замещения
- 76. Трансплантация почки – во многих случаях самый эффективный метод лечения поздних стадий хронической почечной недостаточности. Причинами
- 77. Живыми донорами обычно становятся родственники больных, хотя бы частично совместимые по HLA (участок хромосомы, кодирующий сильные
- 78. При пересадке трупной почки в указанные возрастные периоды через 1 год и через 3 года после
- 80. Скачать презентацию
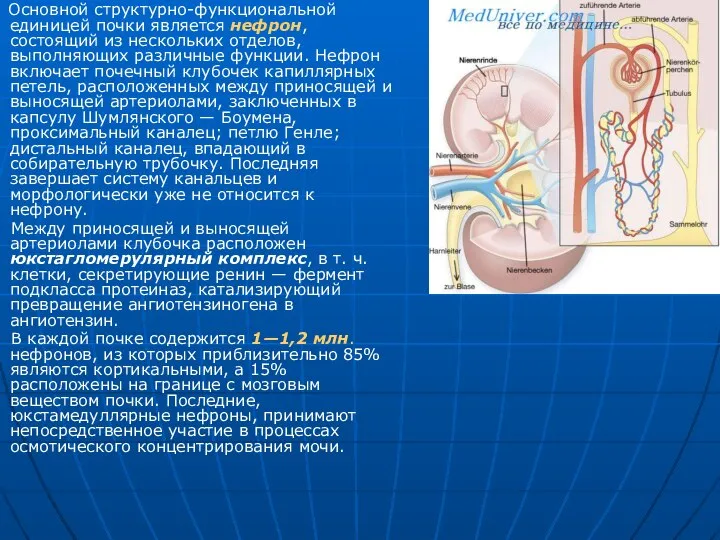
Основной структурно-функциональной единицей почки является нефрон, состоящий из нескольких отделов,
Основной структурно-функциональной единицей почки является нефрон, состоящий из нескольких отделов,
Между приносящей и выносящей артериолами клубочка расположен юкстагломерулярный комплекс, в т. ч. клетки, секретирующие ренин — фермент подкласса протеиназ, катализирующий превращение ангиотензиногена в ангиотензин.
В каждой почке содержится 1—1,2 млн. нефронов, из которых приблизительно 85% являются кортикальными, а 15% расположены на границе с мозговым веществом почки. Последние, юкстамедуллярные нефроны, принимают непосредственное участие в процессах осмотического концентрирования мочи.
Тотальный почечный кровоток у взрослого человека составляет примерно 1200 мл в
Тотальный почечный кровоток у взрослого человека составляет примерно 1200 мл в
Из этого объема крови 91—93% протекает по сосудам коркового вещества почек (эффективный почечный кровоток). В наружное мозговое вещество поступает около 6—8%, а во внутреннее — менее 1% объема крови. Основное сопротивление кровотоку оказывают капилляры почечного клубочка, динамика сопротивления определяется тонусом приносящих и выносящих артериол. Изменение давления в почечной артерии сопровождается реактивным изменением тонуса приносящей артериолы клубочка, за счет чего поддерживаются постоянный почечный кровоток и капиллярное давление в клубочке (саморегуляция).
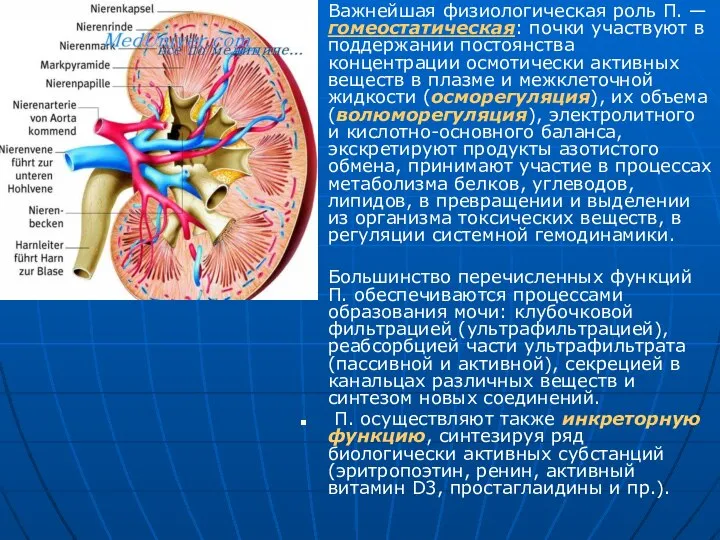
Важнейшая физиологическая роль П. — гомеостатическая: почки участвуют в поддержании постоянства
Важнейшая физиологическая роль П. — гомеостатическая: почки участвуют в поддержании постоянства
Большинство перечисленных функций П. обеспечиваются процессами образования мочи: клубочковой фильтрацией (ультрафильтрацией), реабсорбцией части ультрафильтрата (пассивной и активной), секрецией в канальцах различных веществ и синтезом новых соединений.
П. осуществляют также инкреторную функцию, синтезируя ряд биологически активных субстанций (эритропоэтин, ренин, активный витамин D3, простаглаидины и пр.).
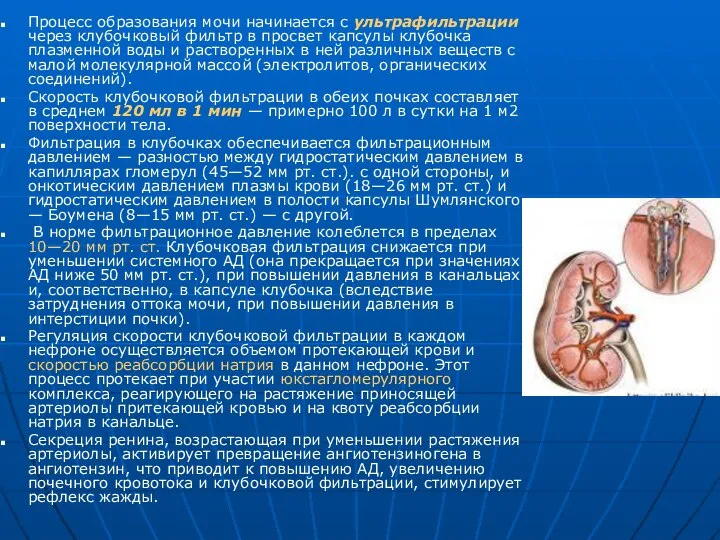
Процесс образования мочи начинается с ультрафильтрации через клубочковый фильтр в просвет
Процесс образования мочи начинается с ультрафильтрации через клубочковый фильтр в просвет
Скорость клубочковой фильтрации в обеих почках составляет в среднем 120 мл в 1 мин — примерно 100 л в сутки на 1 м2 поверхности тела.
Фильтрация в клубочках обеспечивается фильтрационным давлением — разностью между гидростатическим давлением в капиллярах гломерул (45—52 мм рт. ст.). с одной стороны, и онкотическим давлением плазмы крови (18—26 мм рт. ст.) и гидростатическим давлением в полости капсулы Шумлянского — Боумена (8—15 мм рт. ст.) — с другой.
В норме фильтрационное давление колеблется в пределах 10—20 мм рт. ст. Клубочковая фильтрация снижается при уменьшении системного АД (она прекращается при значениях АД ниже 50 мм рт. ст.), при повышении давления в канальцах и, соответственно, в капсуле клубочка (вследствие затруднения оттока мочи, при повышении давления в интерстиции почки).
Регуляция скорости клубочковой фильтрации в каждом нефроне осуществляется объемом протекающей крови и скоростью реабсорбции натрия в данном нефроне. Этот процесс протекает при участии юкстагломерулярного комплекса, реагирующего на растяжение приносящей артериолы притекающей кровью и на квоту реабсорбции натрия в канальце.
Секреция ренина, возрастающая при уменьшении растяжения артериолы, активирует превращение ангиотензиногена в ангиотензин, что приводит к повышению АД, увеличению почечного кровотока и клубочковой фильтрации, стимулирует рефлекс жажды.
Состав ультрафильтрата (первичной мочи) изменяется в процессе пассажа по системе канальцев,
Состав ультрафильтрата (первичной мочи) изменяется в процессе пассажа по системе канальцев,
Транспорт веществ через стенку канальца осуществляется с затратой энергии.
Различают активный транспорт — перемещение молекул против электрохимического или концентрационного градиента и
пассивный транспорт (диффузию) — перемещение молекул вещества по электрохимическому градиенту, создаваемому путем активного транспорта других веществ.
В проксимальном отделе нефрона реабсорбируется почти полностью профильтровавшийся белок, аминокислоты, глюкоза
В проксимальном отделе нефрона реабсорбируется почти полностью профильтровавшийся белок, аминокислоты, глюкоза
Суточная экскреция глюкозы в норме не превышает 130 мг.
Реабсорбция глюкозы
Суточная экскреция глюкозы в норме не превышает 130 мг.
Реабсорбция глюкозы
Экскреция глюкозы с мочой начинается лишь при условии, что количество профильтровавшейся глюкозы превышает реабсорбционную возможность канальцев. Чаще всего наблюдается при гипергликемии. В норме максимальный транспорт глюкозы у мужчин составляет 375±79,7 мг в 1 мин, у женщин — 303±55,3 мг в 1 мин на 1,73 м2 поверхности тела.
У больных сахарным диабетом глюкозурия может уменьшаться, несмотря на стабильно высокий уровень гипергликемии. Это обусловлено прогрессирующим гломерулосклерозом, снижением скорости КФ и, соответственно, уменьшением нагрузки канальцев глюкозой.
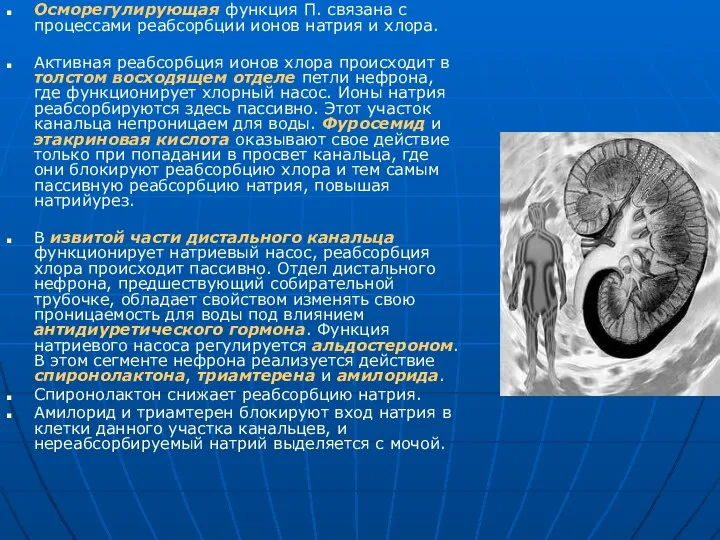
Осморегулирующая функция П. связана с процессами реабсорбции ионов натрия и хлора.
Осморегулирующая функция П. связана с процессами реабсорбции ионов натрия и хлора.
Активная реабсорбция ионов хлора происходит в толстом восходящем отделе петли нефрона, где функционирует хлорный насос. Ионы натрия реабсорбируются здесь пассивно. Этот участок канальца непроницаем для воды. Фуросемид и этакриновая кислота оказывают свое действие только при попадании в просвет канальца, где они блокируют реабсорбцию хлора и тем самым пассивную реабсорбцию натрия, повышая натрийурез.
В извитой части дистального канальца функционирует натриевый насос, реабсорбция хлора происходит пассивно. Отдел дистального нефрона, предшествующий собирательной трубочке, обладает свойством изменять свою проницаемость для воды под влиянием антидиуретического гормона. Функция натриевого насоса регулируется альдостероном. В этом сегменте нефрона реализуется действие спиронолактона, триамтерена и амилорида.
Спиронолактон снижает реабсорбцию натрия.
Амилорид и триамтерен блокируют вход натрия в клетки данного участка канальцев, и нереабсорбируемый натрий выделяется с мочой.
Экскреция калия составляет примерно 10% от количества фильтрующегося калия.
Профильтровавшийся в клубочках
Экскреция калия составляет примерно 10% от количества фильтрующегося калия.
Профильтровавшийся в клубочках
Альдостерон и сердечные гликозиды снижают реабсорбцию калия. Секреция калия стимулируется альдостероном (повышает проницаемость мембран клеток канальца для ионов калия, облегчая пассивный выход их из клетки), тормозится инсулином, антагонистами альдостерона.
Кроме этого, выделение калия с мочой зависит от кислотно-щелочного состояния, при этом алкалоз способствует усилению калийуреза, ацидоз его снижает.
Регуляция почками кислотно-щелочного равновесия осуществляется главным образом путем реабсорбции бикарбоната натрия
Регуляция почками кислотно-щелочного равновесия осуществляется главным образом путем реабсорбции бикарбоната натрия
В норме суточная экскреция ионов Н+ с мочой составляет 50—70 ммоль.
Инкреторная и метаболическая функции П. играют важную роль в гуморальной регуляции
Инкреторная и метаболическая функции П. играют важную роль в гуморальной регуляции
Кроме секреции ренина П. участвуют в промежуточном обмене ряда гормонов, в частности в катаболизме инсулина, антидиуретического гормона, АКТГ, ангиотензина, гастрина, в превращении витамина D в его наиболее активную форму —витамин D3, а также в синтезе и секреции ряда биологически активных веществ, в т. ч. простагландинов Е2 и F2, а также некоторых кининов, увеличивающих кровоток и стимулирующих натрийурез.
В почках синтезируются вещества, регулирующие эритропоэз. Среди этих веществ выделяют эритрогенин, активирующий печеночный эритропоэтиноген, в результате чего в крови появляется эритропоэтин; возможна также секреция почками проэритропоэтина.
Почки принимают участие в процессах свертывания крови. В них вырабатывается урокиназа, происходит метаболизм гепарина и продуктов деградации фибрина.
Метаболическая функция П. определяется также их участием в синтезе глюкозы (почечный глюконеогенез), окислении свободных жирных кислот, синтезе фосфолипидов.
Острая почечная недостаточность (ОПН) - острое, потенциально обратимое выпадение выделительной функции
Острая почечная недостаточность (ОПН) - острое, потенциально обратимое выпадение выделительной функции
Различают три формы ОПН - преренальную (гемодинамическую), обусловленную острым нарушением почечного кровообращения, ренальную (паренхиматозную), вызванную поражением почечной паренхимы, и постренальную (обструктивную), развивающуюся в результате острого нарушения оттока мочи.
Особо выделяют ОПН, развивающуюся в рамках полиорганной недостаточности, ввиду крайней тяжести
Особо выделяют ОПН, развивающуюся в рамках полиорганной недостаточности, ввиду крайней тяжести
Более чем в половине случаев причинами ОПН служат множественная травма и
Более чем в половине случаев причинами ОПН служат множественная травма и
при множественной травме, послеоперационная (50%);
акушерско-гинекологическая (20%);
госпитальная (30%);
лекарственная;
от водно-электролитных и гемодинамических нарушений;
от нетравматического рабдомиолиза.
За последние 10 лет существенно возрос (в 6-8 раз) удельный вес лекарственной ОПН. В связи с увеличением объема и усложнением оперативных вмешательств участились случаи хирургической ОПН:
трансплантация сердца (50%);
протезирование сердечных клапанов (7%);
аорто-коронарное шунтирование (0,4%).
Преренальная ОПН
Самая частая и прогностически наиболее благоприятная форма, причинами которой
Преренальная ОПН
Самая частая и прогностически наиболее благоприятная форма, причинами которой
снижение сердечного выброса: кардиогенный шок; тампонада перикарда; тяжелые аритмии; эмболия легочной артерии; застойная сердечная недостаточность;
патологическое снижение сосудистого тонуса: анафилаксия; бактериемический шок; передозировка гипотензивных препаратов;
падение эффективного внеклеточного объема: крово(плазмо)потеря, дегидратация; профузная диарея, рвота, полиурия; перераспределение внеклеточных объемов с развитием гиповолемии;
нарушения внутрипочечной гемодинамики.
Чаще всего причиной преренальной ОПН является тяжелая дегидратация (изотоническая или сольдефицитная)
Чаще всего причиной преренальной ОПН является тяжелая дегидратация (изотоническая или сольдефицитная)
К дегидратации и преренальной ОПН может приводить не только потеря натрия, но и острая гиперкальциемия. Гиперкальциемический криз осложняет многие онкологические заболевания (особенно миеломную болезнь, злокачественные опухоли бронхов, почек)
Прогностически неблагоприятная преренальная ОПН, наблюдающаяся при декомпенсированном портальном циррозе печени (гепато-ренальном синдроме), хронической сердечной недостаточности, нефропатии беременных, связана с задержкой в организме натрия и воды, гиперпродукцией ренина, альдостерона, АДГ и резистентностью к натрийуретическому гормону (атриопептиду).
В патогенезе отдельных форм преренальной ОПН ведущую роль играет гипергидратация с увеличением объема внеклеточной жидкости и ее переходом из сосудистого русла в интерстиций. При этом снижение эффективного объема крови — острая гиповолемия с гипоосмолярностью — резко активирует РААС, продукцию АДГ и катехоламинов, что, в свою очередь, индуцирует почечную вазоконстрикцию, падение клубочковой фильтрации, задержку натрия и воды.
Рад медикаментов вызывают преренальную ОПН за счет нарушений внутрипочечной гемодинамики. НСПП,
Рад медикаментов вызывают преренальную ОПН за счет нарушений внутрипочечной гемодинамики. НСПП,
АПФ-ингибиторы, взаимодействующие с ангиотензинпревращающим ферментом, резко уменьшают почечный кровоток, поддерживаемый ангитензином-II. Поэтому каптоприл и его аналоги вызывают преренальную ОПН у больных со стенозом почечной артерии.
Рентгеноконтрастные препараты, активируя РААС, синтез тромбоксана А-2 и аденозина, также вызывают почечную вазоконстрикцию со спазмом аффрентных артериол и ишемией коркового слоя почек.
Ренальная ОПН
Причинами ренальной ОПН являются:
острый канальцевый некроз:
ишемический;
нефротоксический;
лекарственный;
внутриканальцевая обструкция:
патологическими цилиндрами,
Ренальная ОПН
Причинами ренальной ОПН являются:
острый канальцевый некроз:
ишемический;
нефротоксический;
лекарственный;
внутриканальцевая обструкция:
патологическими цилиндрами,
острый тубулоинтерстициальный нефрит:
лекарственный;
инфекционный;
острый пиелонефрит;
некротический папиллит;
кортикальный некроз:
акушерский;
при анафилактическом шоке;
при остром сепсисе;
гломерулонефриты:
острый;
быстропрогрессирующий;
поражение почечных сосудов:
травматическое;
иммуновоспалительное.
В 75% случаев обусловлена острым канальцевым некрозом (ОКН). Чаще всего это ишемический ОКН вследствие кардиогенного, гиповолемического, анафилактического, септического шока, тяжелой дегидратации.
Эндотоксин грамотрицательных бактерий рассматривается как главная причина распространенного острого повреждения тубулярного
Эндотоксин грамотрицательных бактерий рассматривается как главная причина распространенного острого повреждения тубулярного
Среди причин нефротоксического ОКН одно из первых мест занимают лекарства. Лекарственный
Среди причин нефротоксического ОКН одно из первых мест занимают лекарства. Лекарственный
ОКН также возникает при использовании нестероидных противовоспалительных препаратов (НСПП), ампициллина, антибиотиков цефалоспоринового ряда, рифамицинов, цисплатины, амфотерицина В, сандиммуна, рентгеноконтрастных препаратов.
Из промышленных нефротоксинов наиболее опасны соли тяжелых металлов: ртути, хрома, урана, золота, свинца, платины, бария, мышьяка, висмута, а из бытовых — суррогаты алкоголя: гликоли, метиловый спирт, дихлорэтан, четыреххлористый углерод. При ОКН вслед за некрозом происходят утечка первичной мочи через поврежденные канальцы в интерстиций и обструкция извитых канальцев клеточным детритом. Интерстициальный отек также усиливает ишемию почки и способствует дальнейшему снижению клубочковой фильтрации.
Постренальная ОПН
Чаще всего обусловлена острой обструкцией мочевых путей:
поражение мочеточников:
обструкция (камень,
Постренальная ОПН
Чаще всего обусловлена острой обструкцией мочевых путей:
поражение мочеточников:
обструкция (камень,
сдавление (опухоль, забрюшинный фиброз);
Для развития постренальной ОПН при хронических заболеваниях почек нередко достаточно односторонней обструкции мочеточника. Постренальная ОПН при односторонней обструкции мочеточника обусловлена спазмом приносящих артериол вследствие резкого подъема внутриканальцевого давления, повышения уровня ангиотензина-II и тромбоксана А-2 крови.
Выраженность азотемии, как правило, отражает тяжесть ОПН, хотя бывают и исключения
Выраженность азотемии, как правило, отражает тяжесть ОПН, хотя бывают и исключения
Также необходимо определять скорость нарастания азотемии. При ОПН она достаточно высока. Ежесуточный прирост уровня мочевины крови менее чем на 10-20 мг%, а уровня калия менее чем на 0,3-0,5 м-экв/л говорит о некатаболической форме ОПН (табл. 2.2).
Гиперкатаболическая форма ОПН отличается значительно более высокими темпами ежесуточного прироста уровней мочевины, креатинина и калия крови, а также более выраженными нарушениями кислотно-основного баланса (табл. 2.2). Гиперкатаболическая ОПН типична для сепсиса, ожоговой болезни, множественной травмы с краш-синдромом, хирургических операций на сердце и крупных сосудах, синдрома полиорганной недостаточности.
Таблица 2.2 Различия между некатаболической и гиперкатаболической ОПН
Варианты течения ОПН
Различают циклическое, необратимое и рецидивирующее течение ОПН:
циклическое течение:
острый
Варианты течения ОПН
Различают циклическое, необратимое и рецидивирующее течение ОПН:
циклическое течение:
острый
острый тубуло-интерстициальный нефрит;
внутриканальцевая блокада;
преренальная ОПН;
рецидивирующее течение:
хронические обструктивные заболевания почек;
аналгетическая нефропатия;
тромбоэмболическая болезнь;
болезнь Берже;
люмбалгически-гематурический синдром;
гемолитические анемии;
необратимое течение:
билатеральный кортикальный некроз;
тотальный папиллярный некроз;
быстропрогрессирующий нефрит;
гемолитико-уремический синдром;
некротизирующие ангииты;
злокачественная гипертония,
острая склеродермическая почка.
Циклическое потенциально обратимое течение ОПН наиболее характерно. При этом выделяют начальную кратковременную стадию, олигурическую или анурическую стадию (2-3 недели) и восстановительную полиурическую стадию (5-10 дней).
О необратимом течении следует думать, когда длительность анурии превысила 4 недели. Этот более редкий вариант течения ОПН наблюдается при билатеральном кортикальном некрозе, тотальном папиллярной некрозе (гнойном расплавлении сосочков), гемолитико-уремическом синдроме, быстропрогрессирующих нефритах, тяжелых поражениях почечных сосудов, гепато-ренальном синдроме.
Течение ОПН у конкретного больного может быть различным, так как при
Течение ОПН у конкретного больного может быть различным, так как при
В целом полное выздоровление наступает в 35-40% случаев, частичное выздоровление (с дефектом) — в 10-15%.
Неблагоприятный отдаленный прогноз с исходом в ХПН и последующим переводом на программный гемодиализ в среднем редок (1-3%).
Однако при ряде форм (ОПН от рентгеноконтрастных препаратов, ОПН при ГЛПС) частота хронизации значительно выше (до 10%).
Общие принципы консервативного лечения ОПН
Необходим мониторинг веса, диуреза, температуры, АД,
Общие принципы консервативного лечения ОПН
Необходим мониторинг веса, диуреза, температуры, АД,
Суточное количество жидкости, вводимой внутрь или парентерально должно превышать потери с мочой, рвотой, диареей на 400 мл. Диета должна быть безбелковой, низкокалиевой и высококалорийной: не ниже 2000 ккал/сут.
Лечение преренальной ОПН
Принципы лечения преренальной ОПН:
восстановление эффективного объема внеклеточной жидкости:
коррекция
Лечение преренальной ОПН
Принципы лечения преренальной ОПН:
восстановление эффективного объема внеклеточной жидкости:
коррекция
ликвидация дефицита натрия;
коррекция гиповолемии;
борьба с сосудистой недостаточностью:
противошоковая терапия;
увеличение сердечного выброса;
выведение из коматозных состояний;
увеличение почечного кровотока:
устранение почечной вазоконстрикции;
нормализация функции РААС.
Лечение гиперкалиемии
Имеет при ОПН первостепенное значение.
применение антагонистов действия калия: глюконат или
Лечение гиперкалиемии
Имеет при ОПН первостепенное значение.
применение антагонистов действия калия: глюконат или
выведение калия из крови: внутриклеточное связывание калия путем коррекции метаболического ацидоза. Используется раствор гидрокарбоната натрия (200 мл 5% раствора) с гипертоническим раствором глюкозы (50 мл) и простым инсулином (10-15 ME).
Стимуляция вхождения калия в клетку β-2-адреномиметиками (допамин, алупент, фенотерол).
Связывание калия в печени за счет стимуляции гликонеогенза. С этой целью в/в в течение 1 ч вводится 500 мл 20% раствора глюкозы с простым инсулином (30-40 ME, подкожно), затем переходят на вливание 500 мл 5% глюкозы.
Усиление экскреции калия с мочой высокими дозами фуросемида (в/в, до 2000 мг/сут.), маннитолом.
Показания к активным диализным методам лечения ОПН
При отсутствии эффекта от
Показания к активным диализным методам лечения ОПН
При отсутствии эффекта от
В этом случае переходят к активным диализным методам лечения. При ОПН с выраженным гиперкатаболизмом, анурией, критической гиперкалиемией, ацидотической прекомой диализное лечение начинают сразу.
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ.
Существуют различные определения хронической почечной недостаточности (ХПН), но суть любого
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ.
Существуют различные определения хронической почечной недостаточности (ХПН), но суть любого
Несмотря на различия в этиологических факторах, приводящих к развитию ХПН, морфологические
Несмотря на различия в этиологических факторах, приводящих к развитию ХПН, морфологические
Прогрессирующее уменьшение МДН (массы действующих нефронов) и/или снижение клубочковой фильтрации (КФ)
Прогрессирующее уменьшение МДН (массы действующих нефронов) и/или снижение клубочковой фильтрации (КФ)
Адаптация к этим условиям как на уровне почки, так и на уровне организма замыкает множество "порочных кругов", приводя в конечном итоге к поражению всех органов и систем человека. Именно в совокупном действии многообразных биохимических, метаболических и патофизиологических аномалий, свойственных этому состоянию, и следует видеть сущность ХПН.
К ХПН могут привести первичные заболевания почек, а также вторичное их поражение в результате длительно
К ХПН могут привести первичные заболевания почек, а также вторичное их поражение в результате длительно
Среди клубочковых нефропатий наиболее частым является гломерулонефрит, диабетический нефросклероз, амилоидоз, волчаночный нефрит. Более редкими причинами ХПН с поражением клубочкового аппарата являются малярия, подагра, затяжной септический эндокардит, миеломная болезнь.
Первичное поражение канальцевой системы чаще всего наблюдается при большинстве урологических заболеваний, сопровождаемых нарушением оттока мочи, врожденными и приобретенными тубулопатиями (почечный несахарный диабет, канальцевый ацидоз Олбрайта, синдром Фан-Кони, который встречается как самостоятельное наследственное заболевание или сопровождает различные заболевания), отравления лекарствами и токсичными веществами.
К вторичным повреждениям паренхимы почек могут привести сосудистые заболевания — поражение почечных артерий, эссенциальная гипертензия и гипертоническая болезнь злокачественного течения, пороки развития почек и мочевыводящих путей (поликистоз, гипоплазия почек,)нейромышечная диспдазия мочеточников и др.).
В результате прогрессирующего ухудшения функционального состояния почек все более существенно изменяется
В результате прогрессирующего ухудшения функционального состояния почек все более существенно изменяется
Нарушение при ХПН трансмембранного потока жидкости и ионов сопровождается нарастанием внутриклеточного содержания натрия, снижением внутриклеточного содержания калия, осмотически индуцируемой гипергидратацией клеток и падением трансклеточного электрического потенциала. Отмечается снижение АТФ-азной активности, в частности в эритроцитах и клетках головного мозга. Существенно изменяется функциональная способность эритроцитов, лейкоцитов, тромбоцитов, клеток скелетной мускулатуры, что легко соотнести со столь характерными при уремии анемией, склонностью к инфекциям, геморрагиям, миопатиям и т.д.
Неспособность почек обеспечивать водно-электролитный баланс ведет к накоплению в организме избытка воды и натрия, к тотальной гипергидратации и артериальной гипертонии. Имеются данные о том, что уже с началом снижения клубочковой фильтрации возникает отчетливая тенденция к повышению АД, формированию гипертрофии и диастолической дисфункции левого желудочка.
Рано возникающие гиперинсулинизм, вторичный гиперпаратиреоз и изменения липидного профиля крови предрасполагают к формированию метаболических полисиндромов с высоким индексом атерогенности у подобных больных.
1. Нарушения водно-электролитного баланса и КЩР. Наиболее рано начинает страдать самая
1. Нарушения водно-электролитного баланса и КЩР. Наиболее рано начинает страдать самая
Баланс натрия, калия и магния относительно адекватно поддерживается до терминальной стадии ХПН (до снижения КФ ниже 15 мл/мин), после чего почки становятся неспособными реагировать на резкие колебания поступления их с пищей. Недостаток Пищевого натрия, как и избыточное применение диуретиков, легко приводят к отрицательному его балансу, увеличению количества внеклеточной жидкости, снижению скорости КФ, быстрому нарастанию азотемии. Несоблюдение диеты с ограничением калия приводит к гиперкалиемии, чему может способствовать и ацидоз. В то же время стойкая гиперкалиемия при нормальном потреблении калия, отсутствии олигурии и острого ацидоза может быть следствием гипоренинемического гипоальдостеронизма. Последний часто сочетается с сахарным диабетом. Повышение концентрации магния может сопровождаться дыхательной недостаточностью и мышечным параличом. КЩР поддерживается почкой за счет реабсорбции проксимальными канальцами бикарбонатов и секреции дистальными водородных ионов в виде аммиака и титруемых кислот. Большие функциональные резервы позволяют почке поддерживать нормальное КЩР вплоть до снижения МДН на 80% от нормы. Нарастание ацидоза сопровождается дыхательными нарушениями по типу дыхательных ритмов Амбюрже или дыхания Куссмауля-Майера.
2. Нарушение фосфорно-калыщевого обмена. Вторичный гиперпаратиреоз. Первые признаки нарушения фосфорно-кальциевого обмена
2. Нарушение фосфорно-калыщевого обмена. Вторичный гиперпаратиреоз. Первые признаки нарушения фосфорно-кальциевого обмена
3. Метаболизм белков, углеводов, жиров. Поражение проксимального отдела канальцев почек, осуществляющего
3. Метаболизм белков, углеводов, жиров. Поражение проксимального отдела канальцев почек, осуществляющего
У больных ХПН рано (уже при снижении КФ до 80 мл/мин) обнаруживаются гиперинсулинизм, инсулинорезистентность тканей и нарушение толерантности к глюкозе, т.е. так называемый уремический псевдодиабет с крайне редким развитием кетоацидоза. Усиливается катаболизм в ответ на энергетическую недостаточность, при этом в первую очередь страдают ткани, энергетический метаболизм которых обеспечивается глюкозой (головной мозг). Накопление ингибиторов глюконеогенеза ведет к активизации альтернативного пути с образованием молочной кислоты, вследствие чего эти больные склонны к развитию лактоацидоза.
При ХПН, уже при повышении креатинина крови до 3 мг%, снижается клиренс мевалоната - основного предшественника синтеза холестерина, снижается скорость удаления из плазмы триглицеридов, одновременно за счет ингибиции активности липопротеиновой липазы снижается их расщепление, стимулируется синтез ЛПОНП. Отмечается также изменение субфракций липидов - снижение уровня ЛПВП и повышение соотношения между апо Е и апо А липопротеидами. Все это способствует акцеллерации атерогенеза и приводит к высокой смертности этих больных от сердечно-сосудистых заболеваний (в 50-60% случаев).
4. Изменения в системе крови. Наиболее яркими проявлениями изменений в системе
4. Изменения в системе крови. Наиболее яркими проявлениями изменений в системе
В условиях уремии нарушается функция тромбоцитов. Это связывают, в частности, с накоплением гуанидинянтарной кислоты и других ингибиторов агрегации тромбоцитов. Результатом становится увеличение времени кровотечения, хотя время свертываемости, протромбиновое и частичное тромбопластиновое время остаются в пределах нормы. Последствием этого бывают легко возникающие экхимозы, кровоподтеки, внутренние кровотечения.
5. Поражение нервной системы. Со стороны периферической нервной системы констатируется прогрессирующая
5. Поражение нервной системы. Со стороны периферической нервной системы констатируется прогрессирующая
Симптоматика со стороны центральной нервной системы претерпевает динамику от быстрого утомления, снижения памяти, нарушений сна до выраженной заторможенности и возбуждения, острых психозов, эпилептиформных припадков, нарушений мозгового кровообращения, комы. Это обусловливается нарушением гидратации клеток мозга и нарушением внутриклеточной энергетики.
6. Поражения сердечно-сосудистой системы и легких. На функционирование сердечно-сосудистой системы оказывают
6. Поражения сердечно-сосудистой системы и легких. На функционирование сердечно-сосудистой системы оказывают
У большинства больных в поздних стадиях ХПН констатируется кардиомиопатия, в основе которой, помимо перегрузки сердца гипертонией и гиперволемией, лежат анемия, ацидоз, электролитный дисбаланс, поражения коронарных артерий и т.д. Проявлениями ее становятся разнообразные нарушения ритма сердечной деятельности и застойная сердечная недостаточность.
Одним из наиболее грозных осложнений уремии является перикардит. Генез его остается недостаточно ясным; в отличие от перикардитов другой этиологии он сопровождается образованием в полости перикарда геморрагической жидкости. Перикардит может явиться причиной тампонады сердца, тяжелой сердечной недостаточности, "панцирного сердца"; он занимает одно из ведущих мест среди "уремических" причин смерти, представление о нем как о "похоронном звоне уремика" можно изменить только с помощью своевременного интенсивного диализа. Задержка жидкости в организме может сопровождаться развитием отека легких. Однако, даже при отсутствии гипергидратации, на фоне нормального или слегка повышенного внутрисердечного и легочного давления, может наблюдаться особая, свойственная только уремии, картина "водяного легкого". Рентгенологически она характеризуется формой "крыла бабочки", что отражает застой крови в сосудах корней легких и повышенную проницаемость мембран альвеолярных капилляров. Этот отек легких легко корригируется при помощи энергичного диализа.
При уремии возможно и развитие пневмонита, проявляющегося морфологически снижением эластичности легочной ткани, прежде всего из-за гиалиноза альвеолярных мембран и интерстициально-альвеолярного отека. Однако типичных клинических проявлений эта патология не имеет.
7. Поражение органов пищеварения. Так называемый диспептический синдром наблюдается практически у
7. Поражение органов пищеварения. Так называемый диспептический синдром наблюдается практически у
Для всех больных с выраженной ХПН характерны жалобы на снижение аппетита или анорексию, тошноту, рвоту. Характерен уремический запах изо рта, обусловленный превращением мочевины слюны в аммиак, появление последнего часто сочетается с неприятными вкусовыми ощущениями.
Возможно развитие реактивного панкреатита, проявляющегося опоясывающими болями, задержкой газов и стула, гиперамилаземией. Редко возникает уремический псевдоперитонит с характерным отсутствием гипертермии и сдвига лейкоцитарной формулы.
При ТПН возможно поражение печени с прогрессирующей гипопротеинемией и гипобилирубинемией, возрастанием синтеза меланина и урохромов и снижением их экскреции. Характерной при этом становится пигментация кожи - желто-коричневая с пепельным оттенком.
8. Нарушение иммунитета. Нарушения иммунитета у больных ХПН могут обусловливаться основным
8. Нарушение иммунитета. Нарушения иммунитета у больных ХПН могут обусловливаться основным
Инфекции являются одной из наиболее частых причин смерти больных ТПН. Наиболее частыми видами инфекционных осложнений в додиализную эру являлись пневмонии и колибациллярный сепсис; у пациентов, получающих лечение гемодиализами, на первое место вышел ангиогенный сепсис, источником которого становится сосудистый доступ. Возбудителем ангиогенного сепсиса почти всегда является грамположительная флора, при этом нередко развивается септикопиемия, в том числе и с развитием септического эндокардита.
К настоящему времени выявлено около 200 веществ, которые накапливаются в организме уремического больного.
КЛАССИФИКАЦИЯ
Признаки почечной недостаточности появляются при гибели 60–75% нефронов. Симптоматика почечной недостаточности
КЛАССИФИКАЦИЯ
Признаки почечной недостаточности появляются при гибели 60–75% нефронов. Симптоматика почечной недостаточности
Среди многочисленных классификаций ХПН наиболее общими, не вызывающими особых разногласий являются классификации, основанные на этиопатогенетических признаках.
Урологическая классификация ХПН была принята на 1-м Всесоюзном съезде урологов в 1972 г. По этой классификации, которой в настоящее время широко пользуются все урологи страны в своей клинической практике и научных исследованиях, ХПН делится на 4стадии —
латентную,
компенсированную,
интермиттирующую и
терминальную.
1. Латентная стадия характеризуется снижением скорости клубочковой фильтрации до 60–50 мл/мин. Клинически
1. Латентная стадия характеризуется снижением скорости клубочковой фильтрации до 60–50 мл/мин. Клинически
Отмечаются снижение секреторной активности канальцев,изменениефосфорно-кальциевого обмена,периодическая протеинурия, увеличение экскреции сахаров, дизаминоацидурия.
2. Компенсированная стадия, при которой скорость клубочковой фильтрации снижается до 49–30 мл/мин.
2. Компенсированная стадия, при которой скорость клубочковой фильтрации снижается до 49–30 мл/мин.
3. Интермиттирующая стадия наблюдается при снижении скорости клубочковой фильтрации до 29–15 мл/мин,
3. Интермиттирующая стадия наблюдается при снижении скорости клубочковой фильтрации до 29–15 мл/мин,
4. Терминальная стадия обусловлена дальнейшим прогрессированием гибели паренхимы почек, падением скорости
4. Терминальная стадия обусловлена дальнейшим прогрессированием гибели паренхимы почек, падением скорости
терминальная стадия ХПН подразделяется на формы (периоды)клинического течения.
I форма клинического течения. Скорость клубочковой
терминальная стадия ХПН подразделяется на формы (периоды)клинического течения.
I форма клинического течения. Скорость клубочковой
II А форма клинического течения характеризуется уменьшением диуреза (олигурия, олигоанурия), осмолярность мочи снижается до 350–300 мосм/л, выражены симптомы задержки жидкости,электролитов, декомпенсированный ацидоз, нарастает азотемия, задержка солей калия, натрия, фосфатов более выражена. Изменения сердечно-сосудистой системы, легких и других органов носятобратимый характер.
IIБ форма клинического течения. Те же проявления, что и в II А, но с более выраженными внутриорганными нарушениями в виде сердечной недостаточности с нарушением кровообращения вбольшом и малом круге, более выраженными застойными явлениями в легких, печени.
IIIформа клинического течения характеризуется тяжелой уремической интоксикацией с гиперазотемией более 60 ммоль/л по мочевине и 1500— 2000 ммоль/л и более по креатинину, гиперкалиемиейболее 6–7 ммоль/л. Для этой далеко зашедшей стадии характерны декомпенсация сердечной деятельности, дистрофия печени, развитие полисерозита. Эта стадия болезни свидетельствует оминимальных лечебных возможностях даже при использовании современных методов детоксикации (перитонеальный диализ, гемодиализ, гемофильтрация или гемодиафильтрация).Аллотрансплантация почки при этой форме бесперспективна.
Лечение ХПН является одновременно патогенетическим и симптоматическим и направлено на коррекцию
Лечение ХПН является одновременно патогенетическим и симптоматическим и направлено на коррекцию
Важнейшим компонентом комплексного лечения ХПН является диета. С помощью диеты можно добиться снижения выраженности интоксикации, уменьшения проявлений вторичного гиперпаратиреоза, снижения скорости прогрессирования ХПН и, следовательно, отдаления момента перехода к замещающей функции почек терапии.
Цели диетотерапии достигаются при условии оптимального ограничения пищевого азота и фосфора, достаточной энергетической ценности пищи, удовлетворения потребностей организма в незаменимых аминокислотах и полиненасыщенных жирных кислотах, оптимального введения жидкости и соли.
Диетотерапия должна начинаться на ранней стадии ХПН, когда креатинин крови начинает превышать нормальную границу. Основу ее составляет ограничение белка и фосфора с одновременной добавкой незаменимых аминокислот, в том числе и гистидина. При назначении диеты должны учитываться пищевой стереотип и привычки больного.
При лечении анемии в настоящее время широко используются рекомбинантные эритропоэтины -
При лечении анемии в настоящее время широко используются рекомбинантные эритропоэтины -
Для ослабления проявлений диспептического синдрома возможно применение хофитола (очищенного экстракта сока свежих листьев артишока полевого), лучше внутримышечно или внутривенно медленно 1-2 раза в сутки по 5-10 мл.
С целью повышения половой функции у мужчин возможно применение препаратов тестостерона (андриол для применения внутрь по 80-120 мг/сутки или силфаденил), у женщин - конъюгированных эстрогенов и гестагенов (особенно при ановуляции и высоком уровне лютеинизирующего гормона). Дислипидемия и гипергомоцистеинемия как факторы атерогенеза и прогрессирования ХПН требуют к себе также пристального внимания. Для коррекции дислипидемии, по-видимому, препаратом первого ряда может стать аторвастатин, влияющий как на уровень холестерина, так и на уровень триглицеридов. Для коррекции гомоцистеинемии необходимо восполнение дефицита фолатов, т.е. назначение фолиевой кислоты.
В комплекс лечебных мероприятийвходит применение антикоагулянтов, антиагрегантов, препаратов, улучшающих микроциркуляцию в почках (гепарин, курантил, эуфиллин, трентал, компламин, реополиглюкин и др.)
К противоазотемическим средствам можно отнести леспенефрил, лес-пефлан, различные энтеросорбенты, дозировка которых и продолжительность применения зависят от уровня азотемии:леспенефрил (леспефлан) от 1 чайной ложки 3 раза в день до 1 столовой ложки 4–6 раз, энтеросорбент от 30 до 60 г в сутки за 2 ч до приема пищи в течение 7–25 дней.
С целью снижения катаболических процессов широко применяют при ХПН анаболические стероиды (дианобол, нерабол), феноболины (дурабо-лин, нераболил), ретаболил, метиландростендиол,некоторые андрогены (тестостерон-пропионат). Применение анаболических гормонов улучшает аппетит, увеличивает массу мышц и тела, что особенно важно у истощенных уремических больных,уменьшает боли в костях, снижает концентрацию остаточного азота. Курс лечения не должен превышать 4–8 нед, повторные курсы проводят не ранее чем через 1–2 мес.
Для коррекции артериальной гипертонии препаратами первого ряда являются ингибиторы АПФ и
Для коррекции артериальной гипертонии препаратами первого ряда являются ингибиторы АПФ и
Лимфорея и лимфосорбция
Детоксикационная лимфорея - метод, предполагающий нарушение отведения лимфы
Лимфорея и лимфосорбция
Детоксикационная лимфорея - метод, предполагающий нарушение отведения лимфы
Что касается клинических показаний к гемодиализу, то они хорошо известны и сводятся прежде всего
Что касается клинических показаний к гемодиализу, то они хорошо известны и сводятся прежде всего
Режим и программа хронического гемодиализа обычно определяются для каждого больного индивидуально, однако наиболее широко используется принцип 3-разового в неделю диализа по 4–5 ч.
Впервые концепцию о перитонеальном диализе (ПД) представил в 1740 г. на заседании
Впервые концепцию о перитонеальном диализе (ПД) представил в 1740 г. на заседании
Фактически это было первое описание ПД впоследствии используемого для лечения уремии. Однако только через 130 лет появились первые экспериментальные работы по изучению влияния на организм вводимых в брюшную полость различных растворов.
Считается, что Georg Ganter из Германии первым применил ПД у человека.
Считается, что Georg Ganter из Германии первым применил ПД у человека.
Им впервые были сформулированы принципы ПД, которые актуальны и сейчас:
адекватный доступ – наиболее важен для успеха проведения ПД;
использование стерильных растворов предупреждает развитие инфекции;
удаление жидкости определяется концентрацией декстрозы;
время экспозиции и объем диализного раствора влияют на клиренс веществ.
Следующим исследователем, внесшим большой вклад в развитие ПД, был Morton Maxwell. Он и его сотрудники применили нейлоновый катетер с отверстиями и скрученным дистальным концом. Этот вид катетера стал впоследствии широко применяться. Методика ПД предложенная M. Maxwell была достаточно проста и заключалась во вливании 2 литров раствора в брюшную полость на 30 мин, затем диализат сливался. Процедура повторялась до нормализации биохимических показателей.
Проблемы увеличения продолжительности и улучшения качества жизни на диализе остаются, и
Проблемы увеличения продолжительности и улучшения качества жизни на диализе остаются, и
У больных, получающих ПД, лучше гемодинамическая стабильность, так как диализ проводится в постоянном режиме, и нет больших колебаний АД, что обуславливает более стабильное гломерулярное давление и фильтрацию.
Также имеет значение выработка воспалительных медиаторов при контакте крови с искусственной диализной мембраной на ГД, что способствует ухудшению остаточной функции почек.
Кроме того, определенную роль могут играть и не удаляемые при рутинном ГД «уремические токсины», участвующие в развитии гломерулярного склероза и ухудшающие функции почек
. В ряде исследований показаны лучшие ближайшие результаты после пересадки почки у больных, находившихся на ПД, по сравнению с больными, получавшими ГД.
При ПД ниже риск инфицирования гепатитами В и С.
И наконец, начиная лечение с ПД, мы отодвигаем проблемы в создании сосудистого доступа.
ПД является методом первого выбора в лечении терминальной ХПН ввиду более длительного
ПД является методом первого выбора в лечении терминальной ХПН ввиду более длительного
Абсолютно противопоказан ПД у больных со спаечной болезнью кишечника после повторных
Абсолютно противопоказан ПД у больных со спаечной болезнью кишечника после повторных
Относительными противопоказаниями для проведения ПД у больных являются заболевания позвоночника с выпадением дисков;
воспалительные или ишемические заболевания кишечника;
инфекции брюшной стенки или кожи; выраженное ожирение и большая масса тела;
тяжелое нарушение питания; абдоминальные грыжи (больные должны быть прооперированы до начала проведения ПД);
прогрессирующие неврологические заболевания; снижение или отсутствие зрения;
расстройства движения и тяжелые артриты (процедуру ПД приходится выполнять близким и родственникам); хронические обструктивные заболевания легких (при нахождении ДР в брюшной полости жизненная емкость легких уменьшается);
дивертикулез кишечника;
наличие цистостомы, нефростомы и т.п. из-за высокого риска возникновения грамотрицательного перитонита;
тяжелые социальные условия и психологические проблемы.
Гемодиализ (от греч. haema- кровь…и diálysis — разложение, отделение) — метод
Гемодиализ (от греч. haema- кровь…и diálysis — разложение, отделение) — метод
Рис. . Носимая почка.
На качественно новый уровень проблема очищения крови вышла в начале
На качественно новый уровень проблема очищения крови вышла в начале
Физические основы гемодиализа заложил в 1861 году шотландский ученый Томас Грэхэм опубликовав свой труд «Осмотическая сила». В этой работе он впервые описал способ изготовления полупроницаемых мембран, из специально обработанного пергамента. С помощью данного метода стало возможно осуществлять разделение коллоидных и кристаллоидных растворов.
В своей работе он экспериментально доказал классические в настоящее время законы диффузии и осмоса, заложив теоретическую базу современного гемодиализа.
Процесс диффузии кристаллоидных растворов, через пергаментную бумагу, был назван им диализом. Так же он в своей работе доказал связь размеров молекулы и скорости диффузии. Чем молекула больше, тем скорость диффузии меньше.
Первый гемодиализ больному страдающему уремией, был проведен в Германии врачом Георгом
Первый гемодиализ больному страдающему уремией, был проведен в Германии врачом Георгом
Первый случай успешного примененияю гемодиализа, произошел 3 сентября 1945 г. Голландский
Первый случай успешного примененияю гемодиализа, произошел 3 сентября 1945 г. Голландский
Началом эпохи хронического гемодиализаНачалом эпохи хронического гемодиализа считается 1960 год, когда Белдингу Скрибнеру и Вейну Квинтону удалось решить проблему долгосрочного сосудистого доступа. 10 апреля 1960 в Чикаго было доложено о новом устройстве. Долговременный сосудистый доступ обеспечивался путем имплантации в лучевую артерию и подкожную вену двух тонкостенных тефлоновых трубок, соединенных с трубками изх силиконизированной резины, расположенных частично подкожно, а частично снаружи. Наружные концы трубок соединялись изогнутым тефлоновым трубчатым переходником, который на время проведения гемодиализа удалялся, а к трубкам подключался гемодиализатор. Устройство было названо артерио-венозным шунтом.
Белдинг Х. Скрибнер (18.01.1921 – 19.06.2003)
Идея доктора Скрибнера «была элегантна в
Белдинг Х. Скрибнер (18.01.1921 – 19.06.2003)
Идея доктора Скрибнера «была элегантна в
Скрибнера часто называют «отцом» хронического диализа за разработку и внедрение артериовенозного шунта, так называемого шунта «Скрибнера». Белдинг Скрибнер создал устройство, сохранившее жизни более одного миллиона больных с почечной недостаточностью во всем мире.
Шунт Скрибнера сохранил жизнь тысячам людей, страдающим от хронической почечной недостаточности
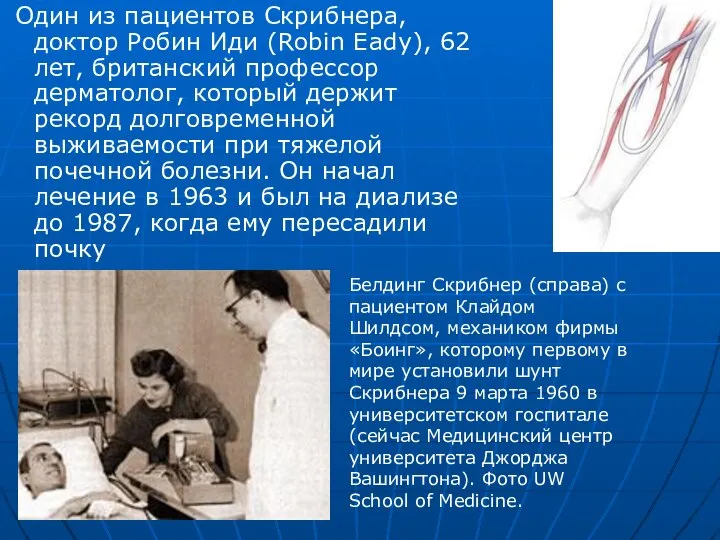
Один из пациентов Скрибнера, доктор Робин Иди (Robin Eady), 62
Один из пациентов Скрибнера, доктор Робин Иди (Robin Eady), 62
Белдинг Скрибнер (справа) с пациентом Клайдом Шилдсом, механиком фирмы «Боинг», которому первому в мире установили шунт Скрибнера 9 марта 1960 в университетском госпитале (сейчас Медицинский центр университета Джорджа Вашингтона). Фото UW School of Medicine.
Рис. 21.4. Фотокопия заметки «Искусственная почка» работает на дому» в газете
Рис. 21.4. Фотокопия заметки «Искусственная почка» работает на дому» в газете
Следующим большим шагом была разработка операции (1970 г) по формированию артерио-венозной фистулы (нефрологи Чимино и Брешиа - авторство оспаривается), которая по настоящее время считается самым надежным видом сосудистого доступа.
Фото 10-1. А. М. Балабанов
В 1971 году коллектив отдела под руководством
Фото 10-1. А. М. Балабанов
В 1971 году коллектив отдела под руководством
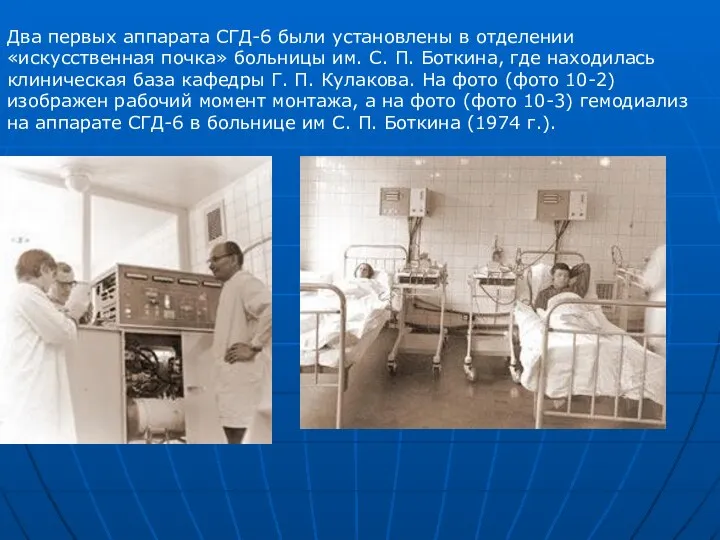
Два первых аппарата СГД-6 были установлены в отделении «искусственная почка» больницы
Два первых аппарата СГД-6 были установлены в отделении «искусственная почка» больницы
В мае 1974 года многоместная система гемодиализа СГД-6 была показана
В мае 1974 года многоместная система гемодиализа СГД-6 была показана
Фото 10-6. Пластинчатый диализатор
гемодиализ является довольно дорогостоящей процедурой, он также заметно влияет на качество
гемодиализ является довольно дорогостоящей процедурой, он также заметно влияет на качество
Как результат, только 35% пациентов выживают в течение 5 лет. Учитывая ограниченное количество донорских органов для пересадки, приходится констатировать, что тысячи больных ежегодно умирают, так и не дождавшись своей очереди на трансплантацию.
Однако для все нуждающихся донорских органов для трансплантации катастрофически не хватает, так, в 2009 году было пересажено лишь 17 000 донорских почек, в то время как лист ожидании трансплантации почек по данным Organ Procurement ant Transplant Network превышает 85 000 пациентов.
Внедрение в клиническую практику имплантируемых устройств для гемодиализа как раз и
Внедрение в клиническую практику имплантируемых устройств для гемодиализа как раз и
Гемодиафильтрация
При гемодиафильтрации одновременно происходит два процесса:
Гемодиализ - диффузия веществ через
Гемодиафильтрация
При гемодиафильтрации одновременно происходит два процесса:
Гемодиализ - диффузия веществ через
Гемофильтрация - конвективный транспорт воды и растворённых в ней веществ через полупроницаемую мембрану гемофильтра.
Диализаторы применяемые для гемодиафильтрации называются гемодиафильтры и имеют хорошие показатели как по диффузии, так и по ультрафильтации.
При проведении стандартной гемодиафильтрации используется бикарбонатный концентрат для получения диализирующей жидкости и для замещения ультрафильтрата используются специальные растворы для гемофильтрации.
Обычно во время сеанса замещаются от 9 до 20 литров жидкости.
Существует разновидности гемодиафильтрации : стандартная гемодиафильтрация и гемодиафильтрация ON-Line. Во время гемодиафильтрации ON-Line замещающая жидкость готовится непосредственно из бикарбонатного диализата и объём замещения зависит от показаний, от скорости кровотока, типа диафильтра и может достигать 60-80 литров за процедуру.
Методики ГДФ
High-flux ГДФ
При ее проведении используются 2 гемофильтра, подключенные последовательно, при
Методики ГДФ
High-flux ГДФ
При ее проведении используются 2 гемофильтра, подключенные последовательно, при
Гемодиафильтрация push-pull
Гемодиафильтрация push-pull характеризуется сочетанием повторных коротких циклов прямой и обратной
Гемодиафильтрация push-pull
Гемодиафильтрация push-pull характеризуется сочетанием повторных коротких циклов прямой и обратной
ГДФ on-line
ГДФ on-line это технология, которая совмещает в себе диффузию с
ГДФ on-line
ГДФ on-line это технология, которая совмещает в себе диффузию с
В сравнении с другими формами ГДФ, ГДФ on-line является более простой технологией, позволяющей обменивать большие объемы жидкости. Но с появлением высокопроницаемых диализаторов увеличилась опасность контаминации крови в связи с увеличившимися объемами субституата, что потребовало введения в контур дополнительного фильтра для очистки диализата
Заключение
Таким образом, хотя пока еще убедительно не доказано, что ГДФ улучшает выживаемость диализных больных, ГДФ несомненно увеличивает выведение крупных и средних молекул, в частности таких как b2-микроглобулин, позволяет лучше контролировать анемию и снизить дозы эритропоэтина и наконец способствует нормализации АД и большей гемодинамической стабильности пациентов в процессе проведения процедур, что особенно важно при лечении больных с высоким кардиоваскулярным риском, диабетиков и детей.
Трансплантация почки – во многих случаях самый эффективный метод лечения поздних
Трансплантация почки – во многих случаях самый эффективный метод лечения поздних
Причинами отказа от трансплантации почек являются не подвергающиеся лечению злокачественные опухоли; инфекционные заболевания с выраженной клинической картиной; серьезные дополнительные заболевания (например, сердечно-сосудистые, бронхо-легочные, заболевания печени), которые представляют либо жизненный риск при трансплантации, либо ставят под сомнение долговременный успех трансплантации; серьезные нарушения психики (в том числе – наркомания); СПИД.
Почку для трансплантации можно получить из двух источников: от трупа или от живого донора.
Живыми донорами обычно становятся родственники больных, хотя бы частично совместимые по HLA (участок хромосомы, кодирующий сильные трансплантационные антигены). Донор почки должен быть здоров, и у него должна быть та же группа крови, что и у реципиента, так как при несовместимости групп крови риск отторжения трансплантата очень высок.
Живыми донорами обычно становятся родственники больных, хотя бы частично совместимые по
Живыми донорами обычно становятся родственники больных, хотя бы частично совместимые по
Доноры трупных органов – это здоровые в прошлом люди, перенесшие в результате катастрофы необратимое повреждение мозга. Наличие в анамнезе травмы или заболевания органа, рассматриваемого с точки зрения пересадки, исключает последнюю.
Почти все почки от живых родственных доноров и некоторый процент трупных органов начинают выделять мочу сразу после включения их в кровоток реципиента, и в течение первых 24 часов после операции диурез составляет несколько литров. Реже наблюдается массивное мочеиспускание с диурезом более 10 литров. В некоторых случаях почка может вообще не работать вследствие острого тубулярного некроза, связанного с консервацией. Это состояние может быть преходящим. Реже функция почки не восстанавливается.
Средняя продолжительность работы почки от трупа колеблется на уровне 6-7 лет и ни в одном центре трансплантации не превышает 10 лет. Средняя продолжительность работы почки от родственника колеблется от 15 до 20 лет. Высокое качество трансплантатов от родственных доноров позволяет с успехом пересаживать почки от взрослых доноров детям любого возраста.
У детей при пересадке родственных трансплантатов выживаемость в возрасте до 5 лет составляет 62%, в возрасте 6-10 лет – 75%, от 11 до 15 лет – 73%. Трехлетняя выживаемость составляет 52; 65 и 59% соответственно.
При пересадке трупной почки в указанные возрастные периоды через 1 год
При пересадке трупной почки в указанные возрастные периоды через 1 год
«Лист ожидания» – список пациентов, нуждающихся в пересадке органа. В него вносят пациентов, у которых нет противопоказаний к трансплантации. В «листе ожидания» указываются многие показатели обследования пациента, главным из которых является тканевое типирование по HLA системе (антигены лейкоцитов человека, антигены класса I, антигены класса II, минорные (неглавные) антигены тканевой совместимости). И именно компьютер по всем параметрам выбирает пару "реципиент – донор". Время ожидания почки может варьироваться от нескольких недель до нескольких лет. Многое зависит от группы крови, наличия антител и иммунологической реактивности. Но основная проблема на сегодняшний день – это дефицит донорских органов.
Согласно Закону РФ "О трансплантации органов и (или) тканей человека" от 22 декабря 1992 г., изъятие органов и (или) тканей у донора допустимо только в случае, если его здоровью – по заключению консилиума врачей-специалистов – не будет причинен значительный вред. Трансплантация органов и (или) тканей допускается исключительно с согласия донора и, как правило, с согласия реципиента. Органы и (или) ткани человека не могут быть предметом купли–продажи. Купля–продажа органов и (или) тканей человека, а также реклама этих действий влекут уголовную ответственность в соответствии с законодательством РФ.
Изъятие органов и (или) тканей для трансплантации не допускается:
а) у донора, не достигшего 18 лет (за исключением случаев пересадки костного мозга), либо признанного в установленном порядке недееспособным;
б) у лица, страдающего болезнью, представляющей опасность для жизни и здоровья реципиента;
в) у лиц, находящихся в служебной или иной зависимости от реципиента.
Изъятие органов и (или) тканей у трупа не допускается, если учреждение здравоохранения на момент изъятия поставлено в известность о том, что при жизни данное лицо либо его близкие родственники или законный представитель заявили о своем несогласии на изъятие его органов и (или) тканей после смерти для трансплантации реципиенту.
Человек с пересаженной почкой должен все время принимать медикаменты, предупреждающие реакции отторжения.
При трансплантации трупной почки требования к комбинации препаратов следующие: минимальная нефротоксичность (способность вызывать поражение почек) при максимальной эффективности угнетения иммунитета. В большинстве случаев применение этой схемы позволят добиться хорошей функции пересаженной почки, но часть пациентов в отдаленном послеоперационном периоде будет страдать от последствий избыточного подавления иммунитета (опухоли, вирусные инфекции).
При трансплантации почки от родственника не требуется слишком сильно подавлять иммунитет и есть возможность с первых часов после операции начать использование "Циклоспорина" – одного из лучших на сегодняшний день препарата для первых месяцев после трансплантации, основным недостатком которого является нефротоксичность.


































































 Меры по профилактике геморрагической лихорадки Крымская-Конго (КГЛ) и других особо опасных инфекций на догоспитальном этапе
Меры по профилактике геморрагической лихорадки Крымская-Конго (КГЛ) и других особо опасных инфекций на догоспитальном этапе Санитарные нормы в beauty-индустрии
Санитарные нормы в beauty-индустрии Рак пищевода
Рак пищевода Основные оперативные доступы в урологии
Основные оперативные доступы в урологии Липиды (от греческого lipos – жир) – неоднородная группа гидрофобных органических соединений биологической природы
Липиды (от греческого lipos – жир) – неоднородная группа гидрофобных органических соединений биологической природы Методы обследования ребёнка. Особенности педиатрической фармакологии
Методы обследования ребёнка. Особенности педиатрической фармакологии БД признаки онко
БД признаки онко Химиотерапияның вирустық инфекциядағы ерекшелігі
Химиотерапияның вирустық инфекциядағы ерекшелігі Патофизиология сосудов. Лекция по патофизиологии
Патофизиология сосудов. Лекция по патофизиологии Зертханалық зерттеулерге материал алу. Қалыпты және патологиялық жағдайларда гастроэнтерологияда жүргізілетін
Зертханалық зерттеулерге материал алу. Қалыпты және патологиялық жағдайларда гастроэнтерологияда жүргізілетін Аралас дистрофия. Некроз. Апоптоз
Аралас дистрофия. Некроз. Апоптоз Инфекционные заболевания нервной системы. Менингиты. Энцефалиты. Миелит. Поражение нервной системы при ВИЧ-инфекции. (Занятие 4)
Инфекционные заболевания нервной системы. Менингиты. Энцефалиты. Миелит. Поражение нервной системы при ВИЧ-инфекции. (Занятие 4) Балалардағы диатез
Балалардағы диатез Зейін және ес бұзылыстарының клиникалық сипаттамасы
Зейін және ес бұзылыстарының клиникалық сипаттамасы Основы онкологии
Основы онкологии HIFU-терапия при раке предстательной железы
HIFU-терапия при раке предстательной железы Дарынды балалармен жұмыс
Дарынды балалармен жұмыс Лечебная физкультура при нарушении осанки и сколиозах
Лечебная физкультура при нарушении осанки и сколиозах Спид - социальная болезнь 20 века
Спид - социальная болезнь 20 века Рибофлавин, тиамин, кислота аскорбиновая, натрия хлорид. Состав лекарственной формы. Анализ в аптечных условиях
Рибофлавин, тиамин, кислота аскорбиновая, натрия хлорид. Состав лекарственной формы. Анализ в аптечных условиях Проблемы плечевого сустава
Проблемы плечевого сустава Безді эпителий,бездер
Безді эпителий,бездер Туберкулинодиагностика
Туберкулинодиагностика Osgood-schlatter disease
Osgood-schlatter disease Varicella Zoster Virus
Varicella Zoster Virus Инсулинома. Разбор клинического случая
Инсулинома. Разбор клинического случая Клінічна фармакологія лікарських засобів для етіотропного лікування респіраторної вірусної інфекції
Клінічна фармакологія лікарських засобів для етіотропного лікування респіраторної вірусної інфекції Профилактика гриппа и ОРВИ
Профилактика гриппа и ОРВИ