Содержание
- 2. Приобретённые пороки сердца, называемые также клапанными пороками — нарушение деятельности сердца, обусловленное морфологическими и/или функциональными изменениями
- 3. Общие принципы ведения пациентов с КБС Оценка клинического состояния пациента Современные методы диагностики и оценки тяжести
- 4. Оценка клинического состояния пациентов Оценка истории болезни и симптоматического статуса, а также надлежащее физическое обследование, в
- 5. Эхокардиография Является ключевым методом, используемым для подтверждения диагноза КБС, а также для оценки его тяжести и
- 6. Стресс-тест Основная цель - выявление объективных симптомов у бессимптомных пациентов или у пациентов, которые имеют неспецифические
- 7. Низкодозовая добутаминовая стресс-эхокардиография Оценка «сократительного резерва» Оценка тяжести стеноза аортального отверстия и оперативного риска при стенозе
- 8. МРТ сердца для оценки тяжести поражений клапанов, в частности регургитации, а также для оценки объема желудочков,
- 9. МСКТ сердца Оценка тяжести заболевания клапана, особенно при аортальном стенозе и поражение грудного отдела аорты. У
- 10. Биомаркеры Уровень сывороточного натрийуретического пептида B-типа (BNP) ассоциируются с функциональным классом СН по NYHA и прогнозом,
- 11. Коронарная ангиография Рекомендована перед хирургическим лечением порока у пациентов с тяжелой ИБС или следующими признаками (IC):
- 12. Показания к реваскуляризации миокарда АКШ рекомендуется пациентам с первичным показанием для хирургии аортального/ митрального клапана и
- 13. Пороки сердца, осложненные фибрилляцией предсердий Оральные антикоагулянты не витамин К антагонисты одобрены только при неклапанной фибрилляции
- 14. Пороки сердца, осложненные фибрилляцией предсердий Несмотря на отсутствие данных, НОАК могут использоваться у пациентов с фибрилляцией
- 15. Стадии прогрессирования пороков сердца
- 16. Вторичная профилактика ревматической лихорадки
- 17. Длительность вторичной профилактики ревматической лихорадки
- 18. Профилактика инфекционного эндокардита Пациентам высокого риска Ранее перенесенный инфекционный эндокардит Приобретенные пороки сердца Протезированные клапаны Стоматологические
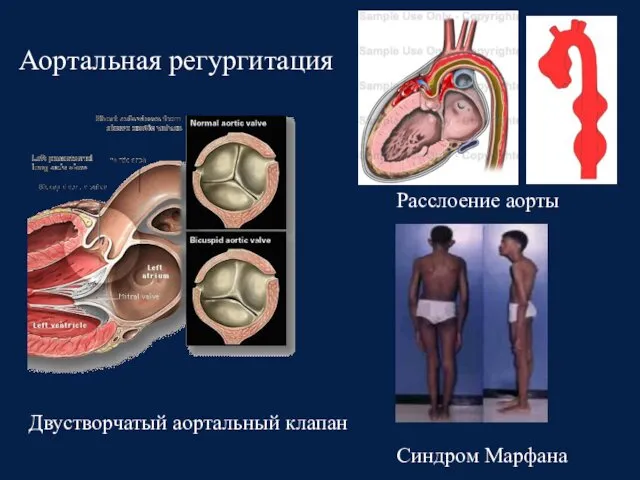
- 19. Аортальная регургитация
- 20. Этиология Первичное поражение створок клапанов аорты и/или поражение корня аорты и геометрии восходящего отдела аорты Дегенеративное
- 21. Аортальная регургитация Синдром Марфана Расслоение аорты Двустворчатый аортальный клапан
- 22. Оценка аортальной регургитации Эхокардиография – основной и ключевой метод исследования для оценки анатомии клапана, количественной оценки
- 23. Оценка тяжести аортальной регургитации
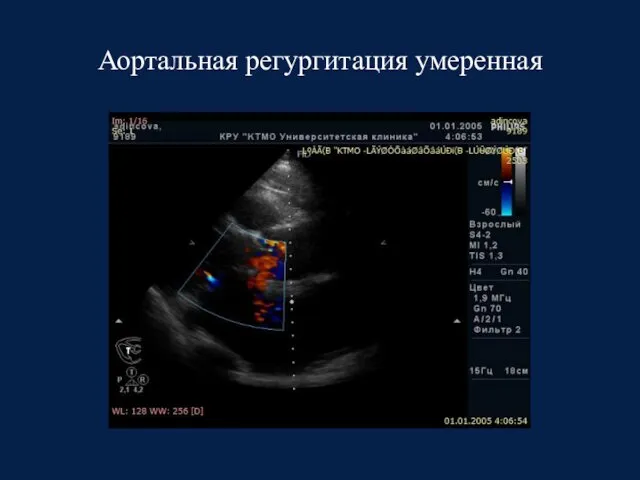
- 24. Аортальная регургитация умеренная
- 26. Магнитно-резонансная томография (МРТ) показана пациентам с умеренной или тяжелой АР (стадии B, C и D) для
- 27. Клиника Острая аортальная регургитация - острая сердечная недостаточность и кардиогенный шок. При острой тяжелой АР, даже
- 28. Хроническая аортальная регургитация длительное время протекает бессимптомно. Симптомы Легкая и умеренная АР Часто асимптомная *Сердцебиение Тяжелая
- 29. Хроническая аортальная регургитация. Гемодинамика Повышение конечно-диастолического давления ЛЖ и объема ЛЖ Дилатация и эксцентрическая гипертрофия ЛЖ
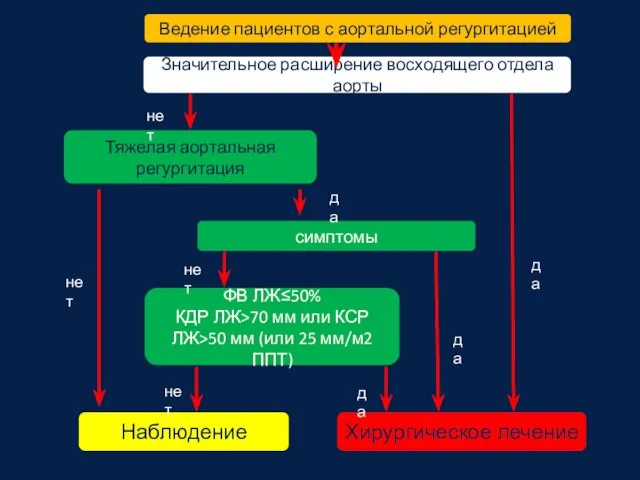
- 30. Ведение пациентов с аортальной регургитацией Значительное расширение восходящего отдела аорты Тяжелая аортальная регургитация симптомы ФВ ЛЖ≤50%
- 31. Показания к операции при аортальной регургитации Тяжелая аортальная регургитация
- 32. Патология корня аорты и аневризма восходящего отдела аорты (независимо от тяжести аортальной регургитации)
- 33. Медикаментозная терапия Симптоматическое улучшение у пациентов с тяжелой аортальной регургитацией, у которых хирургическое лечение не представляется
- 34. Динамическое наблюдение Асимптомные пациенты с тяжелой аортальной регургитацией и нормальной функцией ЛЖ – ежегодно Первичный диагноз
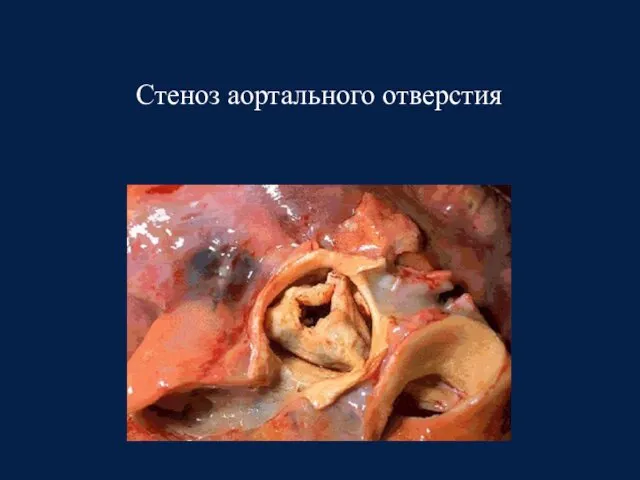
- 35. Стеноз аортального отверстия
- 36. Этиология Дегнеративный – у пожилых пациентов Ревматизм – у молодых пациентов, в развивающихся странах сохраняется высокая
- 37. Стеноз аортального отверстия. Клиника Бессимптомный латентный период в 10-20 лет. За это время обструкция выносящего тракта
- 38. Синдром стенокардии Боли за грудиной у пациентов с аортальным стенозом обычно усиливаются при нагрузке и купируются
- 39. Синкопальные состояния При физической нагрузке, когда системная вазодилатация при наличии фиксированного ударного объема приводит к снижению
- 40. Синкопальные состояния Обморок может сопровождаться судорогами. Синкопальные состояния, вызванные приемом нитроглицерина. ВСЕГДА РАССМАТРИВАЙТЕ АОРТАЛЬНЫЙ СТЕНОЗ КАК
- 41. Асимметричная гипертрофия МЖП РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ SIMVASTATIN EZETIMIBE ПРИ АОРТАЛЬНОМ СТЕНОЗЕ (SEAS) у пациентов с аортальным стенозом
- 42. Артериальная гипертензия Систолическая гипертония может сосуществовать с аортальным стенозом. Однако систолическое артериальное давление выше 200 мм
- 43. Синдром Хейда Сочетание желудочно-кишечных кровотечений из-за ангиодисплазии или других сосудистых мальформаций с кальциническим аортальным стенозом. Эти
- 44. Синдром Хейда Кровотечения из ранее скрытой кишечной ангиодисплазии Гематологический дефект Замена аортального клапана улучшает гематологические аномалии,
- 45. Стеноз аортального отверстия. Осложнения Риск инфекционного эндокардита выше у более молодых пациентов с легкой деформацией клапанов,
- 46. Стеноз аортального отверстия. Фатальные осложнения. Симптомные пациенты с умеренным стенозом аортального отверстия: смертность от начала симптомов
- 47. Гемодинамика при стенозе аортального отверстия Давление левого желудочка значительно превышает давление аорты во время выброса левого
- 48. Нагрузка сопротивлением приводит к гипертрофии миокарда желудочков и диастолической дисфункции. Повышенное конечно-диастолическое давление в левом желудочке
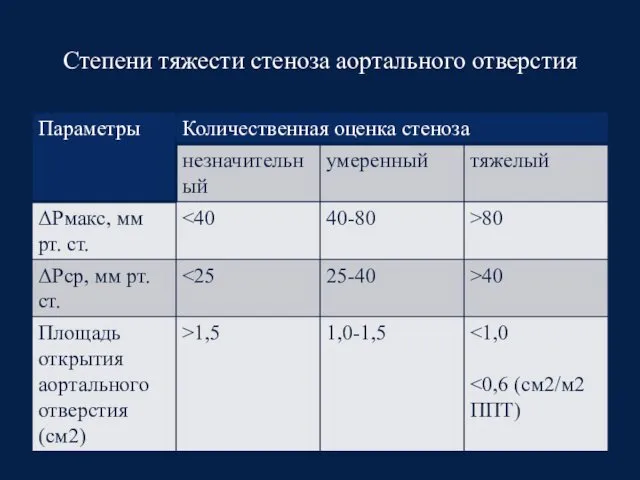
- 49. Степени тяжести стеноза аортального отверстия
- 50. Показания к хирургическому вмешательству Пиковая скорость >5,5 м/с Тяжелая степень кальциноза+ прогрессирование пиковой скорости ≥0,3 м/с
- 51. Протезирование аортального клапана Пациентам с симптомами АС и низким хирургическим риском (STS или EuroSCORE Асимптомным пациентам
- 52. Баллонная вальвулопластика Гемодинамически нестабильным пациентам или пациентам с симптомным тяжелым АС, которым требуется неотложное хирургическое вмешательство
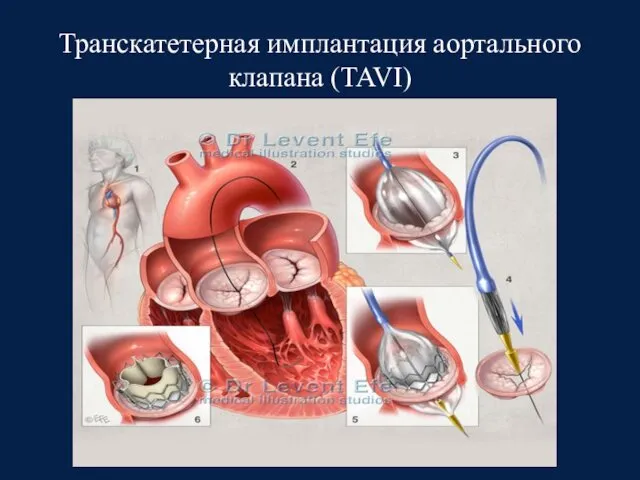
- 53. Транскатетерная имплантация аортального клапана (TAVI)
- 54. Транскатетерная имплантация аортального клапана (TAVI) Показана пациентам, которые не подходят для открытого протезирования АК по оценке
- 55. Медикаментозная терапия Не улучшает прогноз! Статины не влияют на прогрессирование стеноза аорты Пациенты с симптомами СН
- 56. Динамическое наблюдение Асимптомный тяжелый АС – каждые 6 месяцев Значительная кальцификация клапана и легкий или умеренный
- 57. Митральная регургитация
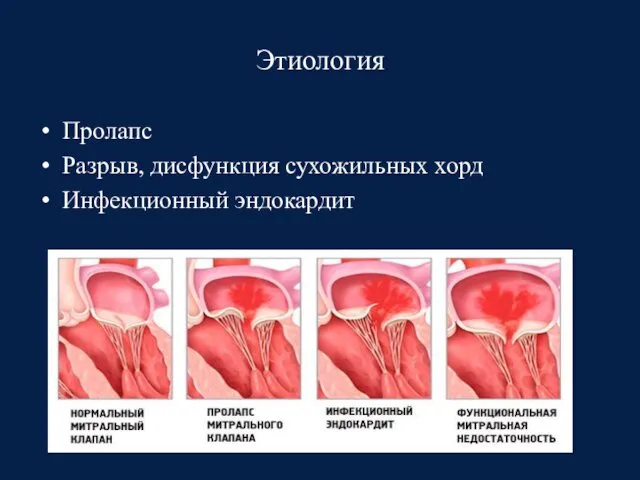
- 58. Этиология Пролапс Разрыв, дисфункция сухожильных хорд Инфекционный эндокардит
- 59. Митральная регургитация. Клиника Зависит от степени регургитации, скорости и причины её развития, а также от функционального
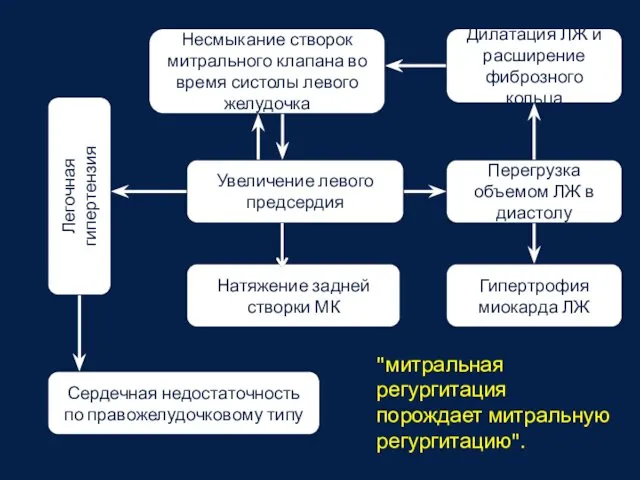
- 60. Несмыкание створок митрального клапана во время систолы левого желудочка Увеличение левого предсердия Перегрузка объемом ЛЖ в
- 61. Диагностика. Эхокардиография
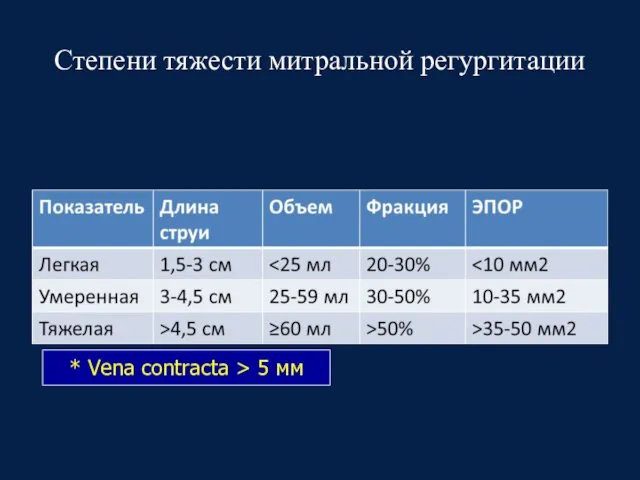
- 62. Степени тяжести митральной регургитации * Vena contracta > 5 мм
- 63. Хирургическое лечение Асимптомные пациенты и КСР ЛЖ≥40 мм и ИОЛП ≥60 мл/м2 при синусовом ритме Асимптомные
- 64. Медикаментозная терапия при острой митральной регургитации, нитраты и диуретики используются для уменьшения давления наполнения. Натрий нитропруссид
- 65. Медикаментозная терапия При хронической митральной регургитации с сохраненной ФВ ЛЖ нет доказательств, подтверждающих профилактическое использование вазодилататоров,
- 66. Вторичная митральная регургитация Функциональная или относительная митральная недостаточность Клапан и хордальный аппарат структурно не изменены Ишемическая
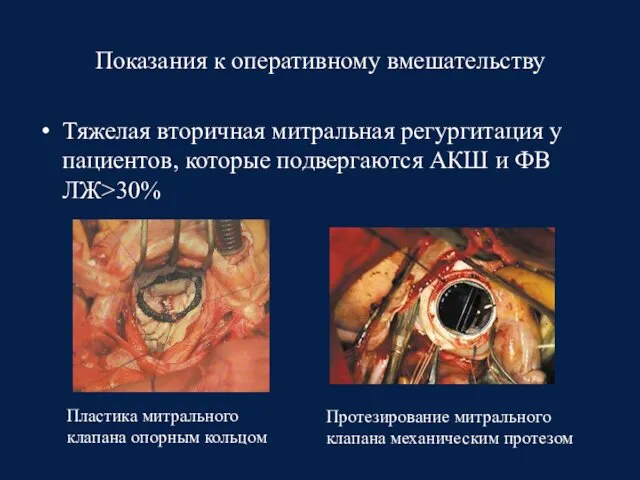
- 67. Показания к оперативному вмешательству Тяжелая вторичная митральная регургитация у пациентов, которые подвергаются АКШ и ФВ ЛЖ>30%
- 68. Динамическое наблюдение Бессимптомные пациенты с тяжелой митральной регургитацией и LVEF> 60% должны наблюдаться клинически и эхокардиографически
- 69. Эхокардиография – частота проведения у бессимптомных пациентов
- 70. Митральный стеноз
- 71. Митральный стеноз. Этиология Ревматизм – в развитых странах частота уменьшилась Дегенеративное поражение – у пожилых пациентов
- 72. Степени тяжести митрального стеноза >15 мм рт. ст. – очень тяжелая форма митрального стеноза
- 73. Чрескожная комиссуротомия. Показания. Симптомные пациенты без факторов риска Пожилой возраст Комиссуротомия в анамнезе СН 4 ФК
- 74. У бессимптомных пациентов без неблагоприятных клинических и анатомических характеристик и: Высокий тромбоэмболический риск (анамнез тромбоэмболий, ФП)
- 75. Медикаментозная терапия Диуретики, бета-блокаторы, дигоксин или блокаторы кальциевых каналов, регулирующие сердечный ритм, могут временно улучшать симптомы.
- 76. Митральный стеноз. Клиника Симптомы митрального стеноза обычно проявляются в течение третьего или четвертого десятилетия жизни, и
- 77. Митральный стеноз. Клиника Почти у 15% пациентов развиваются эмболические эпизоды, которые обычно связаны с фибрилляцией предсердий.
- 78. Митральный стеноз. Клиника Охриплость может развиваться от сжатия левого рецидивирующего гортанного нерва против легочной артерии увеличенным
- 79. Динамическое наблюдение Бессимптомные пациенты с клинически значимым митральным стенозом, которые не подвергались вмешательству, должны ежегодно проводиться
- 80. Эхокардиография – частота проведения у бессимптомных пациентов
- 81. Протезированные клапаны
- 82. Протезы Механические – высокий риск тромбоэмболических осложнений Биологические – более высокий риск повторного вмешательства
- 83. Эхокардиография 1я – в течение 30 дней после имплантации клапана 2 я – через 1 год
- 84. Профилактика тромбоэмболий Первый послеоперационный месяц – наиболее высокий риск тромбоэмболических осложнений Антагонисты витамина К преимущественны для
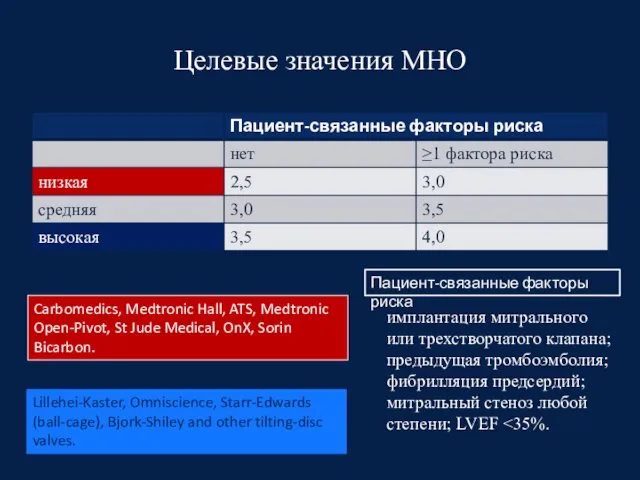
- 85. Целевые значения МНО Carbomedics, Medtronic Hall, ATS, Medtronic Open-Pivot, St Jude Medical, OnX, Sorin Bicarbon. Lillehei-Kaster,
- 86. Показания к антитромботической терапии у пациентов с протезированием или пластикой клапана МЕХАНИЧЕСКИЙ ПРОТЕЗ:
- 89. Биологические протезы:
- 91. Беременность не рекомендуется при тяжелом митральном стенозе, тяжелом симптоматическом аортальном стенозе и диаметре аорты> 45 мм
- 92. Ведение беременности при пороках сердца Митральную комиссуротомию следует рассматривать у пациентов с тяжелой симптоматикой (класс III-IV
- 94. Скачать презентацию
















































































 Анемический синдром
Анемический синдром Тетрациклины. Аминогликозиды
Тетрациклины. Аминогликозиды Основы медицинских знаний и здорового образа жизни
Основы медицинских знаний и здорового образа жизни Преждевременные роды
Преждевременные роды Living with a host family. Your expectations of a host family
Living with a host family. Your expectations of a host family Инфекционный эндокардит
Инфекционный эндокардит Средства гигиены
Средства гигиены Функциональная анатомия брюшины
Функциональная анатомия брюшины Геномные болезни: мышечная дистрофия Дюшенна
Геномные болезни: мышечная дистрофия Дюшенна Ембріотехнології. Виникнення ембріотехнологій
Ембріотехнології. Виникнення ембріотехнологій Понятие заикание
Понятие заикание ВИЧ-инфекция у детей
ВИЧ-инфекция у детей Дефекты длинных трубчатых костей и их лечение
Дефекты длинных трубчатых костей и их лечение Анафилактический шок. Неотложная помощь, интенсивная терапия
Анафилактический шок. Неотложная помощь, интенсивная терапия Клинические рекомендации по лечению хронической сердечной недостаточности
Клинические рекомендации по лечению хронической сердечной недостаточности Жүрек гипертрофиясы
Жүрек гипертрофиясы Предмет, история формирования и место социальной психологии в системе научного знания
Предмет, история формирования и место социальной психологии в системе научного знания Общесанитарные мероприятия и профилактика внутрибольничных инфекций
Общесанитарные мероприятия и профилактика внутрибольничных инфекций Морально-этические проблемы контрацепции и стерилизации
Морально-этические проблемы контрацепции и стерилизации Брюшной тиф, паратифы А и Б, сальмонеллёзы, дизентерия
Брюшной тиф, паратифы А и Б, сальмонеллёзы, дизентерия Лечение наркомании
Лечение наркомании Я-концепция
Я-концепция Психологические особенности нарушения речи
Психологические особенности нарушения речи Жасуша патофизиологиясы
Жасуша патофизиологиясы Патология складок коленного сустава
Патология складок коленного сустава Воспаление и его причины
Воспаление и его причины Бихевиоризм (от английского Behavior - поведение)
Бихевиоризм (от английского Behavior - поведение) Как говорить с детьми о коронавирусе
Как говорить с детьми о коронавирусе