Содержание
- 2. Риккетсии
- 3. Семейство Rickettsiaceae Род Rickettsia (2 группы, 22 вида) Группа сыпного тифа (СТ), виды: R. prowazekii (эпидемический,
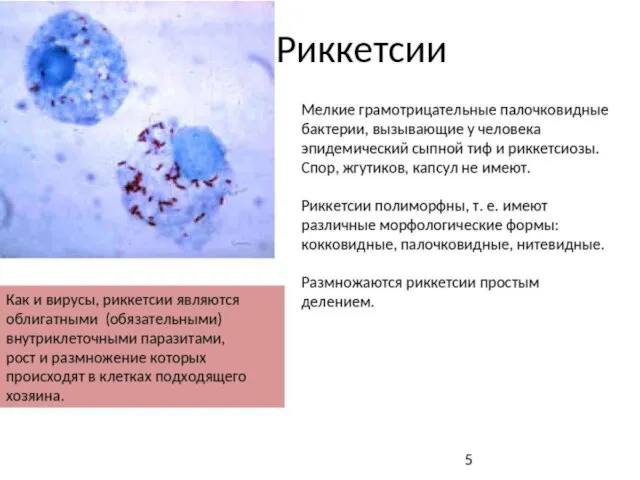
- 4. Сходство риккетсий с бактериями: наличие ДНК и РНК; строение клеточной стенки; размножение бинарным делением (удваиваются только
- 6. Историческая справка Рикке́тсии (лат. Rickettsia) — род бактерий — внутриклеточных паразитов. Названы по имени Ховарда Тейлора
- 10. Резистентность При кипячении погибают мгновенно. Чувствительны к 0,5% раствору формалина 30минут. В высохших испражнениях вшей при
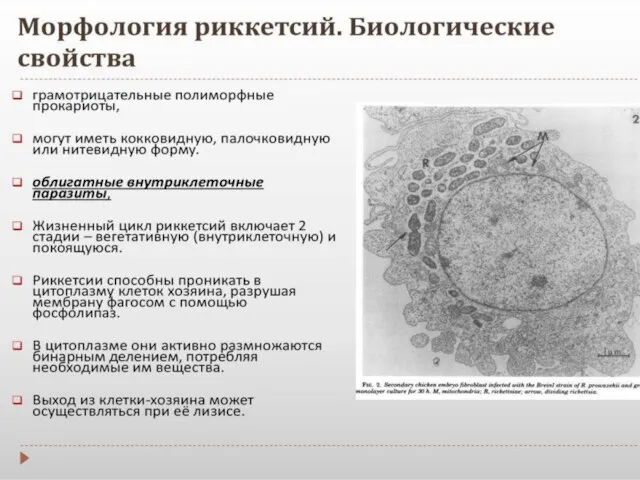
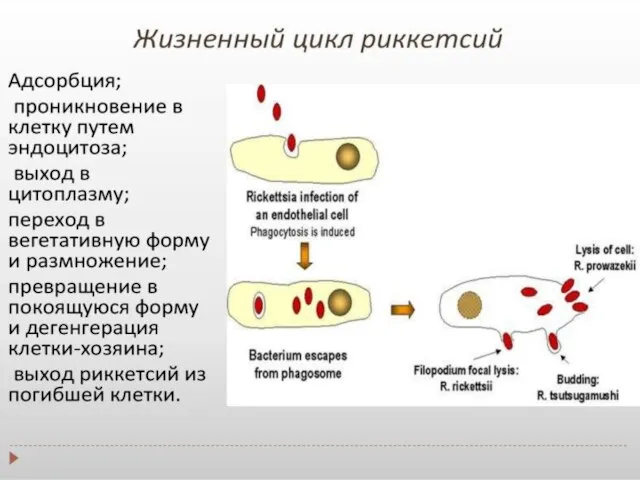
- 12. Жизненный цикл Жизненный цикл риккетсий имеет две стадии — вегетативную и покоящуюся. 1.В вегетативной стадии микроорганизмы
- 15. Эпидемический сыпной тиф
- 16. Эпидемический сыпной тиф (синонимы: вшивый, военный) Острая инфекция, вызываемая R.prowazekii c циклическим течением, лихорадкой, острой интоксикацией
- 17. Антропоноз Источник инфекции – больной сыпным тифом или болезнью Брилля. Механизмы передачи инфекции: Обычно - трансмиссивный
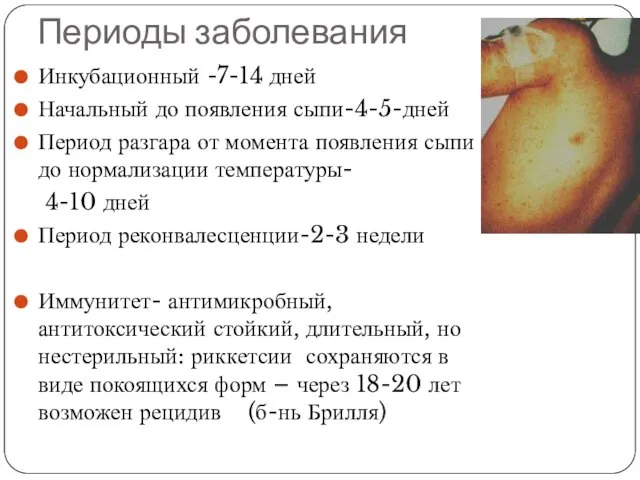
- 18. Периоды заболевания Инкубационный -7-14 дней Начальный до появления сыпи-4-5-дней Период разгара от момента появления сыпи до
- 19. Патогенез сыпного тифа Укус вши клетки эндотелия и серозных оболочек Инкубационный период в сосудах образуются гранулемы,
- 21. Болезнь Брилля (синонимы: болезнь Брилля – Цинссера, рецидивный сыпной тиф) – это острая циклическая инфекционная болезнь,
- 22. Для дифференцировки первичного сыпного тифа от болезни Брилля в сыворотке крови исследуют наличие и уровни антител
- 24. Специфическая профилактика - по эпидпоказаниям Химическая сыпнотифозная вакцина; Живая комбинированная сыпнотифозная вакцина Е (ЖКСВЕ) – штамм
- 25. Специфическая профилактика
- 29. Хламидии
- 30. Порядок Chlamydiales Cемейство Chlamydiaceae Род Chlamydia Вид C. trachomatis (18 серотипов) серотипы A, B, Ва, C
- 31. СРАВНЕНИЕ БИОЛОГИЧЕСКИХ СВОЙСТВ ХЛАМИДИЙ, ВИРУСОВ И БАКТЕРИЙ
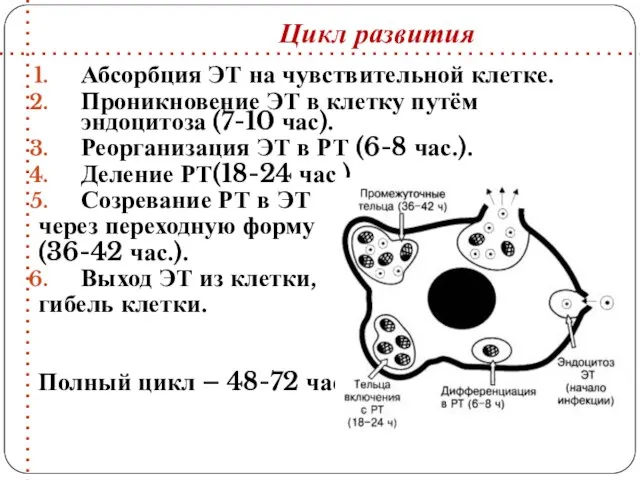
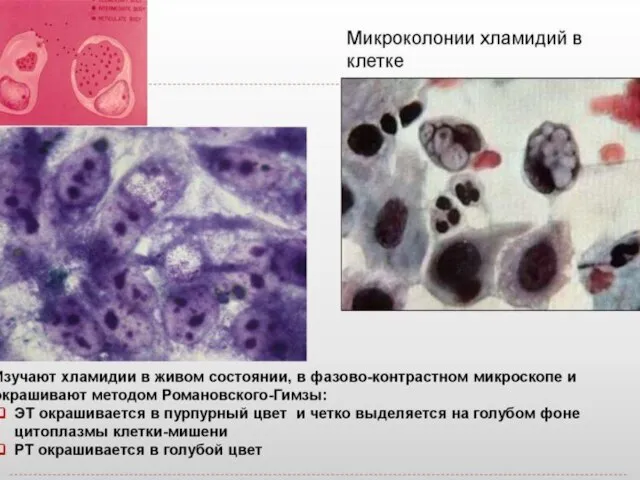
- 33. Абсорбция ЭТ на чувствительной клетке. Проникновение ЭТ в клетку путём эндоцитоза (7-10 час). Реорганизация ЭТ в
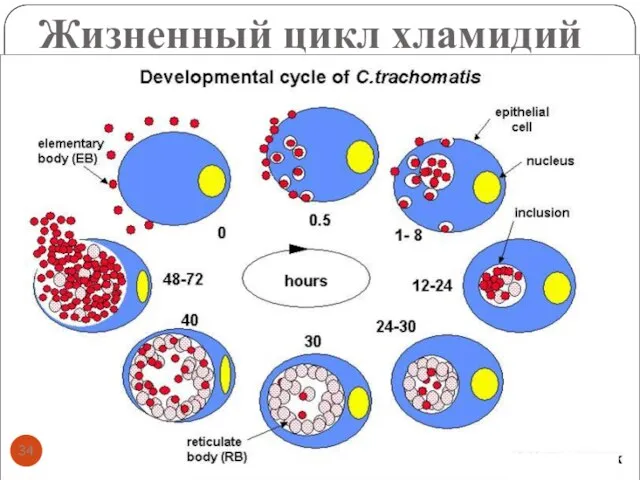
- 34. Жизненный цикл хламидий
- 35. Таким образом хламидии существуют в организме в двух формах: элементарные тельца (ЭТ) — вне клетки ретикулярные
- 39. ПАТОГЕНЕЗ ХЛАМИДИОЗА Прикрепление инфекционного ЭТ к чувствительной клетке (эпителий уретры, конъюнктивы, маточных труб и др.). Фагоцитоз
- 40. Трахома
- 41. Chlamydia trachomatis Возбудитель заболеваний мочеполовой системы, глаз, респираторного тракта. Известно 20 сероваров: глазные, генитальные и хламидии
- 42. Трахома Хроническая антропонозная инфекция с поражением коньюнктивы и роговицы глаз и слепотой. Контактно- бытовой путь передачи.
- 43. Хламидии способны повреждать одновременно и наружные, и внутренние половые органы, слизистую дыхательных путей, интиму сосудов и
- 44. Урогенитальный хламидиоз
- 46. Клиника урогенитального хламидиоза (УГХ) УГХ часто протекает бессимптомно (у 46 % мужчин и 67 % женщин),
- 48. ОСЛОЖНЕНИЯ УРОГЕНИТАЛЬНОГО ХЛАМИДИОЗА Болезнь Рейтера (триада: уретрит, конъюнктивит и артрит). У мужчин: Хронический простатит, баланопостит (воспаление
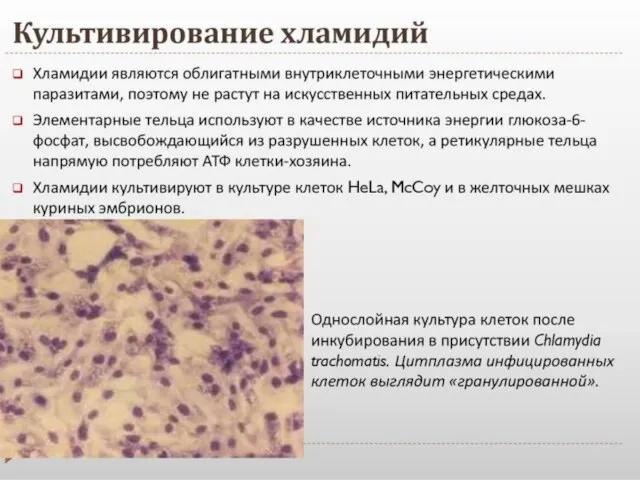
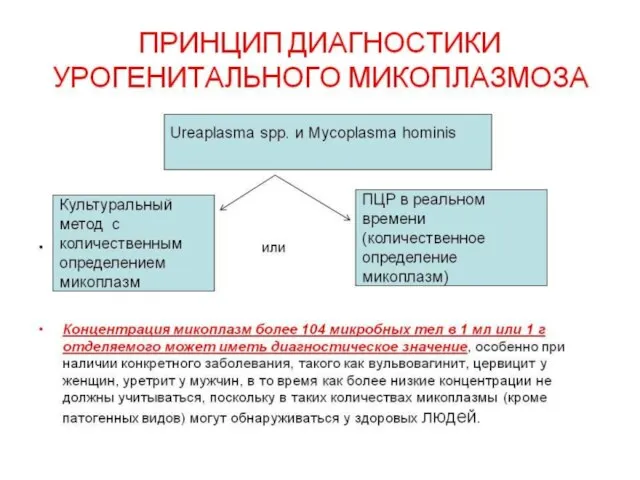
- 49. ЛАБОРАТОРНАЯ ДИАГНОСТИКА УГХ Этиологическая диагностика сложна из-за внутриклеточный паразитизма возбудителя. Для исследования лучше брать не слизь
- 50. МЕТОДЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ УГХ (Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. —
- 51. «Другие методы исследований, в том числе методы обнаружения антител к C. trachomatis (иммунофлюоресценции, иммуноферментный анализ), микроскопический
- 52. ЛЕЧЕНИЕ УГХ (макролиды) Однократный приём азитромицина 1,0 г per os (Препарат выбора по последним международным стандартам)
- 53. Орнитоз
- 58. Клиничекие проявления
- 60. Хламидийная пневмония
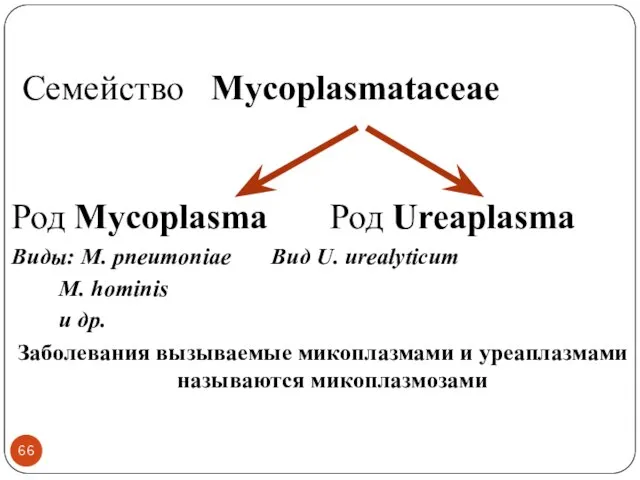
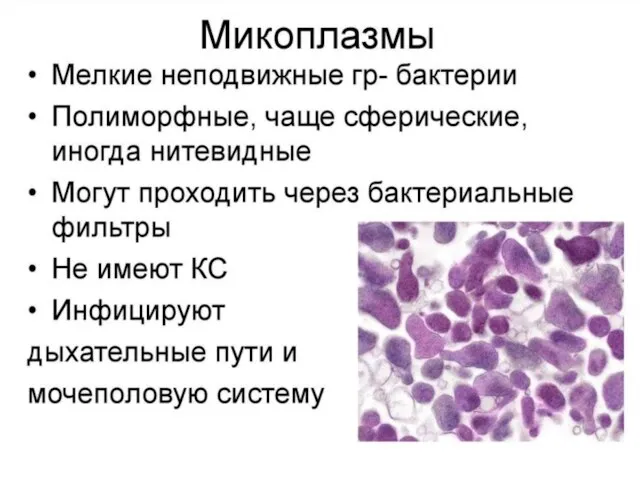
- 65. Микоплазмы
- 66. Cемейство Mycoplasmataceae Род Mycoplasma Род Ureaplasma Виды: M. pneumoniae Вид U. urealyticum M. hominis и др.
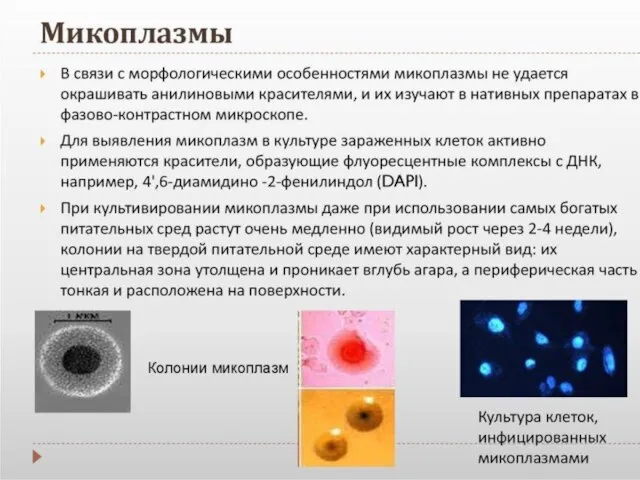
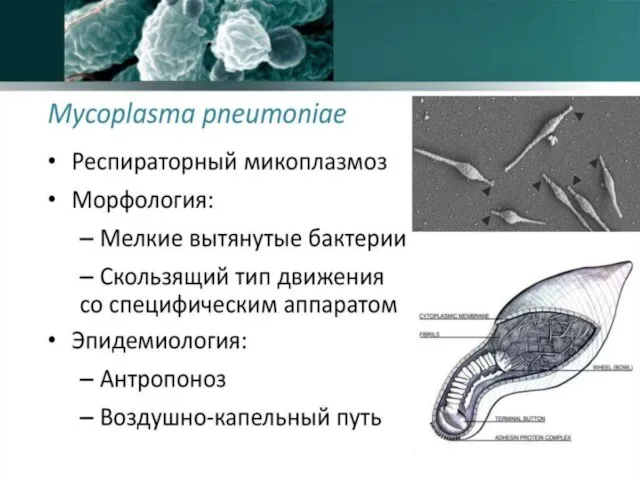
- 67. Отличия микоплазм от остальных бактерий: отсутствие жёсткой клеточной стенки ярко выраженным полиморфизм (шаровидные, эллипсообразные, дисковидные, палочковидные
- 69. Факторы патогенности микоплазм Мембранный паразитизм - внедрение в крипты клеток (защита от фагоцитоза и антител) Повреждение
- 72. Факторы патогенности микоплазм Мембранный паразитизм-внедрение в крипты клеток(защита от фагоцитоза и антител) Повреждение мембран клеток токсическими
- 73. Микоплазменная пневмония
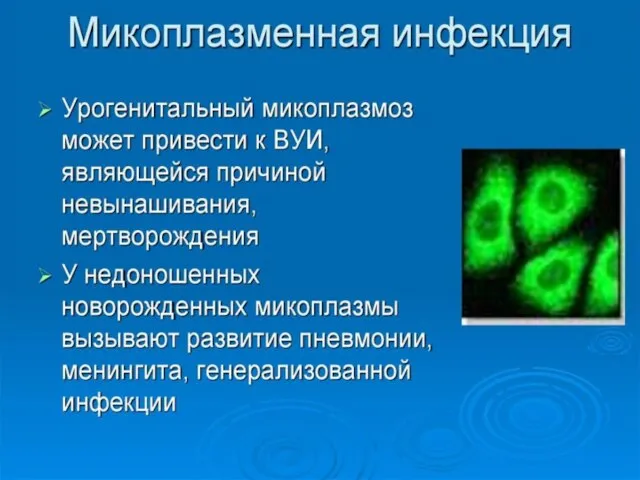
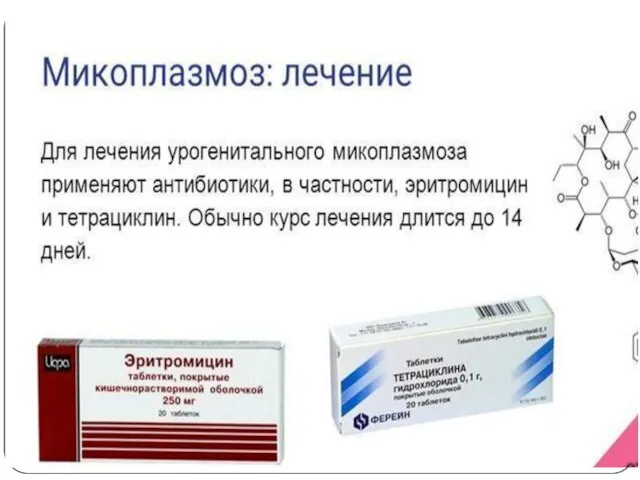
- 80. Урогенитальная микоплазменная инфекция
- 87. Скачать презентацию



































































 Нейроспид. Диагностикасы
Нейроспид. Диагностикасы Синдром сухого глаза. Ятрогенный
Синдром сухого глаза. Ятрогенный Организация неврологической помощи населению
Организация неврологической помощи населению Роль репрезентативной системы в формировании успешности ученика на уроках иностранного языка
Роль репрезентативной системы в формировании успешности ученика на уроках иностранного языка Первая помощь при повреждении дыхательных органов
Первая помощь при повреждении дыхательных органов Стресс. Стресстің себептері - стрессорлар
Стресс. Стресстің себептері - стрессорлар Инфекционная безопасность при короновирусной инфекции
Инфекционная безопасность при короновирусной инфекции Что такое здоровый образ жизни?
Что такое здоровый образ жизни? Общественное здоровье. Медицинская демография, методы расчета
Общественное здоровье. Медицинская демография, методы расчета ЛФК в реабилитации больных сахарным диабетом в условиях амбулатории
ЛФК в реабилитации больных сахарным диабетом в условиях амбулатории Проблема папилломавирусной инфекции в гинекологии
Проблема папилломавирусной инфекции в гинекологии Поздние гестозы
Поздние гестозы Здоровое будущее
Здоровое будущее Самостоятельность
Самостоятельность Клинико-фармакологические подходы назначения, выбора дозирования лекрственных средств от кашля
Клинико-фармакологические подходы назначения, выбора дозирования лекрственных средств от кашля Шизофрения
Шизофрения Стволовые клетки
Стволовые клетки Здоровый образ жизни
Здоровый образ жизни Профессиональное заражение ВИЧ-инфекцией медицинских работников
Профессиональное заражение ВИЧ-инфекцией медицинских работников Антигистаминные препараты при болях
Антигистаминные препараты при болях Результаты комплексного обследования пациентов с гемофилией и антителами к вирусу гепатита С, а также лечения больных ХГС
Результаты комплексного обследования пациентов с гемофилией и антителами к вирусу гепатита С, а также лечения больных ХГС Боль и обезболивание в клинике терапевтической стоматологии
Боль и обезболивание в клинике терапевтической стоматологии Воздухоносные пути
Воздухоносные пути Қан және лимфа. Эмбрионалдық қан жасау. Қанның жасқа байланысты гистологиясы және регенерациясы
Қан және лимфа. Эмбрионалдық қан жасау. Қанның жасқа байланысты гистологиясы және регенерациясы История медицины. Крассовский Эдуард-Антон Яковлевич
История медицины. Крассовский Эдуард-Антон Яковлевич ҚР ҚК медициналық мүлігі мен техникасымен қамтамасыз ету және ұйымдастыру негіздері
ҚР ҚК медициналық мүлігі мен техникасымен қамтамасыз ету және ұйымдастыру негіздері СТЖБ-ң анатомиясы, физиологиясы. Артикулатемпералды синдром. Қолданылған әдебиеттер
СТЖБ-ң анатомиясы, физиологиясы. Артикулатемпералды синдром. Қолданылған әдебиеттер Основы терапии болезней глаз
Основы терапии болезней глаз