Содержание
- 2. ТРАВМЫ ОРГАНА ЗРЕНИЯ Контузии Проникающие ранения глазного яблока, их осложнения – металлоз, гнойная инфекция, симпатическое воспаление
- 3. Травма – величайшее несчастье для любого человека, неосторожность, случайность, нелепость, которую можно было бы избежать. Поверхность
- 4. Классификация травм органа зрения (Поляк Б.Л.). По условиям получения травмы: 1) Производственная: промышленные и сельскохозяйственные травмы
- 5. По характеру травмы: Механическая – контузии, ранения. Ожог – термический, химический, поражение ультрафиолетовым, инфракрасным, ионизирующим излучением.
- 6. По локализации: повреждение придаточных частей глаза орбиты глазного яблока
- 7. Изменение политической ситуации в мире и стране изменяет структуру и характер глазного травматизма. В 50-60-е годы
- 8. Большинство повреждений глаз у детей носит характер микротравм (до 60%) и тупых травм (до 30%), на
- 9. Тупые травмы или контузии возникают в результате воздействия предметов, имеющих низкую скорость движения и большую площадь.
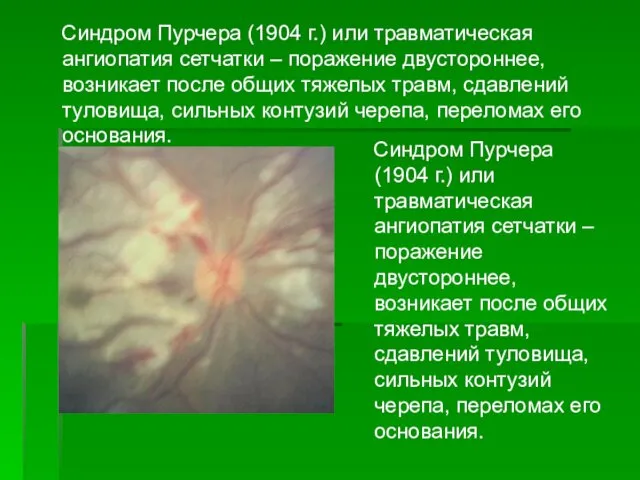
- 10. Синдром Пурчера (1904 г.) или травматическая ангиопатия сетчатки – поражение двустороннее, возникает после общих тяжелых травм,
- 11. Выражается в очагах помутнения сетчатки, в кровоизлияниях по ходу вен, в области макулы, по периферии, появляются
- 12. Прямые контузии Клинический симптомокомплекс в постконтузионном периоде многообразен и включает не только симптомы повреждений глазного яблока
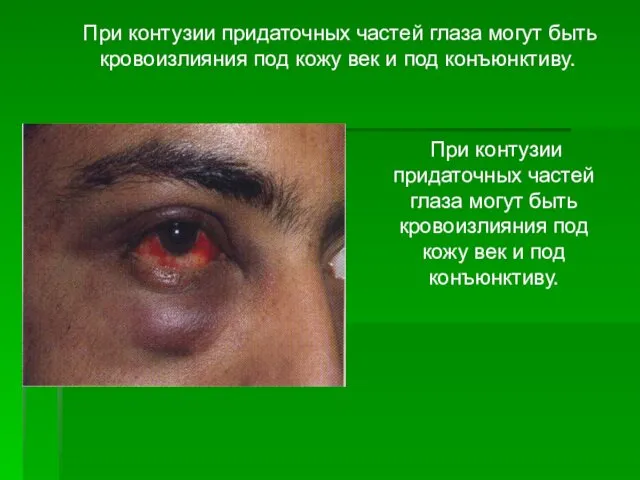
- 13. При контузии придаточных частей глаза могут быть кровоизлияния под кожу век и под конъюнктиву. При контузии
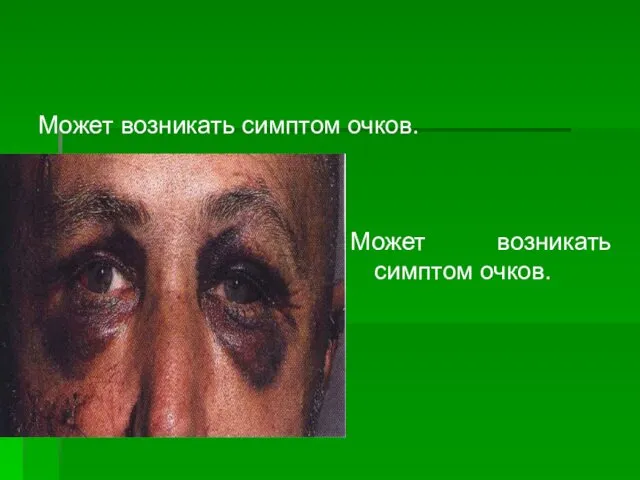
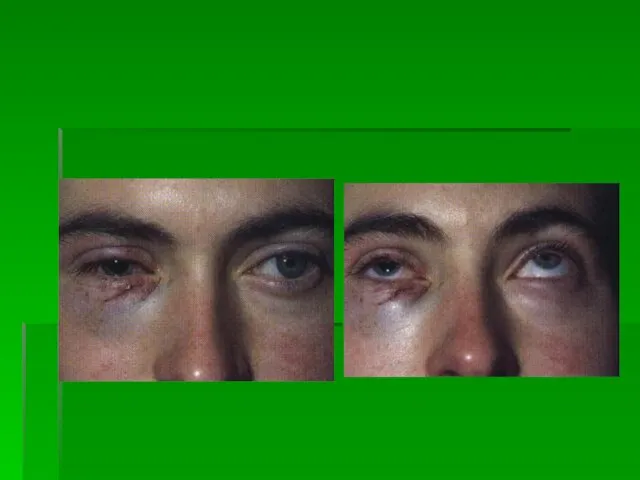
- 14. Может возникать симптом очков. Может возникать симптом очков.
- 15. Тяжесть повреждений глазницы значительно варьирует: от ушибов, не сопровождающихся переломами костей, до полного ее размозжения с
- 16. При переломах стенок орбиты отмечается ее деформация, подкожная эмфизема, экзофтальм, энофтальм, ретробульбарная гематома, диплопия. При переломах
- 17. Система организации экстренной помощи при переломах орбиты несовершенна, большинство больных не могут получить высококвалифицированную хирургическую помощь
- 18. Деформации костного скелета орбиты визуально могут быть малозаметны, но ведут к неустранимой диплопии. Причины диплопии: пространственное
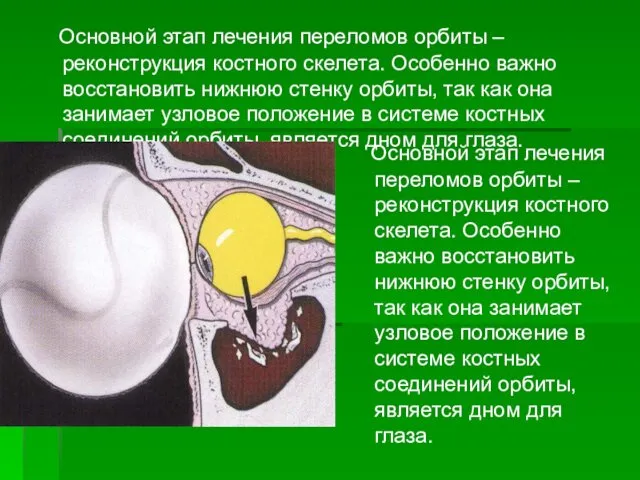
- 20. Основной этап лечения переломов орбиты – реконструкция костного скелета. Особенно важно восстановить нижнюю стенку орбиты, так
- 21. Традиционной в пластической офтальмохирургии считается операция нижней орбитотомии (чрезкожная или трансконъюнктивальная) с имплантацией различных материалов, восстанавливающих
- 22. Признак контузии глазного яблока – смешанная инъекция глаза держится 1-2 недели. Нередко наблюдается одновременное повреждение нескольких
- 23. Сильные размозжения век, их отеки сочетаются с субконъюнктивальными разрывами склеры, что проявляется гипотонией, углублением передней камеры.
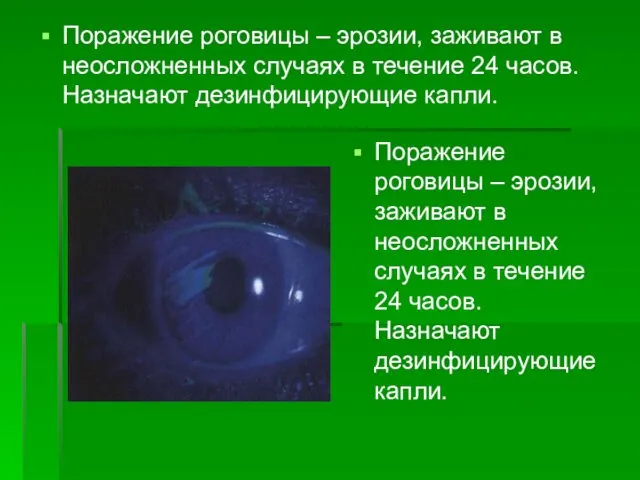
- 24. Поражение роговицы – эрозии, заживают в неосложненных случаях в течение 24 часов. Назначают дезинфицирующие капли. Поражение
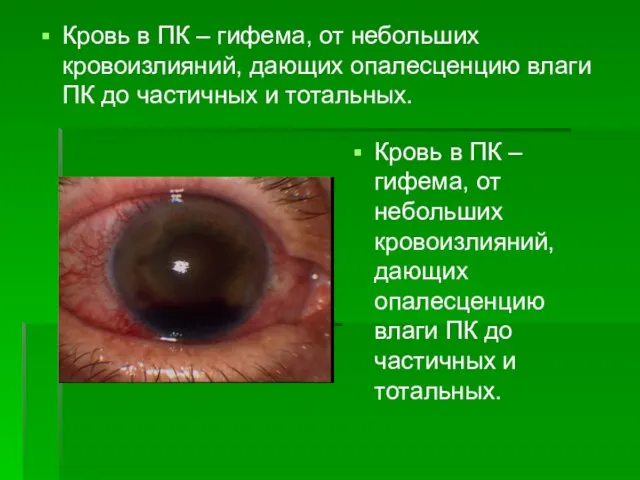
- 25. Кровь в ПК – гифема, от небольших кровоизлияний, дающих опалесценцию влаги ПК до частичных и тотальных.
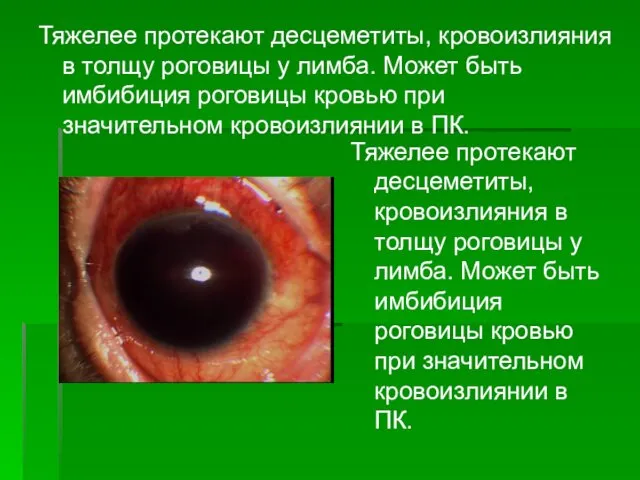
- 26. Тяжелее протекают десцеметиты, кровоизлияния в толщу роговицы у лимба. Может быть имбибиция роговицы кровью при значительном
- 27. Гифемы часто рецидивируют – способствует этому понижение ВГД, подвижность больных – местное применение тепла, холода, мидриатиков.
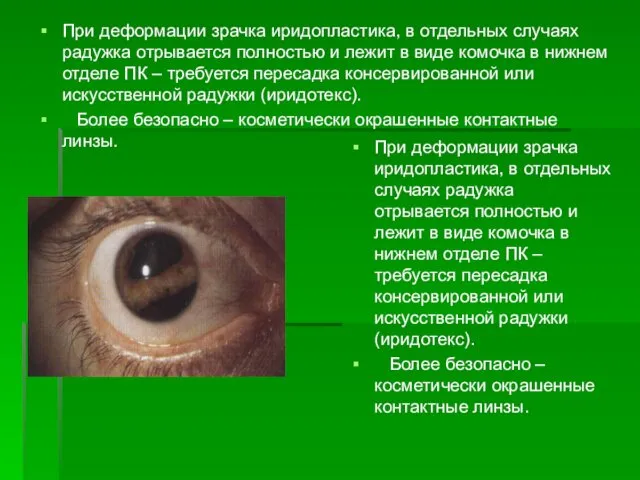
- 28. При деформации зрачка иридопластика, в отдельных случаях радужка отрывается полностью и лежит в виде комочка в
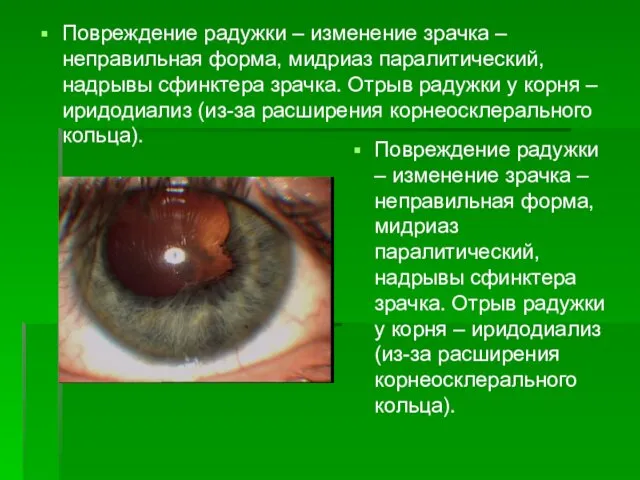
- 29. Повреждение радужки – изменение зрачка – неправильная форма, мидриаз паралитический, надрывы сфинктера зрачка. Отрыв радужки у
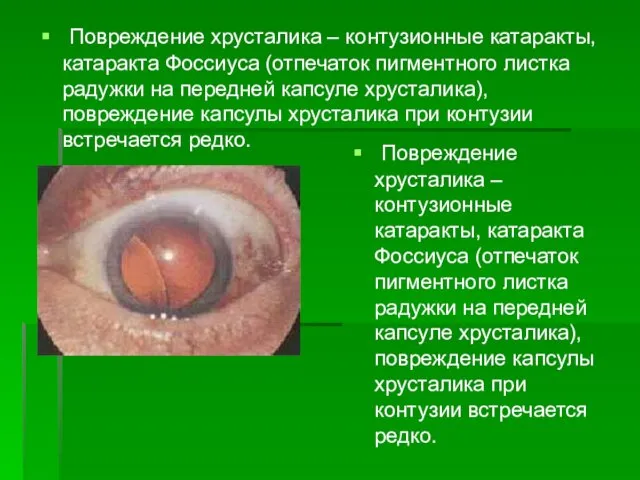
- 30. Повреждение хрусталика – контузионные катаракты, катаракта Фоссиуса (отпечаток пигментного листка радужки на передней капсуле хрусталика), повреждение
- 31. Встречаются разрывы волокон цинновой связки с подвывихом и вывихом хрусталика в стекловидное тело и ПК. Подвывих
- 32. Постконтузионный дислокационный интраокулярный синдром – тяжелая контузия характеризуется травматическими изменениями тканей глаза, прежде всего мембранных структур
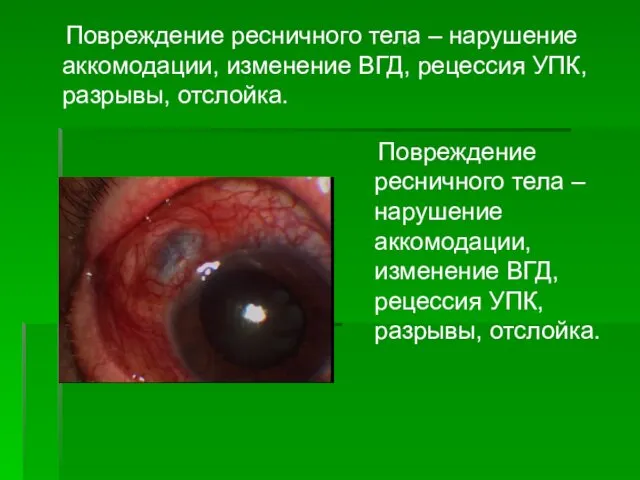
- 33. Повреждение ресничного тела – нарушение аккомодации, изменение ВГД, рецессия УПК, разрывы, отслойка. Повреждение ресничного тела –
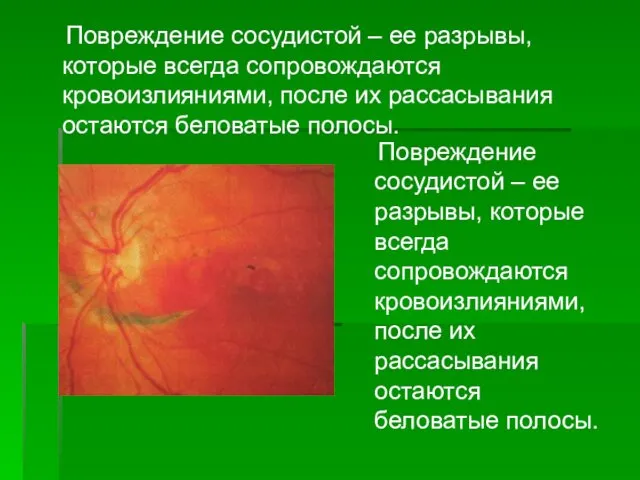
- 34. Повреждение сосудистой – ее разрывы, которые всегда сопровождаются кровоизлияниями, после их рассасывания остаются беловатые полосы. Повреждение
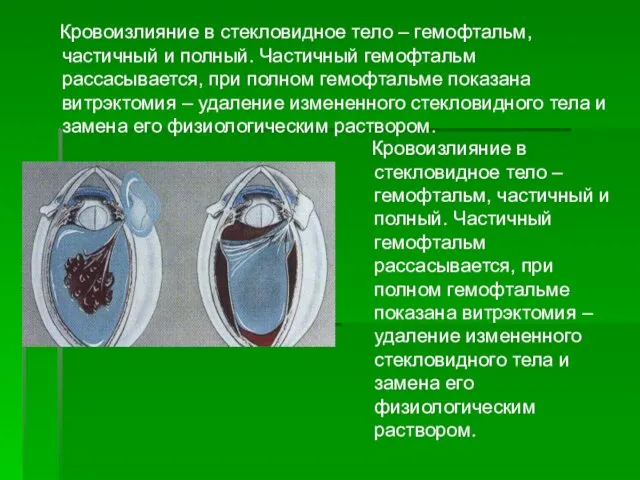
- 35. Кровоизлияние в стекловидное тело – гемофтальм, частичный и полный. Частичный гемофтальм рассасывается, при полном гемофтальме показана
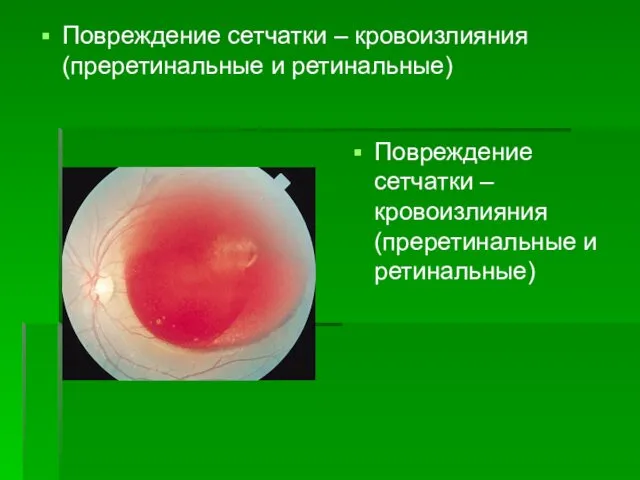
- 36. Повреждение сетчатки – кровоизлияния (преретинальные и ретинальные) Повреждение сетчатки – кровоизлияния (преретинальные и ретинальные)
- 37. Отеки сетчатки– берлиновское помутнение, чаще располагаются в центральной части, по интенсивности от бледно-серого до молочно-белого цвета
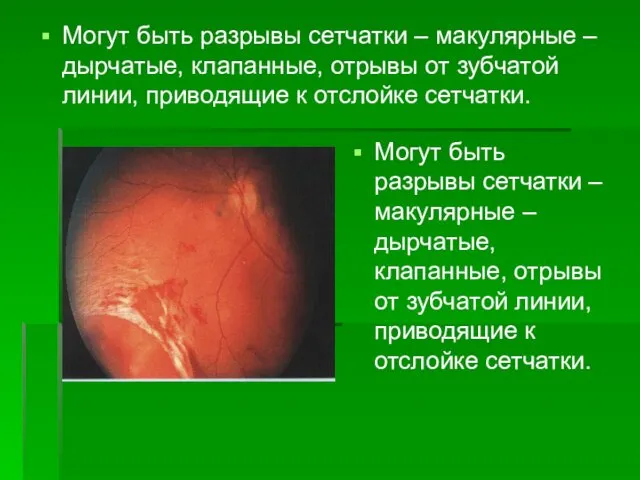
- 38. Могут быть разрывы сетчатки – макулярные – дырчатые, клапанные, отрывы от зубчатой линии, приводящие к отслойке
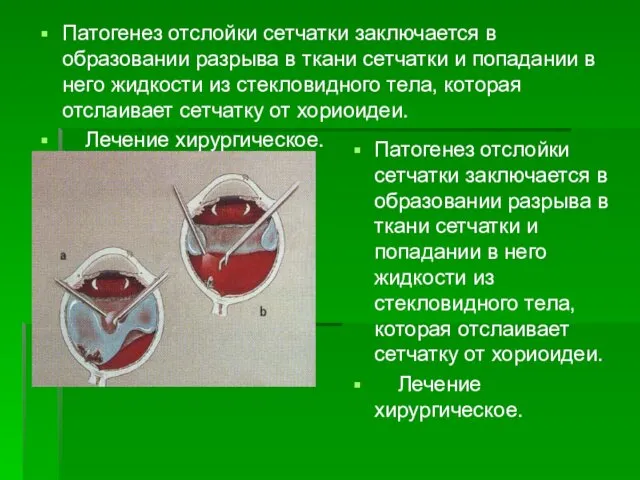
- 39. Патогенез отслойки сетчатки заключается в образовании разрыва в ткани сетчатки и попадании в него жидкости из
- 40. Тяжелая степень контузии – субконъюнктивальный разрыв склеры, состояние резких гидродинамических сдвигов – стойкая гипертензия, стойкая гипотония.
- 41. Общие принципы лечения контузий глаза – обеспечение психологического покоя. В связи с повышенной проницаемостью сосудов для
- 42. Поскольку весь постконтузионный период протекает на фоне сосудистых изменений в глазу – ангиопротекторы, препараты для улучшения
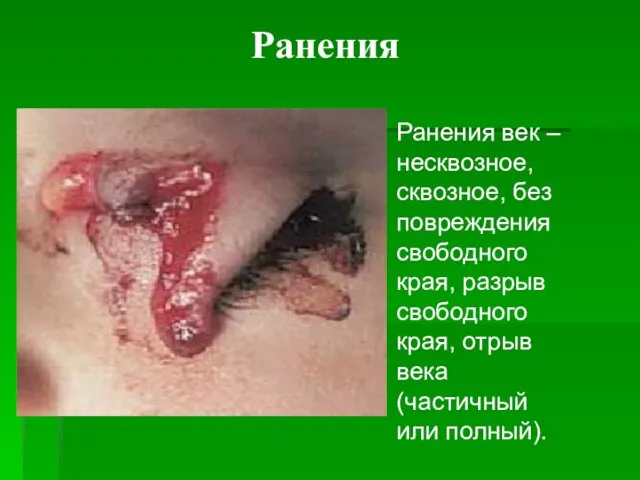
- 43. Ранения Ранения век – несквозное, сквозное, без повреждения свободного края, разрыв свободного края, отрыв века (частичный
- 44. Требуется хирургическая обработка, сохранять каждый миллиметр ткани. Чтобы сохранить функцию век, надо восстановить анатомию. Веки имеют
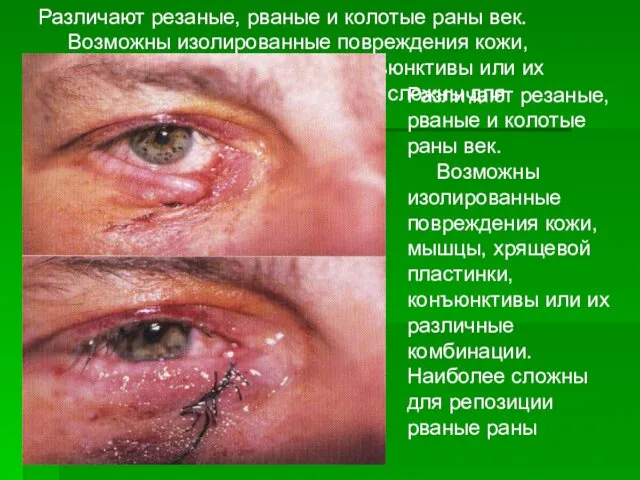
- 45. Различают резаные, рваные и колотые раны век. Возможны изолированные повреждения кожи, мышцы, хрящевой пластинки, конъюнктивы или
- 46. При разрыве слезных канальцев их ушивают на зонде Поляка, лучше на силиконовой трубочке. При разрыве слезных
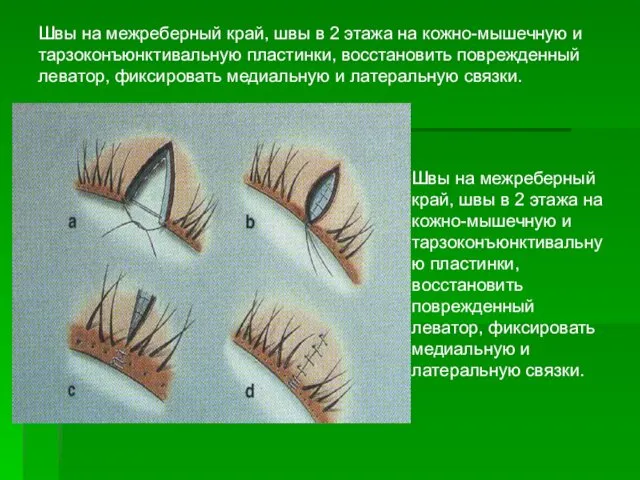
- 47. Швы на межреберный край, швы в 2 этажа на кожно-мышечную и тарзоконъюнктивальную пластинки, восстановить поврежденный леватор,
- 48. Если неточное сопоставление краев кожной раны может не иметь неблагоприятных последствий, то неправильное ушивание хрящевой пластинки
- 49. Восстанавливая целость хрящевой пластинки, необходимо срезать размозженные края, создав хорошо сопоставимые раневые поверхности, на хряще узел
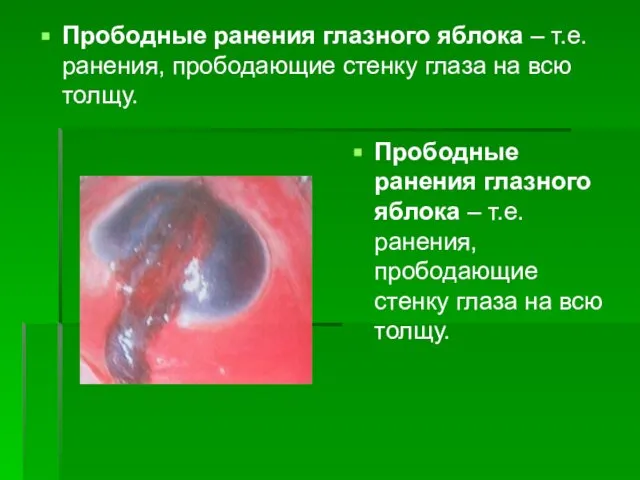
- 50. Прободные ранения глазного яблока – т.е. ранения, прободающие стенку глаза на всю толщу. Прободные ранения глазного
- 51. Группа прободных ранений может быть разделена на три подгруппы: 1.Проникающие ранения, при которых ранящее тело однократно
- 52. В большинстве случаев диагностика проникающего ранения не представляет трудностей, но в ряде случаев, при небольшой ране,
- 53. Абсолютные признаки: 1) наличие зияющей раны фиброзной капсулы, проходящей через все слои наружной оболочки глаза; 2)
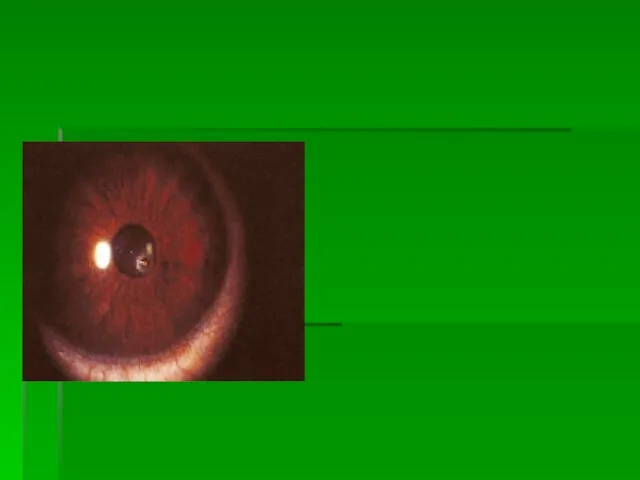
- 54. Относительные признаки проникающего ранения: гифема; гемофтальм; повреждение радужки; повреждение хрусталика; измельчение или углубление ПК; гипотония глаза.
- 55. Разрушение глаза – этот диагноз предопределяет первичную энуклеацию и является очень ответственным. При обширных проникающих ранениях
- 56. Проникающие ранения глаза относят к тяжелым, в оценке тяжести ранения имеют значение глубина, массивность поражения, наличие
- 57. Первая врачебная помощь больному с проникающим ранением – инстилляции в конъюнктивальный мешок дезинфицирующих (антибиотики, сульфаниламиды), стерильная
- 60. Осложнением проникающих ранений является внедрение внутриглазного инородного тела. Тяжесть ранений, осложненных внедрением внутрь глаза ИТ, определяется
- 61. По линейным размерам: мельчайшие (до 1 мм), малые (1,5-2 мм), средние (2,5-5 мм), большие (более 5
- 62. Всякое проникающее ранение и даже подозрение на проникающее ранение является показанием к рентгенографии орбит в двух
- 63. При подозрении на внедрение в передний отдел глаза неметаллического ИТ небольших размеров производят бесскелетный снимок по
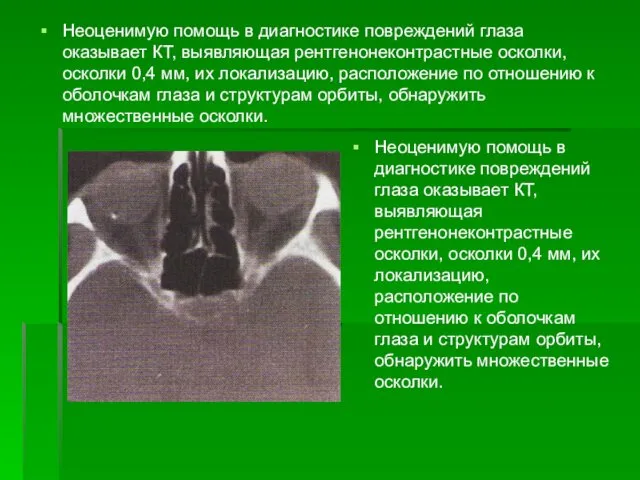
- 64. Неоценимую помощь в диагностике повреждений глаза оказывает КТ, выявляющая рентгенонеконтрастные осколки, осколки 0,4 мм, их локализацию,
- 65. Ультразвуковое исследование дает возможность оценить состояние внутренних структур и оболочек глаза. При внедрении множественных ИТ в
- 66. Способы удаления ИТ из глаза – диасклеральный, передний, прямой, трансвитреальный. Способы удаления ИТ из глаза –
- 67. К показаниям к трансвитральной методике удаления ИТ относят: 1) наличие видимого офтальмоскопически ИТ, расположенного в стекловидном
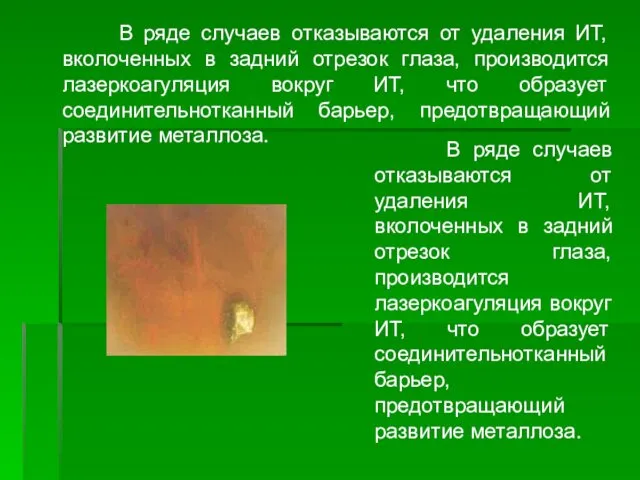
- 68. В ряде случаев отказываются от удаления ИТ, вколоченных в задний отрезок глаза, производится лазеркоагуляция вокруг ИТ,
- 69. Магнитные осколки удаляют ручным постоянным или электромагнитом. Амагнитные осколки удалять сложнее, помогает ультразвуковая диагностика, диафаноскопия, амагнитные
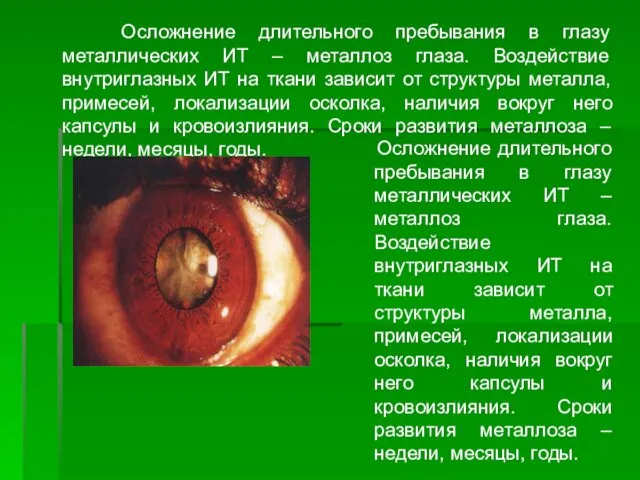
- 70. Осложнение длительного пребывания в глазу металлических ИТ – металлоз глаза. Воздействие внутриглазных ИТ на ткани зависит
- 71. Изменение в глазу, развивающиеся от химического действия осколков железа – сидероз. Первые клинические проявления сидероза ржавая
- 72. Особенности клинической картины со стороны тканей глаза при железосодержащих ИТ – образование вокруг ИТ плотной соединительнотканной
- 73. Изменения глаза под влиянием медных ИТ – халькоз. Осколки меди немагнитные, обладают большой химической активностью, бурная
- 74. Халькоз проявляется прежде всего в развитии катаракты подсолнечника – отложение под передней капсулой хрусталика альбумината меди,
- 75. Профилактика и лечение металлоза. При локализации магнитного осколка в доступной области глаза попытка его удаления должна
- 76. На основании результатов электроретинографии можно прогнозировать исходы консервативного или хирургического лечения. Нахождение железосодержащих осколков в глазу
- 77. При невозможности удаления ИТ применяют консервативное лечение: комплексон ЭДТА (связывает соли металла) – внутривенно, под конъюнктиву;
- 78. Прободные ранения, осложненные гнойной инфекцией – тяжелое осложнение, часто у детей до 40% ранений из-за снижения
- 79. Входными воротами инфекции является проникающая рана, непосредственно в момент травмы, либо это может произойти через несформировавшийся
- 80. Для бак. исследований рекомендуется делать посевы содержимого конъюнктивальной полости, влаги ПК, стекловидного тела, ранящего предмета. Для
- 81. Формы гнойных осложнений – гнойный склерит, гнойный кератит, гнойный иридоциклит, наиболее тяжелые формы – эндофтальмит, панофтальмит.
- 82. Симптомы гнойного иридоциклита – боли в глазу. Объективно: смешанная инъекция, гиперемия радужки, гипопион. Эндофтальмит – усиливается
- 83. Лечение: антибиотики – инстилляции, под конъюнктиву, в ПК. Так можно ликвидировать иридоциклит, эндофтальмит, несмотря на энергичную
- 84. Применяют антибиотики, сульфаниламиды, нитрофурановые препараты. Эффективно использование фторхинолонов – антибиотики широкого спектра действия, проникающие через ГОБ
- 85. Применяют антистафилококковый гамма-глобулин, являющийся иммунологическим препаратом и создающий пассивный, но быстро возникающий иммунитет. Внутриартериальная офтальмоперфузия –
- 86. Используют ГЛП с гентамицином, с сульфадиметоксином для профилактики и лечения инфекции, обеспечивают депо препарата при введении
- 87. Проникающие ранения, осложненные травматическим иридоциклитом Травматический иридоциклит – негнойный воспалительный процесс, возникающий при прободном ранении глаза.
- 88. Иногда в ответ на патологический процесс в одном глазу могут появиться признаки раздражения второго глаза. Симпатическое
- 89. Травмированный глаз, на котором развивается травматический иридоциклит, представляет опасность для здорового глаза, на котором может развиться
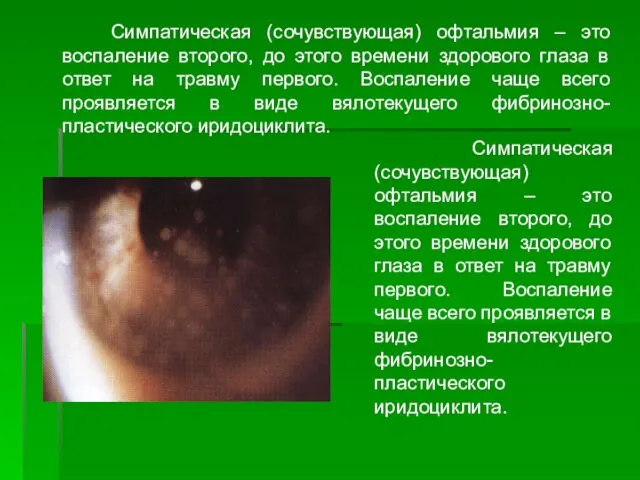
- 90. Симпатическая (сочувствующая) офтальмия – это воспаление второго, до этого времени здорового глаза в ответ на травму
- 91. Важно знать признаки, по которым можно установить угрозу симпатической офтальмии. Эта угроза существует только в случае
- 92. Симпатизирующее воспаление развивается в тяжело поврежденных глазах, в которых в первые недели после травмы формируются грубые
- 93. Симпатическое воспаление – своеобразнаяа форма двустороннего гранулематозного увеита, возникающего после проникающего повреждения одного глаза. Самое тяжелое
- 94. СВ возникает после проникающих ранений, реже после внутриглазных операций, очень редко после перфорации гнойной язвы, распада
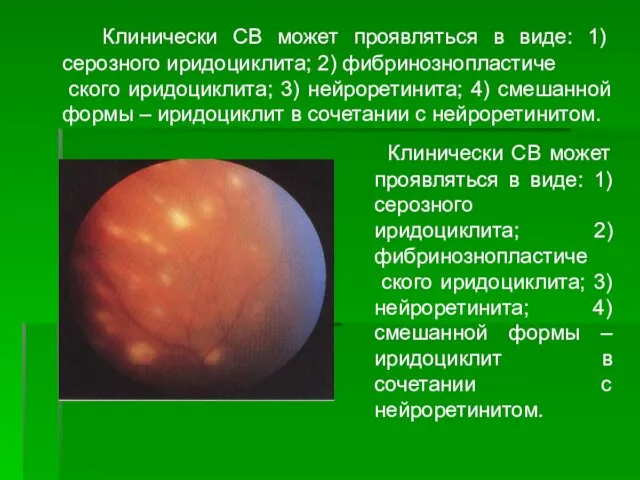
- 95. Клинически СВ может проявляться в виде: 1) серозного иридоциклита; 2) фибринознопластиче ского иридоциклита; 3) нейроретинита; 4)
- 96. Клинические проявления заболевания весьма многообразны, есть еще генерализованные формы – серозно-фибринозный иридоциклит и периферический очаговый хориоретинит,
- 97. Симпатический серозный иридоциклит характеризует: смешанная инъекция, преципитаты, отек, гиперемия радужки, помутнение стекловидного тела. Фибринозно-пластический иридоциклит –
- 98. СВ имеет хроническое течение, часто рецидивирует. К настоящему времени получены доказательства аутоиммунного генеза СВ. В сенсибилизации
- 99. Современная концепция патогенеза СВ – многофакторное заболевание аутоиммунного генеза, в развитии которого основное значение имеют следующие
- 100. Возможность развития иммунологической реакции на антигены тканей глаза заложены в самой природе формирования их, вследствие чего
- 101. Вопрос о том, по какому пути пойдет иммунологическая реакция при травме глаза – в сторону толерантности
- 102. Факторы риска развития СВ – тяжелые проникающие корнеосклеральные ранения, ПХО недостаточно квалифицированная, медикаментозное лечение недостаточно активное.
- 103. Лечение. Основное место отводят глюкокортикоидам и иммуносупрессивным препаратам. При появлении СВ важный вопрос – удалять или
- 104. Активное местное и общее лечение глюкокортикостероидами, при стероидорезистентных формах – цитостатики. Антибиотики в настоящее время применяют
- 105. При различных формах иридоциклита начальная доза преднизолона у взрослых 40-80 мг в день, у детей –
- 106. Преждевременное прекращение лечения приводит к рецидивам. При генерализованном процессе стероиды принимают длительно в течение 1-2 лет,
- 107. В последнее время появились данные о развитии СВ при применении стероидов: лечение короткими курсами стероидов, чаще
- 108. Единственный метод профилактики СВ до сих пор – энуклеация травмированного глаза. Профилактическая энуклеация производится при картине
- 109. Поздняя энуклеация – иридоциклит, нестихающее явление эндофтальмита, посттравматическая абсолютная болящая глаукома, резкая деформация травмированного глаза.
- 110. В профилактике СВ имеют значение современные способы микрохирургической первичной обработки ранений – ПХО должна производиться на
- 111. СВ чаще бывает у сельских жителей или жителей небольших районных городов (2/3 больных с СВ), у
- 112. Имеет значение супрессивная терапия в острой стадии после травмы, иммуностимулирующая терапия с целью предупреждения и лечения
- 113. Реконструктивные операции только в период ремиссии (не менее чем через 6-12 месяцев после обострения) на фоне
- 114. Ожоги глаз составляют до 20% от всех травм органа зрения. Наиболее часто происходят термические и химические
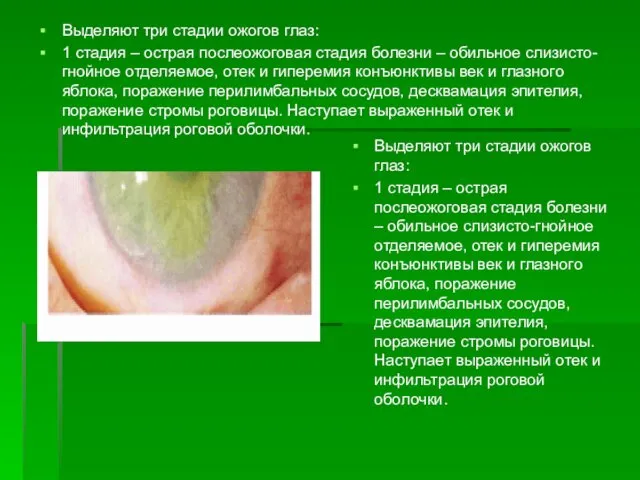
- 115. Выделяют три стадии ожогов глаз: 1 стадия – острая послеожоговая стадия болезни – обильное слизисто-гнойное отделяемое,
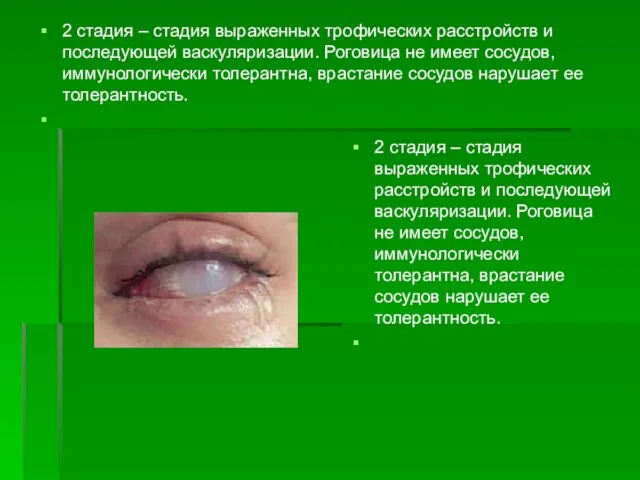
- 116. 2 стадия – стадия выраженных трофических расстройств и последующей васкуляризации. Роговица не имеет сосудов, иммунологически толерантна,
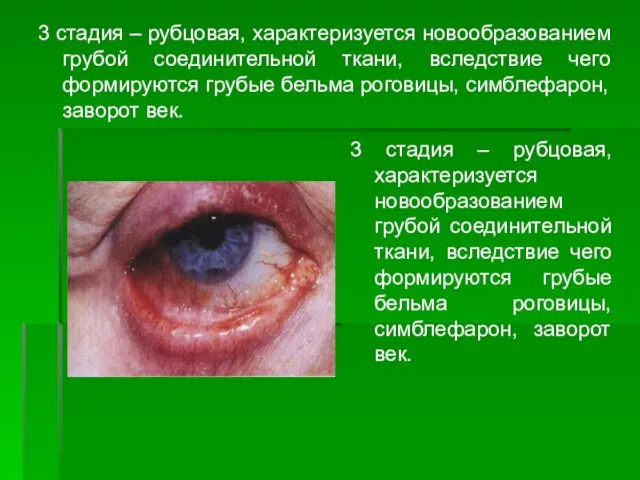
- 117. 3 стадия – рубцовая, характеризуется новообразованием грубой соединительной ткани, вследствие чего формируются грубые бельма роговицы, симблефарон,
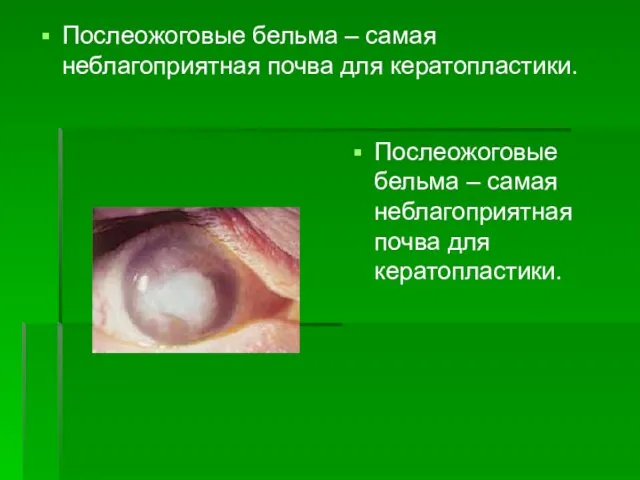
- 118. Послеожоговые бельма – самая неблагоприятная почва для кератопластики. Послеожоговые бельма – самая неблагоприятная почва для кератопластики.
- 119. Методы лечения ожогов глаз можно разделить на несколько групп: первая помощь с устранением повреждающего агента и
- 120. Неотложная помощь – Основными принципами ее является экстренность, интенсивность. Это обусловлено невозможностью точной диагностики тяжести поражения
- 121. Первая стадия – ожогового шока – характеризуется болевым синдромом, отеком, некрозом тканей, гемостазом и продолжается от
- 122. До настоящего времени нет единого мнения о целесообразности применения нейтрализаторов. Одни авторы считают, что их нужно
- 123. Ожоги йодом – 0,5% раствор кокаина, 0,5% раствор дикаина. Фосфор – примочки из медного купороса. KMnO4
- 124. При ожоге серной кислотой – 0,4% раствор глюконата кальция, при ожоге спиртовым раствором – гипосульфит натрия.
- 125. Квалифицированная и специализированная помощь – создание местной гипотермии путем непрерывного орошения водой (температура 7-12о С) продолжительностью
- 126. На фоне местной и общей анестезии (2% новокаин, промедол) гамма-глобулин под конъюнктиву по 0,5 мл 1
- 127. Профилактика столбняка. Ожог лица сопровождается сильным отеком, который вызывает плотное смыкание век, нарушает кровоток. Внутривенно –
- 128. Орошение конъюнктивальной полости противоожоговой смесью (физраствор, рибофлавин, цитраль, левомицетин, глюконат кальция). Ацетилхолин – под конъюнктиву до
- 129. Хирургические методы лечения – в остром периоде парацентез роговицы (замена первичной влаги ПК на вторичную богатую
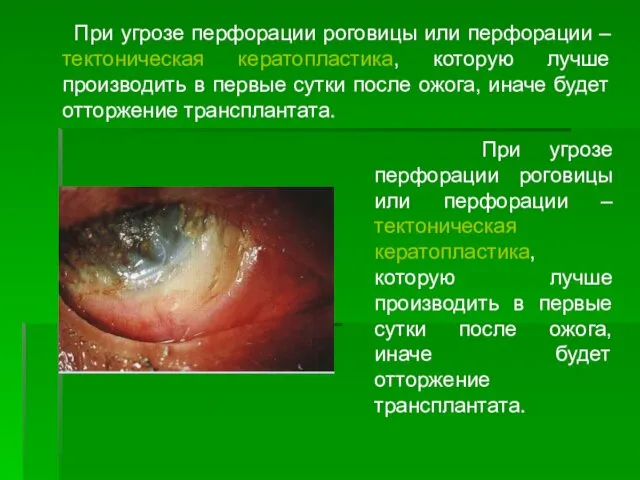
- 130. При угрозе перфорации роговицы или перфорации – тектоническая кератопластика, которую лучше производить в первые сутки после
- 131. Криминальная травма Применение индивидуальных средств самозащиты – газовые баллончики, пистолеты, револьверы и др. Отравляющие вещества раздражающего
- 132. В зависимости от расстояния и направления выстрела, калибра и конструкции оружия может проявляться действие его повреждающих
- 133. По инструкции применение газового оружия разрешено с расстояния не ближе 0,5 м, при котором должен действовать
- 134. Можно выделить 3 клинические группы в зависимости от выраженности действия того или иного поражающего фактора: 1)
- 135. Наиболее распространенные в странах СНГ лакриматоры – газ «Си-Эс» и «Черемуха-10», которые содержат в своей химической
- 136. Первая помощь пострадавшему: 1) немедленное устранение капель и частиц аэрозоля с поверхности лица в направлении от
- 137. Первая врачебная помощь: 1) для снятия болевого синдрома инстилляции 0,5% раствора дикаина; 2) орошение конъюнктивального мешка
- 139. Скачать презентацию








































































































 Проблема дизбіозу у новонароджених, його корекція
Проблема дизбіозу у новонароджених, його корекція Сигнальные пути, управляющие процессами развития. (Тема 3)
Сигнальные пути, управляющие процессами развития. (Тема 3) Диагностика и лечение гемолитической болезни
Диагностика и лечение гемолитической болезни Права пациентов
Права пациентов Гигиена дыхания
Гигиена дыхания Личная гигиена тяжелобольного пациента
Личная гигиена тяжелобольного пациента Первая помощь
Первая помощь Особенности наблюдения и ухода за больными при заболеваниях почек
Особенности наблюдения и ухода за больными при заболеваниях почек Теория темперамента И П Павлова
Теория темперамента И П Павлова Методы исследования в детской психологии
Методы исследования в детской психологии Рентген-диагностика врожденных пороков сердца
Рентген-диагностика врожденных пороков сердца Шанкриформная пиодермия
Шанкриформная пиодермия Синдром Вольффа-Паркинсона-Уайта
Синдром Вольффа-Паркинсона-Уайта Роль медицинского брата в раннем реабилитационно-восстановительном периоде больных с ишемической болезнью сердца
Роль медицинского брата в раннем реабилитационно-восстановительном периоде больных с ишемической болезнью сердца Ранняя помощь как поддержка семей с детьми целевой группы. Социализации ребенка, подготовка к переходу в детский сад
Ранняя помощь как поддержка семей с детьми целевой группы. Социализации ребенка, подготовка к переходу в детский сад Молекулярные механизмы закладки, формирования и гистогенеза зубных зачатков
Молекулярные механизмы закладки, формирования и гистогенеза зубных зачатков Личная гигиена
Личная гигиена Методы диагностики заболеваний ЖКТ
Методы диагностики заболеваний ЖКТ Скрининг рака простаты
Скрининг рака простаты Обеспечение организма кислородом. Выведение углекислого газа и воды
Обеспечение организма кислородом. Выведение углекислого газа и воды Бронхоскопия. Показания. Противопоказания
Бронхоскопия. Показания. Противопоказания Мiнез - ''charakter'‘ деген грек сөзiнен шыққан
Мiнез - ''charakter'‘ деген грек сөзiнен шыққан Школьный тест умственного развития (ШТУР)
Школьный тест умственного развития (ШТУР) Преждевременная отслойка нормально расположенной плаценты
Преждевременная отслойка нормально расположенной плаценты Эмоциональная гибкость
Эмоциональная гибкость Рани. Характеристика ран. Перша допомога при поранені
Рани. Характеристика ран. Перша допомога при поранені Мой профессиональный выбор
Мой профессиональный выбор Обструктивті бронхит балаларда
Обструктивті бронхит балаларда