Содержание
- 2. 1.ПОНЯТИЕ Трофобластическая болезнь ( трофобластические опухоли, трофобластические неоплазии)– это опухоль, происходящая из трофобласта, которая окружает бластоцисту
- 3. 2.КЛАССИФИКАЦИЯ полный пузырный занос (ППЗ); частичный пузырный занос (ЧПЗ); инвазивный пузырный занос (ИПЗ); хориокарцинома (ХК); трофобластическая
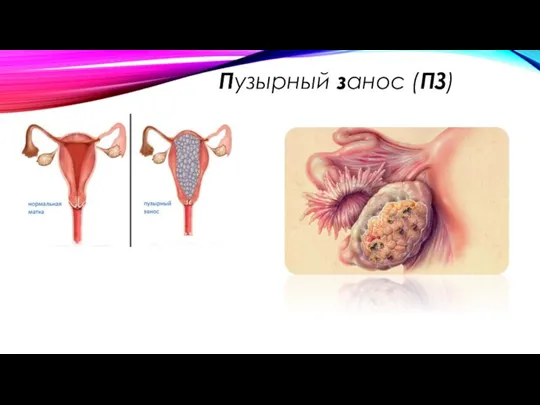
- 4. Пузырный занос (ПЗ)
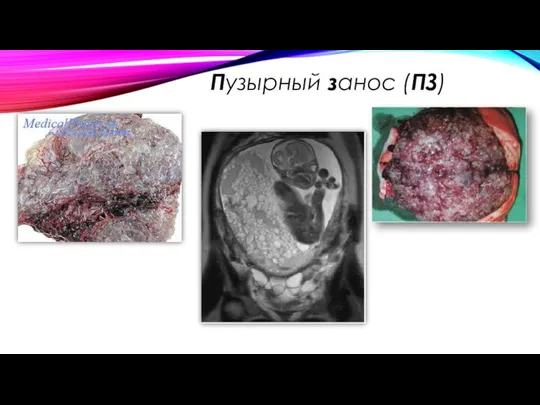
- 5. Пузырный занос (ПЗ)
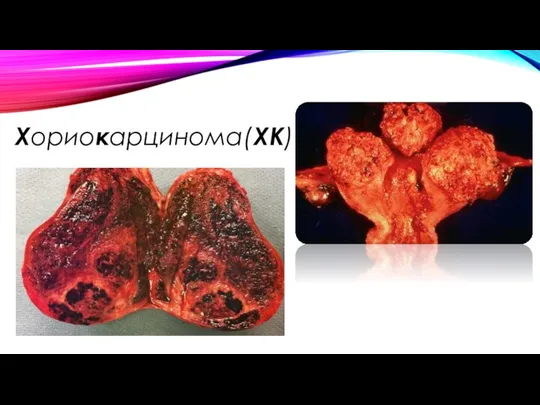
- 6. Хориокарцинома(ХК)
- 7. Трофобластичес-кая опухоль плацентарного ложа (ТОПЛ)
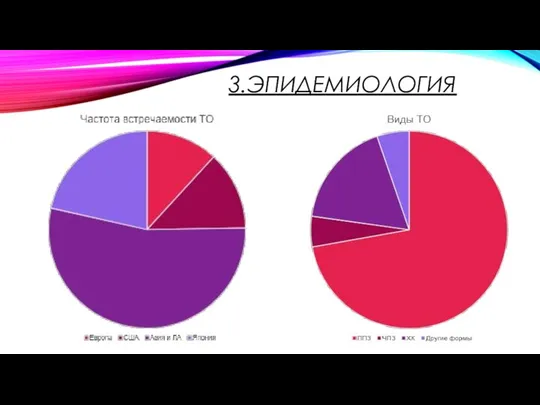
- 9. 3.ЭПИДЕМИОЛОГИЯ
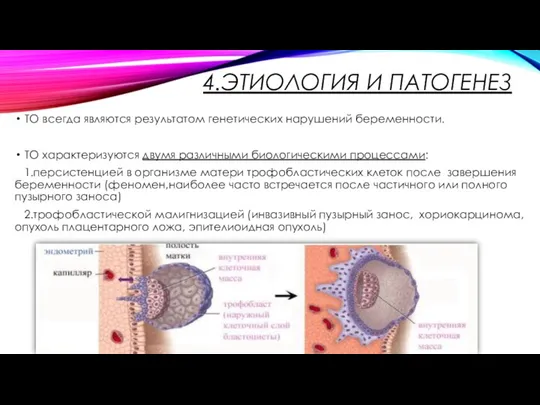
- 10. 4.ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ТО всегда являются результатом генетических нарушений беременности. ТО характеризуются двумя различными биологическими процессами:
- 11. 4.ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ППЗ характеризуются трофобластической гиперплазией и атипией. Изменения обнаруживают в парах хромосом 46ХХ или
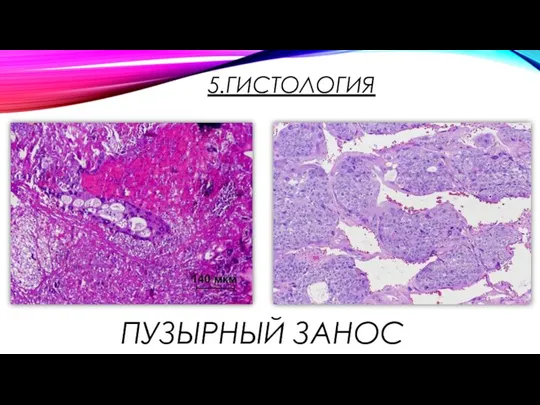
- 12. 5.ГИСТОЛОГИЯ ПУЗЫРНЫЙ ЗАНОС
- 13. 6.КЛИНИЧЕСКАЯ КАРТИНА Клиника пузырного заноса характеризуется влагалищными кровотечениями (90%); превышением размеров матки должной величины (50%); двусторонними
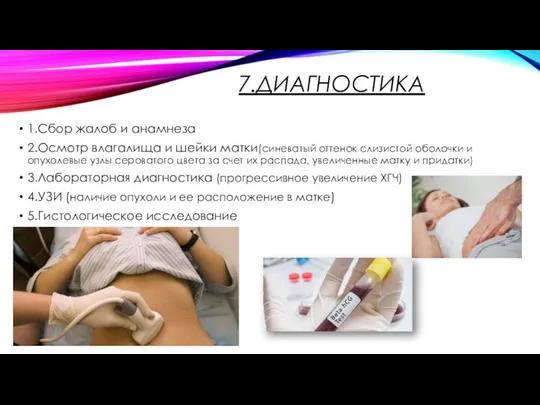
- 14. 7.ДИАГНОСТИКА 1.Сбор жалоб и анамнеза 2.Осмотр влагалища и шейки матки(синеватый оттенок слизистой оболочки и опухолевые узлы
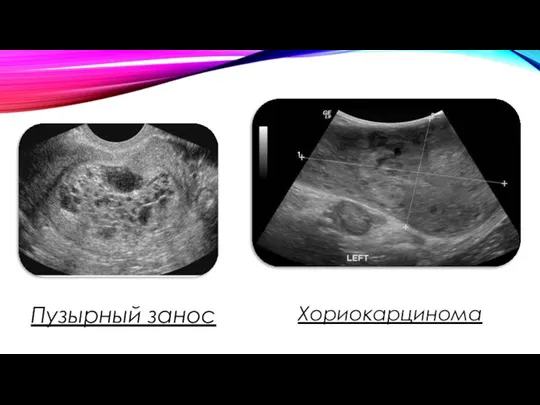
- 15. Пузырный занос Хориокарцинома
- 16. 8.ЛЕЧЕНИЕ Показания к лечению 1. После беременности с пузырным заносом Ранняя диагностика беременности с пузырным заносом
- 17. 8.ЛЕЧЕНИЕ Рекомендуется основным методом лечения больных ЗТО считать противоопухолевую лекарственную терапию. Режим проведения стандартной химиотерапии 1
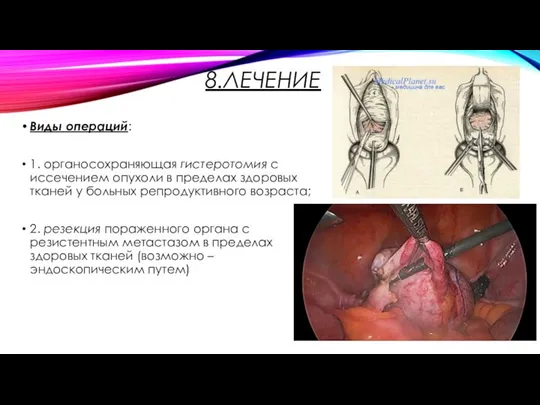
- 18. 8.ЛЕЧЕНИЕ Виды операций: 1. органосохраняющая гистеротомия с иссечением опухоли в пределах здоровых тканей у больных репродуктивного
- 19. 9.ПРОФИЛАКТИКА диспансерное наблюдение пациенток после удаления пузырного заноса: еженедельное исследование сывороточного уровня бета – ХГЧ до
- 21. Скачать презентацию








 Участие акушерки в организации гинекологической помощи при дисфункциональных маточных кровотечениях
Участие акушерки в организации гинекологической помощи при дисфункциональных маточных кровотечениях Изучение мнения родителей детей с диагнозом ДЦП и взрослых с опорно-двигательными нарушениями
Изучение мнения родителей детей с диагнозом ДЦП и взрослых с опорно-двигательными нарушениями Методы обследования гинекологических больных. Дополнительные методы обследования в гинекологии
Методы обследования гинекологических больных. Дополнительные методы обследования в гинекологии Гипертоническая болезнь и Трансфер Фактор. Обзор научных исследований по применению
Гипертоническая болезнь и Трансфер Фактор. Обзор научных исследований по применению Физиология крови
Физиология крови ВИЧ и СПИД
ВИЧ и СПИД Анемический синдром у детей
Анемический синдром у детей Патофизиология Белой крови
Патофизиология Белой крови Перфоративная язва желудка и двенадцатиперстной кишки
Перфоративная язва желудка и двенадцатиперстной кишки Основы формирования здоровья детей: от 1 года до 3 лет
Основы формирования здоровья детей: от 1 года до 3 лет Трудности в общении
Трудности в общении Острая почечная недостаточность
Острая почечная недостаточность Патофизиология системы эритроцитов
Патофизиология системы эритроцитов Противогрибковые и противовирусные лечебные средства
Противогрибковые и противовирусные лечебные средства Лабораторная оценка системы гемостаза
Лабораторная оценка системы гемостаза Набор "Здоровье ваших костей". Компания NSP
Набор "Здоровье ваших костей". Компания NSP Острые кишечные инфекции
Острые кишечные инфекции Гемостаз и свертывание крови
Гемостаз и свертывание крови Возрастной андрогенный дефицит
Возрастной андрогенный дефицит Периодизация психического развития по Эльконину
Периодизация психического развития по Эльконину Сердечный цикл. Состояние клапанов сердца в разные фазы сердечного цикла
Сердечный цикл. Состояние клапанов сердца в разные фазы сердечного цикла Правила здорового питания
Правила здорового питания Тест руки Вагнера
Тест руки Вагнера Инвагинация Кишечника.Гребенюк СВ-42
Инвагинация Кишечника.Гребенюк СВ-42 Антикоагулянты. Гемостаз
Антикоагулянты. Гемостаз Ақыл кемдігі. Аутизм. Назар дефицитіне және гиперактивтілікке байланысты жүріс-тұрыс бұзылыстары
Ақыл кемдігі. Аутизм. Назар дефицитіне және гиперактивтілікке байланысты жүріс-тұрыс бұзылыстары Современные способы повышения иммунитета
Современные способы повышения иммунитета Иммунофизиология и иммунопатология репродукции
Иммунофизиология и иммунопатология репродукции