Возбудители инфекций верхних дыхательных путей (ВДП), характеризующихся специфичностью патогенеза и клинической картины
Содержание
- 2. Возбудители туберкулеза = МИКОБАКТЕРИИ – «палочка Коха» - ВК Семейство: Mycobacteriасеае Род: Mycobacterium Виды: M. tuberculosis
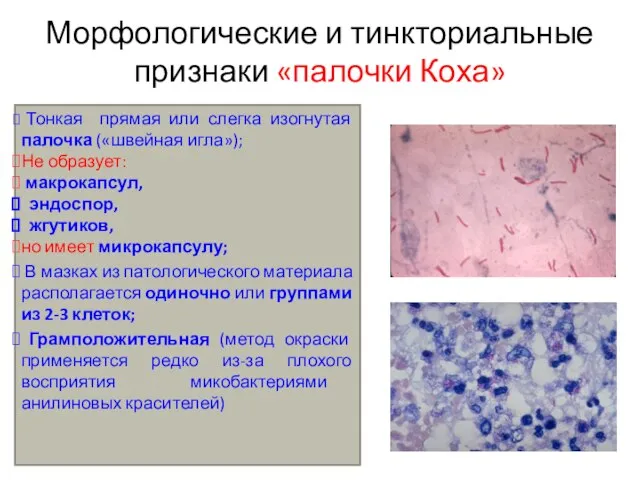
- 3. Морфологические и тинкториальные признаки «палочки Коха» Тонкая прямая или слегка изогнутая палочка («швейная игла»); Не образует:
- 4. Отличия микобактерий от других прокариот 1. кислото-, спирто- щелочеустойчивость, 2. высокое содержание в клеточной стенке липидов
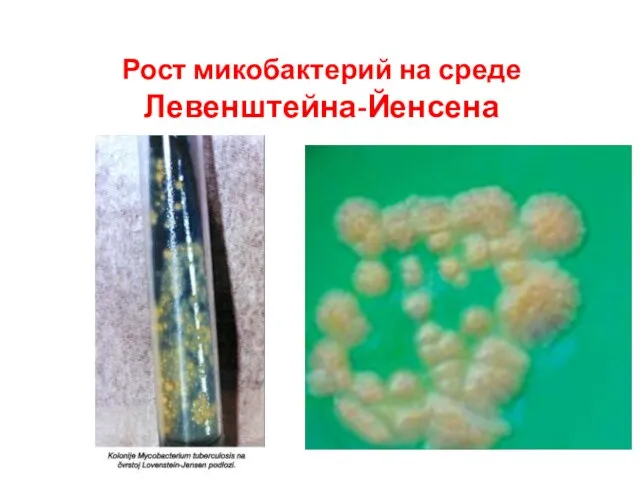
- 5. Культуральные свойства палочки Коха Международная элективная среда = среда Левенштейна-Йенсена (включает картофельный экстракт, различные соли, яйца,
- 6. Рост микобактерий на среде Левенштейна-Йенсена
- 7. Биохимические свойства палочки Коха основной биохимический тест, используемый для идентификации – ниациновая проба: M. tuberculosis –синтезирует
- 8. Факторы патогенности палочки Коха Сульфатиды (серосодержащие гликопротеиды) , Корд-фактор (гликолипид, располагающийся на поверхности и в толще
- 9. Туберкулез = первично-хроническое инфекционное заболевание человека и животных, сопровождающееся поражением органов и систем наклонность к хроническому
- 10. Эпидемиология туберкулёза Источник инфекции: Больной человек Реже - животное Основной механизм (путь) передачи: аэрогенный (чаще –
- 11. Первичный туберкулез либо вовсе не сопровождается выраженной симптоматикой, либо напоминает собой гриппоподобный синдром. Вторичный туберкулез -
- 12. Патогенез туберкулёза Входные ворота инфекции: дыхательные пути - чаще всего любые слизистые оболочки любой поврежденный участок
- 13. Патогенез туберкулёза А. Доброкачественное течение - гранулемы кальцифицируются и рубцуются (у человека формируется противотуберкулезный иммунитет, но
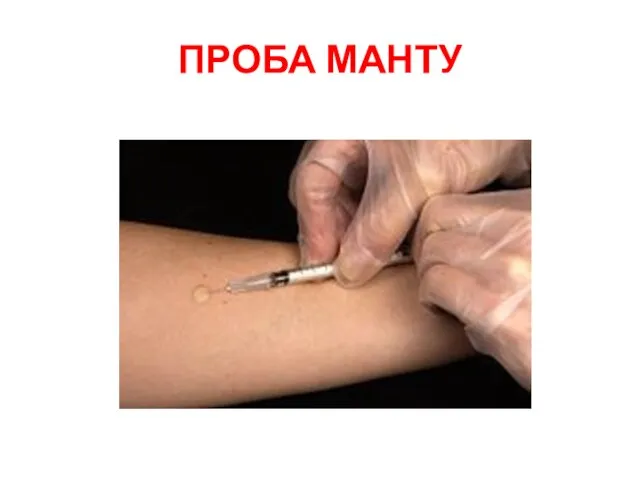
- 14. Инфекционная аллергия при туберкулёзе Всегда сопутствует инфицированию туберкулезной палочкой. Выявляется туберкулиновыми пробами (в большинстве стран предпочтение
- 15. ПРОБА МАНТУ
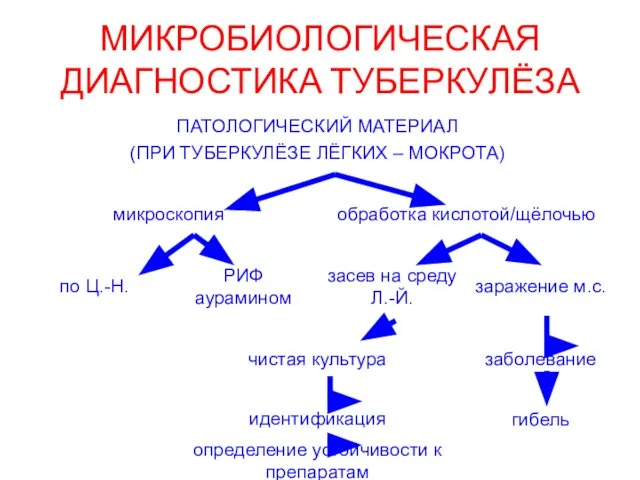
- 16. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ТУБЕРКУЛЁЗА
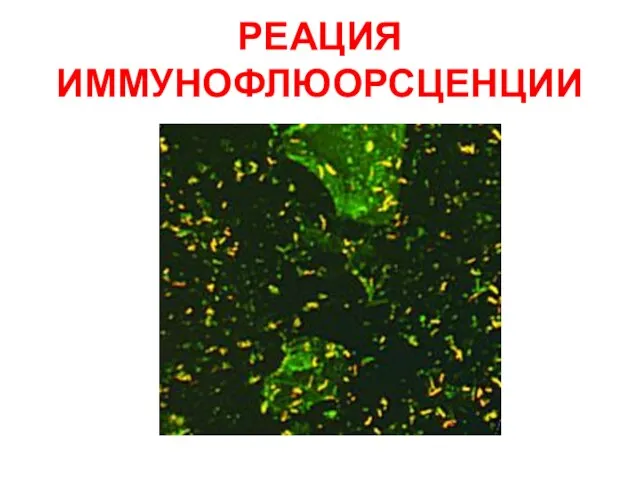
- 17. РЕАЦИЯ ИММУНОФЛЮОРСЦЕНЦИИ
- 18. Культуральный метод патологический материал ⇓ среда Левенштейна-Йенсена ⇓ культивирование – от 2 до 12 недель ⇓
- 19. Биологический метод патологический материал ⇓ морская свинка (0,1 мл подкожно в паховую область или в/брюшинно) ⇓
- 20. Ускоренный метод выделения (метод микрокультур, метод Прайса): толстые мазки на узких предметных стеклах → обработка 6%
- 21. Дифференциация M. tuberculosis от M. bovis: 1. Ниациновая проба Конно: культура микобактерий в жидкой питательной среде
- 22. ПРОФИЛАКТИКА ТУБЕРКУЛЁЗА Неспецифическая выявление больных (флюорография один раз в год, санитарно-гигиенические мероприятия, нормализация условий труда и
- 23. ПРОФИЛАКТИКА ТУБЕРКУЛЁЗА Специфическая Вакцина БЦЖ - живой ослабленный штамм, полученный Кальметтом и Гереном из M. вovis,
- 24. Этиотропная терапия Международный союз борьбы с туберкулезом противотуберкулезные препараты по степени эффективности разделил на 3 группы:
- 25. Этиотропная терапия Препараты первого ряда: изониазид, этамбутол, стрептомицин, пиразинамид, рифампицин. Альтернативные средства: канамицин, циклосерин, ПАСК (парааминосалициловая
- 26. Возбудитель дифтерии Коринебактерии Род: Corynebacterium C. diphtheriae – возбудитель дифтерии var. gravis var. mitis var. intermedius
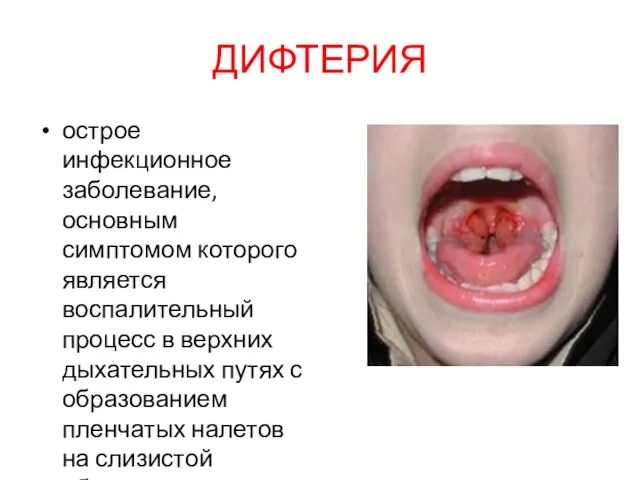
- 27. ДИФТЕРИЯ острое инфекционное заболевание, основным симптомом которого является воспалительный процесс в верхних дыхательных путях с образованием
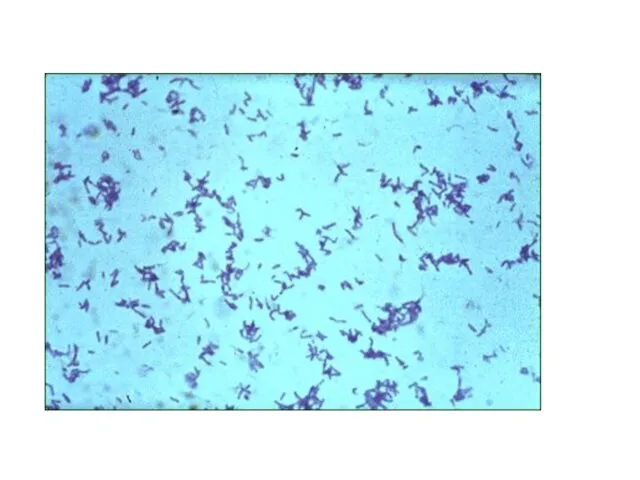
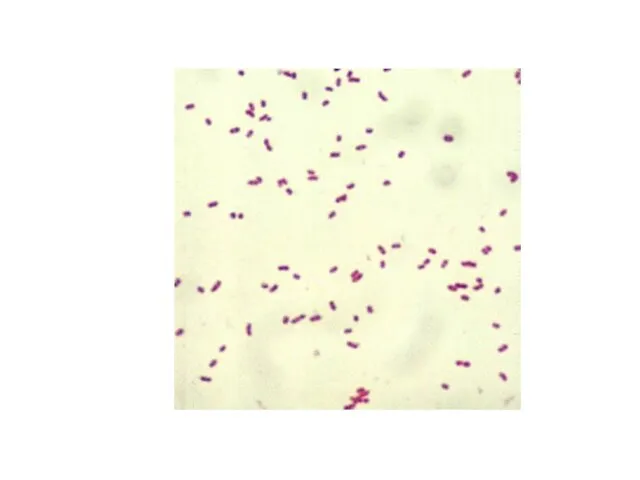
- 28. Морфологические и тинкториальные свойства ● Грамположительные тонкие (var. gravis – короткие, var. mitis – длинные) палочки
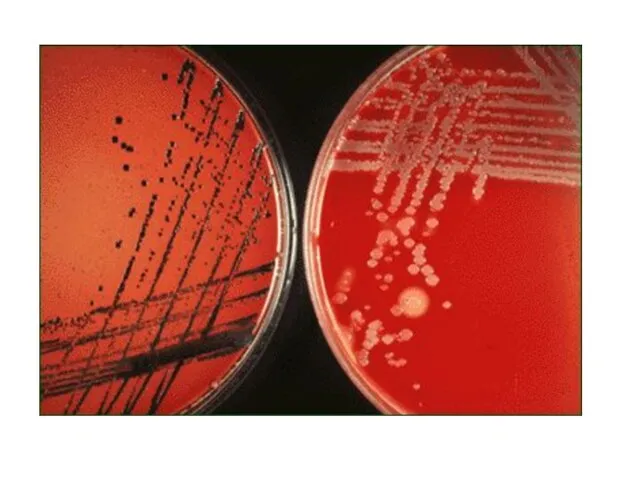
- 30. Культуральные свойства Растут на сложных питательных средах при 37ОС (на среде Ру – 10-12 ч, на
- 32. Биохимические свойства Для идентификации вида C. diphtheriae: цистиназная активность(проба Пизу) – положительная уреазная активность (проба Закса)
- 33. Факторы патогенности Токсин (ГИСТОТОКСИН) - основной фактор вирулентности дифтерийной палочки (так как дифтерия вызывается именно токсином,
- 34. Эпидемиология
- 35. Клинические проявления: Интоксикация, фибринозное воспаление в месте проникновения возбудителя. Клинические формы: ●Дифтерия зева, ● Дифтерия других
- 36. Патогенез: В месте проникновения образуется фибринозная пленка, которая: = или тесно спаяна с подлежащей тканью (в
- 37. Микробиологическая диагностика
- 38. Определением токсигенности in vivo: заражают морскую свинку (подкожно или внутрибрюшинно), при вскрытии павшего животного обращают внимание
- 39. Профилактика Неспецифическая выявление и изоляция для лечения больных, санация бактерионосителей, дезинфекция игрушек, которыми пользовались больные дети.
- 40. Этиотропная терапия антитоксическая сыворотка (её введение необходимо начинать как можно раньше, пока токсин не связался с
- 41. БОРДЕТЕЛЛЫ – ВОЗБУДИТЕЛИ КОКЛЮША Род: Bordetella Патогенные виды: В. pertussis – вызывает коклюш, B. parapertussis –
- 42. КОКЛЮШ — острая антропонозная воздушно-капельная бактериальная инфекция, наиболее характерным признаком которой является приступообразный спазматический кашель. Опасное
- 43. Морфологические свойства
- 45. Культуральные свойства
- 46. Факторы патогенности Факторы адгезии: - пили – обеспечивают адгезию возбудителя на эпителиальных клетках, - филаментозный гемагглютинин
- 47. Действие токсина: оказывает местное действие, приводящее в результате раздражения нервных рецепторов слизистой оболочки дыхательных путей к
- 48. Эпидемиология коклюша Источник инфекции – больной человек (заразен в течение 1 – 1,5 месяцев болезни) Единственный
- 49. Клинические проявления коклюша Катаральная стадия (1 – 2 недели): гриппоподобное состояние слабый, но упорный кашель Пароксизмальная
- 50. Микробиологическая диагностика коклюша
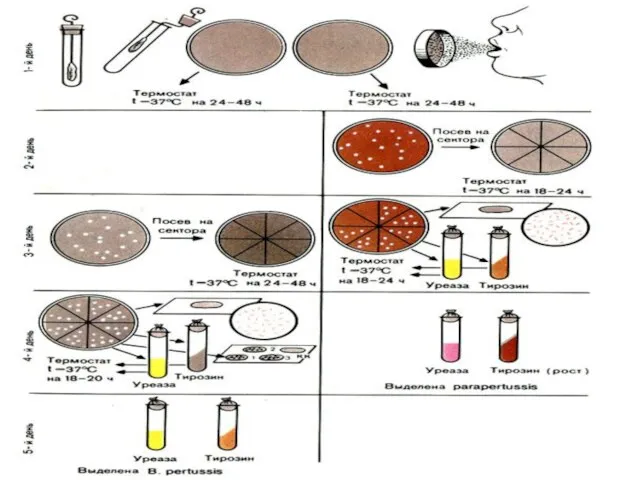
- 51. Культуральный метод диагностики Основной: - материал = слизь из верхних дыхательных путей, - берут с помощью
- 53. Дифференциация патогенных видов бордетелл подвижность (B. bronchiseptica) уреазная активность (B. bronchiseptica и B. parapertussis) РА с
- 54. Профилактика коклюша Неспецифическая Выявление и изоляция больных для лечения Специфическая убитая коклюшная вакцина в составе АКДС
- 55. Актиномицеты сем. Actinomycetaceae
- 56. Актиномицеты вызывают актиномикозы – хронические гнойные гранулематозные поражения различных органов.
- 57. Актиномицеты Род: Actinomyces Виды: А. вovis – типовой вид, А. israelii – чаще вызывает заболевания, А.
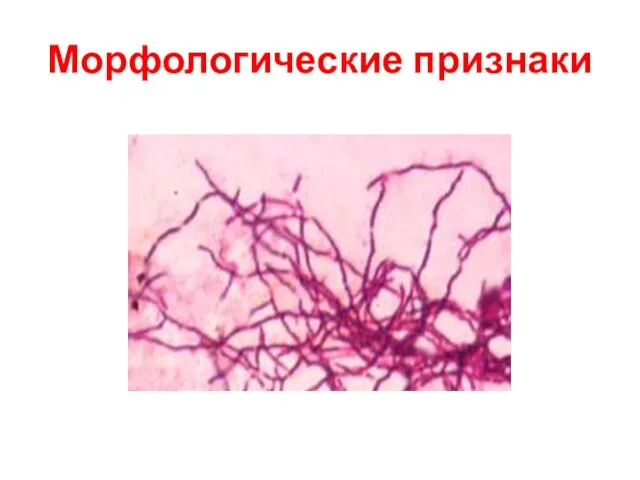
- 58. Морфологические признаки ветвящиеся бактерии (тонкие палочки с булавовидными концами или нити), занимают промежуточное положение между грибами
- 59. Морфологические признаки в отличии от грибов не содержат в КС хитина или целлюлозы, не обладают способностью
- 60. Морфологические признаки
- 61. КУЛЬТУРАЛЬНЫЕ ПРИЗНАКИ Культуральные признаки факультативные или облигатные анаэробы, для хорошего роста нуждаются в повышенном содержании СО2,
- 62. КУЛЬТУРАЛЬНЫЕ ПРИЗНАКИ Культуральные признаки через 7-14 суток – макроколонии – бугристые вросшие в среду белые или
- 63. Культуральные признаки
- 64. Эпидемиология Источник инфекции – почва, Механизм передачи – контактный, Путь передачи – раневой, Инфекция может быть
- 65. Патогенез В месте входных ворот образуется воспалительный очаг = гранулема (актиномикома), в которой обнаруживаются друзы актиномицетов
- 66. Патогенез Позднее гранулема подвергается некрозу с образованием гноя, выходящего через свищи на поверхность кожи и слизистых
- 67. Патогенез В пораженных тканях, кроме актиномицетов содержатся разнообразные бактерии, которые усиливают течение заболевания: - снижая окислительно-восстановительный
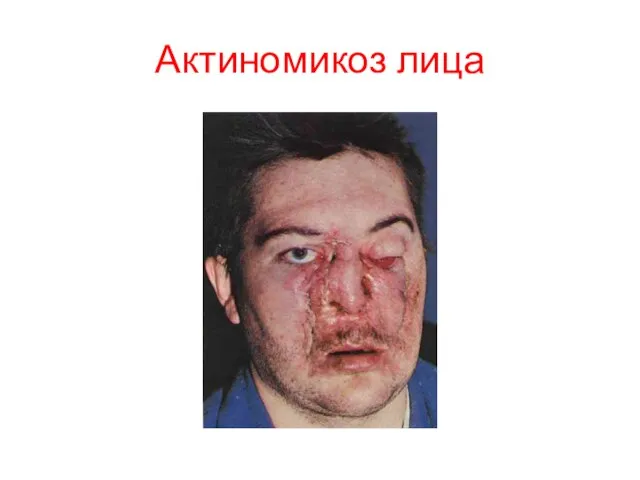
- 68. Клинические формы 1. Актиномикоз лица – наблюдается у 55-60% всех больных актиномикозами и у 6-10% лиц,
- 69. Актиномикоз лица
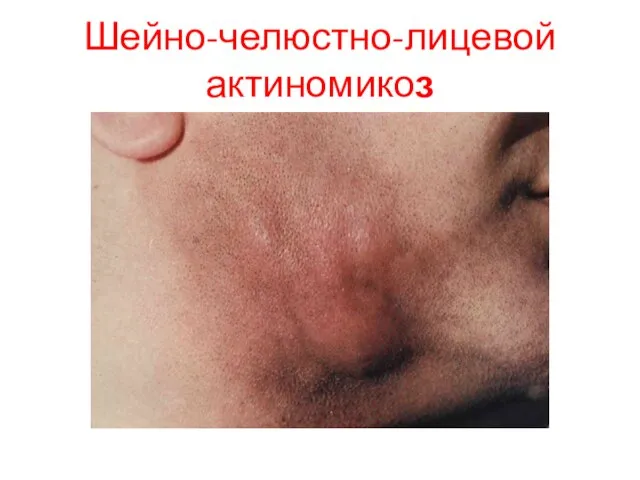
- 70. Шейно-челюстно-лицевой актиномикоз
- 71. Клинические формы 2. Абдоминальный актиномикоз - встречается у 25-30% всех больных актиномикозами, первичный очаг – слепая
- 72. Клинические формы 3. Торокальный актиномикоз – встречается у 10-20% всех больных актиномикозами, часто отмечаются поражения легких,
- 73. Клинические формы 4. Редкие поражения: - актиномикоз мочеполовой системы – наиболее часто связан с применением внутриматочных
- 74. Микробиологическая диагностика Материал: гной из свищей, пунктаты невскрывшихся очагов размягчения, соскобы с грануляций, мокрота, биопсия тканей.
- 75. Методы микробиологической диагностики 1. Микроскопический – обнаружение друз в материале: - под малым увеличением видны образования
- 76. Методы микробиологической диагностики 2. Микробиологический – - для подавления роста сопутствующей микрофлоры гной или мокроту обрабатывают
- 77. Методы микробиологической диагностики 3. Серодиагностика – РСК (недостаточно чувствительна и мало специфична) – положительна у 80%
- 78. Лечение 1. антибиотики и химиотерапевтические препараты в высоких дозах не мене 4-6 недель! - пенициллин, тетрациклин,
- 80. Скачать презентацию






























































 Дивертикулярная болезнь толстой кишки
Дивертикулярная болезнь толстой кишки Коагулопатии в акушерской практике
Коагулопатии в акушерской практике Пиодермии. Этиология. Классификация. Клиника
Пиодермии. Этиология. Классификация. Клиника Железодефицитная анемия у детей
Железодефицитная анемия у детей Лекция по TORCH-инфекциям
Лекция по TORCH-инфекциям Хронофармакология. Хронобиология и хрономедицина
Хронофармакология. Хронобиология и хрономедицина Прививка от COVID-19: вопросы и ответы
Прививка от COVID-19: вопросы и ответы Проблема сознания и бессознательного в психологии и медицине (Лекция 3)
Проблема сознания и бессознательного в психологии и медицине (Лекция 3) Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы Острый постстрептококковый гломерулонефрит
Острый постстрептококковый гломерулонефрит Медицинская гельминтология. Тип Круглые черви (Nemathelmintes)
Медицинская гельминтология. Тип Круглые черви (Nemathelmintes) Наркотики. Источники, действие, методы исследования
Наркотики. Источники, действие, методы исследования Injury of genitourinary organs
Injury of genitourinary organs Психологические особенности проявления синдрома эмоционального выгорания у сотрудников уголовно-исполнительной системы
Психологические особенности проявления синдрома эмоционального выгорания у сотрудников уголовно-исполнительной системы Хронический бронхит, бронхоэктазы, эмфизема легких, бронхиальная астма, хронический абсцесс
Хронический бронхит, бронхоэктазы, эмфизема легких, бронхиальная астма, хронический абсцесс Принципы проведения вакцинации
Принципы проведения вакцинации Артериальная гипертония. Симптоматические артериальные гипертонии
Артериальная гипертония. Симптоматические артериальные гипертонии Гипертоническая энцефалопатия
Гипертоническая энцефалопатия Микробиология и лабораторная диагностика сибирской язвы
Микробиология и лабораторная диагностика сибирской язвы Психология как наука
Психология как наука Методы нейровизуализации гидроцефалии и микроцефалии
Методы нейровизуализации гидроцефалии и микроцефалии Раны. Классифиация, ПХО, осложнения
Раны. Классифиация, ПХО, осложнения Метод использования виртуальной реальности у детей с синдромом гипермобильности суставов
Метод использования виртуальной реальности у детей с синдромом гипермобильности суставов Врожденные пороки сердца
Врожденные пороки сердца Хромосомные мутации
Хромосомные мутации Выбор оптимальной противовирусной терапии ОРВИ с точки зрения клинической фармакологии и доказательной медицины
Выбор оптимальной противовирусной терапии ОРВИ с точки зрения клинической фармакологии и доказательной медицины Жақ-бет аймағы қабынуының асқынулары. Сепсис, медиастенит, бет веналарының және ми қабығы синустарының тромбофлебиті
Жақ-бет аймағы қабынуының асқынулары. Сепсис, медиастенит, бет веналарының және ми қабығы синустарының тромбофлебиті Математика и здоровье
Математика и здоровье