Содержание
- 2. План: 1. Пиодермии 2. Этиология 3. Эпидемиология 4. Патогенез 5. Классификация 6. Клиническая картина: 6.1 Стафилодермии:
- 3. Пиодермии Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки
- 4. ЭТИОЛОГИЯ: •СТАФИЛОКОККИ ( белый, лимонно-желтый, золотистый, гемолитический) •ТОКСИНЫ: •ФЕРМЕНТЫ: Летальный Гиалуронидаза Некротический Коагулаза Гемолитический Лецитиназа Лейкоцидин
- 5. ЭПИДЕМИОЛОГИЯ: Важными факторами, способствующими возникновению пиодермии, являются массивность инфицирования, вирулентность микробов, наличие входных ворот для инфекции
- 6. Патогенез Пиодермии занимают по частоте 1 место среди кожных заболеваний и возникают при внедрении в кожу
- 7. КЛАССИФИКАЦИЯ: По этиологическому агенту: 1. стафилодермии, 2. стрептодермии, 3. стрептостафилодермии. По течению: 1. острые 2. хронические
- 8. КЛИНИЧЕСКАЯ КАРТИНА: СТАФИЛОДЕРМИИ. Отличительной особенностью стафилодермий является их связь с придатками кожи (волосами, фолликулами, железами). Различают
- 9. Стафилодермии Стафилодермия – группа пиодермий бактериальной этиологии, вызываемых микроорганизмами из группы стафилококка. Симптомы этого состояния и
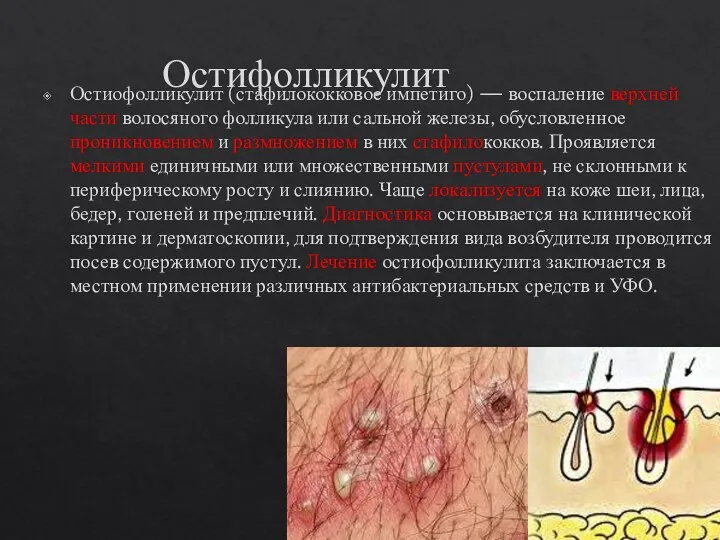
- 10. Остифолликулит Остиофолликулит (стафилококковое импетиго) — воспаление верхней части волосяного фолликула или сальной железы, обусловленное проникновением и
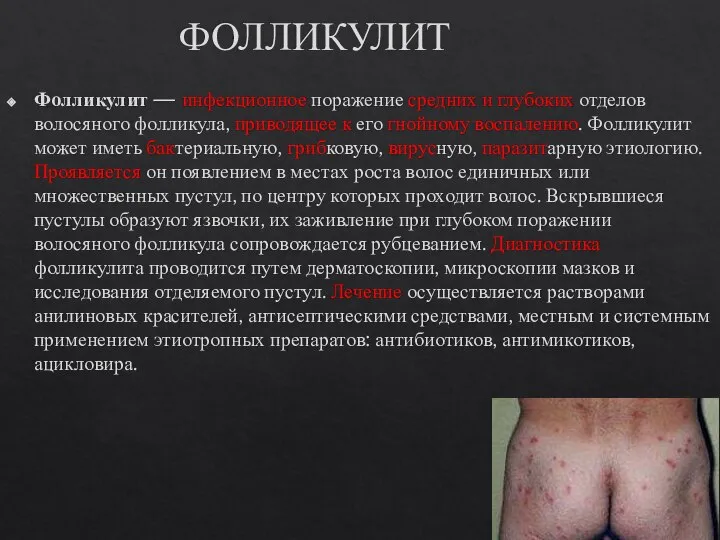
- 11. ФОЛЛИКУЛИТ Фолликулит — инфекционное поражение средних и глубоких отделов волосяного фолликула, приводящее к его гнойному воспалению.
- 12. Фурункул Фурункул — острое гнойное воспаление волосяного фолликула, захватывающее окружающие его мягкие ткани и прилегающую сальную
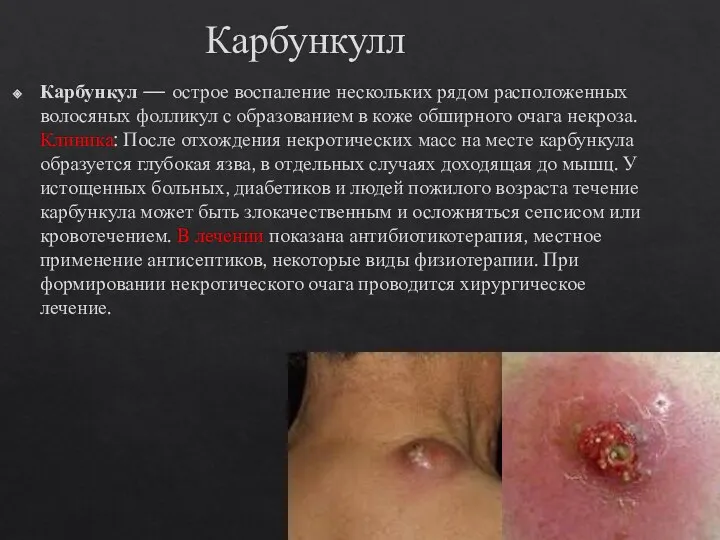
- 13. Карбункулл Карбункул — острое воспаление нескольких рядом расположенных волосяных фолликул с образованием в коже обширного очага
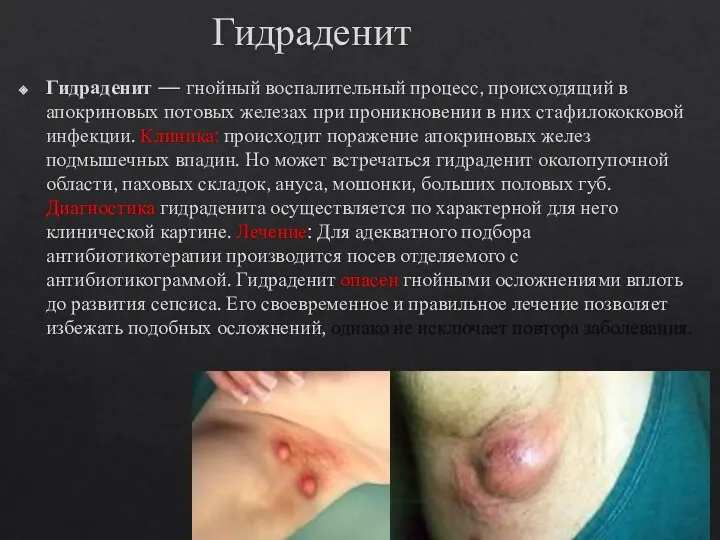
- 14. Гидраденит Гидраденит — гнойный воспалительный процесс, происходящий в апокриновых потовых железах при проникновении в них стафилококковой
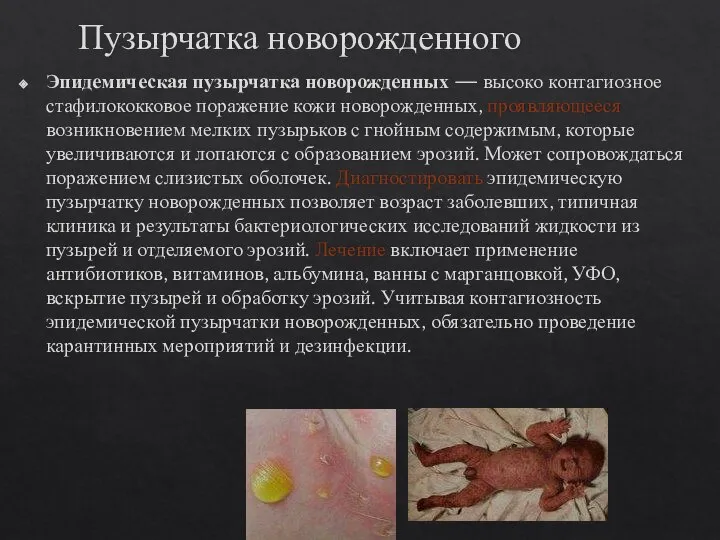
- 15. Пузырчатка новорожденного Эпидемическая пузырчатка новорожденных — высоко контагиозное стафилококковое поражение кожи новорожденных, проявляющееся возникновением мелких пузырьков
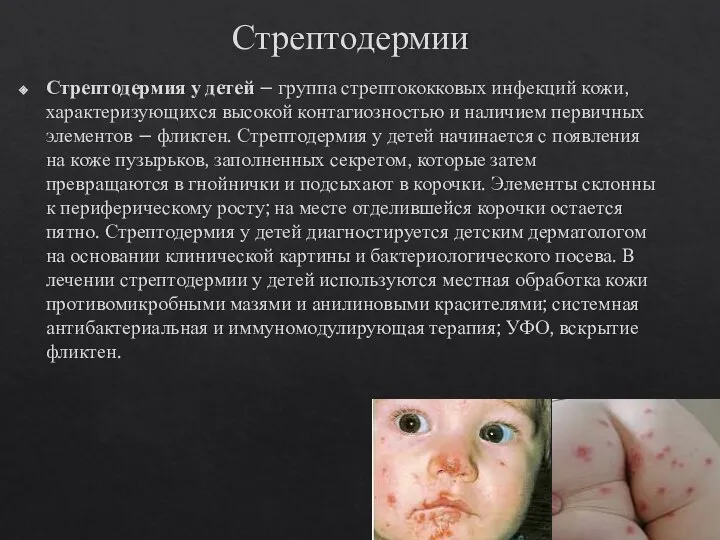
- 16. Стрептодермии Стрептодермия у детей – группа стрептококковых инфекций кожи, характеризующихся высокой контагиозностью и наличием первичных элементов
- 17. Стрептококковое импетиго Стрептококковое импетиго у детей Излюбленной локализацией воспаления у детей является кожа лица, кистей и
- 18. Щелевидное импетиго Щелевидное импетиго у детей Данная форма стрептодермии у детей также носит название заеды или
- 19. Простой лишай Простой лишай у детей Эта форма стрептодермии у детей относится к сухой разновидности стрептококкового
- 20. Стрептококковая опрелость Стрептококковая опрелость у детей При интертригинозной стрептодермии у детей воспалительные элементы располагаются в складках
- 21. Вульгарная эктима Вульгарная эктима у детей Вульгарная эктима у детей относится к глубоким стрептодермиям кожи. В
- 22. Диагностика Диагностика стрептодермии у детей Диагностика стрептодермии у детей относится к компетенции детского дерматолога. Опытный специалист
- 24. Скачать презентацию















 Ожоги
Ожоги Мезенхимальные опухоли
Мезенхимальные опухоли Определение коммуникативных умений и организаторских способностей у тренера по спортивным танцам
Определение коммуникативных умений и организаторских способностей у тренера по спортивным танцам Сухожилия и как с ними бороться
Сухожилия и как с ними бороться Кожные заболевания
Кожные заболевания Әртүрлі маман дәрігерлердің кәсіби өзгерістері
Әртүрлі маман дәрігерлердің кәсіби өзгерістері Вербальные и невербальные коммуникации
Вербальные и невербальные коммуникации Ранения магистральных сосудов. Кровотечения и кровопотери
Ранения магистральных сосудов. Кровотечения и кровопотери Секреты общения
Секреты общения One Page Net Health. Медицинское страхование
One Page Net Health. Медицинское страхование Актиномицеттер. Актиномикоздың қоздырғышы. Патогенезі. Емдеуі
Актиномицеттер. Актиномикоздың қоздырғышы. Патогенезі. Емдеуі Диагностика жұмыстарын ұйымдастыру. Жас ерекшелігіне байланысты қажетті диагностикалау әдісін талдау
Диагностика жұмыстарын ұйымдастыру. Жас ерекшелігіне байланысты қажетті диагностикалау әдісін талдау Внутриутробное замирание плода
Внутриутробное замирание плода Сестринское дело. Базовая подготовка
Сестринское дело. Базовая подготовка Наследственные болезни
Наследственные болезни Индивидуальная психология. Альфред Адлер
Индивидуальная психология. Альфред Адлер Проблема ВИЧ/СПИД в Забайкальском крае
Проблема ВИЧ/СПИД в Забайкальском крае Амбулаторлы хирургия
Амбулаторлы хирургия Образ «будущего» подростков с разной мотивацией достижения
Образ «будущего» подростков с разной мотивацией достижения Диспансеризация беременных женщин
Диспансеризация беременных женщин Девиантное поведение. 8 класс
Девиантное поведение. 8 класс Основы инструментальной диагностики
Основы инструментальной диагностики Бронх демікпесі
Бронх демікпесі Физиотерапевтическое лечение детей со SMA
Физиотерапевтическое лечение детей со SMA Отрочество – особая пора жизни
Отрочество – особая пора жизни Гнойный паротит
Гнойный паротит Реабилитация паркинсонизма
Реабилитация паркинсонизма Карточная игра Кто? Что? Где?
Карточная игра Кто? Что? Где?