Содержание
- 2. Послеродовое кровотечение – кровопотеря более 500 мл после родов через естественные родовые пути и более 1000
- 3. Этиология Раннее послеродовое кровотечение: T (tone) - нарушение сокращения матки - гипо- или атония; T (tissue)
- 4. Позднее послеродовое кровотечение: остатки плацентарной ткани; субинволюция матки; послеродовая инфекция; наследственные дефекты гемостаза.
- 5. Факторы риска развития кровотечений: отягощенный геморрагический анамнез; антенатальное кровотечение; исходные нарушения в системе гемостаза (болезнь Виллебранда,
- 6. Классификация послеродовых кровотечений: По времени возникновения: • раннее (первичное) послеродовое кровотечение – кровотечение, возникшее в течение
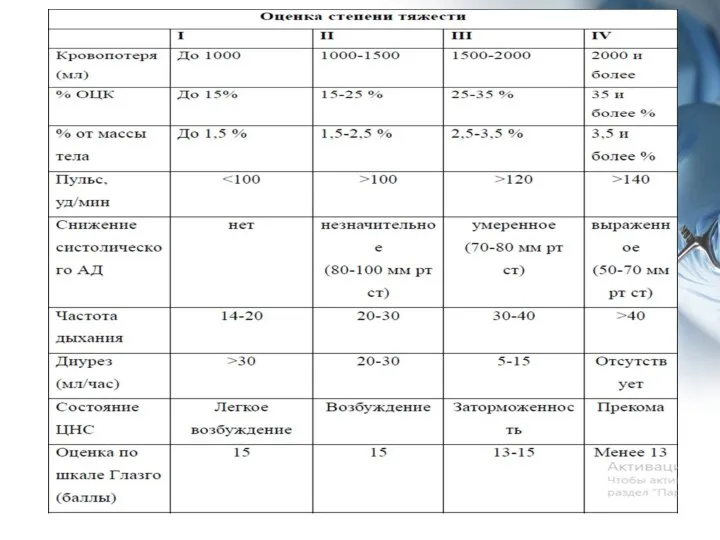
- 7. По объему кровопотери: Физиологическая кровопотеря – до 10% или до 500мл во время родов и до
- 9. Методы определения объема кровопотери: 1. Визуальный: определенная кровопотеря +30% (С); Объем кровопотери = визуально определенная кровопотеря
- 10. Диагностика: Физикальное обследование: оценка статуса пациентки; пальпация матки; осмотр последа и оболочек; осмотр шейки матки, родовых
- 11. Лабораторная диагностика При акушерском кровотечении в экстренном порядке выполняется: определение группы крови, резус-фактора и фенотипа (если
- 12. Инструментальная диагностика Использование ультразвуковой диагностики для обнаружения сгустков в полости матки, остатков плацентарной ткани или визуализации
- 13. Профилактика послеродового кровотечения: Активное ведение III периода родов Установка в/в капельной системы и в/в катетера большого
- 14. Лечение: Первым этапом являются консервативные мероприятия. диагностика кровотечения и установление причины; оповещение; клинико-лабораторное обследование; инфузионная терапия;
- 15. Утеротонические средства, применяемые для лечения послеродового кровотечения
- 16. Манипуляции катетеризация второй вены (катетеры 16G или 14G); катетеризация мочевого пузыря; кислородное обеспечение (кислородная маска или
- 17. Меры остановки кровотечения: Ручное исследование послеродовой матки, удаление остатков плацентарной ткани и сгустков(однократно); Наружно-внутренний массаж; Ушивание
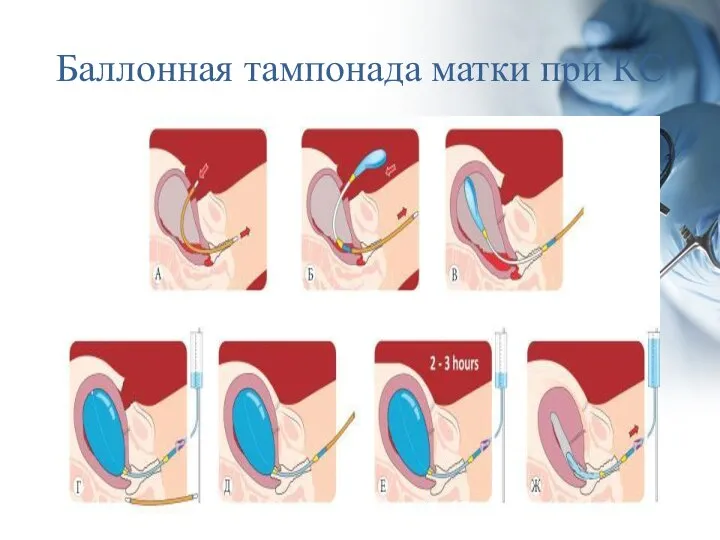
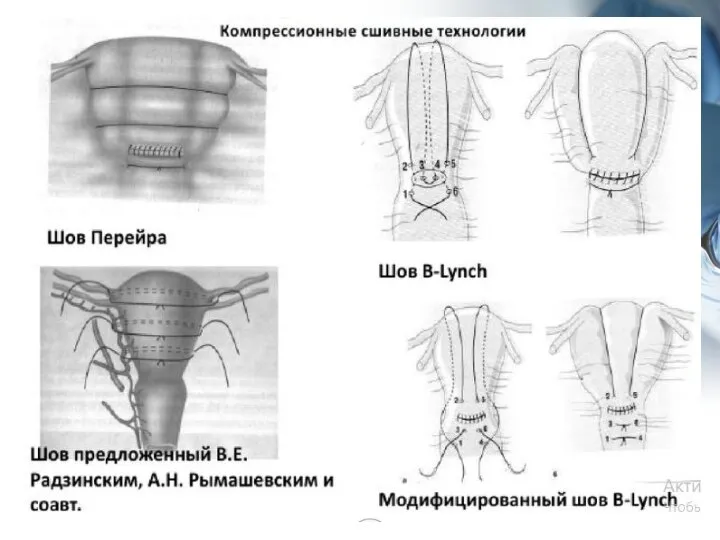
- 18. Второй этап: +/- управляемая баллонная тампонада матки +/- компрессионные швы по В-Lynch (во время кесарева сечения)
- 19. Баллонная тампонада матки при КС
- 21. Третьим этапом остановки послеродового кровотечения является - хирургический Его целью является обеспечение окончательной остановки кровотечения хирургическими
- 22. Объем оперативного лечения определяется клинической ситуацией, профессиональным уровнем врача и технической оснащенностью учреждения и в типичной
- 24. Скачать презентацию


















 Эндокринологическая аллея. Остановка Исторический музей
Эндокринологическая аллея. Остановка Исторический музей Репродуктивное здоровье – составляющая здоровья человека и общества
Репродуктивное здоровье – составляющая здоровья человека и общества Здоровый образ жизни – залог успешности специалиста
Здоровый образ жизни – залог успешности специалиста Педиатрия. Карточкалары
Педиатрия. Карточкалары Запальні захворювання органів малого тазу
Запальні захворювання органів малого тазу Туберкулез. Сепсис. Мерез
Туберкулез. Сепсис. Мерез Здоровая земля, здоровые растения и люди
Здоровая земля, здоровые растения и люди Ұрықтың туа біткен патологиясының алдын алу және ерте диагностикасы
Ұрықтың туа біткен патологиясының алдын алу және ерте диагностикасы Hendlings un zīdaiņa prasmes
Hendlings un zīdaiņa prasmes Усадка в стоматології
Усадка в стоматології Туа біткен жүрек ақаулары
Туа біткен жүрек ақаулары Организация ухода за больными кардиологического профиля
Организация ухода за больными кардиологического профиля Патофизиология нервной системы
Патофизиология нервной системы Солнце, воздух и вода. Закаливание
Солнце, воздух и вода. Закаливание Роль общения в развитии личности
Роль общения в развитии личности Геморрагические лихорадки
Геморрагические лихорадки Болезнь Фабри-Андерсона: клиническая картина, диагностика, клинические наблюдения
Болезнь Фабри-Андерсона: клиническая картина, диагностика, клинические наблюдения Угрожающие тромбозы у детей
Угрожающие тромбозы у детей Влияние эмоционального стресса на здоровье полости рта
Влияние эмоционального стресса на здоровье полости рта Криза 3-х років
Криза 3-х років Ұршық буынының және санның зақымдалуы
Ұршық буынының және санның зақымдалуы Антибиотики. Классификация антибиотиков
Антибиотики. Классификация антибиотиков 3 период родов
3 период родов Передача возбуждения в холинергических синапсах
Передача возбуждения в холинергических синапсах Клинический случай острого респираторного заболевания у ребенка с некетотической гиперглицинемией
Клинический случай острого респираторного заболевания у ребенка с некетотической гиперглицинемией Клинические рекомендации по диагностике, профилактике и лечению тромбоза у детей и подростков
Клинические рекомендации по диагностике, профилактике и лечению тромбоза у детей и подростков Причины травматизма в школьном возрасте и пути их предотвращения
Причины травматизма в школьном возрасте и пути их предотвращения Понятие, признаки и виды вспомогательных репродуктивных технологий. Нормативно-правовое регулирование
Понятие, признаки и виды вспомогательных репродуктивных технологий. Нормативно-правовое регулирование