Слайд 14

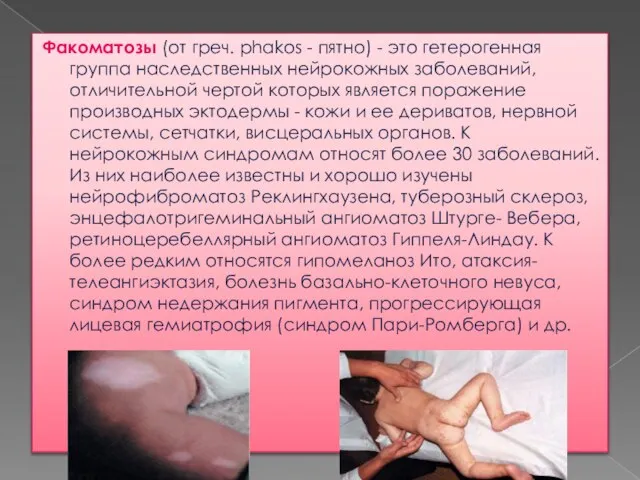
Симптомы
Шаткая походка.
Частые падения.
Неловкость движений в руках и ногах.
Речь растянутая, медленная, может
быть нечленораздельной.
Непроизвольные движения в руках и ногах.
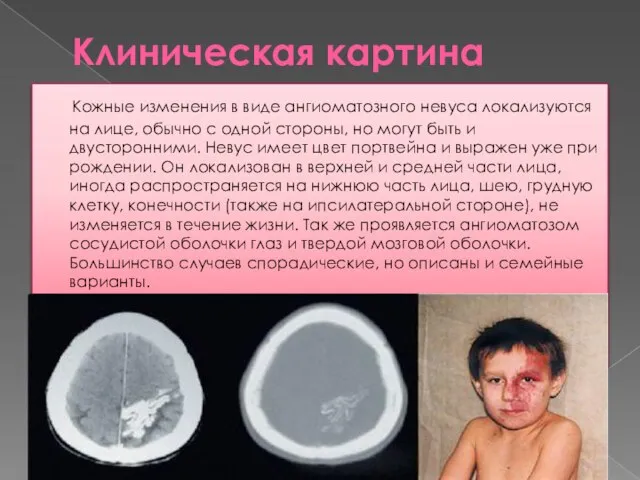
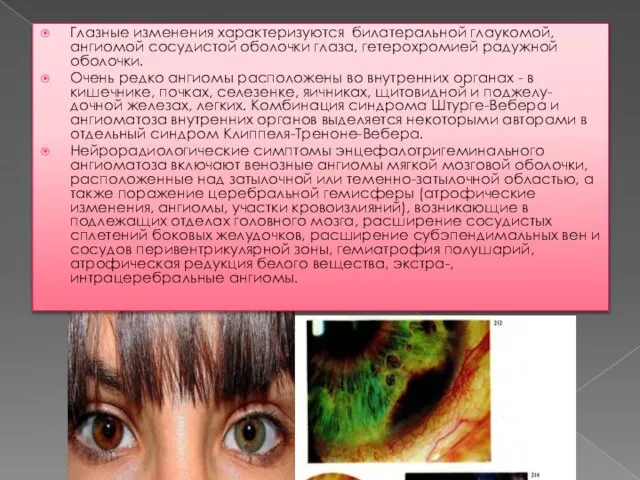
Телеангиоэктазии на коже (расширения кожных капилляров, которые выглядят как темно-красная сеточка, иногда в виде “ паучков”): появляются обычно на 3-6 году жизни, располагаются на склере (белки глазных яблок) и конъюнктиве (слизистая век), веках, ушных раковинах, на носу, реже на наружных поверхностях кожи рук и ног.
Носовые кровотечения.
Ранние признаки старения кожи: появление седины, образование морщин, “ утомленное”, “ старческое” выражение лица.
Склонность к частым инфекционным заболеваниям: частые ОРВИ (острые респираторные вирусные инфекции), пневмонии (воспаление легких), имеющие затяжное течение, плохо поддающиеся лечению.
Недоразвитие небных миндалин (уменьшение в размерах или полное их отсутствие), лимфатических узлов, селезенки.
Отсутствие или недоразвитие вилочковой железы (тимуса).
Лимфоузлы не увеличиваются при инфекционных заболеваниях.
Склонность к возникновению опухолей: яичников, желудка, кожи.
Участки гиперпигментации (темные пятна около 1 см в диаметре) на коже.












 Сердечно-легочная и церебральная реанимация
Сердечно-легочная и церебральная реанимация Иммуноглобулины. Антитела
Иммуноглобулины. Антитела Темперамент. Свойства темперамента
Темперамент. Свойства темперамента Патофизиология почек
Патофизиология почек Медикаментозные и токсические нарушения развития твердых тканей зуба
Медикаментозные и токсические нарушения развития твердых тканей зуба Жүйке жүйесінің патофизиологиясы
Жүйке жүйесінің патофизиологиясы Особенности хирургии новорожденных
Особенности хирургии новорожденных Жыныстық жолмен берілетін инфекциялардын алдын алуда контрацептивтердін тиімділігі мен қант диабеті арасындағы байланыс
Жыныстық жолмен берілетін инфекциялардын алдын алуда контрацептивтердін тиімділігі мен қант диабеті арасындағы байланыс Закрытая травма сердца. Классификация. Диагностика. Клиника
Закрытая травма сердца. Классификация. Диагностика. Клиника Дарынды балалармен жұмыс
Дарынды балалармен жұмыс Доброякісні пухлини ж.с.о. Фонові та передракові захворювання ж.с.о
Доброякісні пухлини ж.с.о. Фонові та передракові захворювання ж.с.о Риновирусы: ОРЗ, Грипп (испанский грипп)
Риновирусы: ОРЗ, Грипп (испанский грипп) Symptoms of respiratory diseases. Симптомы при заболеваниях органов дыхания
Symptoms of respiratory diseases. Симптомы при заболеваниях органов дыхания Медицина мен денсаулық сақтаудағы дисперсиялық анализ. Дисперсиялық анализдің негізгі ұғымдары мен əдістемесі
Медицина мен денсаулық сақтаудағы дисперсиялық анализ. Дисперсиялық анализдің негізгі ұғымдары мен əдістемесі Алкогольная кардиомиопатия
Алкогольная кардиомиопатия Влияние раннего контакта кожа к коже на скорость выработки материнского молока
Влияние раннего контакта кожа к коже на скорость выработки материнского молока Гипертоническая болезнь
Гипертоническая болезнь Инфекционная заболеваемость людей и защита населения
Инфекционная заболеваемость людей и защита населения лекция БСЛР 2020
лекция БСЛР 2020 Болезни челюстных костей
Болезни челюстных костей Поведенческие особенности и социализация в младенчестве
Поведенческие особенности и социализация в младенчестве Анатомическое и гистологическое строение зуба
Анатомическое и гистологическое строение зуба Внутрибольничная инфекция
Внутрибольничная инфекция Возможности МРТ-визуализации в диагностике послеоперационных осложнений после пластики передней крестообразной связки
Возможности МРТ-визуализации в диагностике послеоперационных осложнений после пластики передней крестообразной связки От возрастных особенностей иммунной системы к иммунопатологии. Принципы иммунотерапии
От возрастных особенностей иммунной системы к иммунопатологии. Принципы иммунотерапии Физиологическая роль основных пищевых веществ в структуре питани
Физиологическая роль основных пищевых веществ в структуре питани Болезни сердца
Болезни сердца Черепно-мозговая травма
Черепно-мозговая травма