Содержание
- 3. Соня Хени, олимпийская чемпионка по фигурному катанию
- 4. Алан Шепард, космонавт
- 5. Александр Гомельский, патриарх отечественного баскетбола
- 6. Федор Шаляпин, оперный певец
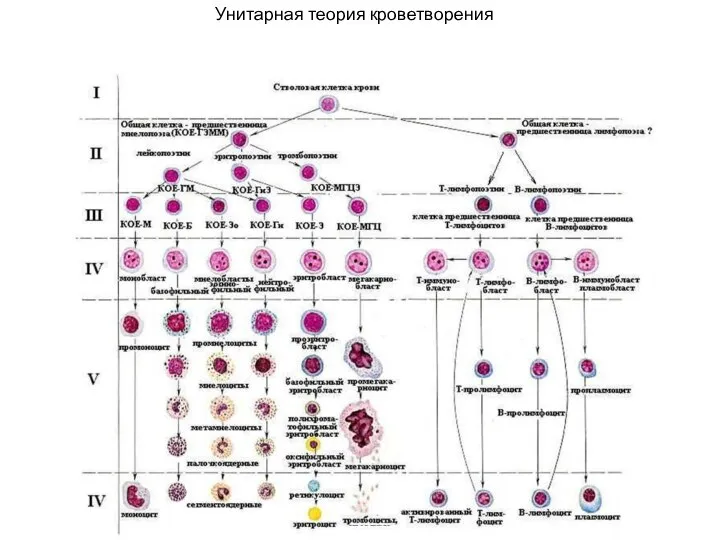
- 7. Унитарная теория кроветворения
- 8. Основные CD-маркеры лимфоцитов
- 9. Лейкоз – опухоль кроветворной системы, первично поражающая клетки костного мозга.
- 10. Острые лейкозы – всегда БЛАСТНЫЕ
- 11. Классификации FAB-классификация острых нелимфобластных лейкозов М0 — острый миелобластный лейкоз с минимальной миелоидной дифференцировкой М1 —
- 12. FAB-классификация острых лимфобластных лейкозов
- 13. Для острого миелолейкоза характерен лейкемический провал - отсутствие промежуточных стадий при значительном или умеренном числе бластных
- 14. Иммунологическая классификация лимфолейкозов Пре-пре-острый лимфобластный лейкоз Пре-В-острый лимфобластный лейкоз В-острый лимфобластный лейкоз Т-острый лимфобластный лейкоз
- 15. Классификация лейкозов по наличию бластных клеток в периферической крови и по общему числу лейкоцитов: Лейкемические –
- 16. В части случаев при острых лимфолейкозах выявляется филадельфийская хромосома
- 17. Основные клинические синдромы при острых лейкозах Синдром лейкемической пролиферации (гепатоспленомегалия, лейкозные инфильтраты в коже и внутренних
- 18. Основные причины смерти при острых лейкозах Присоединение вторичной инфекции Геморрагический синдром (кровоизлияния в жизненно важные органы)
- 23. Хронические лейкозы – всегда ЦИТАРНЫЕ
- 24. Классификация хронических лейкозов (ВОЗ, 1996): Миелоидные формы. Хронический миелолейкоз. Истинная полицитемия (эритремия). Идиопатический миелофиброз. Лимфоидные формы.
- 25. Для хронического миелолейкоза характерно наличие транслокации t(9;22) bcr-abl – филадельфийская хромосома.
- 27. Для хронического миелолейкоза характерно проградиентное течение с 3 стадиями: Хроническая Акселерации Бластного криза
- 28. Классификация хронических лимфолейкозов (А.И.Воробьев, 1999): По клеточному субстрату: В-клеточный вариант Т-клеточный вариант По клиническому течению: Доброкачественная
- 30. Основные причины смерти при хронических лейкозах Присоединение вторичной инфекции Геморрагический синдром (кровоизлияния в жизненно важные органы)
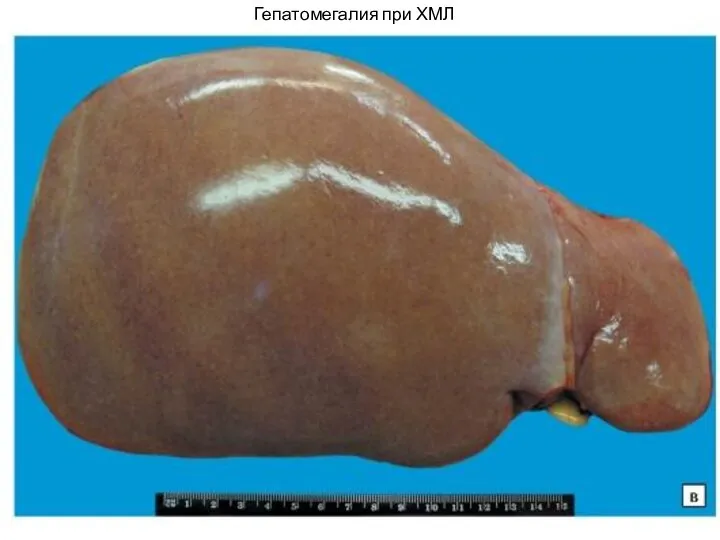
- 31. Гепатомегалия при ХМЛ
- 32. Множественные инфаркты в селезенке
- 35. Брыжеечные лимфоузлы при ХЛЛ
- 36. Брыжеечные лимфоузлы при ХЛЛ
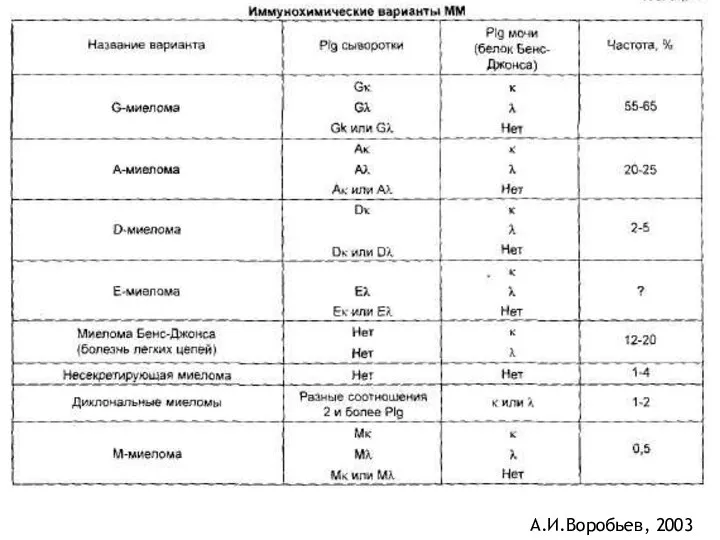
- 40. Множественная миелома Парапротеинемический лейкоз Опухоль из плазматических клеток Характеризуется продукцией легких цепей антител (парапротеин, белок Бенс-Джонса)
- 41. Клинико-морфологические формы миеломной болезни (Воробьев, 2003) • диффузно-очаговая - около 60%, • диффузная - 24%, •
- 42. Типы множественной миеломы в зависимости от зрелости клеток Плазмоцитарная Проплазмоцитарная Плазмобластная
- 43. А.И.Воробьев, 2003
- 45. Поражение органов при множественной миеломе Кровь: нормохромная анемия, нейтрофилез, редко панцитопения (обусловлено поражением костного мозга), повышенная
- 46. Поражение органов при множественной миеломе Висцеральные поражения Гепато- и спленомегалия Поражение почек – миеломная нефропатия. Отложения
- 47. Висцеральные поражения АL-амилоидоз (основной компонент – моноклональные L-цепи Ig, расположение – периколлагеновое: адвентиция сосудов, мышцы (язык,
- 48. Клиническая диагностика 1. Плазмоклеточная инфильтрация костного мозга (плазмоцитов более 10 %). 2. Моноклональная lg-патия (сывороточный М-
- 49. Основные причины смерти Хроническая почечная недостаточность (в результате отложения белка Бенс-Джонса) Иммунодефицит, как следствие, инфекционные осложнения
- 57. «Порфировая» селезенка
- 58. Лимфомы Опухоли лимфоидной ткани, характеризующиеся первичным поражением периферических органов иммунной системы (лимфатические узлы)
- 62. Международная классификация новообразований лимфоидной ткани (R.E.A.L.) I. В — клеточные опухоли IА. Опухоли из предшественников В-клеток
- 63. Международная классификация новообразований лимфоидной ткани (R.E.A.L.) II. Опухоли из Т-клеток и естественных киллеров (ЕК) II.А. Опухоль
- 64. Международная классификация новообразований лимфоидной ткани (R.E.A.L.) III. Болезнь Ходжкина 1. Лимфоидное преобладание (преобладание лимфоидной ткани) 2.
- 65. Лимфома Ходжкина. Клинические стадии Поражение 1 группы лимфоузлов Поражение нескольких групп лимфоузлов по одну сторону от
- 67. Лимфома Ходжкина. Клетки Рида-Штернберга Характеристики: Бывают одноядерными, двуядерными и многоядерными Ядра большие, овоидной формы, с умеренным
- 68. Лимфома Ходжкина. Лимфоидное преобладание Характеристики: В лимфоузлах выраженная гиперплазия эритроцитов с небольшой примесью гистиоцитарных клеток Немногочисленные
- 69. Лимфома Ходжкина. Нодулярный склероз Характеристики: В лимфоузлах разрастание соединительной ткани в виде тяжей, поэтому ткань узла
- 70. Лимфома Ходжкина. Смешанно-клеточный вариант Характеристики: В ткани лимфоузла очаги некроза и участки склероза Большие скопления эозинофилов,
- 71. Лимфома Ходжкина. Лимфоидное истощение Характеристики: Основная часть лимфоузла замещена соединительной тканью Лимфоциты, гистиоциты, нейтрофилы, эозинофилы –
- 76. Скачать презентацию






































































 Витамин С в медицине
Витамин С в медицине Особо опасные инфекции (карантинные, конвенционные). Холера. Чума. Геморрагические лихорадки
Особо опасные инфекции (карантинные, конвенционные). Холера. Чума. Геморрагические лихорадки Сахарный диабет
Сахарный диабет Презентация Пропорции
Презентация Пропорции Збереження лікарської таємниці та інформування пацієнта
Збереження лікарської таємниці та інформування пацієнта Местные анестетики
Местные анестетики Памятки covid-19
Памятки covid-19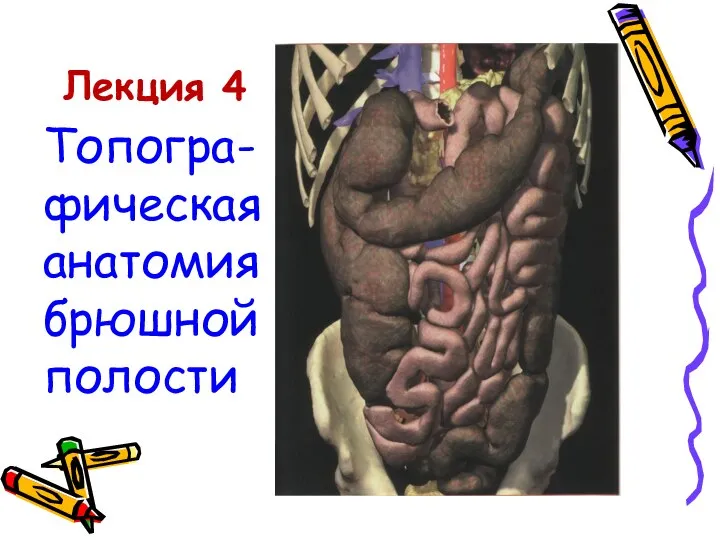 Топографическая анатомия брюшной полости
Топографическая анатомия брюшной полости Вентилятора - ассоциированная пневмония: диагностика, профилактика, лечение (cовременное состояние вопроса)
Вентилятора - ассоциированная пневмония: диагностика, профилактика, лечение (cовременное состояние вопроса) Пациенттің клиникалық жағдайы: Гепатит А
Пациенттің клиникалық жағдайы: Гепатит А Дослідження особливостей діагностики, клінічного перебігу та лікування пієлонефриту
Дослідження особливостей діагностики, клінічного перебігу та лікування пієлонефриту Қазіргі заманауи рентген аппараттары
Қазіргі заманауи рентген аппараттары Тотальная внутривенная анестезия
Тотальная внутривенная анестезия Жалпы ішкі және сыртқы мықын артериялары. Тақым артериясы. Сирақ және аяқ басы артериялары
Жалпы ішкі және сыртқы мықын артериялары. Тақым артериясы. Сирақ және аяқ басы артериялары Инфекционные заболевания, их классификация и профилактика
Инфекционные заболевания, их классификация и профилактика Благотворительный фонд помощи хосписам Вера
Благотворительный фонд помощи хосписам Вера Физиологиялық әрекеттермен байланысты мінез-құлық бұзылулары
Физиологиялық әрекеттермен байланысты мінез-құлық бұзылулары Введение в венерологию. Современная эпидемиология венерических болезней. Общее течение сифилиса
Введение в венерологию. Современная эпидемиология венерических болезней. Общее течение сифилиса Ребенок с диагнозом аутизм: что должен знать педагог
Ребенок с диагнозом аутизм: что должен знать педагог Пылевые болезни легких. Пневмокониозы, пылевой бронхит, бронхиальная астма профессионального генеза
Пылевые болезни легких. Пневмокониозы, пылевой бронхит, бронхиальная астма профессионального генеза Эбола геморрагиялық қызбасы
Эбола геморрагиялық қызбасы Антиаритмические препараты
Антиаритмические препараты Наджелудочковые тахикардии
Наджелудочковые тахикардии Психологический климат семьи и виды совместимости
Психологический климат семьи и виды совместимости Психотехнологии формирования различных навыков: общее представление и анализ с позиций различных подходов
Психотехнологии формирования различных навыков: общее представление и анализ с позиций различных подходов Щитовидная железа
Щитовидная железа Правильная осанка – основа здоровья!
Правильная осанка – основа здоровья!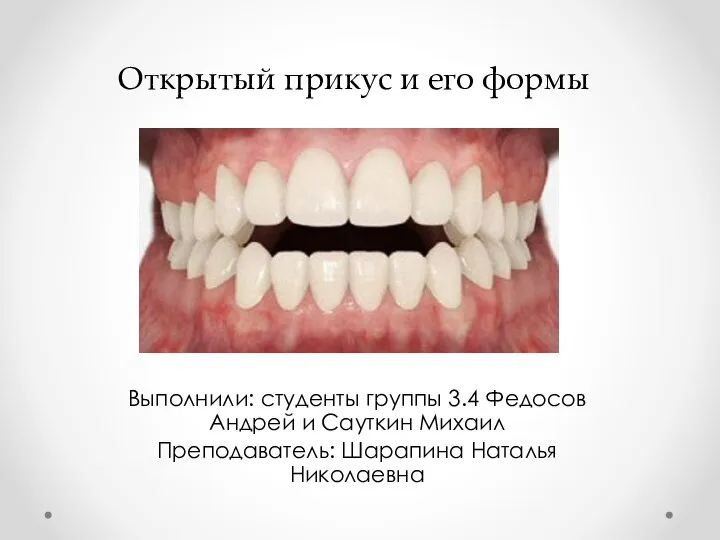 Открытый прикус и его формы
Открытый прикус и его формы