Содержание
- 2. ПРОБЛЕМЫ ТЕРМИНОЛОГИИ С 2002 года ВОЗ предложено не употреблять в практике термины: - «дистресс плода» как
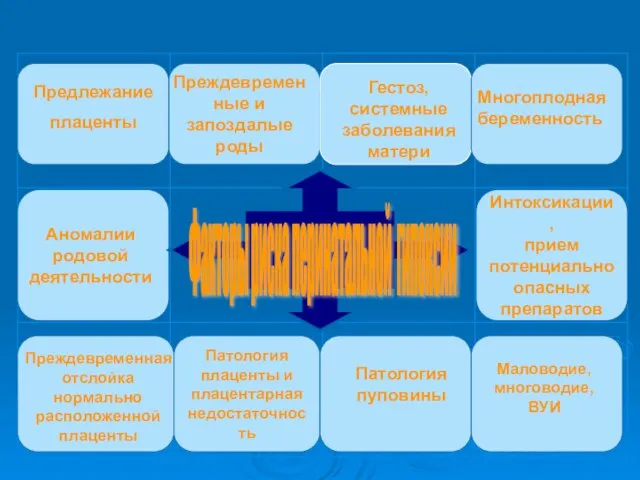
- 3. Патология плаценты и плацентарная недостаточность Интоксикации, прием потенциально опасных препаратов Предлежание плаценты Преждевременные и запоздалые роды
- 4. ГИПОКСИЯ ПЛОДА Гипоксическая гипоксия – когда насыщение гемоглобина кислородом ниже нормального уровня; Циркуляторная гипоксия – когда
- 5. ГИПОКСИЯ ИШЕМИЯ Очаги некроза в коре, зрительном бугре, мозжечке, полосатом теле
- 6. Стадии морфологических изменений в головном мозге при гипоксии I стадия – отечно-геморрагическая; II стадия – анцефальный
- 7. Диагностика угрожающих состояний плода необходима для своевременного вмешательства во время беременности и родов с целью улучшения
- 8. ЭТАПЫ КОМПЕНСАТОРНО-ПРИСПОСОБИТЕЛЬНЫХ РЕАКЦИЙ У ПЛОДА ПРИ ГИПОКСИИ 1-й этап (механизмы направленные на перераспределение крови на снабжение
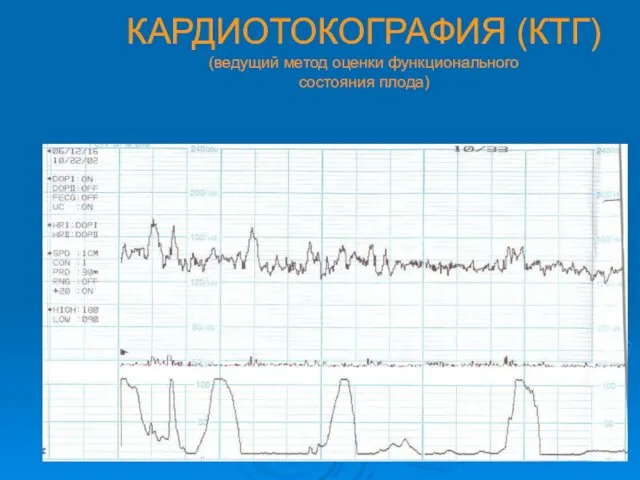
- 9. КАРДИОТОКОГРАФИЯ (КТГ) (ведущий метод оценки функционального состояния плода)
- 10. ОЦЕНКА КАРДИОТОКОГРАМ В АНТЕНАТАЛЬНОМ ПЕРИОДЕ 1. Нормальная КТГ: -- базальный ритм не менее 110-150 уд/мин; --
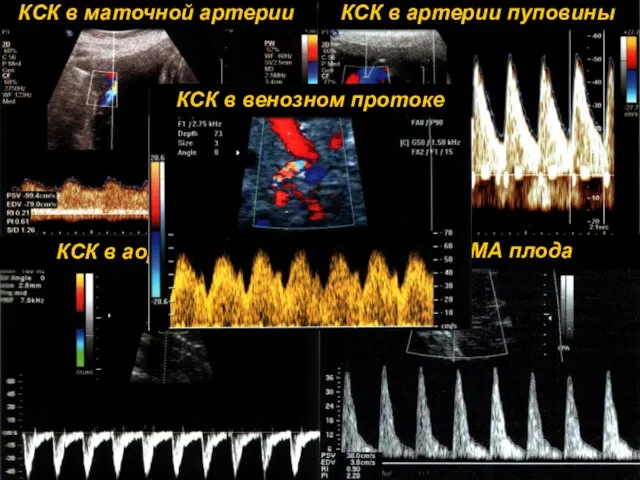
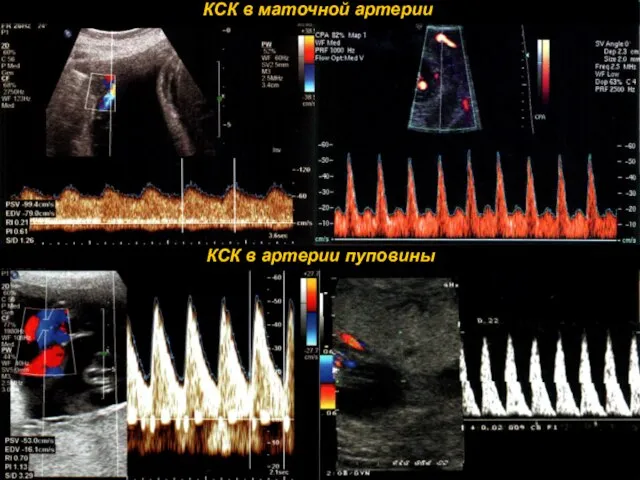
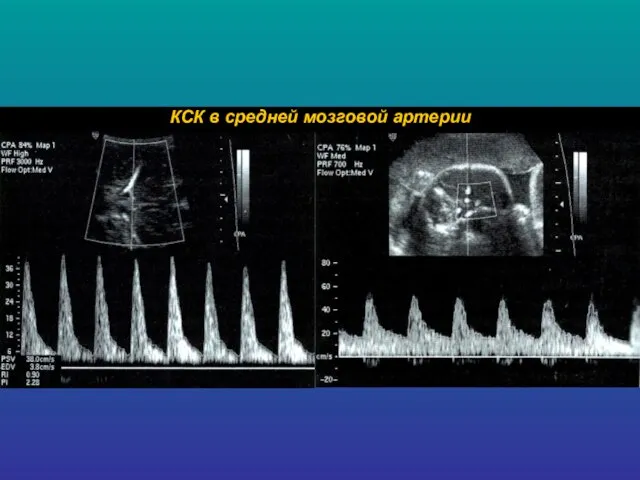
- 11. Допплерография – метод, позволяющий диагностировать даже самые незначительные отклонения маточно-плацентарно-плодового кровотока
- 13. Классификация степеней тяжести нарушений маточно-плацентарно-плодового кровотока I степень: А. Нарушение КСК в маточных артериях при нормальных
- 14. КСК в артерии пуповины
- 15. Показания для проведения допплеровского исследования кровотока Заболевания беременной: - гестоз - гипертоническая болезнь - заболевания почек
- 16. Плацентарная недостаточность является одной из основных причин перинатальной заболе-ваемости и смертности В патогенезе плацентарной недостаточности ведущую
- 17. У пациенток группы высокого перинатального риска при нормальных показателях кровотока в артерии пуповины в III триместре
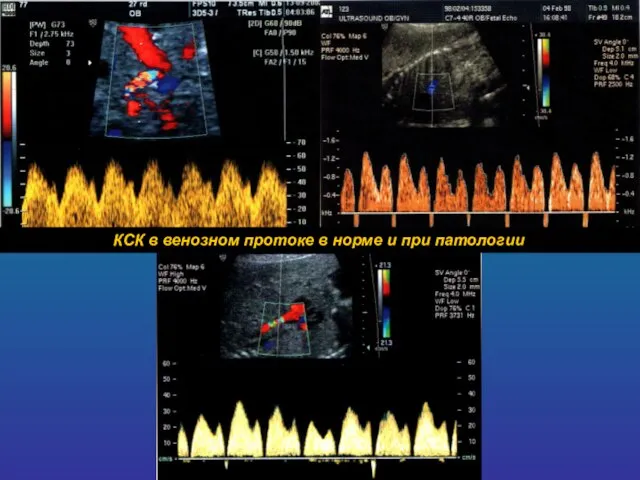
- 20. КСК в венозном протоке в норме и при патологии
- 21. Биофизический профиль плода (БПП)
- 22. Биофизический профиль плода (БПП)
- 23. Интранатальные факторы риска гипоксии плода Маловодие; Примесь мекония; Продолжительность родов более 8 часов; Эпидуральная анестезия; Стимуляция,
- 24. ПРИЧИНЫ ОСТРОЙ ГИПОКСИИ ПЛОДА Неадекватная перфузия крови к плоду из материнской части плаценты (низкое давление у
- 25. Методы наблюдения за состоянием плода в родах Периодическая аускультация сердцебиения плода; КТГ (непрямая);
- 26. Периодическая аускультация сердцебиения плода Акушерка родильного блока, принцип «один-на-один», отметка в истории родов; Объективный показатель аускультации
- 27. Аускультативные критерии «дистресса плода» Средняя частота сердечных сокращений выше 160 (исключить гипертермию у матери и действие
- 28. Показания для продолжительной или непрерывной КТГ во время родов Со стороны матери: Роды с рубцом на
- 29. Показания для продолжительной или непрерывной КТГ во время родов Со стороны плода: ВЗРП; Недоношенность ( Маловодие;
- 31. Кардиотокографические признаки гипоксии плода † Повторные выраженные вариабельные децелерации (уменьшение ЧСС менее 80 ударов в минуту
- 32. Возможные способы улучшения маточно-плацентарного кровотока во время родов Изменение позиции роженицы (единственный метод с доказанной эффективностью);
- 33. Эффективность использования лекарственных средств не доказана;
- 34. Акушерская тактика при появлении изменений на КТГ Установить возможную причину; Попытаться устранить причину, улучшить маточно-плацентарный кровоток,
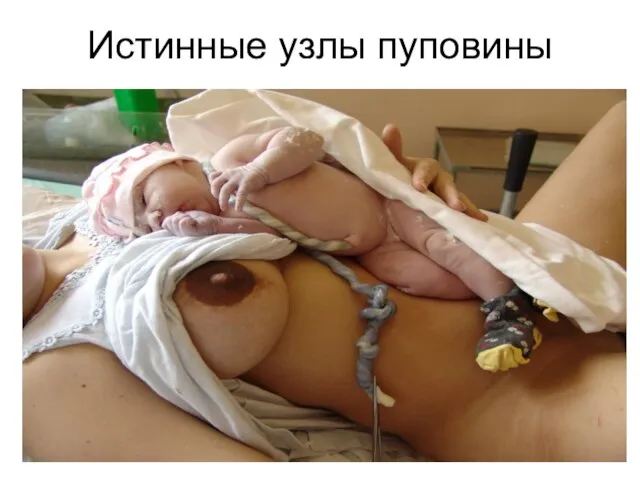
- 35. Истинные узлы пуповины
- 37. Скачать презентацию



























 Психиатрия мен наркологиядағы экспертиза
Психиатрия мен наркологиядағы экспертиза Наборы хирургических инструментов
Наборы хирургических инструментов Правила организации хранения товаров аптечного ассортимента. Требования к помещениям хранения товаров аптечного ассортимента
Правила организации хранения товаров аптечного ассортимента. Требования к помещениям хранения товаров аптечного ассортимента Медицина в Канаде
Медицина в Канаде Психогеометрия
Психогеометрия Итоги работы КГБУЗ Манская районная больница 2016-2018 год
Итоги работы КГБУЗ Манская районная больница 2016-2018 год Гнойные заболевания лимфатических сосудов и узлов
Гнойные заболевания лимфатических сосудов и узлов Презентация 1
Презентация 1 Инфекциялық процестің сипаттамасы. Бактериялардың патогендігі және токсигендігі. Вирустардың жұққыштығы
Инфекциялық процестің сипаттамасы. Бактериялардың патогендігі және токсигендігі. Вирустардың жұққыштығы ПМС. Дисменорея
ПМС. Дисменорея Медико-санитарное обеспечение при ликвидации последствий эпидемий
Медико-санитарное обеспечение при ликвидации последствий эпидемий Создание условий для успешной социализации личности ребенка в условиях УДОД (из опыта работы МБОУ ДОД «Дом детского творчества»)
Создание условий для успешной социализации личности ребенка в условиях УДОД (из опыта работы МБОУ ДОД «Дом детского творчества») Введение в патоморфологию. Методы патологоанатомической диагностики
Введение в патоморфологию. Методы патологоанатомической диагностики Преимущество грудного вскармливания
Преимущество грудного вскармливания Воспаление
Воспаление Медицинская пиявка (Hirudo medicinalis)
Медицинская пиявка (Hirudo medicinalis) Мышечная система человека
Мышечная система человека Логопедические зонды в работе логопеда
Логопедические зонды в работе логопеда Опасные насекомые
Опасные насекомые Заболевания, передающиеся половым путём
Заболевания, передающиеся половым путём Вредные привычки и их профилактика
Вредные привычки и их профилактика Травмы зубов у детей
Травмы зубов у детей Коучинг— метод консалтинга и тренинга
Коучинг— метод консалтинга и тренинга Сестринский уход за пациентами со стенокардией
Сестринский уход за пациентами со стенокардией Почему малыш болеет?
Почему малыш болеет? Врожденные пороки развития бронхолегочной системы. Синдром Вильямса-Кемпбелла
Врожденные пороки развития бронхолегочной системы. Синдром Вильямса-Кемпбелла Влияние курения на функцию органов дыхания и их строение
Влияние курения на функцию органов дыхания и их строение Хирургическая инфекция
Хирургическая инфекция