Содержание
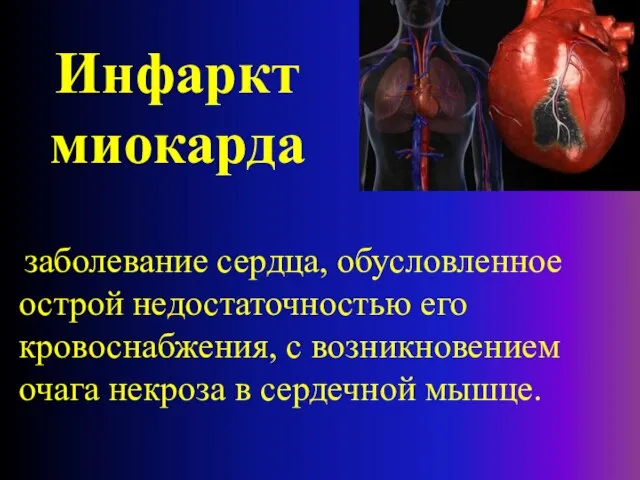
- 2. Инфаркт миокарда - заболевание сердца, обусловленное острой недостаточностью его кровоснабжения, с возникновением очага некроза в сердечной
- 3. Развитие инфаркта миокарда 1 период – прединфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько
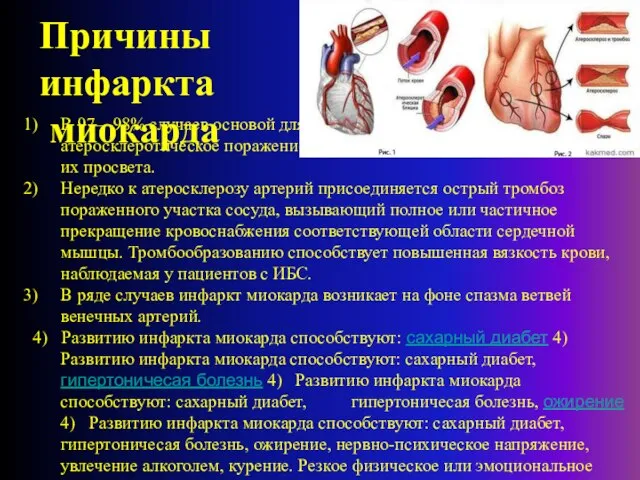
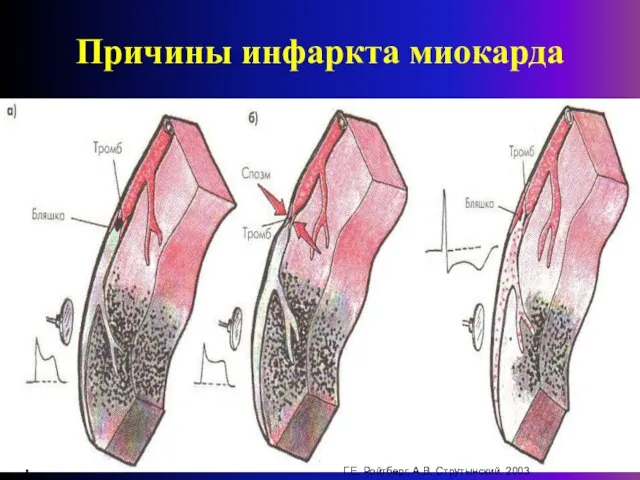
- 4. Причины инфаркта миокарда В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий,
- 5. Причины инфаркта миокарда Г.Е. Ройтберг, А.В. Струтынский. 2003
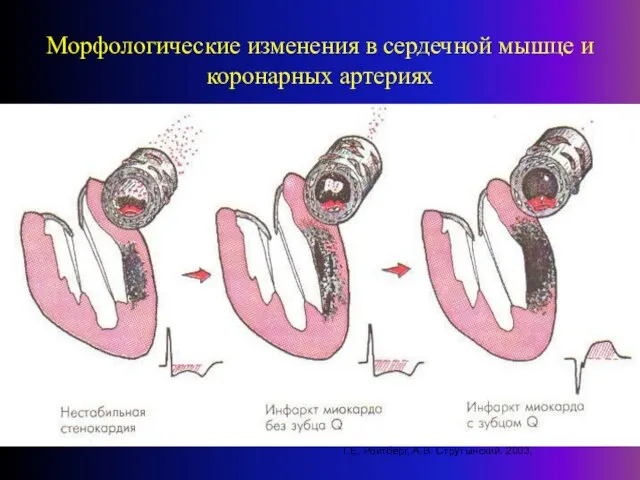
- 6. Морфологические изменения в сердечной мышце и коронарных артериях Г.Е. Ройтберг, А.В. Струтынский. 2003.
- 7. Классификация инфаркта миокарда соответствии с размерами крупноочаговый 30% мелкоочаговый 20% от глубины некротического поражения трансмуральный -
- 8. Классификация инфаркта миокарда По изменениям, фиксируемым на ЭКГ «Q-инфаркт» - с формированием патологического зубца Q, иногда
- 9. Классификация инфаркта миокарда По развитию осложнений осложненный неосложненный По наличию и локализации болевого синдрома 1. типичную
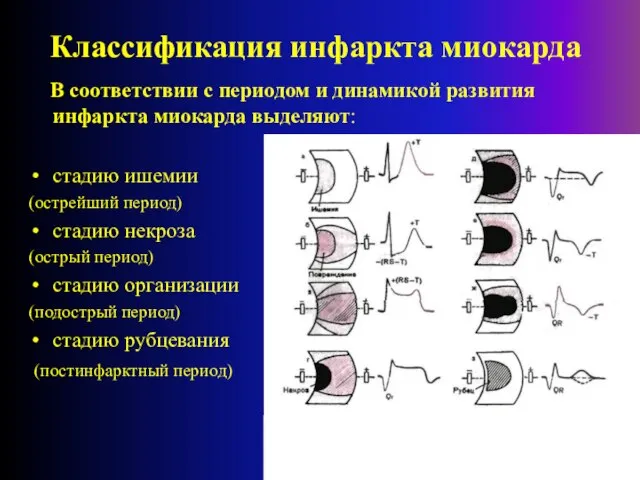
- 10. Классификация инфаркта миокарда В соответствии с периодом и динамикой развития инфаркта миокарда выделяют: стадию ишемии (острейший
- 11. Клиническая картина Предынфарктный (продромальный) период Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же
- 12. Клиническая картина Острейший период Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей
- 13. Клиническая картина Острый период В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей
- 14. Клиническая картина Постинфарктный период В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без
- 15. Клиническая картина Атипичные формы инфаркта миокарда Атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах
- 16. Осложнения инфаркта миокарда Нарушения сердечного ритма (пароксизмальная тахикардия, экстрасистолия, мерцательная аритмия). Такая ситуация, как появление мерцания
- 17. Осложнения инфаркта миокарда Тампонада сердца может произойти при разрыве сердечной мышцы в зоне инфаркта и прорыве
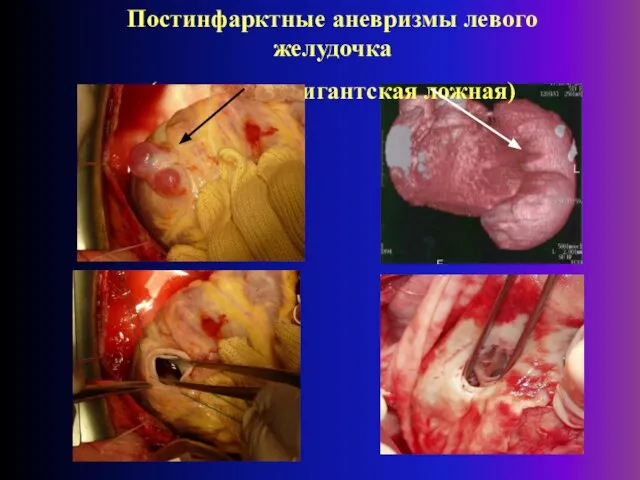
- 18. Постинфарктные аневризмы левого желудочка (истинная и гигантская ложная)
- 19. Диагностика инфаркта В диагностике инфаркта имеют значение данные анамнеза (обстоятельства течения заболевания и предшествующей жизни, выясняемые
- 20. Лабораторные методы Клиника крови. Лейкоцитоз (увеличение количества лейкоцитов), повышение СОЭ. Биохимия крови. Повышение активности ферментов: АлТ,
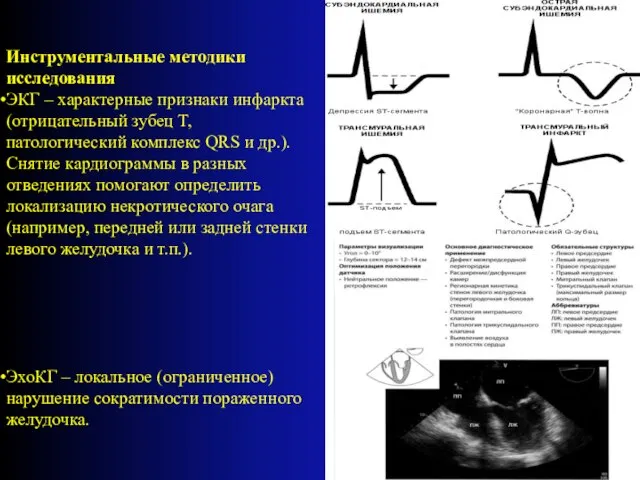
- 21. Инструментальные методики исследования ЭКГ – характерные признаки инфаркта (отрицательный зубец T, патологический комплекс QRS и др.).
- 22. Коронарная ангиография – выявляется сужение или перекрытия сосуда, питающего миокард. Следует отметить, что при проведении данного
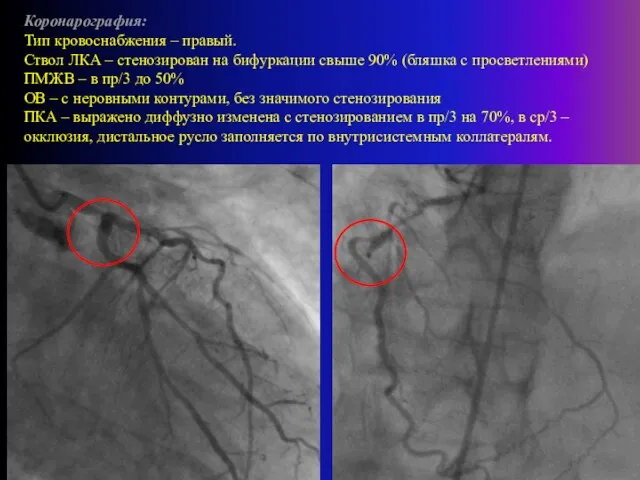
- 23. Коронарография: Тип кровоснабжения – правый. Ствол ЛКА – стенозирован на бифуркации свыше 90% (бляшка с просветлениями)
- 24. Определение сроков оперативного лечения Терапия: инфузия нитроглицерина в/в (до 150 нг/кг/мин) нефракционированный гепарин (1000 ЕД/час после
- 25. Показания к проведению экстренных и отсроченных операций коронарного шунтирования у больных с ОКС Наличие стеноза ствола
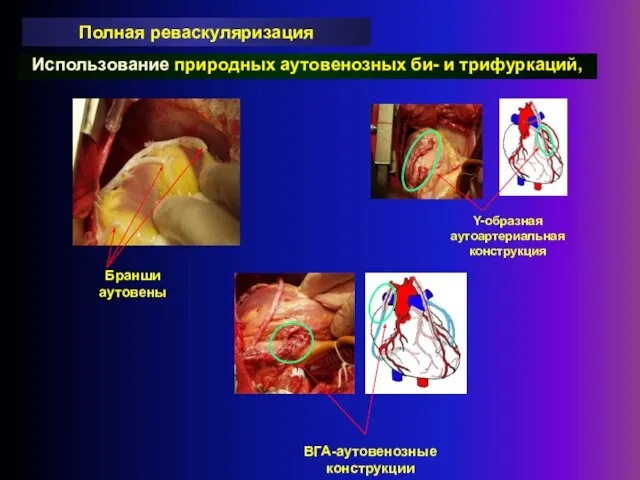
- 26. Использование природных аутовенозных би- и трифуркаций, Полная реваскуляризация
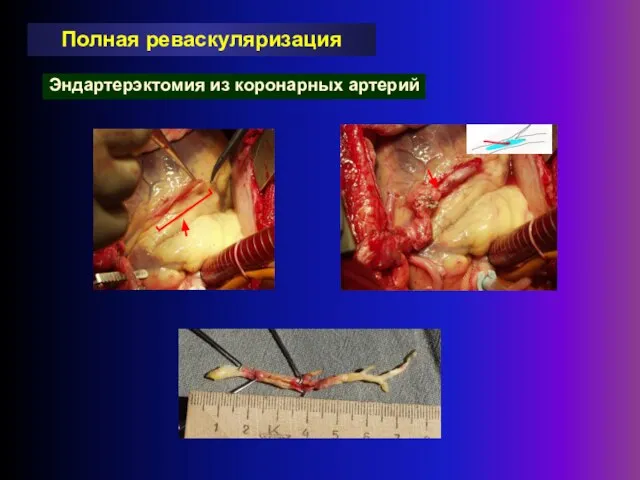
- 27. Полная реваскуляризация Эндартерэктомия из коронарных артерий
- 28. Термокоронарография
- 29. Интраоперационная коронарография с помощью тепловизора
- 30. ПОКАЗАНИЯ К ПРИМЕНЕНИЮ СИСТЕМ ВСПОМОГАТЕЛЬНОГО КРОВООБРАЩЕНИЯ (СВК) (Norman J. ,1977) *** 1.Сердечный индекс 2. Систолическое АД
- 31. Вспомогательные методы кровообращения Импелла ВАБК
- 32. ОБХОД ЛЕВОГО ЖЕЛУДОЧКА
- 33. ОБХОД ЛЕВОГО ЖЕЛУДОЧКА
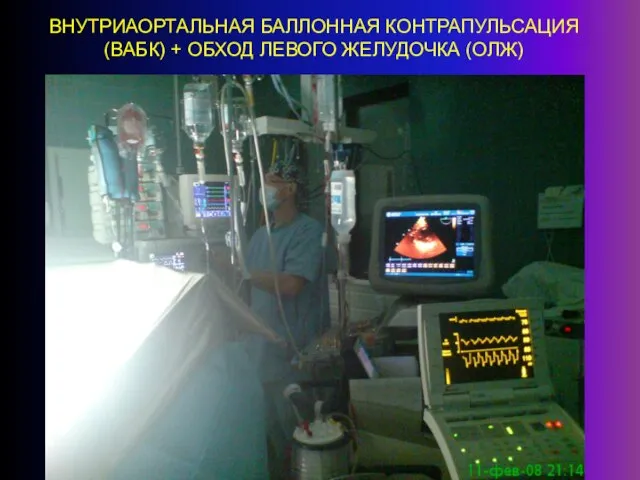
- 34. ВНУТРИАОРТАЛЬНАЯ БАЛЛОННАЯ КОНТРАПУЛЬСАЦИЯ (ВАБК) + ОБХОД ЛЕВОГО ЖЕЛУДОЧКА (ОЛЖ)
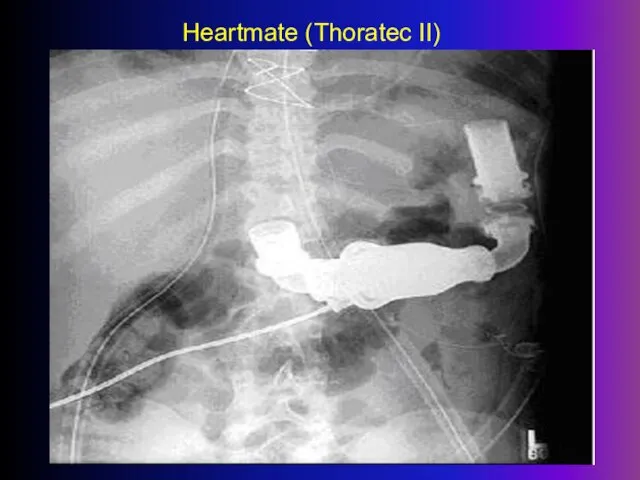
- 35. Heartmate (Thoratec II)
- 36. Heartmate (Thoratec II)
- 38. Скачать презентацию























 Воспаление. Противовоспалительные средства
Воспаление. Противовоспалительные средства Дифференциальная диагностика аутоиммунных эндокринных заболеваний у детей
Дифференциальная диагностика аутоиммунных эндокринных заболеваний у детей Профессионализм как нравственная характеристика личности
Профессионализм как нравственная характеристика личности Печень. Поджелудочная железа. Гистология
Печень. Поджелудочная железа. Гистология Клонирование: за и против
Клонирование: за и против Смайлики. Личное понятие,
Смайлики. Личное понятие, Дети с ДЦП в инклюзивном образовании
Дети с ДЦП в инклюзивном образовании Агрессивные дети
Агрессивные дети Влияние неинвазивной стимуляции блуждающего нерва на частоте атаки с течением времени
Влияние неинвазивной стимуляции блуждающего нерва на частоте атаки с течением времени Профилактика бөлімінде жұмыс істеу скринингтік бағдарламалардың өткізу және ұйымдастыру
Профилактика бөлімінде жұмыс істеу скринингтік бағдарламалардың өткізу және ұйымдастыру Стомафил
Стомафил Cүйек-буын туберкулезі
Cүйек-буын туберкулезі Презентация Microsoft PowerPoint.pptx [Автосохраненный]
Презентация Microsoft PowerPoint.pptx [Автосохраненный] Инфаркт миокарда, патанатомия, осложнения, причины смерти. Взаимоотношение атеросклероза и ИБС
Инфаркт миокарда, патанатомия, осложнения, причины смерти. Взаимоотношение атеросклероза и ИБС Основы иммунотерапии
Основы иммунотерапии Лечебно-реабилитационный центр
Лечебно-реабилитационный центр Технологии, используемые в современной логопедической практике при нарушении тонуса мышц артикуляционного аппарата
Технологии, используемые в современной логопедической практике при нарушении тонуса мышц артикуляционного аппарата Балалардағы холецистит
Балалардағы холецистит Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии ОТМС Т-11 KZ
ОТМС Т-11 KZ Инфекциялық эндокардит
Инфекциялық эндокардит БПЭ прямой кишки. Эволюция метода
БПЭ прямой кишки. Эволюция метода Рисуночный тест Гилфорда «Социальный интеллект»
Рисуночный тест Гилфорда «Социальный интеллект» Анализ рынка медицинских услуг
Анализ рынка медицинских услуг Высшие мозговые функции и их расстройства
Высшие мозговые функции и их расстройства Острая вирусная ифекция - полиомиелит
Острая вирусная ифекция - полиомиелит Общий клинический анализ крови. Занятие 2
Общий клинический анализ крови. Занятие 2 Мониторинг врожденных пороков развития
Мониторинг врожденных пороков развития