Клинические случаи: комплексное использование противотуберкулезных препаратов и медикаментозная коррекция их побочных эффектов
Содержание
- 2. Пример 1
- 3. Больной С., 1968 г.р. находится на лечении в 1 т/о ЦНИИТ РАМН с 20 июня 2011г.
- 4. Анамнез заболевания: Туберкулезом болен с 2007г. В течение года лечился стационарно препаратами I-го ряда с применением
- 5. Обследование при поступлении: Жалобы на кашель с обильной гнойной мокротой, одышку в покое, повышение температуры тела
- 6. Результаты обследования Биохимический анализ крови от 21.06.11 Общ.бил.10 мкмоль/л, Тимол.пр. 1,1ед, АЛТ 13Е/л, АСТ 22Е/л, Хол.
- 7. Результаты обследования Люм. микроскопия мокроты: 22.06.11 ++, 28.06.11 +++, 27.07.11 +., 28.07.11 +, 11.08.11 +,22.09.11 +.,
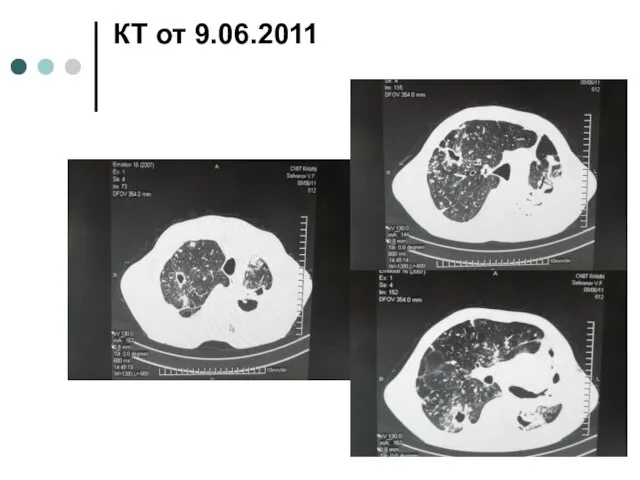
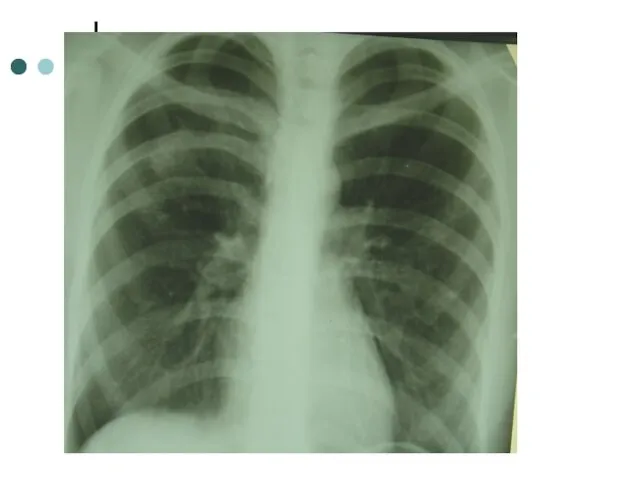
- 8. КТ от 9.06.2011
- 9. Консультация отоларинголога от 15.07.2011г. Жалобы: на снижение слуха на оба уха, боль и гнойное выделение из
- 10. Консультация отоларинголога от 15.07.2011г. Status localis: Носовая перегородка искривлена, носовое дыхание сохранено. Слизистая розовая. Небные миндалины
- 11. Аудиограмма: от 14.07.2011г. Заключение: Слева кондуктивная тугоухость 3ст., сенсорная тугоухость 3ст. Справа сенсорная тугоухость 2ст. Диагноз:
- 12. Комплексное лечение туберкулеза 1) Химиотерапия по схеме: Линезолид 0,6г/сут, Авелокс 0,4 г/сут, Капреомицин 0,5 в/м (суточная
- 13. Лечение патологии органа слуха Лечение инфекционно-воспалительного заболевания среднего левого уха -Флоксан 0,3% (ушные капли, офлоксацин) по
- 14. Консультация отоларинголога от 15.04.2012г. Диагноз: Правосторонняя нейросенсорная тугоухость IIст. Левосторонний хронический гнойный средний отит в ст.
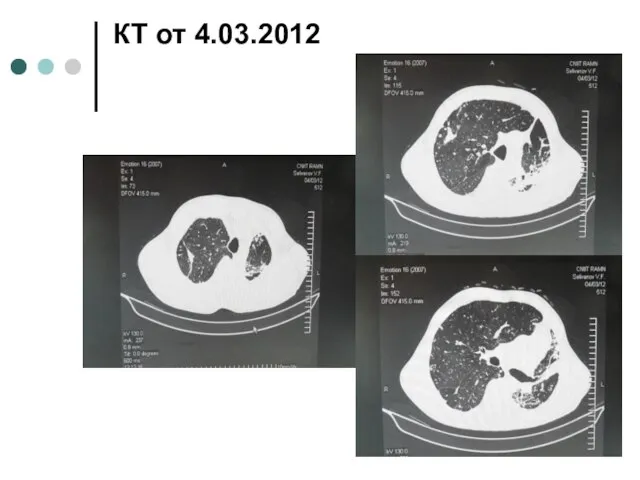
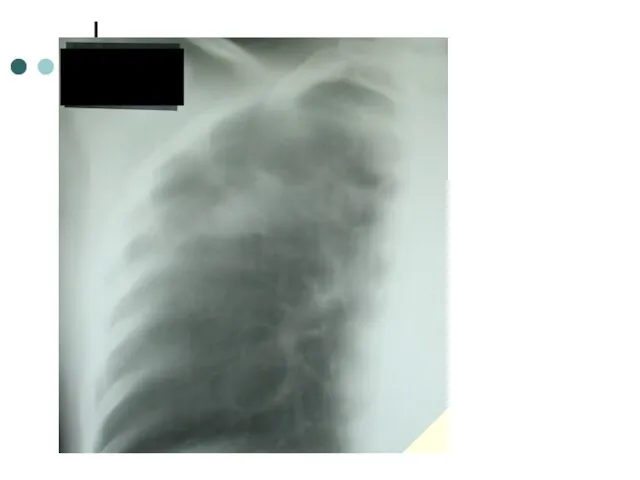
- 15. КТ от 4.03.2012
- 16. За время лечения получена положительная динамика клиническая: жалоб на момент осмотра не предъявляет. Общее состояние удовлетворительное.
- 17. Со стороны ЛОР-органов отмечается положительная динамика не отмечается прогрессирования тугоухости при беспрерывном длительном использовании капреомицина в
- 18. Пример 2
- 19. Больная А., 43 лет Впервые туберкулез легких выявлен в декабре 2001 при обследовании по контакту с
- 20. Лечение : 2 HRZE/ 4 HR По завершении 6 месяцев терапии: КУМ(-) микроскопически Rg: отграничение очагов,
- 21. При контрольном обследовании через 3 месяца: КУМ (+) Rg: нарастание инфильтрации, полость распада Б-ая направлена в
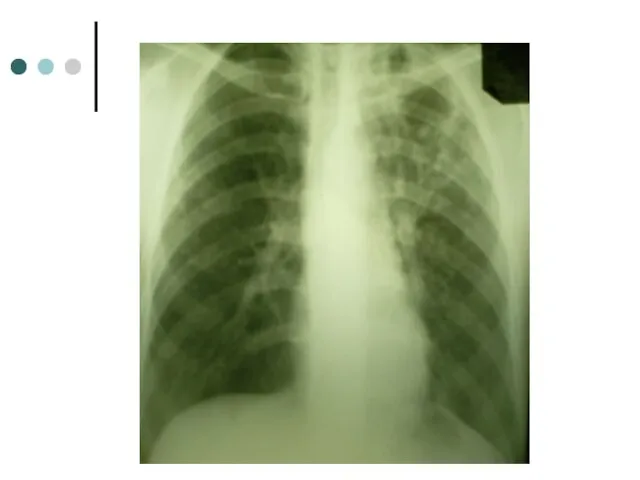
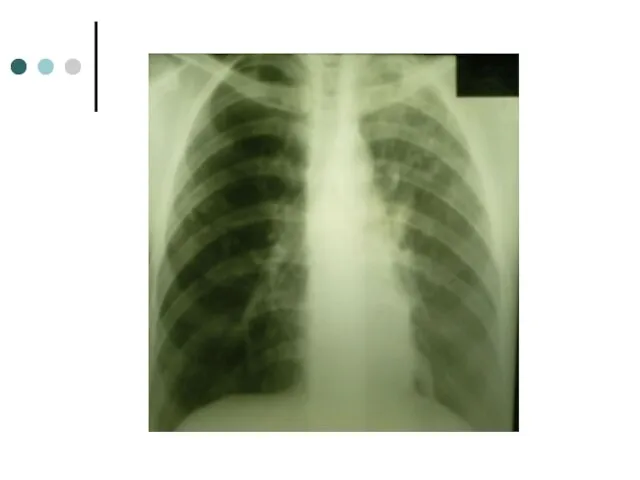
- 22. При поступлении: Общее состояние средней тяжести, t- до 38° С, кашель с мокротой серозно-гнойного характера, ночная
- 25. Ан крови: Hb 81 г/л, лейкоцитоз (9,8), п/я сдвиг влево, лимф 8%, СОЭ 72 мм/ч Печеночные
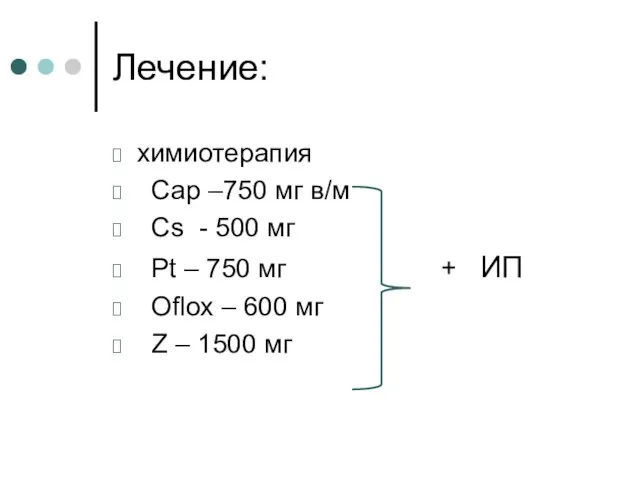
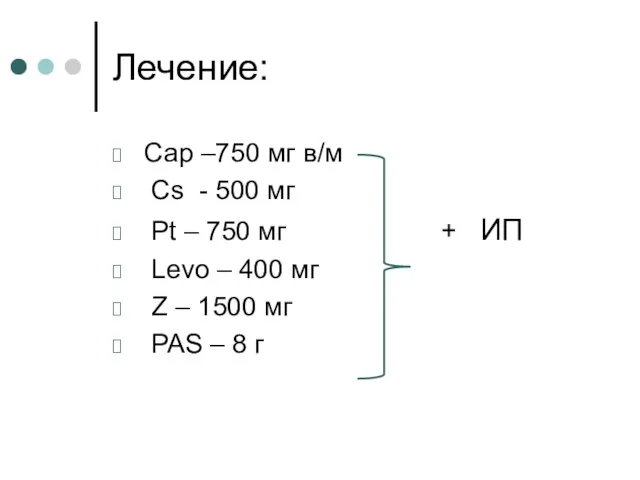
- 26. Лечение: химиотерапия Сар –750 мг в/м Сs - 500 мг Pt – 750 мг + ИП
- 27. Сопутствующая терапия: Глутаминовая к-та 6 таб/сут Глицин 3 таб/сут Вит В6 50 мг в/м
- 28. На 2-ой день приема препаратов – тошнота, анорексия Назначения: церукал за 20 мин до приема пищи
- 29. Через 2 месяца терапии - жалобы на заложенность левого уха, боли в левой половине ушной раковины
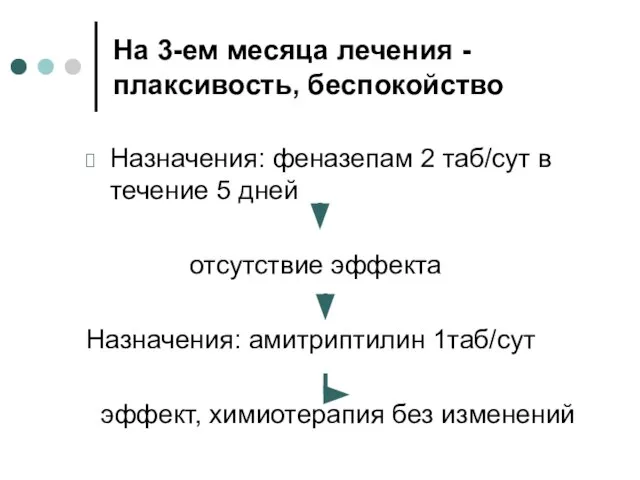
- 30. На 3-ем месяца лечения - плаксивость, беспокойство Назначения: феназепам 2 таб/сут в течение 5 дней отсутствие
- 31. Через 4 месяца лечения жалобы на высыпания на коже головы и шеи, легкое покраснение шеи, зуда
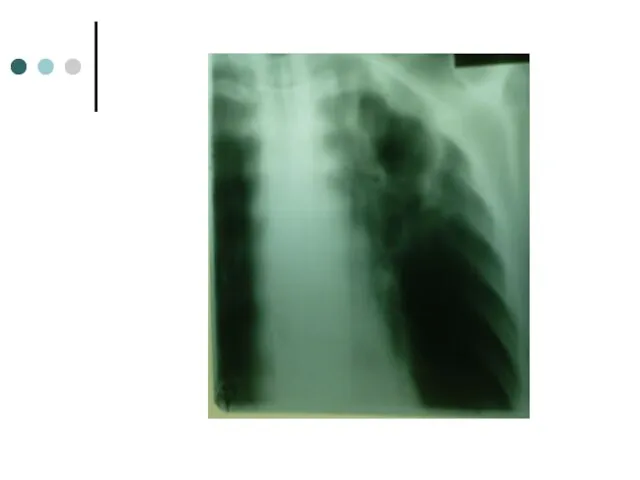
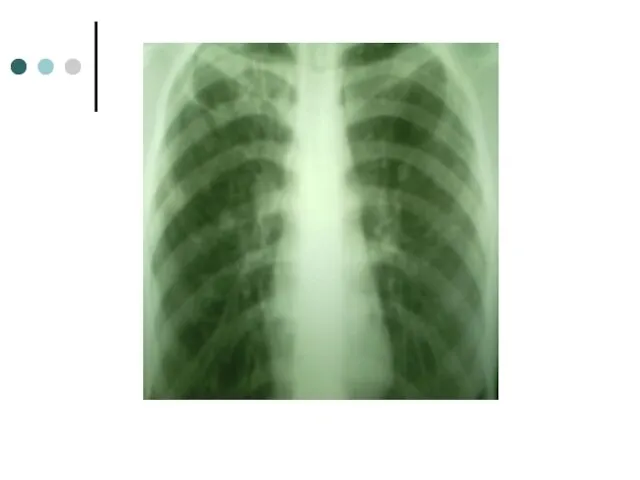
- 32. Результаты лечения КУМ(-) через 4 месяца Посев(-) через 4 месяца Rg через 9 мес: частичное рассасывание
- 34. Лечение в стационаре: 2 Cap Сs Pt Oflox Z / 10 Сs Pt Oflox Z Амбулаторное
- 35. Пример 3
- 36. Б-ая И. 21 года находилась в клинике ЦНИИТ 01.2002 – 06.2003 ( 17 месяцев) Анамнез: Контакт
- 37. В сентябре 2001 г. – рецидив ТБ: инфильтративный ТБ в/доли справа в фазе распада и обсеменения,
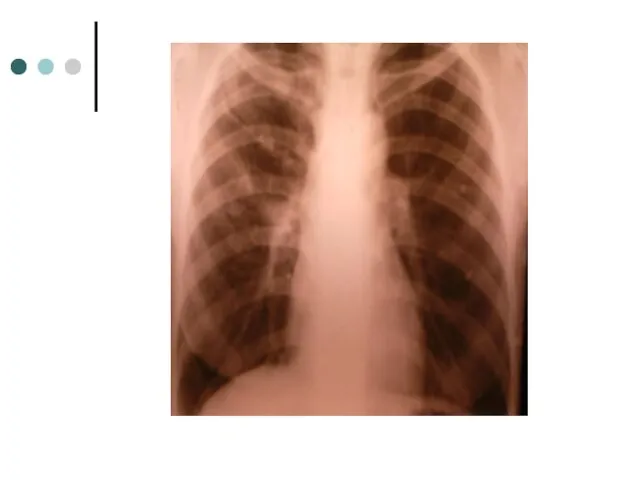
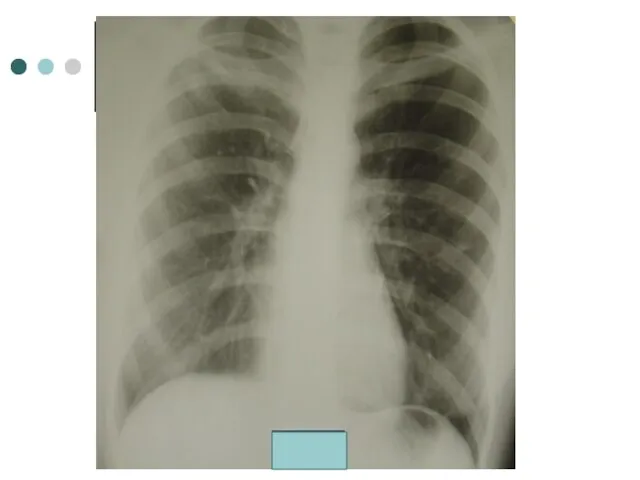
- 38. При поступлении ( 01.2002): Кашель с выделением мокроты, слабость, t- 37,3°. Вес – 53 кг. КУМ
- 40. Исходные лабораторные показатели: АЛТ, АСТ, тимоловая проба - увеличены в 1.5 раза Дисбактериоз 4 ст. (
- 41. Лечение: Сар –750 мг в/м Сs - 500 мг Pt – 750 мг + ИП Levo
- 42. Через 2 мес. после получения данных о ЛУ МБТ к HRSEKPt отменен Pt Лечение продолжено Cap
- 43. Сопутствующая терапия Глутаминовая к-та 6 таб/сут Глицин 3 таб/сут Вит В6 50 мг в/м Эуфлорин В
- 44. Через 6 мес. лечения КУМ (-) Посев(+) Rg: рассасывание мелких очагов, сохранение полости распада Консультация хирурга
- 45. Операция: полная торакокаустика Rg: верхняя доля коллабирована, каверна коллабирована, в средней доле, S6 справа и в
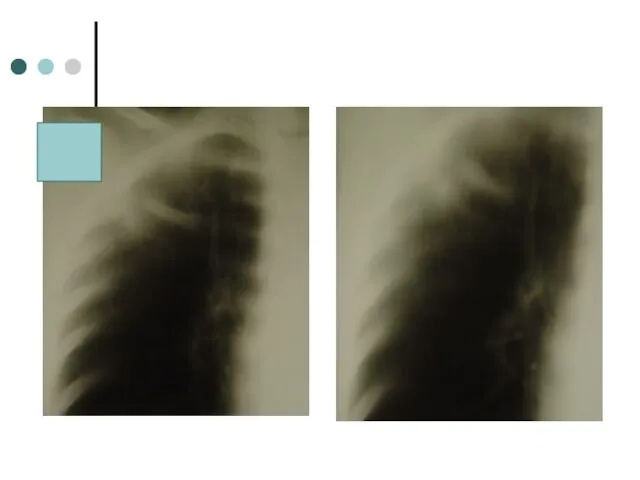
- 46. Через 9 мес. лечения: КУМ (-) Посев (-) Rg: каверна достоверно не определяется, рассасывание и уплотнения
- 48. Химиотерапия ( всего 17 мес.): 2 Cap Сs Pt Levo Z PAS / 4 Cap Сs
- 49. Пример 3
- 50. Больная М., 21 г. Живет и работает в Московской обл. Квартирные условия удовлетворительные Семья: из 2-х
- 51. Анамнез Ухудшение самочувствия - в сентябре 2003 г: T - 37.5° С Слабость Сухой кашель Боли
- 52. Анамнез Госпитализация в ПТД 9.10.03-10.02.04 Микроскопия мокроты: МБТ (+) Рентген. исследование : В верхней доле правого
- 53. Анамнез Лечение: Стрептомицин Изониазид Рифампицин Этамбутол
- 54. Анамнез Через 2 мес. лечения: Состояние прежнее В ан. мокроты МБТ(+) методом м\скопии, посевы в работе
- 55. Анамнез Химиотерапия изменена: Стрептомицин амикацин Рифампицин рифабутин Изониазид Этамбутол Этионамид + Преднизолон 15 мг
- 56. Анамнез Через 1 мес. лечения: Состояние ухудшилось: повышение t тела, похудание, гнойная мокрота Получены данные посева
- 57. Госпитализация в ЦНИИТ РАМН 11.02.04 - 23.12.04 ( 10 мес.) При поступлении: T – 38,5 °
- 58. Обследование при поступлении ( 12.02.2004) Клин. Ан крови Гемоглобин – 117 г/л Цвет.п-ль –0.84 Лейкоц. –
- 59. Обследование при поступлении Р. Манту с 2 ТЕ – папула 17 мм Исследование мокроты микроскопия :
- 60. Обследование при поступлении ФВД: ЖЕЛ 91 ФЖЕЛ 96 МСВ75 107 МСВ50 87 МСВ25 75
- 61. Обследование при поступлении Иммунологическое исследование: РБТ ППД - 1,8% (N 2-6%) РБТ ФГА - 56% (
- 62. Обследование при поступлении Бронхоскопия: Бифуркация трахеи не расширена, шпора ее килевидная. Устья долевых и сегментарных бронхов
- 63. Обследование при поступлении Сцинтиграфия легких с MMA Tc-99М: в верхних отделах и по латеральному краю обоих
- 65. Диагноз: Кавернозный туберкулез верхней доли правого легкого в фазе инфильтрации и обсеменения, МБТ(+)
- 66. План лечения Химиотерапия в соответствие с данными чувствительности МБТ к ПТП ИП справа
- 67. Обоснование схемы химиотерапии По данным ПТД: первичная ЛУ МБТ к HRSEК Мол.-ген. исследование: ЛУ МБТ к
- 68. Обоснование коллапсотерапии ( ИП) Сформированные каверны без выраженной инфильтрации Локализация CV - верхняя доля Патологии в
- 69. Химиотерапия 1-й день: Z 1.5 Сар 1.0 в/м 2-й день: Z Сар+ Cs 0,5 (в 2
- 70. Иммунологическое исследование на переносимость препаратов: Увеличение РБТ на фторхинолоны
- 71. Через 14 дней возобновлена химиотерапия: Сар 1,0 Z 1,5 Cs 0,5 0,75 PAS 8г 12 г
- 72. Сопутствующая терапия (профилактика нарушений ЦНС) Глутаминовая к-та 6 таб/сут Глицин 3 таб/сут Вит В6 0,1 в/м
- 73. При приеме ПАСК: тошнота, анорексия Назначения: церукал за 20 мин до приема пищи Рекомендации запивать ПАСК
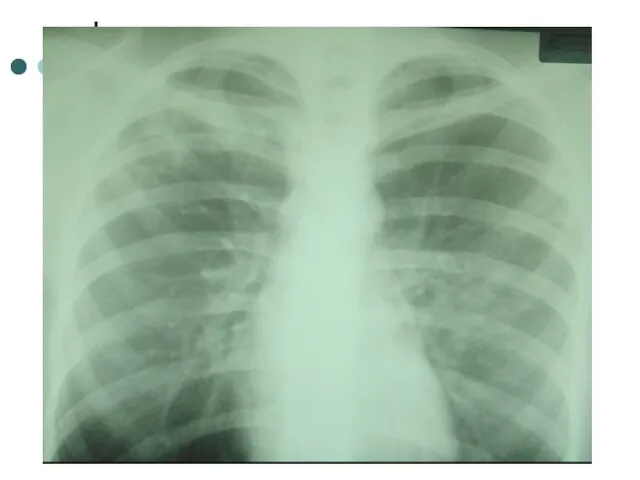
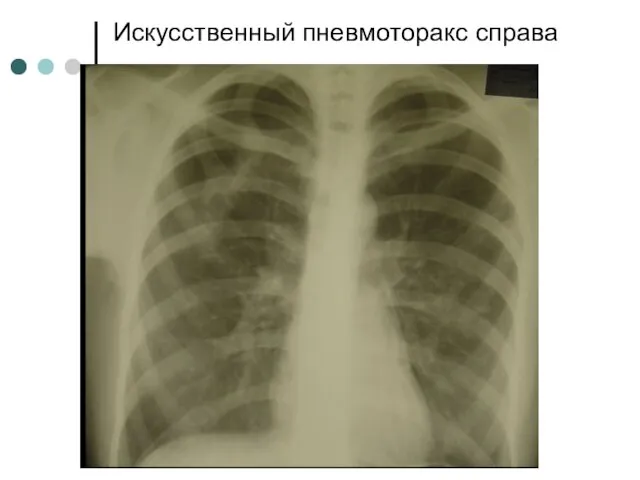
- 74. Искусственный пневмоторакс справа
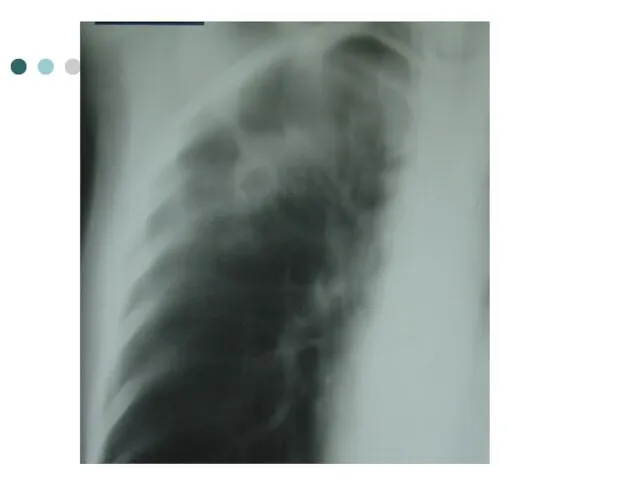
- 76. Операция: Видеоторакоскопическая торакокаустика справа
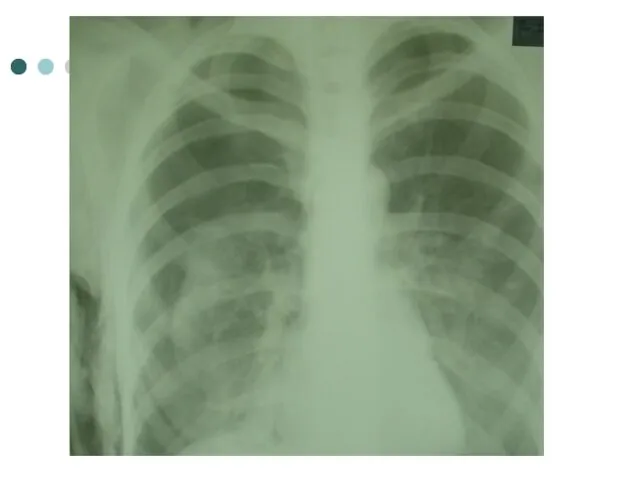
- 78. Через 3 мес. лечения ( ИП - 2 мес.) Состояние удовлетворительное, жалоб нет Прибавка в весе
- 81. Через 6 мес. коррекция химиотерапии: Z Cs PAS
- 82. Результаты лечения через 12 мес. Состояние удовлетворительное, жалоб нет Прибавка в весе 7 кг МБТ (-)
- 85. Проведено лечение: Химиотерапия – 18 мес. 6 мес. : Cap Z Cs PAS 12 мес.: Z
- 86. Трудности лечения Начальная ЛУ к 5 препаратам : HRESK Приобретенная ЛУ к Et как следствие добавления
- 88. Скачать презентацию

































































 Мескалин как наркотик – действие, эффект, трип, привыкание
Мескалин как наркотик – действие, эффект, трип, привыкание Физическое развитие детей
Физическое развитие детей Наследственные болезни. Генетика и здоровье
Наследственные болезни. Генетика и здоровье Cимуляциялық орталықта жедел жәрдем көрсету бойынша тәжрибелік дағдыларды игеру
Cимуляциялық орталықта жедел жәрдем көрсету бойынша тәжрибелік дағдыларды игеру Гипоталамо-гипофизарная система. Гормоны гипофиза
Гипоталамо-гипофизарная система. Гормоны гипофиза Лекарственные растения и сырьё, содержащие дубильные вещества. (Лекция 15)
Лекарственные растения и сырьё, содержащие дубильные вещества. (Лекция 15) Гистология, цитология, эмбриология. Мочевыделительная система
Гистология, цитология, эмбриология. Мочевыделительная система Интенсивния терапия инсультов
Интенсивния терапия инсультов Причины и мишени энергоинформационных поражений (болезней)
Причины и мишени энергоинформационных поражений (болезней) Массаж: определение, виды, общие цели массажа, основные приемы массажа, механизм действия
Массаж: определение, виды, общие цели массажа, основные приемы массажа, механизм действия Современные технологии эффективной социализации ребенка в дошкольной образовательной организации
Современные технологии эффективной социализации ребенка в дошкольной образовательной организации Рубцовые поражения кожи
Рубцовые поражения кожи Новости эндокринологии EYES-2016. Щитовидная железа
Новости эндокринологии EYES-2016. Щитовидная железа Ультрафиолетовая недостаточность, ее проявления и профилактика
Ультрафиолетовая недостаточность, ее проявления и профилактика Рекомендации по оформлению аттестационной работы врача клд, врача-лаборанта и биолога на категорию
Рекомендации по оформлению аттестационной работы врача клд, врача-лаборанта и биолога на категорию Заболевания органов кровообращения
Заболевания органов кровообращения Хронический гепатит С
Хронический гепатит С Ірі қалаларда жалпы қалалық маңызы бар нысандарды орналастыру ерекшеліктері
Ірі қалаларда жалпы қалалық маңызы бар нысандарды орналастыру ерекшеліктері Сравнительная характеристика субъективной оценки детско-родительских отношений детьми с задержкой психического развития
Сравнительная характеристика субъективной оценки детско-родительских отношений детьми с задержкой психического развития Вирус гриппа
Вирус гриппа Рентгеновская анатомия органов грудной полости
Рентгеновская анатомия органов грудной полости Коррекция гемостаза при трансплантации печени
Коррекция гемостаза при трансплантации печени Дифтерия. Эпидемический паротит
Дифтерия. Эпидемический паротит О медработниках Пижмы
О медработниках Пижмы Острый респираторный дистресс-синдром
Острый респираторный дистресс-синдром Школа здоровья для беременных. Занятие 2
Школа здоровья для беременных. Занятие 2 ЯМР, ЭПР-ді медицинада қолдану
ЯМР, ЭПР-ді медицинада қолдану Невротические, связанные со стрессом и соматоформные расстройства. Расстройства личности (психопатии)
Невротические, связанные со стрессом и соматоформные расстройства. Расстройства личности (психопатии)