Содержание
- 2. Показания к хирургическому лечению постепенное увеличение количества остаточной мочи, упорная инфекция, рецидивирующие приступы задержки мочи, обильная
- 3. Противопоказания к операции тяжелые формы печеночной или сердечной недостаточности тромбоз венечных сосудов сердца, аневризма аорты далеко
- 5. Наиболее старым методом избавления пациента от аденомы являлась методика открытой чрезпузырной аденомэктомии. Открытая аденомэктомия - это
- 6. Двухмоментная операция по Федорову — Хольцову. Эта операция показана ослабленным больным с плохой почечной функцией, когда
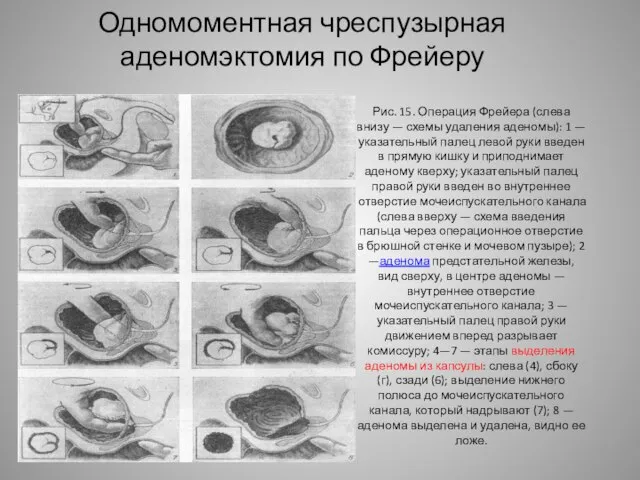
- 7. Одномоментная чреспузырная аденомэктомия по Фрейеру Эта операция отличается простотой подхода; летальность при ней снизилась до 1,8%.
- 8. Рис. 15. Операция Фрейера (слева внизу — схемы удаления аденомы): 1 — указательный палец левой руки
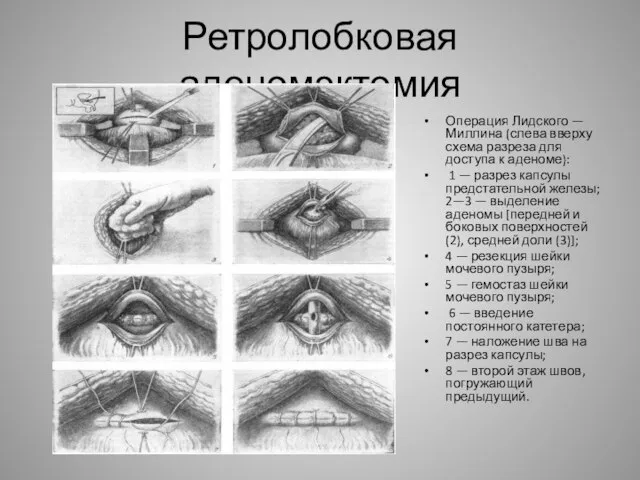
- 9. Ретролобковая аденомэктомия Впервые предложена А. Т. Лидским и разработана Миллином (Т. Millin).. В настоящее время ее
- 10. Ретролобковая аденомэктомия Операция Лидского — Миллина (слева вверху схема разреза для доступа к аденоме): 1 —
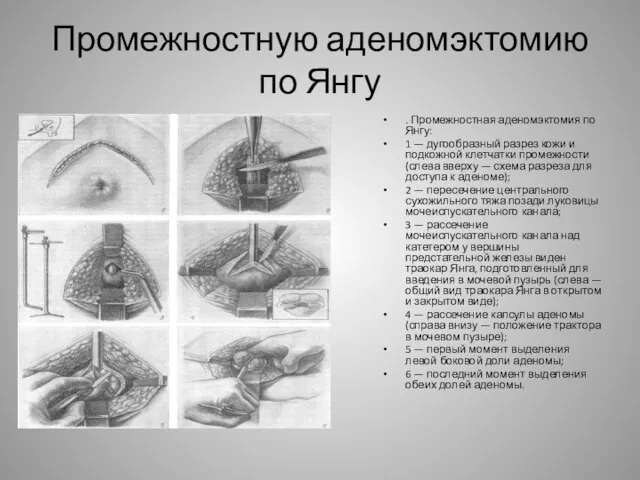
- 11. Промежностную аденомэктомию по Янгу В настоящее время почти не применяют из-за опасности возникновения осложнений: недержания мочи,
- 12. Промежностную аденомэктомию по Янгу . Промежностная аденомэктомия по Янгу: 1 — дугообразный разрез кожи и подкожной
- 13. Трансуретральная резекция ТУР – это старейшая малоинвазивная (щадящая) операция в истории медицины, и применяться она начала
- 14. Трансуретральная резекция Постепенные усовершенствования на основе цистоскопа, соответственно поэтапному развитию техники, привели к созданию операционного медицинского
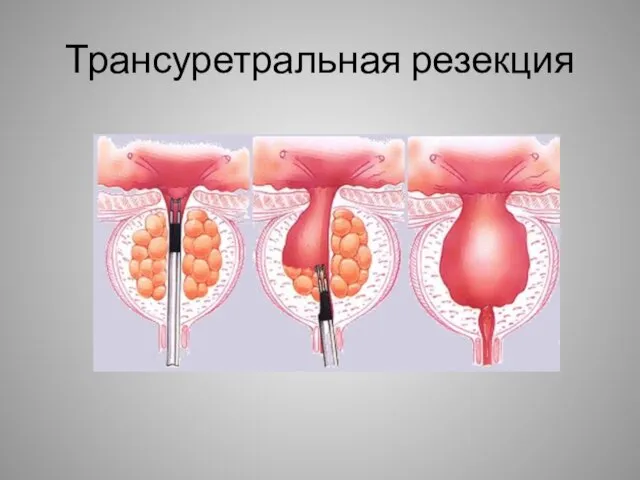
- 15. Трансуретральная резекция Современная классическая оперативная техника резекционной петли позволяет удалять патологичесие ткани как одномоментно, так и
- 16. Трансуретральная резекция Чаще проводят электрохирургическим методом, применяют ее при нарушениях оттока мочи из мочевого пузыря, обусловленных
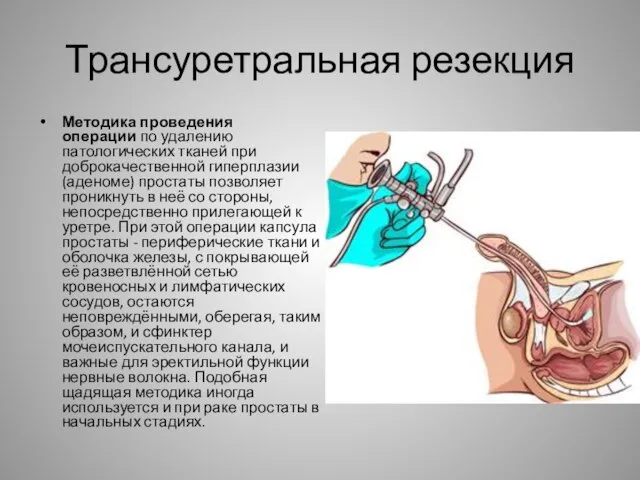
- 17. Трансуретральная резекция Методика проведения операции по удалению патологических тканей при доброкачественной гиперплазии (аденоме) простаты позволяет проникнуть
- 18. Трансуретральная резекция
- 19. Так же к эндоскопическим методам можно отнести: Баллонная дилатация Уретральные стенты Трансуретральная инцизия Фокусированный ультразвук высокой
- 20. Трансуретральная инцизия простаты (ТУИП)- Это тип оперативного вмешательства применяется у пациентов с умеренным увеличением простаты, особенно
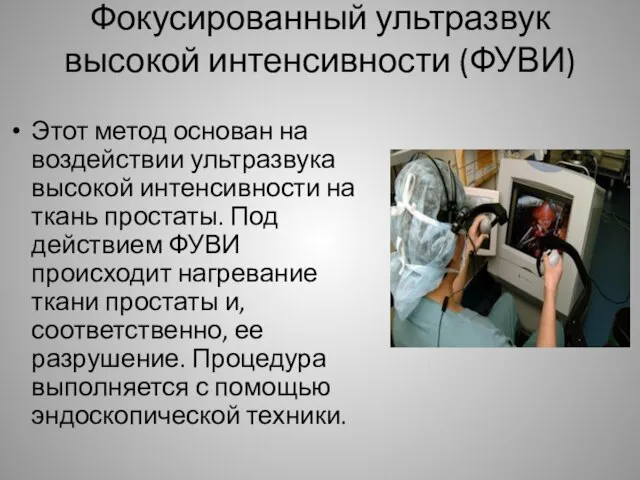
- 21. Фокусированный ультразвук высокой интенсивности (ФУВИ) Этот метод основан на воздействии ультразвука высокой интенсивности на ткань простаты.
- 22. Криодеструкция Этот метод также заключается в воздействии на простату заморозкой. Для этого используется жидкий азот. Для
- 23. Криодеструкция
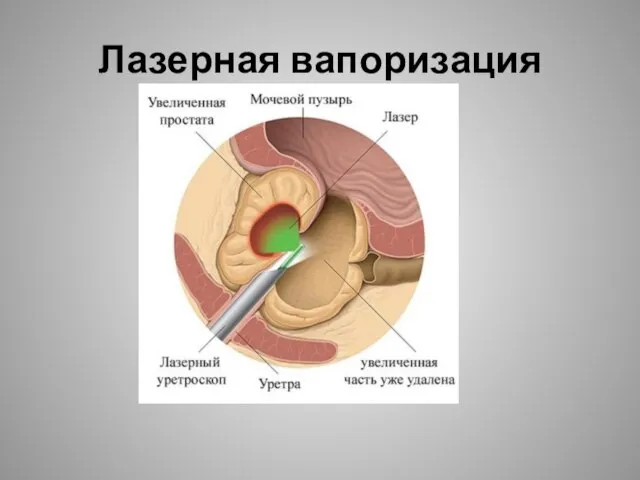
- 24. Трансуретральная вапоризация простаты Метод вапоризации простаты заключается в применении лазерного излучения, которое нагревает воду в ткани
- 25. Лазерная вапоризация
- 26. Малоинвазивные операции при аденоме простаты отличаются своей краткосрочностью и меньшей кровопотерей по сравнению с открытой аденомэктомией
- 27. Осложнения Все методы хирургического лечения аденомы простаты чреваты осложнениями. Особенно опасны и всегда смертельны эмболии легочного
- 28. Эмболизация артерий простаты В течение нескольких последних лет в развитых странах бурно развивается и внедряется в
- 29. Эмболизация артерий простаты Противопоказания * Наличие в венах нижних конечностей флотирующих тромбов. * Диагностирование заболевания сосудов.
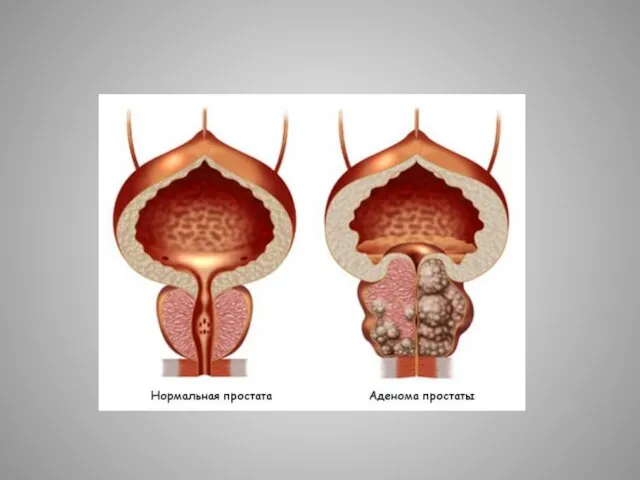
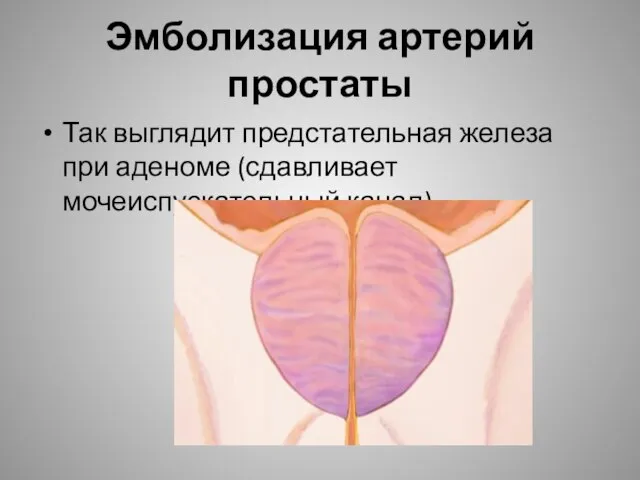
- 30. Эмболизация артерий простаты Так выглядит предстательная железа при аденоме (сдавливает мочеиспускательный канал).
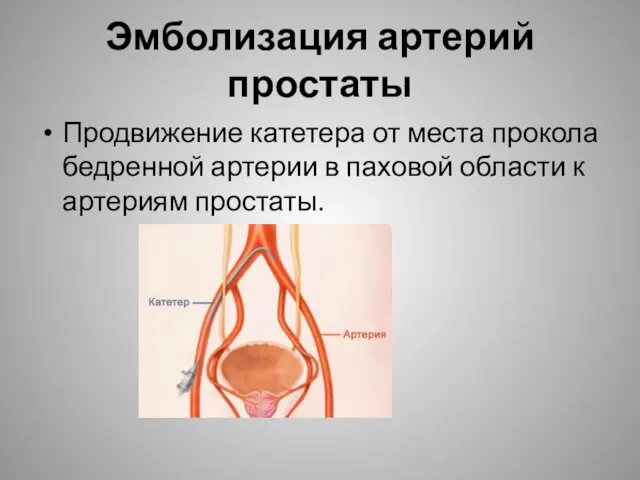
- 31. Эмболизация артерий простаты Продвижение катетера от места прокола бедренной артерии в паховой области к артериям простаты.
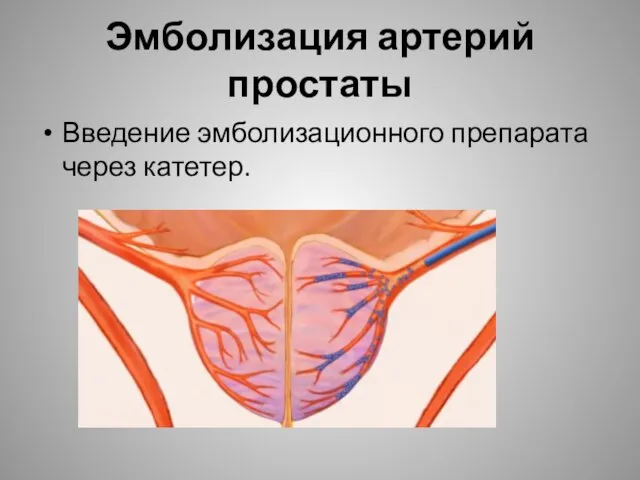
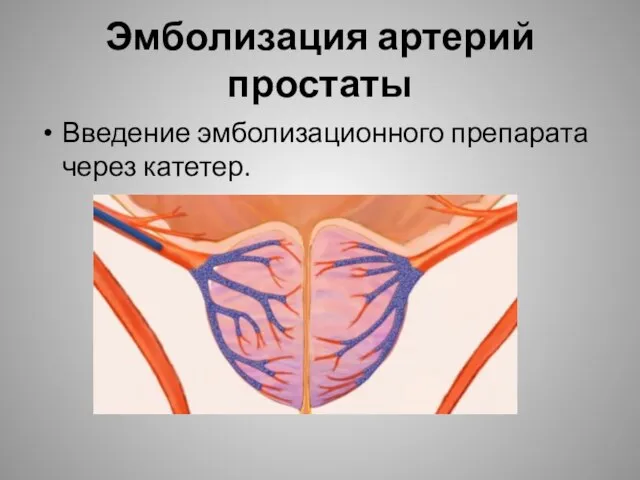
- 32. Эмболизация артерий простаты Введение эмболизационного препарата через катетер.
- 33. Эмболизация артерий простаты Введение эмболизационного препарата через катетер.
- 34. Эмболизация артерий простаты После эмболизации простата уменьшается в размерах, так как теряет кровоснабжение, вследствие чего проходит
- 35. Преимущества современных методов лечения аденомы простаты: Несравненно большая эффективность по сравнению с медикаментозным лечением. Некоторые методы
- 37. Скачать презентацию






















 Антибиотики: Макролиды. Аминогликозиды. Тетрациклины. Левомицины. Линкозамиды
Антибиотики: Макролиды. Аминогликозиды. Тетрациклины. Левомицины. Линкозамиды Структура родовспомогательных учреждений, регионализация перинатальной помощи; заполнение и анализ гравидограмм
Структура родовспомогательных учреждений, регионализация перинатальной помощи; заполнение и анализ гравидограмм История развития конфликтологии
История развития конфликтологии Личность и ее уровни
Личность и ее уровни Понятие об ожогах, первая помощь, профилактика
Понятие об ожогах, первая помощь, профилактика Сестринская помощь при обмороке
Сестринская помощь при обмороке Сердечно-сосудистые заболевания - профилактика и лечение
Сердечно-сосудистые заболевания - профилактика и лечение Острые респираторные заболевания (ОРЗ). Лечение временной нетрудоспособности
Острые респираторные заболевания (ОРЗ). Лечение временной нетрудоспособности Желтушный синдром. Вирусный и токсический гепатит
Желтушный синдром. Вирусный и токсический гепатит Ревматические пороки сердца
Ревматические пороки сердца Оказание помощи детям при туберкулёзе
Оказание помощи детям при туберкулёзе In conditions of cold, wind and ground surface icing (Light version of layering concept)
In conditions of cold, wind and ground surface icing (Light version of layering concept) Синдром хронической усталости
Синдром хронической усталости Вербальные средства общения
Вербальные средства общения Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких Вирусы
Вирусы Диагностика патологии малого таза с помощью гистероскопии, лапароскопии
Диагностика патологии малого таза с помощью гистероскопии, лапароскопии Особенности интенсивной терапии и анестезиологического обеспечения в акушерской практике
Особенности интенсивной терапии и анестезиологического обеспечения в акушерской практике Болезни челюстных костей. Одонтогенная инфекция. Сепсис
Болезни челюстных костей. Одонтогенная инфекция. Сепсис Портальная гипертензия
Портальная гипертензия Уретрит. Причины. Симптомы. Диагностика. Лечение. Прогноз
Уретрит. Причины. Симптомы. Диагностика. Лечение. Прогноз Патогенез ВИЧ-инфекции
Патогенез ВИЧ-инфекции HELLP синдромы
HELLP синдромы Бронхиальная астма, что нового?
Бронхиальная астма, что нового? Дифференциальная диагностика при гепатомегалии
Дифференциальная диагностика при гепатомегалии Дорзопатии. Аспекты классификации и лечения боли в спине
Дорзопатии. Аспекты классификации и лечения боли в спине Патогенные представители семейства энтеробактерий - возбудители шигеллезов, сальмонеллезов. Патогенные кишечные палочки
Патогенные представители семейства энтеробактерий - возбудители шигеллезов, сальмонеллезов. Патогенные кишечные палочки Pathology of the form and structure of the teeth
Pathology of the form and structure of the teeth