Содержание
- 2. Определение Диарея представляет собой экскрецию необычно жидкого и водянистого кала, как правило, не менее трех раз
- 3. МКБ-10 Код (ы) МКБ -10: A00 – Холера А02 – Другие сальмонеллезные инфекции А03 – Шигеллез
- 4. Классификация диареи по ИВБДВ (дети от 0 до 5 лет): По тяжести обезвоживания у детей (ИВБДВ)
- 5. По длительности диарея у детей от 0 до 2-х месяцев (ИВБДВ): • тяжелая затяжная диарея (диарея
- 6. По этиологии: • бактериальные инфекции: шигеллёз, сальмонеллёз, эшерихиоз, ОКИ вызванные УПФ, брюшной тиф, паратиф, иерсиниоз, холера;
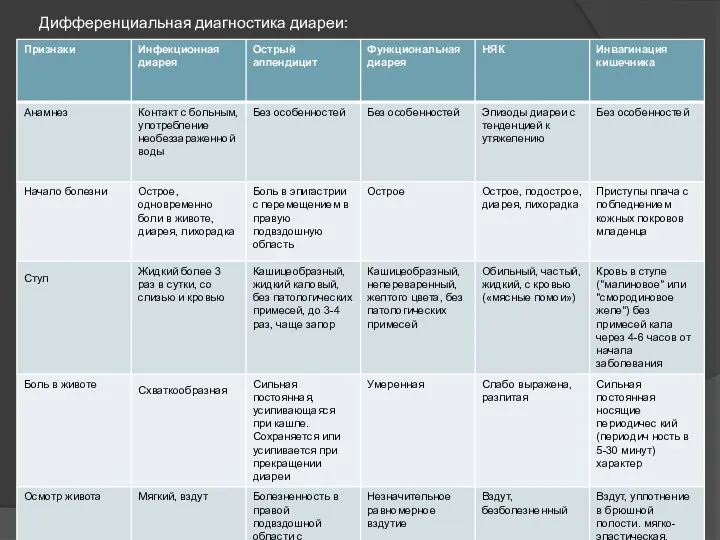
- 7. Дифференциальная диагностика диареи:
- 8. Цели лечения • восстановление водно-электролитного баланса; • нормализация температуры тела; • ликвидация симптомов интоксикации; • нормализация
- 9. Немедикаментозное лечение: Режим - постельный при выраженной интоксикации и потери жидкости. Диета – в зависимости от
- 10. Регидратация: План А Лечение диареи в домашних условиях: 1. Давать дополнительные жидкости (столько, сколько ребенок сможет
- 11. План Б Лечение диареи с умеренным обезвоживанием с помощью ОРС: Объем необходимого ОРС (в мл) можно
- 12. План В Лечение диареи с тяжелым обезвоживанием: [1,2,3,4,6,7,8,9,10,11,12.13.14.15] Введение в/в жидкости ребенку с тяжелым обезвоживанием: в
- 13. Антибактериальная терапия. Показания для назначения антибиотиков: • больные с бактериальными диареями: гастроэнтероколиты, колиты (шигеллезе, сальмонеллезе, энтеропатогенном,
- 14. Способы введения антибиотиков: • при среднетяжелых формах антибиотики вводят перорально; • при тяжелом течении заболевания прием
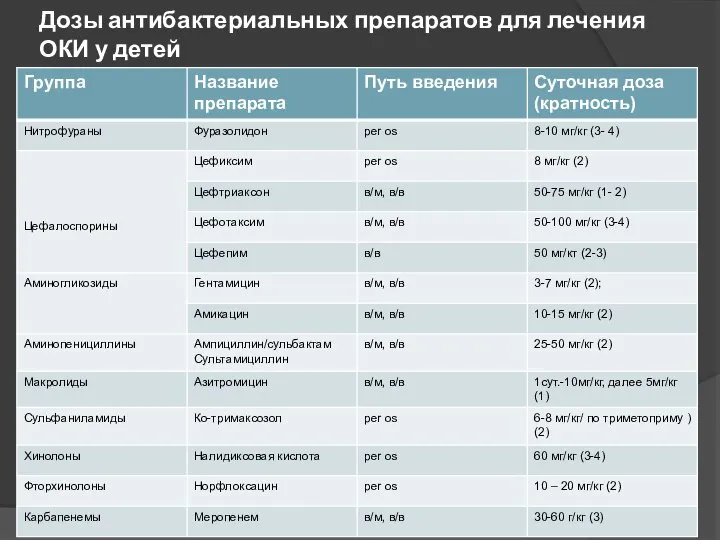
- 15. Дозы антибактериальных препаратов для лечения ОКИ у детей
- 16. Курс антибактериальной терапии зависит от тяжести заболевания, наличия осложнений и формирования бактерионосительства. При среднетяжелых формах курс
- 17. Симптоматическая терапия. По показаниям назначаются: антипиретики, спазмолитики, проводится коррекция метаболических и электролитных нарушений. 3 Необходимо избегать
- 18. Лечение осложнений диареи Лечение гиповолемического шока. При гиповолемическом шоке без тяжелого нарушением питания: Терапия проводится согласно
- 19. Лечение ОПН, ГУС. Лечение проводится согласно клинического протокола «Острая почечная недостаточность у детей», утвержденного Экспертной комиссией
- 20. Лечение диареи в домашних условиях: 1. Давать дополнительные жидкости (столько, сколько ребенок сможет пить) рекомендуйте матери:
- 21. Посоветуйте матери немедленно вновь доставить ребенка в больницу, если у него появится любой из перечисленных ниже
- 22. Лечение диареи с умеренным обезвоживанием с помощью ОРС: Объем необходимого ОРС (в мл) можно рассчитать, умножая
- 23. Лечение диареи с тяжелым обезвоживанием: [1,2,3,4,6,7,8,9,10,11,12.13.14.15] Введение в/в жидкости ребенку с тяжелым обезвоживанием: в возрасте менее
- 24. Другие виды лечения: 14.3.1 другие виды лечения, оказываемые на амбулаторном уровне: не проводятся. 14.3.2 другие виды,
- 25. Хирургическое вмешательство: не проводится. 14.4.1 Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится. 14.4.2 Хирургическое вмешательство,
- 26. Индикаторы эффективности лечения: • восстановление водно-электролитного баланса; • купирование симптомов интоксикации; • купирование гастроинтестинального синдрома; •
- 28. Скачать презентацию









![План В Лечение диареи с тяжелым обезвоживанием: [1,2,3,4,6,7,8,9,10,11,12.13.14.15] Введение в/в жидкости](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/626919/slide-11.jpg)









![Лечение диареи с тяжелым обезвоживанием: [1,2,3,4,6,7,8,9,10,11,12.13.14.15] Введение в/в жидкости ребенку с](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/626919/slide-22.jpg)



 Лечение гипертонического криза у пациентов с острой левожелудочковой недостаточностью (отеком легких)
Лечение гипертонического криза у пациентов с острой левожелудочковой недостаточностью (отеком легких) Психодиагностика интеллекта
Психодиагностика интеллекта Психическое развитие ребенка до трех лет
Психическое развитие ребенка до трех лет Географические особенности неспецифических реакций на туберкулин у крупного рогатого скота в Новосибирской области
Географические особенности неспецифических реакций на туберкулин у крупного рогатого скота в Новосибирской области СПИД – чума 21 века. Все, что должен знать каждый
СПИД – чума 21 века. Все, что должен знать каждый Дезинфекция и стерилизация
Дезинфекция и стерилизация Отогенді менингит
Отогенді менингит Види, типи і форми професійного спілкування
Види, типи і форми професійного спілкування Опий. Структура и направленность действия его алкалоидов. Классификация препаратов НА по происхождению
Опий. Структура и направленность действия его алкалоидов. Классификация препаратов НА по происхождению Всемирный день памяти людей, умерших от СПИДа
Всемирный день памяти людей, умерших от СПИДа Спинальные дизрафии
Спинальные дизрафии Диагностика и лечение миокардитов
Диагностика и лечение миокардитов Тотальное и субтотальное затемнение. Рентгенография грудной клетки
Тотальное и субтотальное затемнение. Рентгенография грудной клетки Ангина (острый тонзиллит)
Ангина (острый тонзиллит) Тип Круглые черви
Тип Круглые черви Рентгенодиагностика заболеваний суставов. Классификация заболеваний суставов
Рентгенодиагностика заболеваний суставов. Классификация заболеваний суставов Мимика и жесты в деловом общении
Мимика и жесты в деловом общении Питание ребенка дошкольного возраста (4-7 лет)
Питание ребенка дошкольного возраста (4-7 лет) Современные подходы диагностике и терапии биполярного расстройства
Современные подходы диагностике и терапии биполярного расстройства Құтыруға қарсы вакцина, сарысу, иммуноглобулиннің симпаттамасы. Қолдану және қарсы көрсеткіштері
Құтыруға қарсы вакцина, сарысу, иммуноглобулиннің симпаттамасы. Қолдану және қарсы көрсеткіштері Экзема. Классификация
Экзема. Классификация Физиологиялық зерттеу тәсілдері. Физиологияның даму кезеңдері
Физиологиялық зерттеу тәсілдері. Физиологияның даму кезеңдері Стеноз митрального клапана
Стеноз митрального клапана Гипотиреоз и гипертиреоз
Гипотиреоз и гипертиреоз Диагностика Лейкоза
Диагностика Лейкоза Клиники Медси
Клиники Медси Диагностика при ожогах и холодовой травме
Диагностика при ожогах и холодовой травме Всемирный день здоровья
Всемирный день здоровья