Содержание
- 2. Опухоли яичка Опухоли яичка составляют 1–2% злокачественных новообразований у мужчин и являются основной причиной смерти от
- 3. Этиология Предрасполагающие факторы крипторхизм, синдром Клайнфельтера, травмы яичка, бесплодие, микроволновая и ионизирующая радиация, химические механизмы –
- 4. Патогенез Герминогенные опухоли начинают расти из интратубулярного очага сперматогенного эпителия. Опухоль увеличивается в процессе роста, становится
- 5. Классификация Опухоли яичка классифицируются в соответствии с гистологической классификацией и классификацией TNM. В гистологической классификации представлены
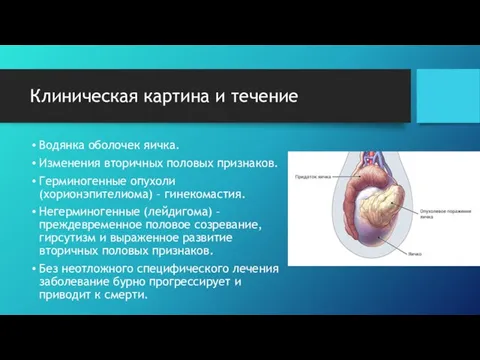
- 6. Клиническая картина и течение Очаговое уплотнение яичка в форме узла, как правило, одностороннее, увеличение размеров яичка,
- 7. Клиническая картина и течение Водянка оболочек яичка. Изменения вторичных половых признаков. Герминогенные опухоли (хорионэпителиома) – гинекомастия.
- 8. Диагностика Обнаружение при пальпации уплотненного участка в паренхиме яичка (более плотная зона, чем в противоположном). Тщательно
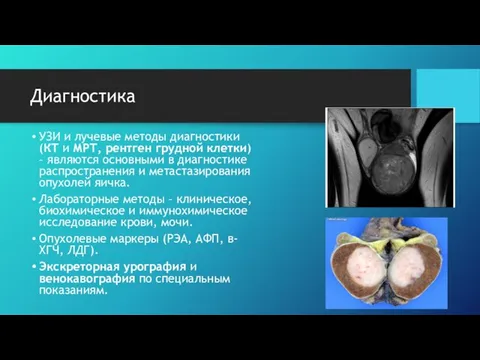
- 9. Диагностика УЗИ и лучевые методы диагностики (КТ и МРТ, рентген грудной клетки) – являются основными в
- 10. Дифференциальная диагностика Диагностика проводится со всеми заболеваниями, вызывающими отек и уплотнение органов мошонки, изменение ее величины
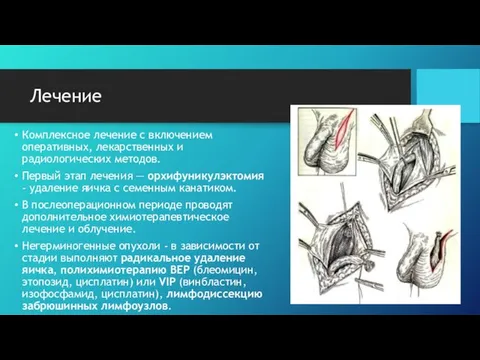
- 11. Лечение Комплексное лечение с включением оперативных, лекарственных и радиологических методов. Первый этап лечения — орхифуникулэктомия -
- 12. Профилактика Направлена в первую очередь на раннее выявление и лечение крипторхизма – низведение в мошонку или
- 13. Новообразования придатка, оболочка яичка, семенного канатика Редко встречаются. Бывают доброкачественные и злокачественные. Бывают эпителиальные, неэпителиальные, тератоидные
- 14. Клиническая картина Плотный очаг в придатке яичка, чаще в хвостовом отделе.
- 15. Диагностика Пальпация, Диафаноскопия (просвечивание), УЗИ мошонки, Рентгенорадиологические методы
- 16. Дифференциальная диагностика С кистозными образованиями придатка и семенного канатика и воспалительными заболеваниями органов мошонки. Окончательный диагноз
- 17. Лечение При доброкачественных опухолях – оперативное, органосохраняющее (вылущивание опухоли, резекция придатка и его удаление). При злокачественных
- 18. Опухоли полового члена Наиболее распространены доброкачественные эпителиальные опухоли. Рак полового члена относительно редкое заболевание. Средний возраст
- 19. Этиология Факторы риска: канцерогенное воздействие разлагающейся смегмы, фимоз, хронические воспалительные процессы в области головки полового члена
- 20. Патогенез Процесс начинается с небольшого по величине очага, который можно рассматривать, как предрак. В ходе развития
- 21. Классификация В соответствии с гистологической классификацией опухоли полового члена бывают эпителиального происхождения (в основном плоскоклеточный рак)
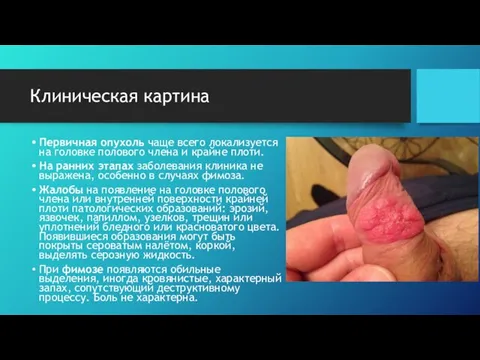
- 22. Клиническая картина Первичная опухоль чаще всего локализуется на головке полового члена и крайне плоти. На ранних
- 23. Клиническая картина При метастазировании появляются увеличенные лимфоузлы. При прорастании опухолью мочеиспускательного канала или пещеристых тел возникают
- 24. Диагностика При первичном осмотре необходимо определить размер, локализацию и число опухолевых образований, внешний вид, связь с
- 25. Дифференциальная диагностика Сифилис, остроконечные кондиломы, гигантские кондиломы (опухоль Бушке-Левенштайна), папилломы невирусного происхождения, лейкоплакии полового члена. Лабораторные
- 26. Лечение Комбинированное лечение злокачественных опухолей – хирургическое вмешательство, лучевая терапия, полихимиотерапия. Т1 - удаление первичного очага
- 28. Профилактика Предотвращение вирусных остроконечных кондилом полового члена, передаваемых половым путем – использование барьерной контрацепции и моногамные
- 30. Скачать презентацию






















 Сравнительное исследование депрессивных состояний у мужчин и женщин при помощи методики «Шкалы депрессии» А. Бека
Сравнительное исследование депрессивных состояний у мужчин и женщин при помощи методики «Шкалы депрессии» А. Бека Реабилитация хирургических больных. Врачебно-трудовая экспертиза. Функции ВКК, МСЭК
Реабилитация хирургических больных. Врачебно-трудовая экспертиза. Функции ВКК, МСЭК Острый и хронический синусит
Острый и хронический синусит Острая дыхательная недостаточность
Острая дыхательная недостаточность Аттестационная работа. Методическая разработка по выполнению проекта Берегите зрение
Аттестационная работа. Методическая разработка по выполнению проекта Берегите зрение Лечение диареи у детей
Лечение диареи у детей Лимфатическая система. Иммунная система
Лимфатическая система. Иммунная система Effective communication for vaccinations
Effective communication for vaccinations Радиобиологиялық эффекттер
Радиобиологиялық эффекттер Анатомия и физиология речевой системы
Анатомия и физиология речевой системы Эфферентные нервные волокна. Средства, влияющие на передачу возбуждения в адренергических синапсах
Эфферентные нервные волокна. Средства, влияющие на передачу возбуждения в адренергических синапсах Старший школьный возраст
Старший школьный возраст КТ. Признаки отека головного мозга
КТ. Признаки отека головного мозга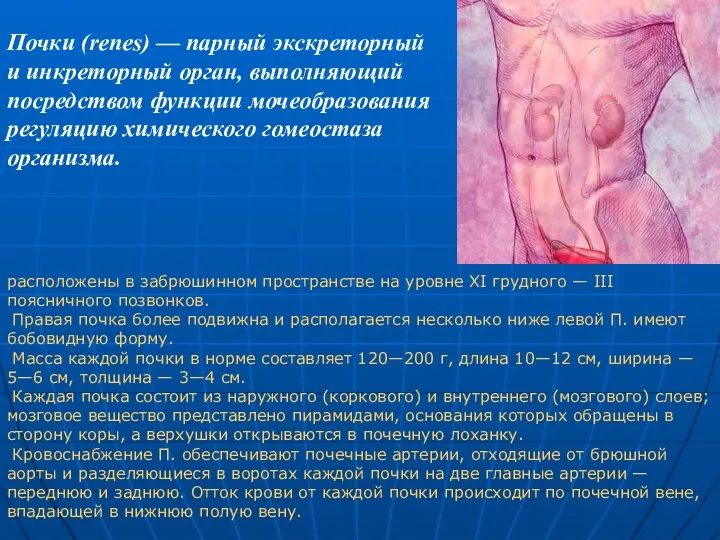 Почки. Важнейшая физиологическая роль почек
Почки. Важнейшая физиологическая роль почек Рак желудка
Рак желудка Тірек тістерді егеу ерекшелігі. Дайындаудың клиникалық кезеңдері
Тірек тістерді егеу ерекшелігі. Дайындаудың клиникалық кезеңдері Гипоксия (кислородное голодание)
Гипоксия (кислородное голодание) Құрсақішілік даму кезеңдері
Құрсақішілік даму кезеңдері Определение показаний к хирургическому лечению при септическом шоке
Определение показаний к хирургическому лечению при септическом шоке Клинические методы обследования в стоматологии
Клинические методы обследования в стоматологии Жүктіліктің үзілу қаупі терапиясы
Жүктіліктің үзілу қаупі терапиясы Сам себе косметолог. Уход за кожей лица
Сам себе косметолог. Уход за кожей лица Особенности хирургии
Особенности хирургии Установка для терагерцевой и длиноволновой ИК-терапии Инфратератрон
Установка для терагерцевой и длиноволновой ИК-терапии Инфратератрон Голос не рождённого ребёнка
Голос не рождённого ребёнка Методы исследования слуха
Методы исследования слуха Медицинская приборно-компьютерная система. Разновидности МПКС. Классификация по функциональным возможностям
Медицинская приборно-компьютерная система. Разновидности МПКС. Классификация по функциональным возможностям ВИЧ - инфекция
ВИЧ - инфекция