Содержание
- 2. Ревматизм (острая ревматическая лихорадка) системное воспалительное заболевание соединительной ткани с преимущественным поражением сердечно – сосудистой системы,
- 3. Острая ревматическая лихорадка начинается обычно в детском возрасте. 70% случаев первичной заболеваемости приходится на возраст 7
- 4. Этиология. Бета – гемолитический стрептококк группы А - поражает носоглотку и ведет в последующем к развитию
- 5. Предрасполагающие факторы: неудовлетворительные социально – бытовые условия; несбалансированное питание (дефицит белка, витаминов, микроэлементов в питании, низкокалорийное
- 6. В начальных стадиях развития заболевания большая роль принадлежит выраженному кардиотоксическому действию продуктов жизнедеятельности стрептококка на клеточные
- 7. Классификация. Клинические формы: острая ревматическая лихорадка повторная ревматическая лихорадка Клинические проявления: Основные: кардит, артрит, хорея, кольцевая
- 8. Клиническая картина. Симптомы появляются через 1 – 2 недели после перенесенной острой стрептококковой инфекции (ангины, обострения
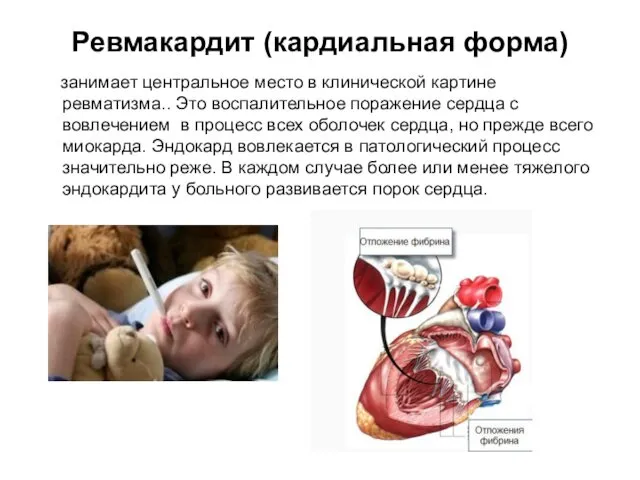
- 9. Ревмакардит (кардиальная форма) занимает центральное место в клинической картине ревматизма.. Это воспалительное поражение сердца с вовлечением
- 10. Диагностика ревмокардита: Жалобы: сердцебиение, боли в области сердца тянущего, колющего характера, одышка при физической нагрузке, повышение
- 11. Ревматический полиартрит Поражение крупных (преимущественно коленных, голеностопных, локтевых) суставов. Симметричность поражения Миграционный характер поражения (летучесть) Выраженность
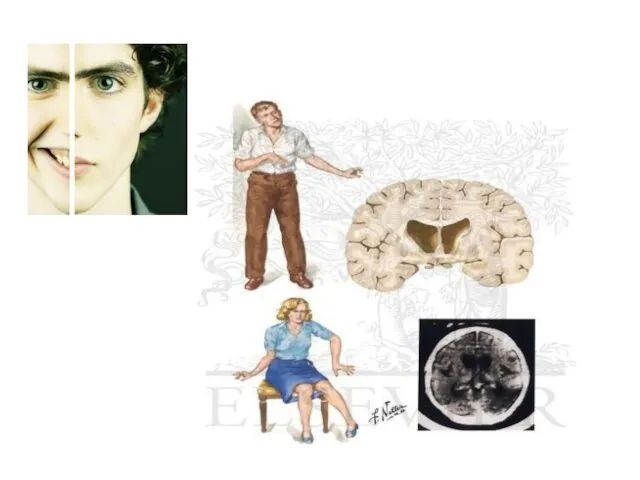
- 12. Ревматическая хорея (мозговая форма). Развивается в основном у детей, подростков. Является проявлением васкулита мелких мозговых сосудов.
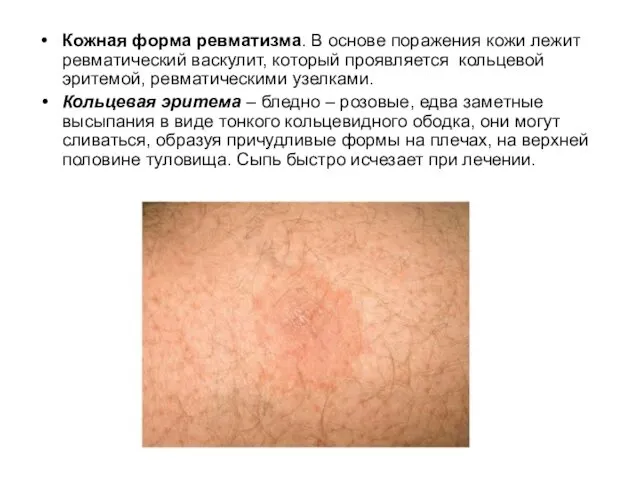
- 14. Кожная форма ревматизма. В основе поражения кожи лежит ревматический васкулит, который проявляется кольцевой эритемой, ревматическими узелками.
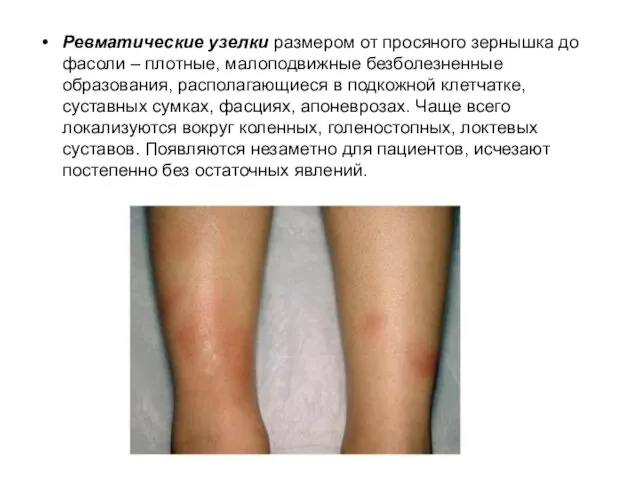
- 15. Ревматические узелки размером от просяного зернышка до фасоли – плотные, малоподвижные безболезненные образования, располагающиеся в подкожной
- 16. Ревматический плеврит – наиболее частое проявление ревматического серозита. Развивается остро, характерные симптомы: Боли в грудной клетке
- 17. В мировой ревматологии считается, что ревматическая лихорадка продолжается 6 – 12 недель (1,5 – 3 месяца),
- 18. Обязательные лабораторно – инструментальные исследования. Лабораторные исследования[1-5, 12,13]: · общий анализ крови (ОАК): увеличение СОЭ, возможно
- 19. Инструментальные исследования: · ЭКГ: уточнение характера нарушений сердечного ритма и проводимости (при сопутствующем миокардите); · Рентгенография
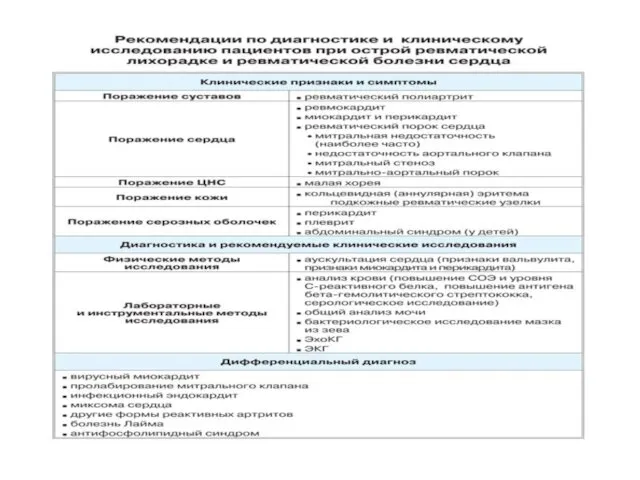
- 20. Диагностические критерии ревматизма Киселя - Джонса (ВОЗ, 1992) Большие критерии Кардит Мигрирующий полиартрит Хорея Сиденгама (малая
- 22. ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ Тактика лечения [1-5,7,9,10,14,16] Амбулаторное лечение показано: · пациентам с хронической ревматической болезнью
- 23. Немедикаментозное лечение: · Режим 2; · Диета №10; · Санация миндалин.
- 24. Медикаментозное лечение: Лечение ОРЛ включает этиотропную антибактериальную терапию, противовоспалительную терапию. Цель этиотропной терапии- воздействие на стрептококковую
- 25. Симптоматическая терапия заключается в коррекции ЗСН, которая может развиться вследствии активного вальвулита или у больных с
- 26. Приобретенные пороки сердца. заболевания, в основе которых лежат анатомические нарушения клапанного аппарата (створок клапанов, фиброзного кольца,
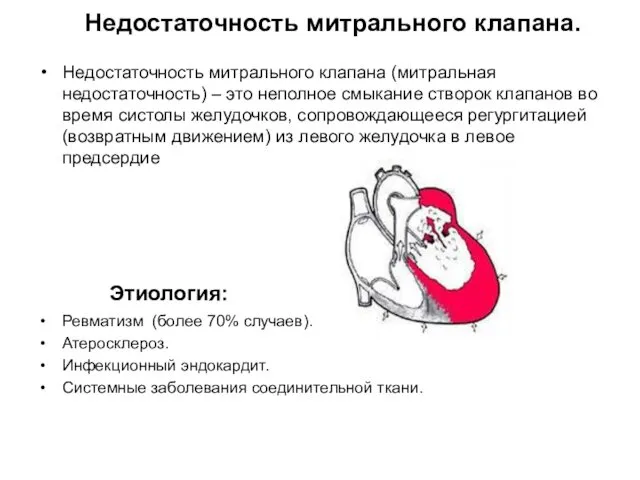
- 27. Этиология: Ревматизм (более 70% случаев). Атеросклероз. Инфекционный эндокардит. Травмы. Системные заболевания соединительной ткани. Сифилис. . При
- 28. Недостаточность митрального клапана. Недостаточность митрального клапана (митральная недостаточность) – это неполное смыкание створок клапанов во время
- 29. Изменения гемодинамики. При неполном смыкании клапана во время систолы левого желудочка часть крови возвращается в левое
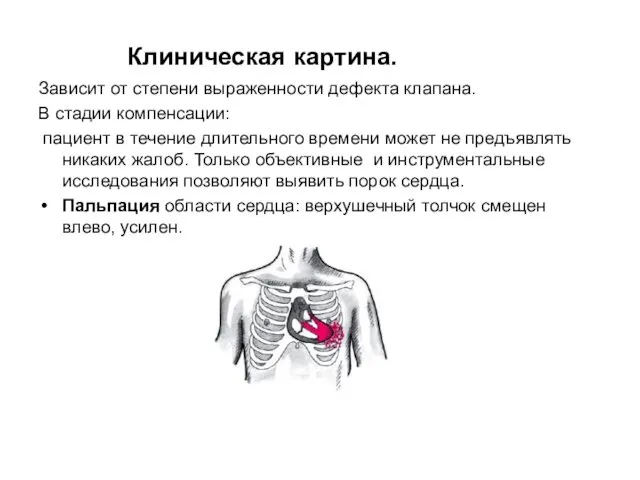
- 30. Клиническая картина. Зависит от степени выраженности дефекта клапана. В стадии компенсации: пациент в течение длительного времени
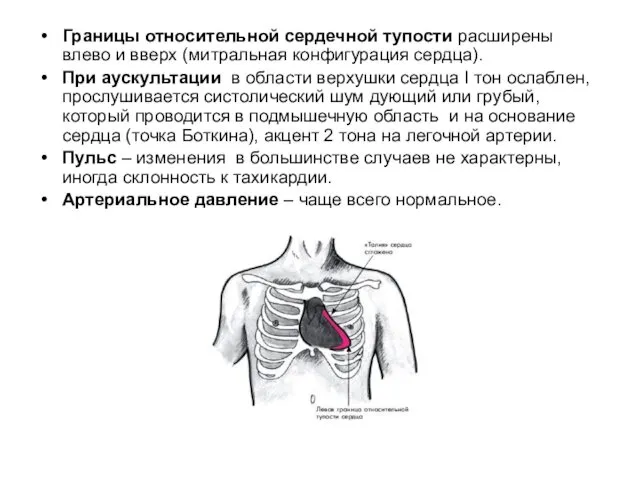
- 31. Границы относительной сердечной тупости расширены влево и вверх (митральная конфигурация сердца). При аускультации в области верхушки
- 32. В стадии декомпенсации: Симптомы левожелудочковой сердечной недостаточности: Быстрая утомляемость, слабость; Сердцебиения, одышка, возникающие при физической нагрузке.
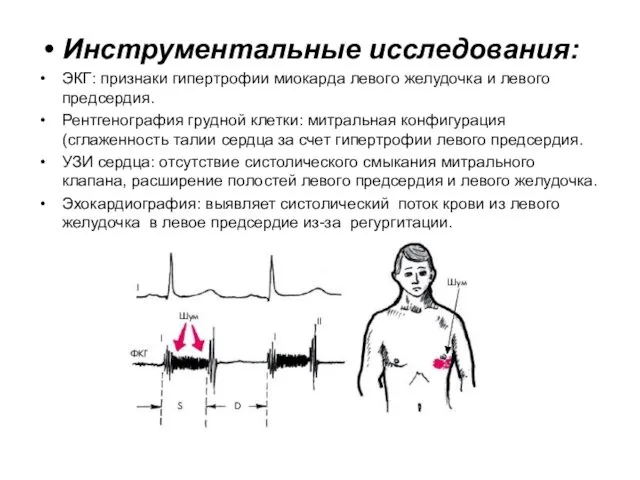
- 33. Инструментальные исследования: ЭКГ: признаки гипертрофии миокарда левого желудочка и левого предсердия. Рентгенография грудной клетки: митральная конфигурация
- 34. Митральный стеноз Митральный стеноз- сужение левого атриовентрикулярного отверстия, которое приводит к затруднению опорожнения левого предсердия.
- 35. Этиология. Наиболее частой причиной является ревматический эндокардит. Происходит утолщение створок клапана, сращение комиссур, сращение и укорочение
- 36. Нарушения гемодинамики. Уменьшение площади митрального отверстия ведет к повышению давления в левом предсердии, что вызывает повышение
- 37. Клиническая картина. Определяется степенью сужения митрального отверстия, симптомы развиваются постепенно с появлением декомпенсации: Одышка – наиболее
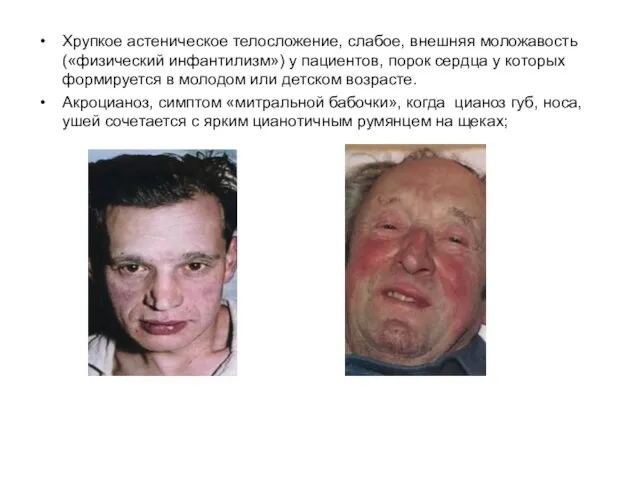
- 38. Хрупкое астеническое телосложение, слабое, внешняя моложавость («физический инфантилизм») у пациентов, порок сердца у которых формируется в
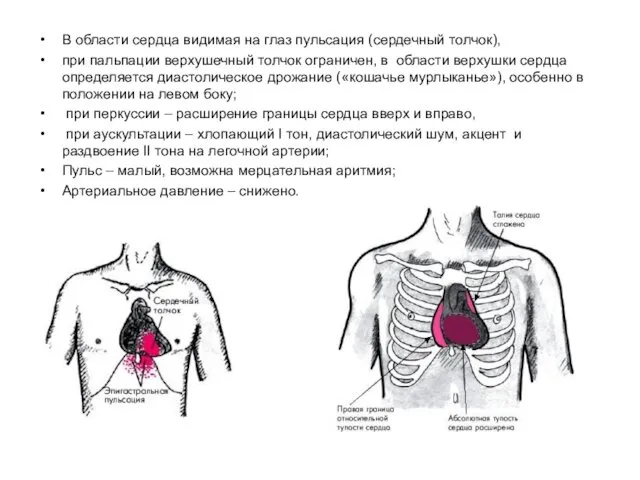
- 39. В области сердца видимая на глаз пульсация (сердечный толчок), при пальпации верхушечный толчок ограничен, в области
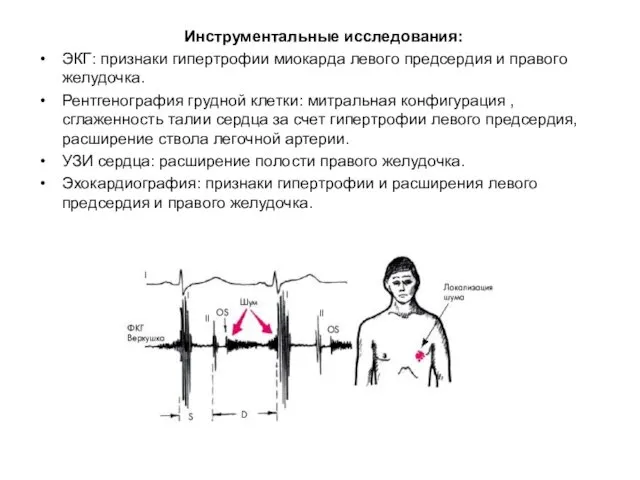
- 40. Инструментальные исследования: ЭКГ: признаки гипертрофии миокарда левого предсердия и правого желудочка. Рентгенография грудной клетки: митральная конфигурация
- 41. Осложнения: Пристеночный тромб левого предсердия. Эмболия в сосуды головного мозга. Инфаркт легкого. Мерцательная аритмия.
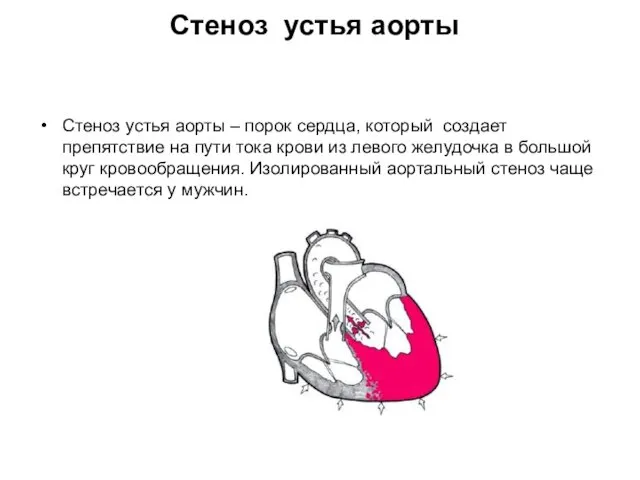
- 42. Стеноз устья аорты Стеноз устья аорты – порок сердца, который создает препятствие на пути тока крови
- 43. Этиология. Наиболее частой причиной является ревматический эндокардит. Атеросклероз. Затяжной септический эндокардит. Врожденные аномалии клапанного аппарата.
- 44. Нарушения гемодинамики. При выраженном сужении часть крови остается в левом желудочке вследствие неполного его опорожнения, к
- 45. Клиническая картина. Жалобы: на головокружение, слабость, обмороки, сжимающие боли за грудиной, особенно при нагрузке, возможны приступы
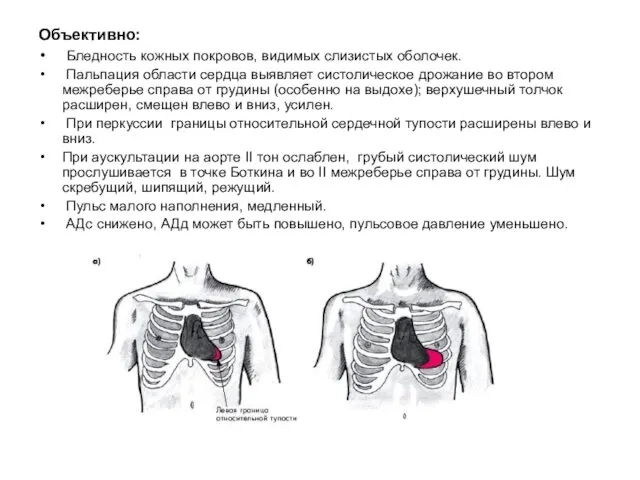
- 46. Объективно: Бледность кожных покровов, видимых слизистых оболочек. Пальпация области сердца выявляет систолическое дрожание во втором межреберье
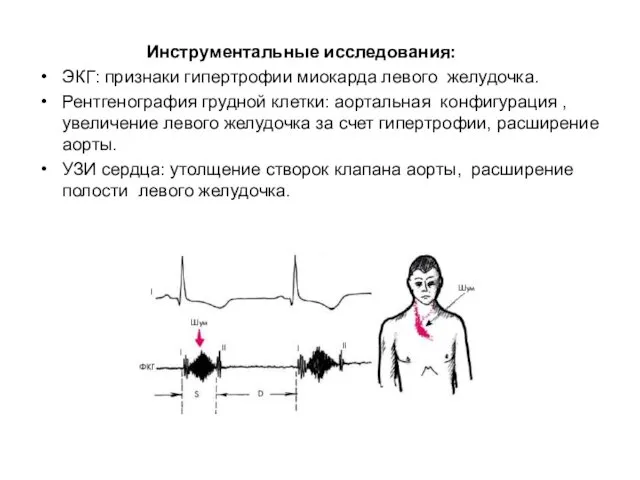
- 47. Инструментальные исследования: ЭКГ: признаки гипертрофии миокарда левого желудочка. Рентгенография грудной клетки: аортальная конфигурация , увеличение левого
- 48. Осложнения: Обморок. Коронарная недостаточность. Септический эндокардит. Нарушения проводимости.
- 49. Недостаточность клапана аорты.
- 50. Этиология Ревматизм (около 70% случаев заболевания); Инфекционный эндокардит; К более редким причинам этого порока относятся атеросклероз,
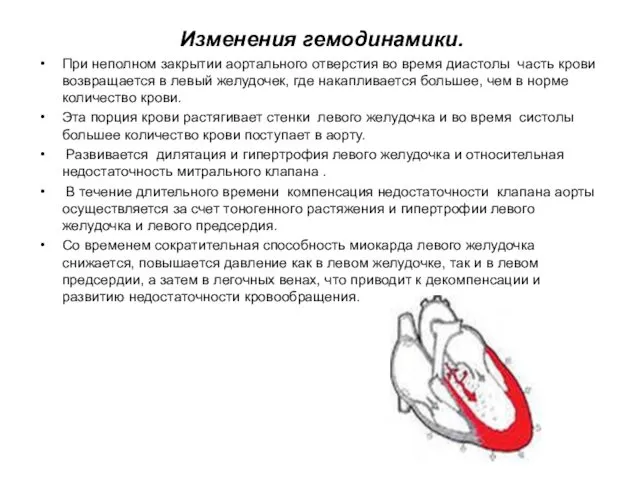
- 51. Изменения гемодинамики. При неполном закрытии аортального отверстия во время диастолы часть крови возвращается в левый желудочек,
- 52. Клиническая картина Жалобы: на сердцебиение, особенно в положении на левом боку, боли в области сердца давящие,
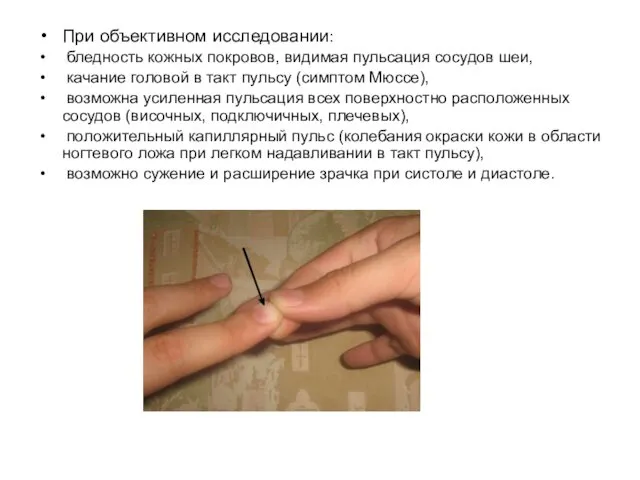
- 53. При объективном исследовании: бледность кожных покровов, видимая пульсация сосудов шеи, качание головой в такт пульсу (симптом
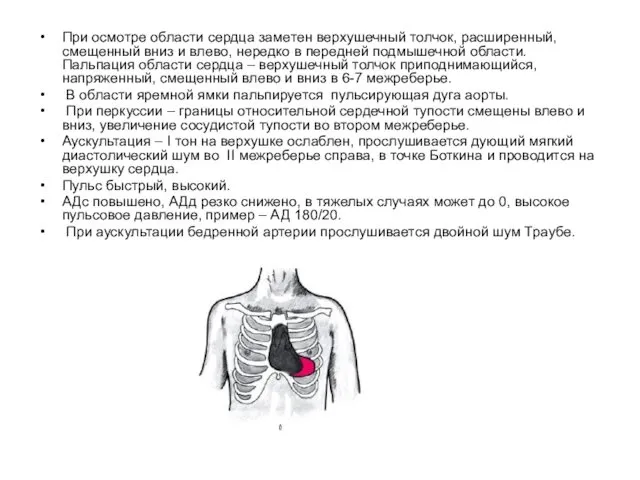
- 54. При осмотре области сердца заметен верхушечный толчок, расширенный, смещенный вниз и влево, нередко в передней подмышечной
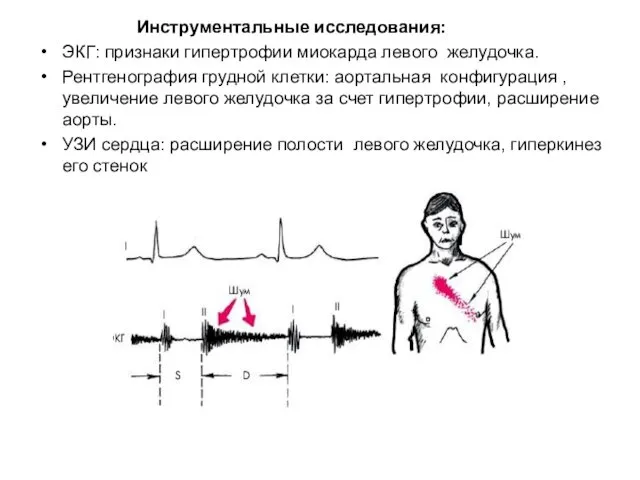
- 55. Инструментальные исследования: ЭКГ: признаки гипертрофии миокарда левого желудочка. Рентгенография грудной клетки: аортальная конфигурация , увеличение левого
- 57. Скачать презентацию









![Обязательные лабораторно – инструментальные исследования. Лабораторные исследования[1-5, 12,13]: · общий анализ](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/493185/slide-17.jpg)


![ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ Тактика лечения [1-5,7,9,10,14,16] Амбулаторное лечение показано: ·](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/493185/slide-21.jpg)


















 Инфаркт миокардын емдеуде қолданылатын фракционды емес фармакоинвазивті гепарин мен эноксапариннің
Инфаркт миокардын емдеуде қолданылатын фракционды емес фармакоинвазивті гепарин мен эноксапариннің Балалар организмі реактивтілігіін ерекшелігі. Балалардағы диатеюздер
Балалар организмі реактивтілігіін ерекшелігі. Балалардағы диатеюздер Острый аппендицит
Острый аппендицит Миома матки
Миома матки Консервативное лечение перфоративной язвы желудка
Консервативное лечение перфоративной язвы желудка Массаж. Илеу
Массаж. Илеу Псилоцибин - последствия наркотика, действие и признаки употребления
Псилоцибин - последствия наркотика, действие и признаки употребления Профилактика стоматологических заболеваний
Профилактика стоматологических заболеваний Оказание первой помощи при опасных для жизни состояниях
Оказание первой помощи при опасных для жизни состояниях Влияние Крон уровня витамина Д и цинка на частоту обострений заболеваний легких
Влияние Крон уровня витамина Д и цинка на частоту обострений заболеваний легких Проценты. Математика 5 класс. Учитель математики Деева Надежда Владимировна. МОУ «Черноярская средняя общеобразовательная школ
Проценты. Математика 5 класс. Учитель математики Деева Надежда Владимировна. МОУ «Черноярская средняя общеобразовательная школ Расстройства сознания
Расстройства сознания Сердце имплант
Сердце имплант Гипокси́я
Гипокси́я Сухожильный шов
Сухожильный шов Синтетические лекарственные средства
Синтетические лекарственные средства Аутофагия: механизмы и клиническое значение
Аутофагия: механизмы и клиническое значение Сепсис. Цитокины
Сепсис. Цитокины Нутрициология – наука о здоровом питании. Питьевая вода
Нутрициология – наука о здоровом питании. Питьевая вода Педиатрия. Карточкалары
Педиатрия. Карточкалары Визуальная диагностика
Визуальная диагностика ЖБА-ның ісіктерінің кешендік еміндегі сәулелік терапия
ЖБА-ның ісіктерінің кешендік еміндегі сәулелік терапия Самоконтроль при занятиях оздоровительной физкультурой
Самоконтроль при занятиях оздоровительной физкультурой Организация неврологической помощи населению
Организация неврологической помощи населению Неотложная помощь при инфаркте миокарда
Неотложная помощь при инфаркте миокарда Заболевания, передающиеся половым путём
Заболевания, передающиеся половым путём Гнойные заболевания лимфатических сосудов и узлов
Гнойные заболевания лимфатических сосудов и узлов Проводящие пути головного и спинного мозга
Проводящие пути головного и спинного мозга