Содержание
- 2. План: ЛЕЙКОЗЫ Общий патогенез и клеточная кинетика лейкозов Парапротеинемические лейкозы Классификация парапротеинемических лейкрзов Множественная миелома
- 3. ЛЕЙКОЗЫ Лейкоз – опухоль кроветворной системы, первично поражающая кроветворные клетки костного мозга. При этом в процесс
- 4. Общий патогенез и клеточная кинетика лейкозов Схематическая цепь событий: 1. Воздействие мутагенного фактора на кроветворную клетку.
- 5. 4. Клетка – мутант приобретает новые свойства, в частности способности к безграничной пролиферации, претерпевает новые мутации,
- 6. 6. Вследствие остановки созревания нормальных клеток не образуется. Вместо них в костном мозге накапливаются лейкозные клетки,
- 7. Парапротеинемические лейкозы Парапротеинемические гемобластозы – опухоли кроветворной системы, субстратом которых являются малигнизированные лимфоциты В и плазматические
- 8. Плазматические клетки ПЛЦ в норме: Производные лимфоцитов «В». Образуются из лимфоцитов «В» в результате реакции бласттрансформации.
- 9. Значение плазматических клеток в синтезе Ig огромно. Их сравнивают с «одноклеточной железой». Увеличении концентрации гамма-глобулинов в
- 10. В норме молекула Ig состоит из: а) двух (2-х) тяжелых полипептидных цепей (H-цепи) с молекулярной массой
- 11. В норме вся совокупность плазмоцитов человека неоднородна и делится на множество клонов. Клон – потомство одной
- 12. Таким образом, в здоровом организме различные клоны плазмоцитов одновременно синтезируют до 10000 видов Ig, для которых
- 13. Клетки-члены разросшегося клона продолжают синтезировать свой Ig (так называемый моноклональный Ig, т.е. свойственный данному клона). Таким
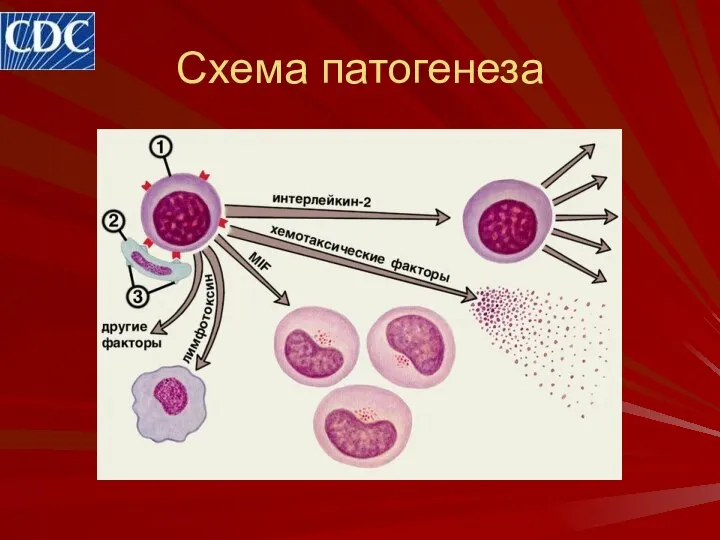
- 14. Схема патогенеза
- 15. Классификация парапротеинемических гемобластозов Множественная миелома (миеломная болезнь). Субстрат опухоли состоит из плазматических клеток. Опухоль продуцирует несколько
- 16. Макроглобулинемия Вальдстрема. Субстрат опухоли представлен лимфоцитами, плазматическими клетками и их созревающими формами. Клетки опухоли синтезируют иммуноглобулины
- 17. Болезнь тяжелых цепей (БТЦ). Опухоль состоит из лимфоцитов и плазматических клеток разной степени зрелости со значительной
- 18. Доброкачественные парапротеинемии. В этих случаях парапротеин обнаруживается в крови практически здоровых людей.
- 19. Множественная миелома Множественная миелома – опухоль кроветворной ткани, субстратом которой являются плазматические клетки. Вся масса плазматических
- 20. Иммунохимические варианты – это варианты множественной миеломы в зависимости от класса и типа секретируемых параиммуноглобулинов. Чаще
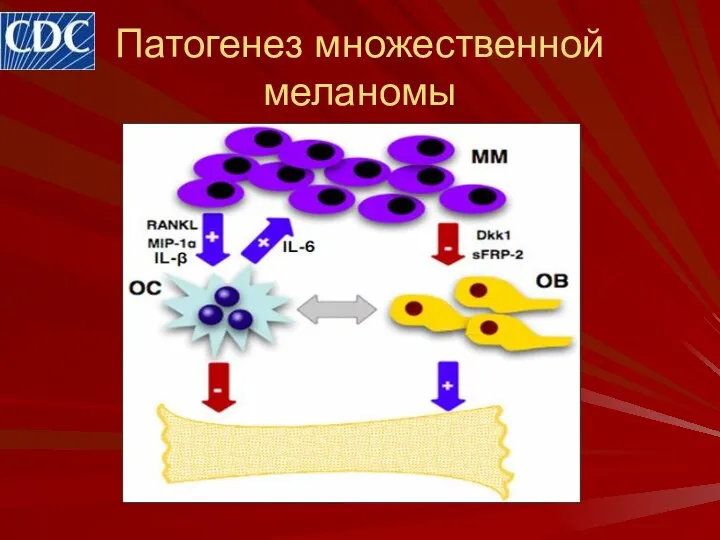
- 21. Патогенез множественной меланомы
- 22. Картина крови и костного мозга. Красная кровь. В начале болезни изменения красной крови могут отсутствовать, но
- 24. Общее количество лейкоцитов. Лейкопения с ядерным сдвигом влево, значительно реже лейкоцитоз до 10, -30,0х109/л. Лейкоцитарная формула.
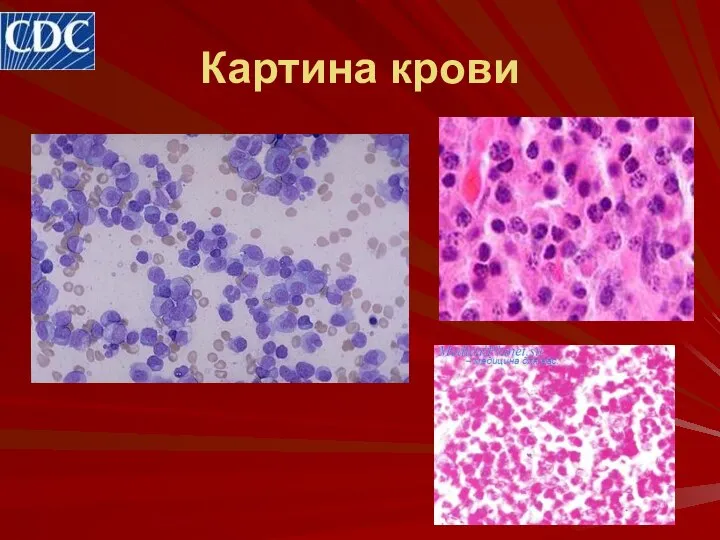
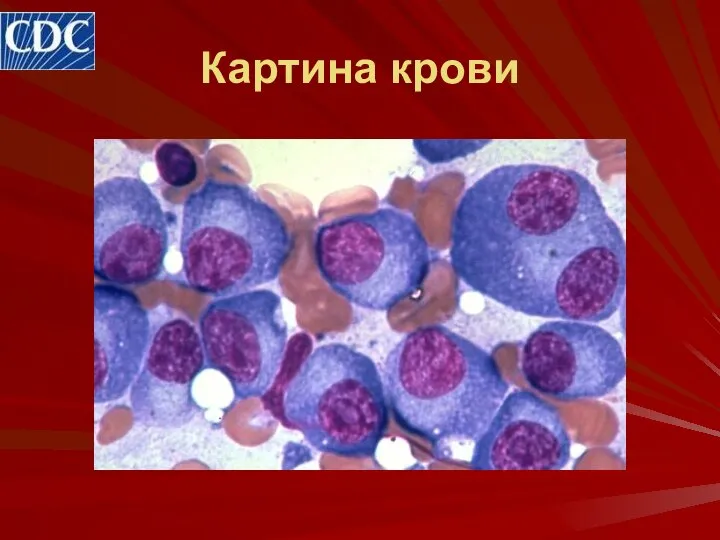
- 25. Картина крови
- 26. Картина крови
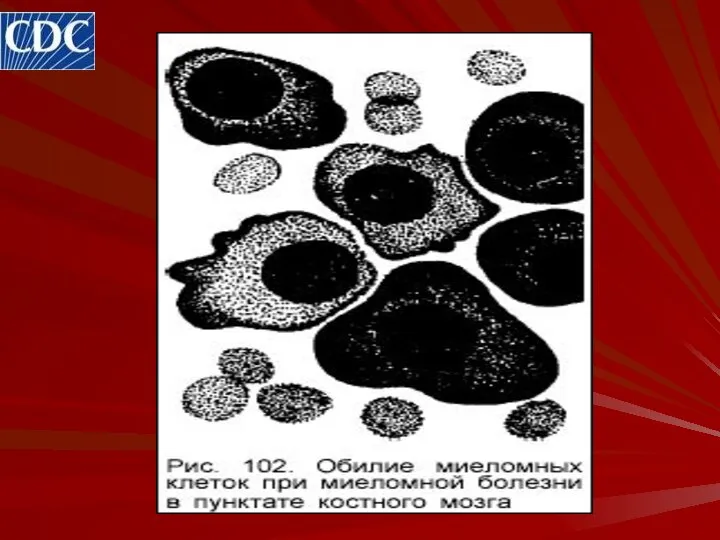
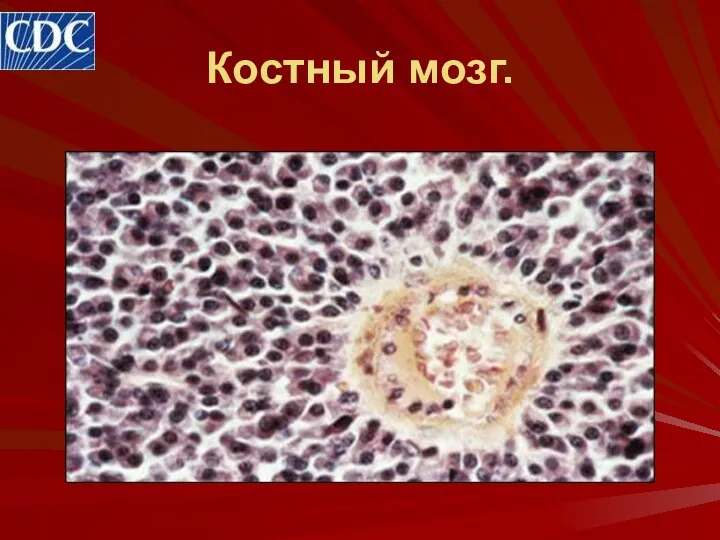
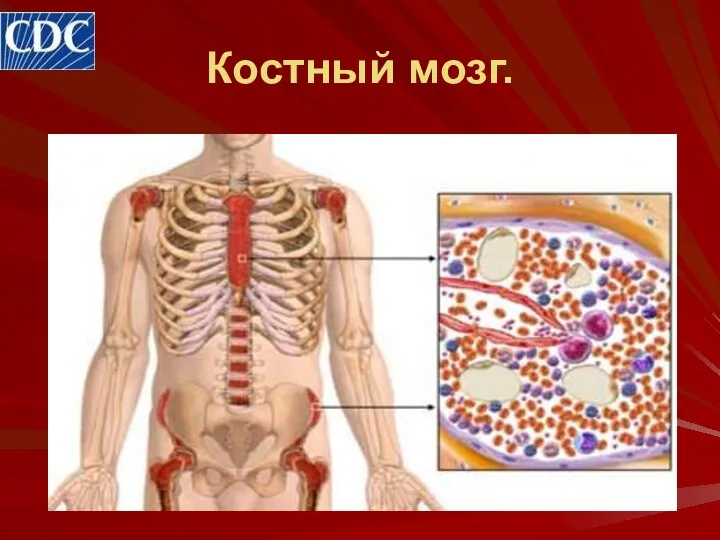
- 27. Костный мозг. Световая микроскопия костного мозга является обязательным (но не основным) исследованием при подозрении на множественную
- 28. Костный мозг.
- 29. Костный мозг.
- 30. При биохимическом исследовании крови выявляется гиперпротеинемия до 10-12-30 г/л. Электрофоретическое исследование белков плазмы крови производится на
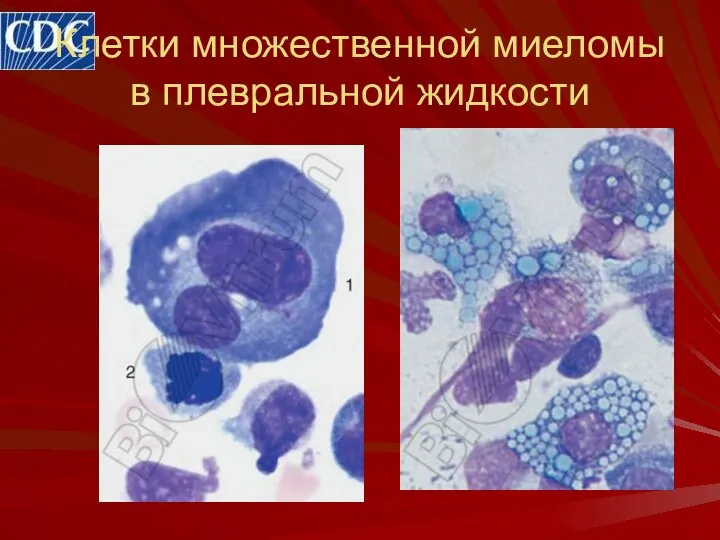
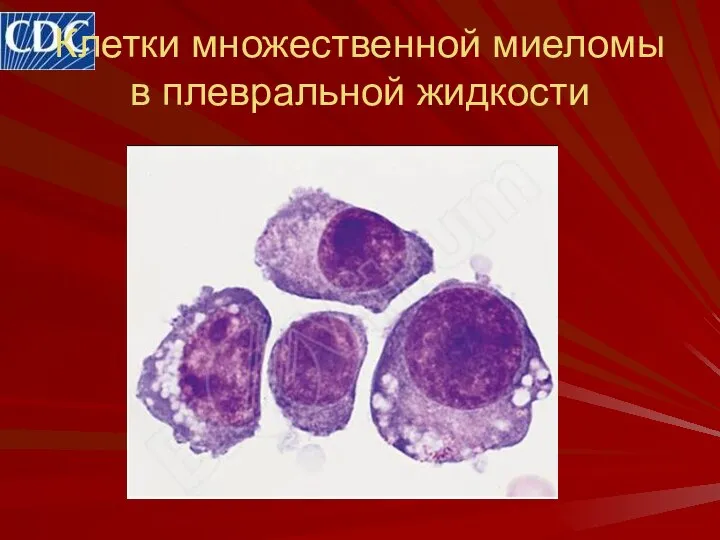
- 31. Клетки множественной миеломы в плевральной жидкости
- 32. Клетки множественной миеломы в плевральной жидкости
- 33. Определение в моче белка Бенс-Джонса. Белок Бенс-Джонса обнаруживают в моче тогда, когда миеломные клетки способны синтезировать
- 34. Белок Бенс-Джонса имеет малый молекулярный вес, следовательно легко проходят через неповрежденный почечный фильтр в мочу и
- 36. Скачать презентацию
























 Детектор. Практика невербальной семиотики, частных телодвижений и мимики. Занятие №9
Детектор. Практика невербальной семиотики, частных телодвижений и мимики. Занятие №9 Развитие в юношеском возрасте
Развитие в юношеском возрасте Основные положения теории поля К. Левина
Основные положения теории поля К. Левина Топографическая анатомия области шеи (продолжение), топография сосудисто-нервных пучков шеи
Топографическая анатомия области шеи (продолжение), топография сосудисто-нервных пучков шеи Профилактика ОРВИ и гриппа
Профилактика ОРВИ и гриппа Корреляциялык анализ
Корреляциялык анализ Лейкоцитозы и лейкопении. Патофизиология крови
Лейкоцитозы и лейкопении. Патофизиология крови Догляд за хворими з хірургічними захворюваннями і ушкодженнями кінцівок
Догляд за хворими з хірургічними захворюваннями і ушкодженнями кінцівок Принципи та сучасні методи лікування хворих на туберкульоз
Принципи та сучасні методи лікування хворих на туберкульоз Популяция санына әсер ететін факторларды анықтау
Популяция санына әсер ететін факторларды анықтау Структура бактериальной клетки. Форма бактерий
Структура бактериальной клетки. Форма бактерий Топырақ тыңайтушы препараттарды шығару
Топырақ тыңайтушы препараттарды шығару Лепра. Классификация групп лепры. Лечение
Лепра. Классификация групп лепры. Лечение Этиология ДКА. Симптомы и классификация. Диабетический кетоацидоз
Этиология ДКА. Симптомы и классификация. Диабетический кетоацидоз Мукогингивальная пластика. Современное состояние вопроса
Мукогингивальная пластика. Современное состояние вопроса Порядок обследования больного животного
Порядок обследования больного животного Сестринский уход за доношенным новорожденным
Сестринский уход за доношенным новорожденным Онкологические заболевания в гинекологии
Онкологические заболевания в гинекологии Осторожно, инфекции
Осторожно, инфекции System analysis and decision making
System analysis and decision making История болезни пациента
История болезни пациента Эльбона. Глюкозамина сульфат. Новый препарат для лечения остеоартроза
Эльбона. Глюкозамина сульфат. Новый препарат для лечения остеоартроза Интуиция. Психологическая игра
Интуиция. Психологическая игра Механизмы развития иммунного ответа в норме и патологии
Механизмы развития иммунного ответа в норме и патологии Жизнь и работа Герцена И. Г. в Свердловске
Жизнь и работа Герцена И. Г. в Свердловске Экзаменационный билет. Препараты
Экзаменационный билет. Препараты Теоретические основы физической терапии и эрготерапии
Теоретические основы физической терапии и эрготерапии ЛФК при пневмонии
ЛФК при пневмонии