Содержание
- 2. Определение Колоректальный рак – злокачественная опухоль эпителиального происхождения, поражающая все отделы толстой кишки.
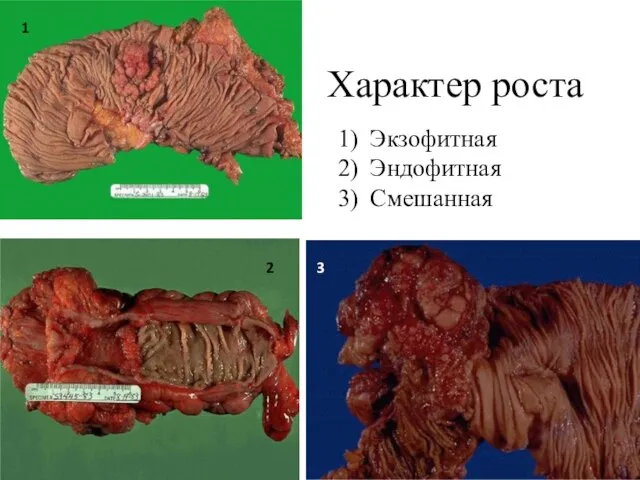
- 3. Характер роста Экзофитная Эндофитная Смешанная 1 3 2
- 4. Факторы риска Возраст: более 90% людей с диагностированным колоректальным раком это лица старше 50 лет. Семейный
- 5. Генетические факторы Врожденный неполипозный рак толстой кишки, наиболее частый тип. В основе - аутосомно-доминантная мутация в
- 6. Полипоз толстой кишки
- 7. Факторы окружающей среды Диета: лица, потребляющие в основном пищу, содержащую много жиров животного происхождения, находятся в
- 8. Предраковые состояния
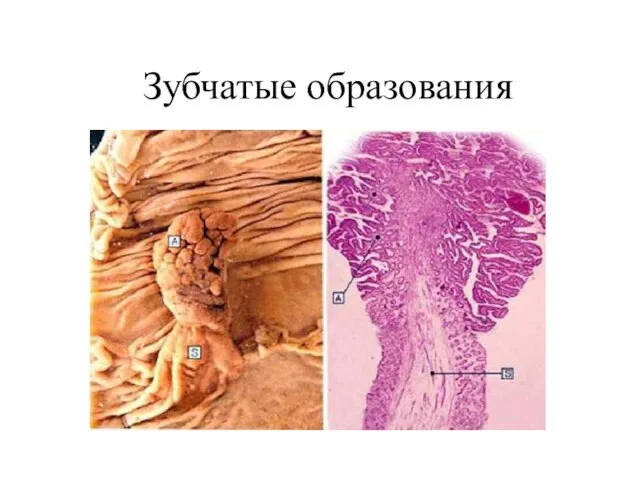
- 9. Зубчатые образования
- 10. Классификация Зубчатый гиперпластический полип (микровезикулярный -MVHP; богатый бокаловидными клетками GCHP; бедный муцином-MPHP). Сидячая зубчатая аденома/полип с
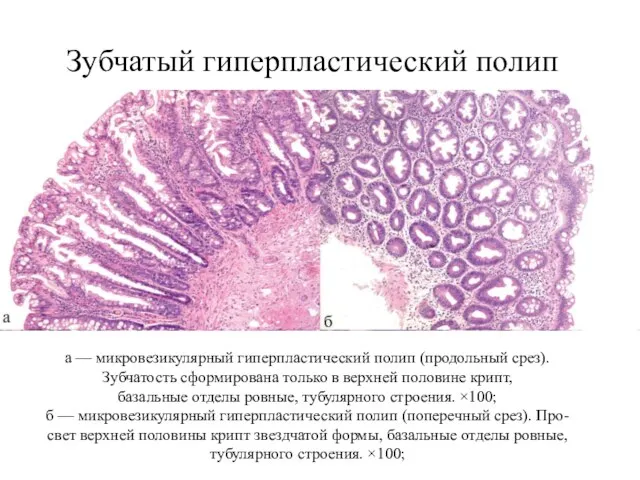
- 11. Зубчатый гиперпластический полип а — микровезикулярный гиперпластический полип (продольный срез). Зубчатость сформирована только в верхней половине
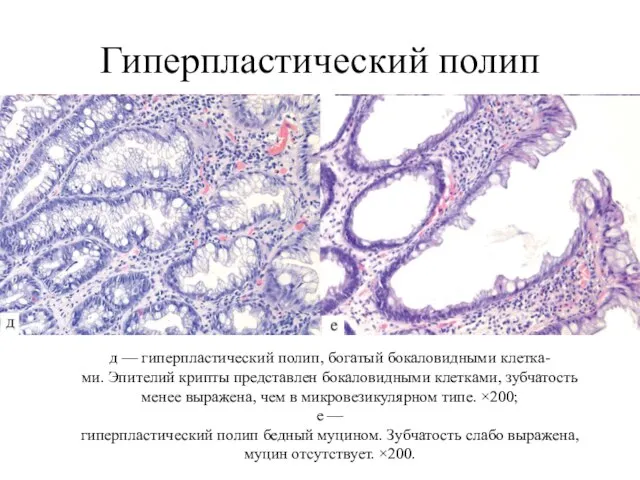
- 12. Гиперпластический полип д — гиперпластический полип, богатый бокаловидными клетка- ми. Эпителий крипты представлен бокаловидными клетками, зубчатость
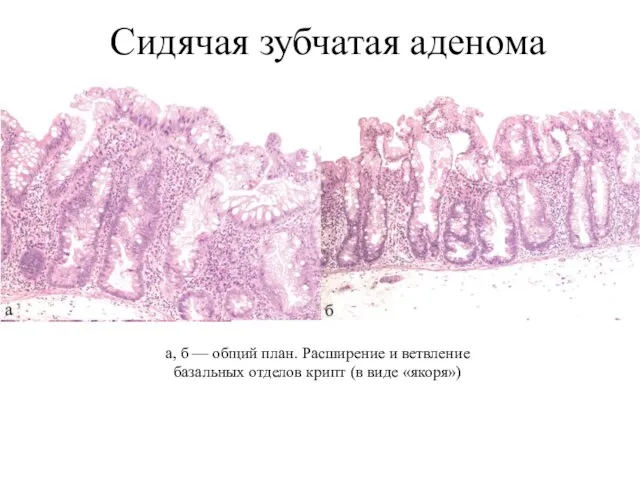
- 13. Сидячая зубчатая аденома а, б — общий план. Расширение и ветвление базальных отделов крипт (в виде
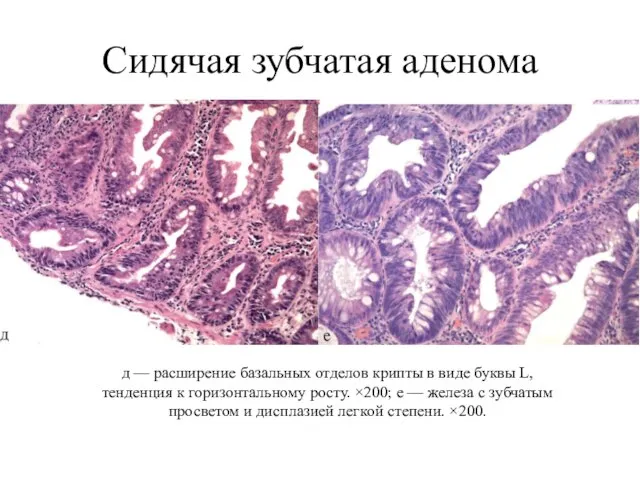
- 14. Сидячая зубчатая аденома д — расширение базальных отделов крипты в виде буквы L, тенденция к горизонтальному
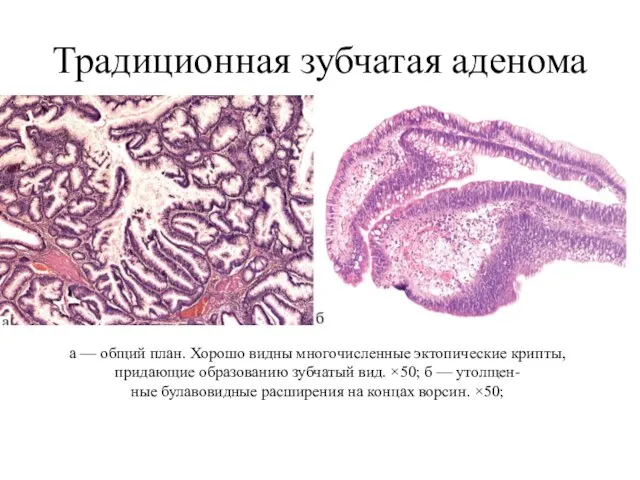
- 15. Традиционная зубчатая аденома а — общий план. Хорошо видны многочисленные эктопические крипты, придающие образованию зубчатый вид.
- 16. Генетическая альтерация зубчатых образований ТК
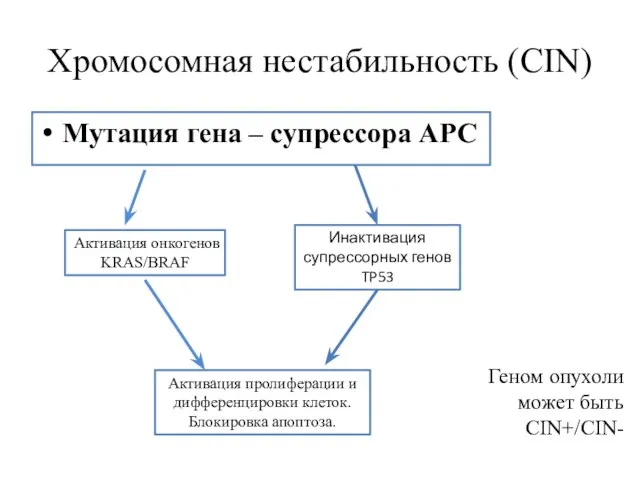
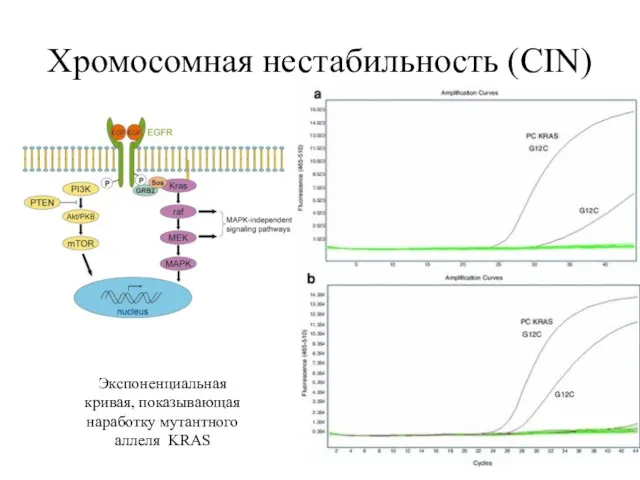
- 17. Хромосомная нестабильность (CIN) Мутация гена – супрессора APC Активация онкогенов KRAS/BRAF Инактивация супрессорных генов TP53 Активация
- 18. Хромосомная нестабильность (CIN) Экспоненциальная кривая, показывающая наработку мутантного аллеля KRAS
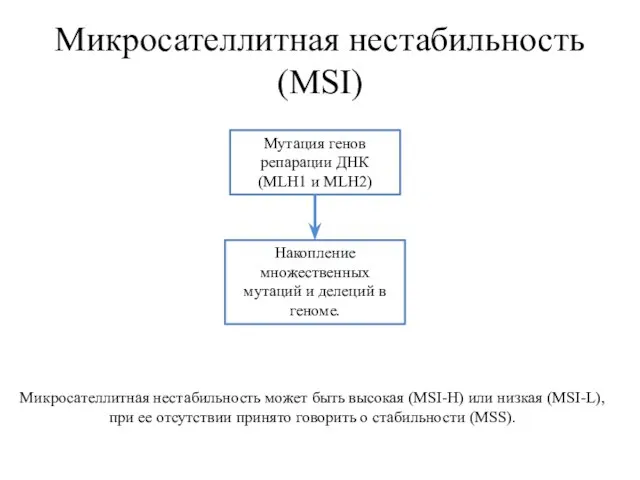
- 19. Микросателлитная нестабильность (MSI) Мутация генов репарации ДНК (MLH1 и MLH2) Накопление множественных мутаций и делеций в
- 20. Микросателлитная нестабильность (MSI) ПЦР амплифицирует микросателлитные повторы (участки ДНК, состоящие из повторяющихся мономеров менее 9 пар
- 21. Эпигенетическая альтерация зубчатых образований ТК В основе эпигенетических альтераций лежит гиперметиляция протомерной области (CpG-island) множества генов,
- 22. Исследование операционного материала
- 23. Необходимая клиническая информация: Была ли опухоль выявлена в рамках скрининговой программы. Гистогенез опухоли, если он известен.
- 24. Макроскопическое исследование Циркулярный край окрашивается маркировочной краской для четкого определения при последующем микроскопическом исследовании. Операционный материал
- 25. Макроскопическое исследование После фиксации: забор проксимального и дистального краев резекции (могут быть отдельно доставлены кольца сшивающего
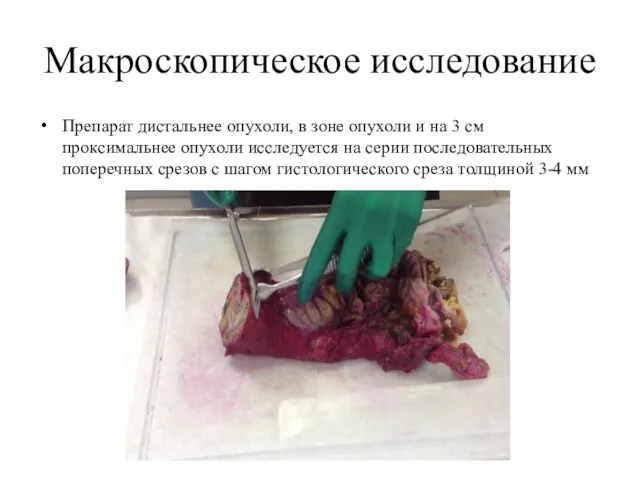
- 26. Макроскопическое исследование Препарат дистальнее опухоли, в зоне опухоли и на 3 см проксимальнее опухоли исследуется на
- 27. Макроскопическое исследование
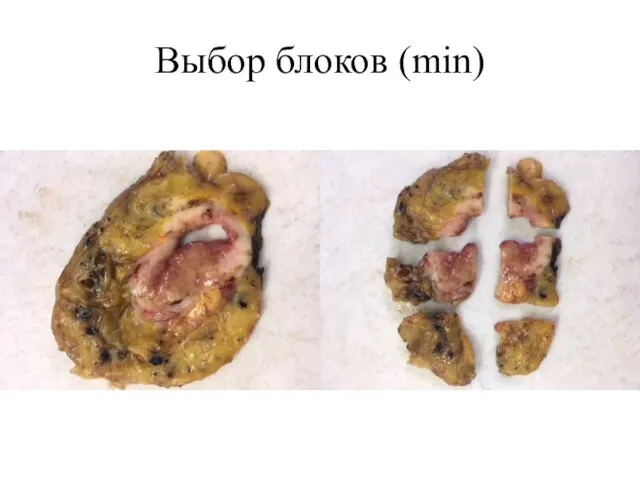
- 28. Выбор блоков (min) Участок с наибольшей инвазией в стенку/сквозь стенку кишки. Вовлеченная серозная поверхность. Инвазия экстрамурально
- 29. Выбор блоков (min)
- 30. Основные макроскопические параметры опухоли: Размер опухоли Характер роста (экзофитный, эндофитный, смешанный, циркулярный) Степень стеноза просвета Глубина
- 31. Микроскопическое исследование
- 32. Задачи микроскопического исследования: Гистологический тип опухоли Степень дифференцировки/степень анаплазии опухоли (Grade) Глубина инвазии опухоли (стадия pT)
- 33. Классификация (МГКО 2014) Аденокарцинома (8140/3) Муцинозная аденокарцинома (8480/3) Перстневидно-клеточный рак (8490/3) Мелкоклеточный рак (8041/3) Плоскоклеточный рак
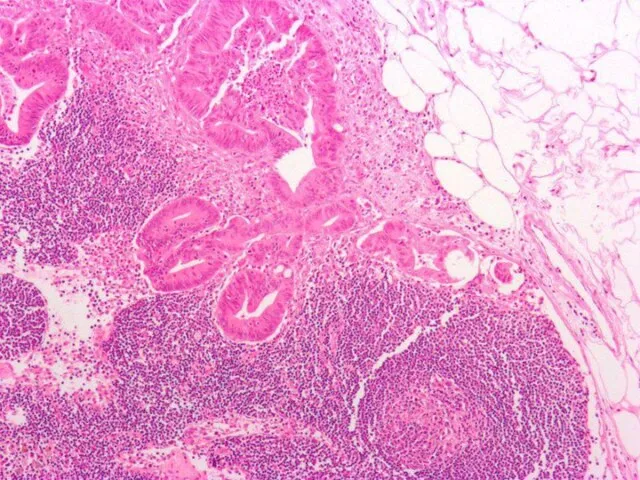
- 34. Классическая аденокарцинома
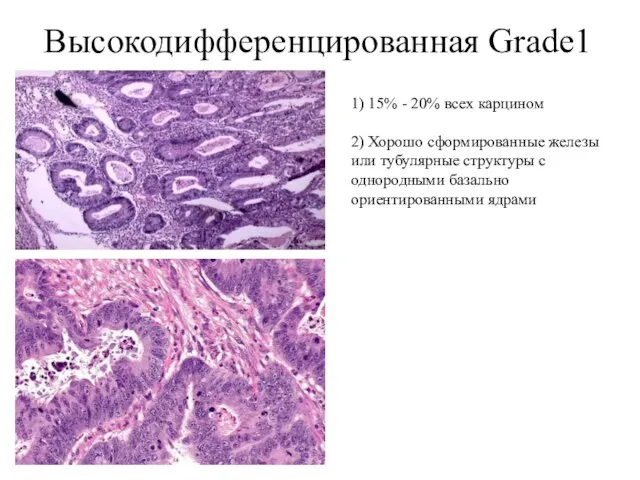
- 35. Высокодифференцированная Grade1 1) 15% - 20% всех карцином 2) Хорошо сформированные железы или тубулярные структуры с
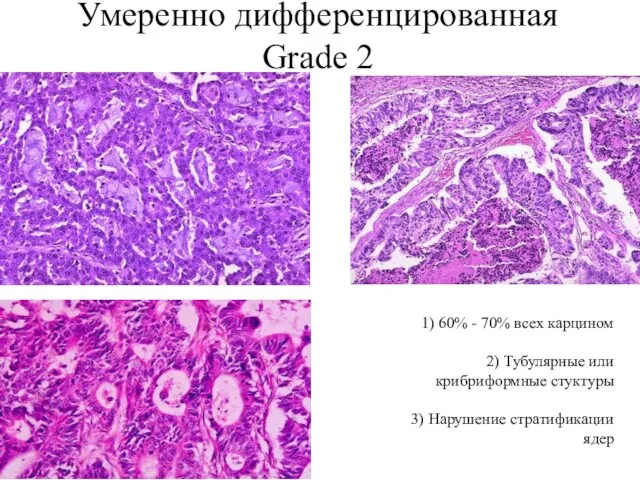
- 36. Умеренно дифференцированная Grade 2 1) 60% - 70% всех карцином 2) Тубулярные или крибриформные стуктуры 3)
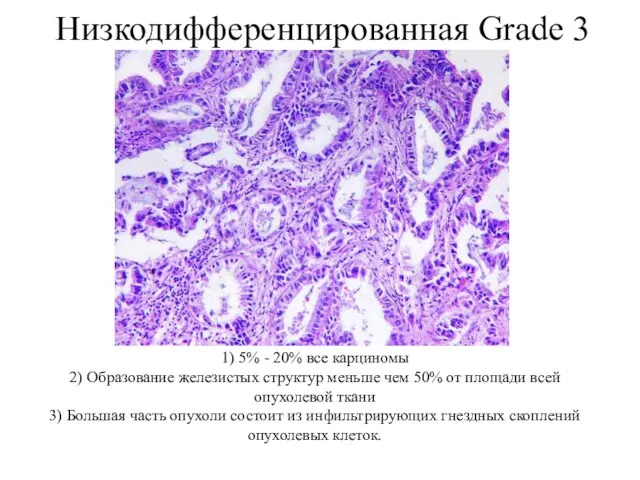
- 37. Низкодифференцированная Grade 3 1) 5% - 20% все карциномы 2) Образование железистых структур меньше чем 50%
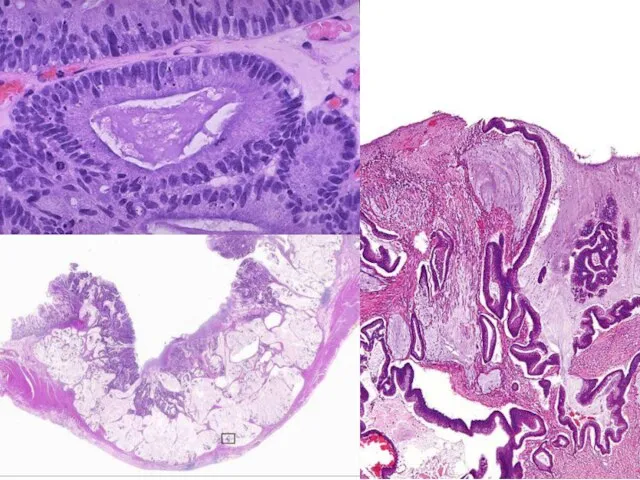
- 38. Муцинозная аденокарцинома
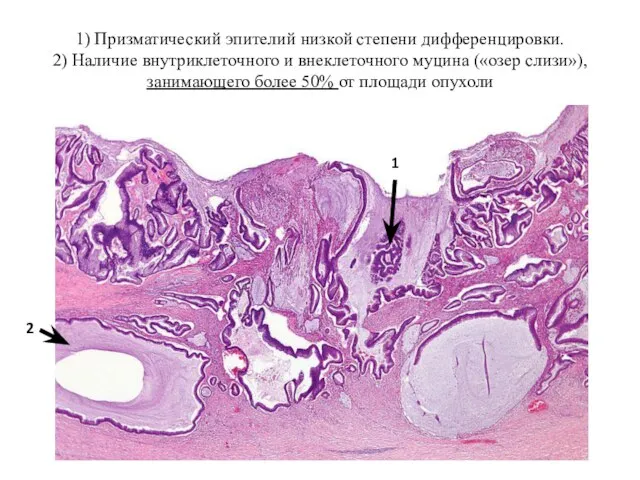
- 39. 1) Призматический эпителий низкой степени дифференцировки. 2) Наличие внутриклеточного и внеклеточного муцина («озер слизи»), занимающего более
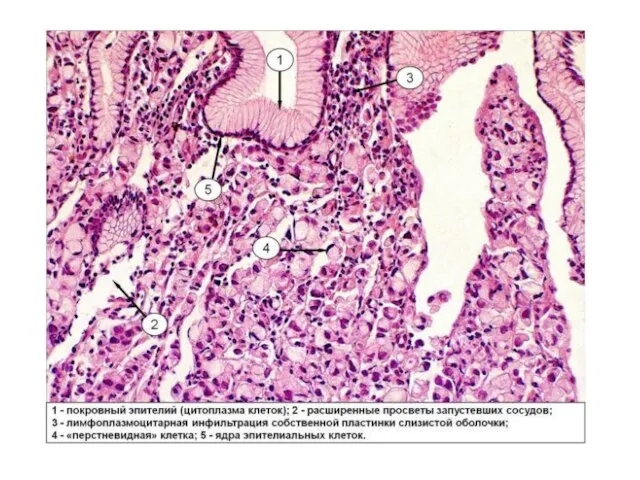
- 41. Перстневидно-клеточная аденокарцинома
- 44. Мелкоклеточный рак
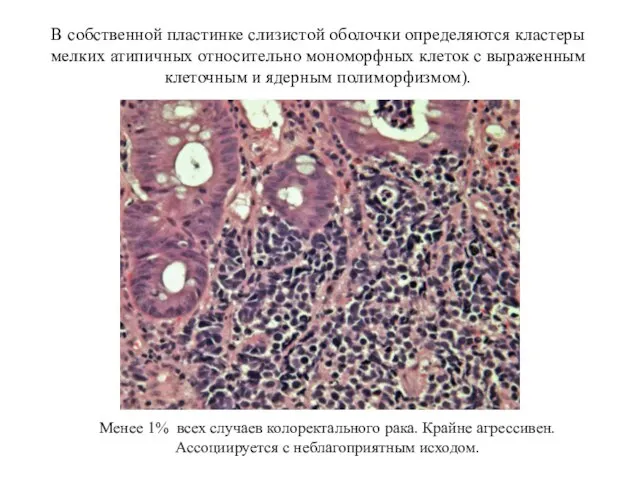
- 45. В собственной пластинке слизистой оболочки определяются кластеры мелких атипичных относительно мономорфных клеток с выраженным клеточным и
- 46. Плоскоклеточный рак
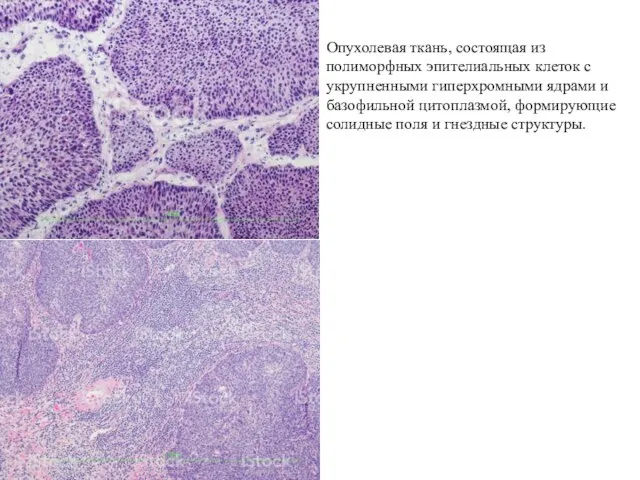
- 47. Опухолевая ткань, состоящая из полиморфных эпителиальных клеток с укрупненными гиперхромными ядрами и базофильной цитоплазмой, формирующие солидные
- 48. Аденосквамозный рак
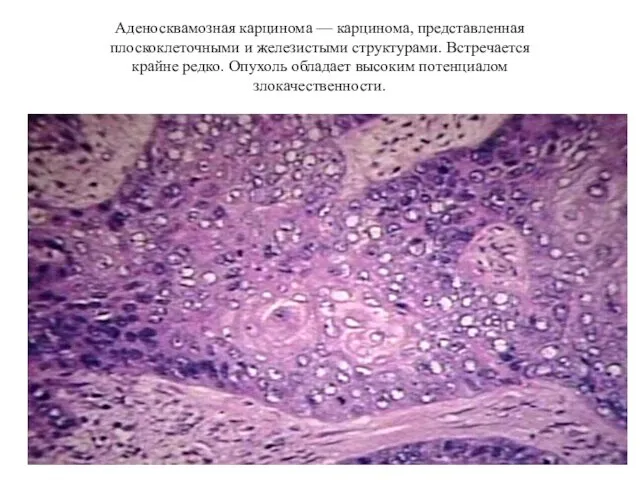
- 49. Аденосквамозная карцинома — карцинома, представленная плоскоклеточными и железистыми структурами. Встречается крайне редко. Опухоль обладает высоким потенциалом
- 50. Медуллярный рак
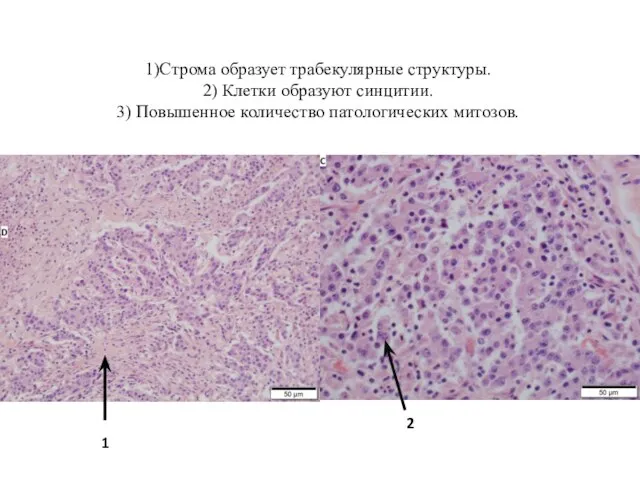
- 51. 1)Строма образует трабекулярные структуры. 2) Клетки образуют синцитии. 3) Повышенное количество патологических митозов. 2 1
- 52. ИГХ - исследование
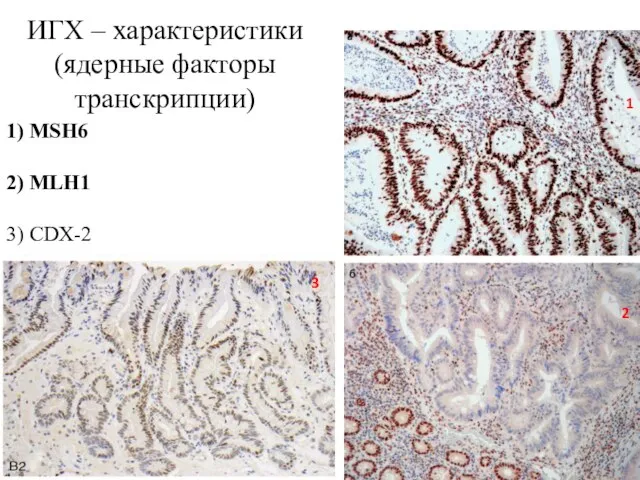
- 53. ИГХ – характеристики (ядерные факторы транскрипции) 1 2 3 1) MSH6 2) MLH1 3) CDX-2
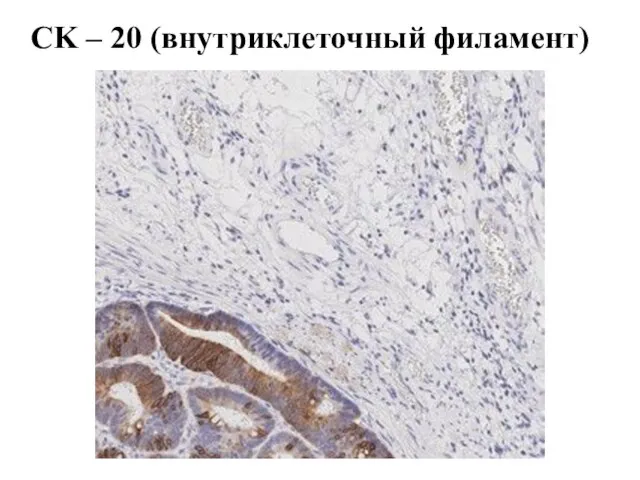
- 54. CK – 20 (внутриклеточный филамент)
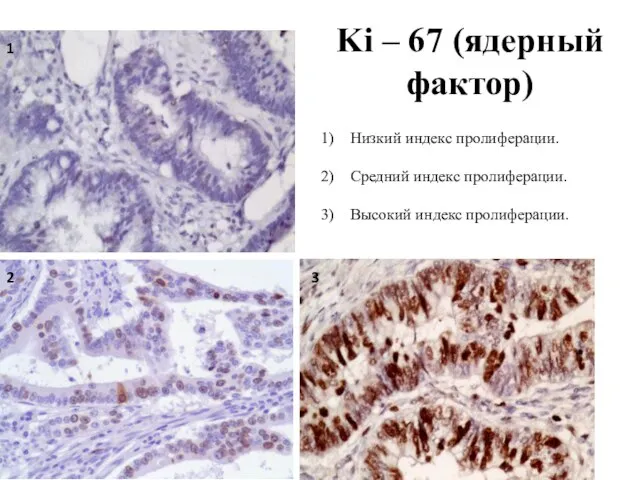
- 55. Ki – 67 (ядерный фактор) 1 2 3 Низкий индекс пролиферации. Средний индекс пролиферации. Высокий индекс
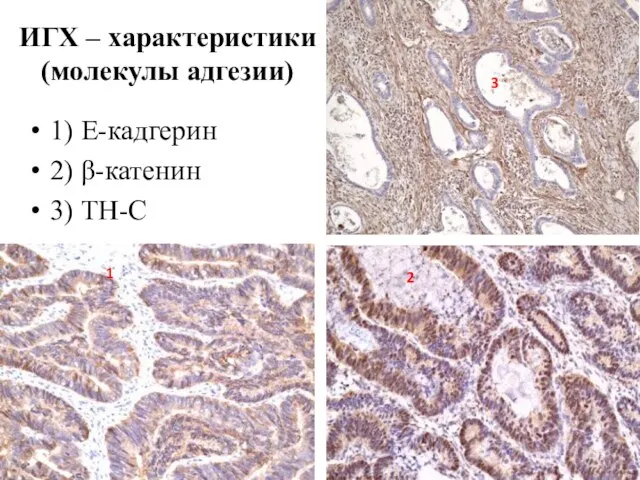
- 56. ИГХ – характеристики (молекулы адгезии) 1) E-кадгерин 2) β-катенин 3) ТН-С 1 2 3
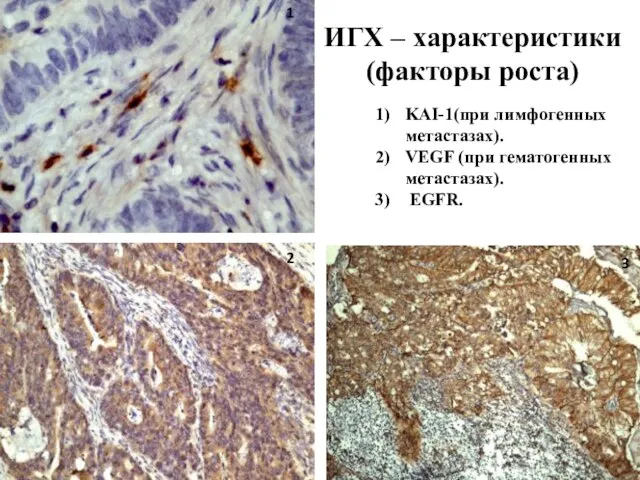
- 57. ИГХ – характеристики (факторы роста) KAI-1(при лимфогенных метастазах). VEGF (при гематогенных метастазах). EGFR. 1 3 2
- 58. TNM – 2018 (AJCC 8th Edition)
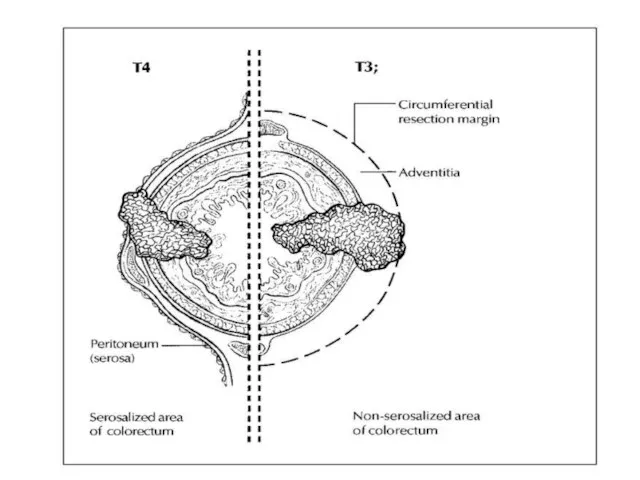
- 59. Глубина инвазии опухоли (pT) ТХ: первичная опухоль не может быть оценена Т0: нет признаков первичной опухоли.
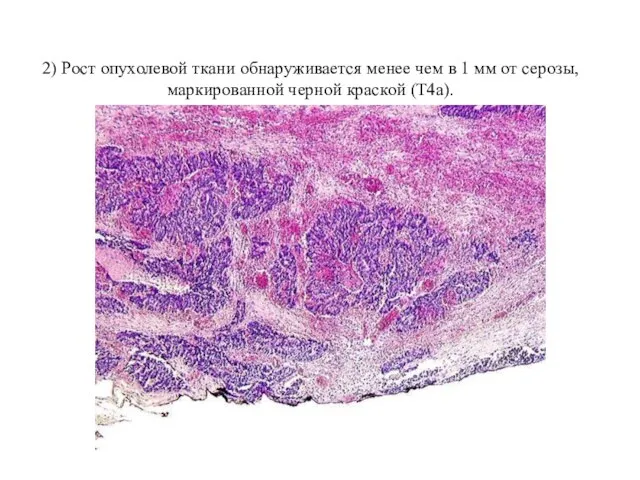
- 62. 2) Рост опухолевой ткани обнаруживается менее чем в 1 мм от серозы, маркированной черной краской (T4a).
- 63. Лимфогенное метастазирование (pN) В NX: регионарные лимфатические узлы не могут быть оценены N0: нет регионарных лимфатических
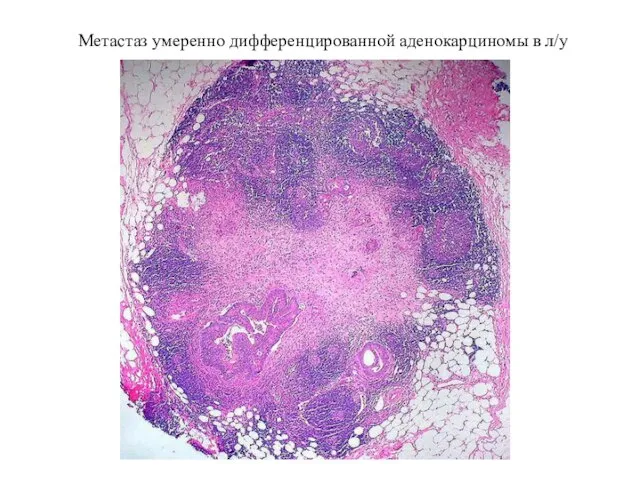
- 65. Метастаз умеренно дифференцированной аденокарциномы в л/у
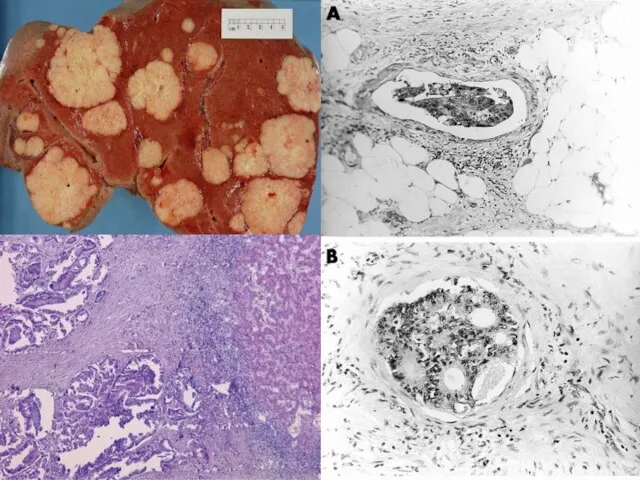
- 66. Отдаленные метастазы (pM) Mx : Наличие отдаленных метастазов не может быть оценено М0: нет отдаленных метастазов
- 69. Скачать презентацию































 Органы выделения и их значение. Почки, функции, строение
Органы выделения и их значение. Почки, функции, строение Логопедический массаж
Логопедический массаж Патофизиология системы внешнего дыхания
Патофизиология системы внешнего дыхания Аденоиды и аденоидит
Аденоиды и аденоидит Микроорганизмдердің алуан түрлілігі. Бактериялар, ашытқы саңырауқұлақтары, актиномицеттердің ерекшеліктері
Микроорганизмдердің алуан түрлілігі. Бактериялар, ашытқы саңырауқұлақтары, актиномицеттердің ерекшеліктері Инфекциялық әлеуметтік маңызы бар аурулар. Аса қауіпті инфекциялар (жұқпалар). Туберкулез
Инфекциялық әлеуметтік маңызы бар аурулар. Аса қауіпті инфекциялар (жұқпалар). Туберкулез Презентация по медицине Гестоз: современные представления об этиопатогенезе
Презентация по медицине Гестоз: современные представления об этиопатогенезе  Книги Анатолия Некрасова. Дела семейные
Книги Анатолия Некрасова. Дела семейные Поражение сосудов сетчатки
Поражение сосудов сетчатки ПРОФИЛАКТИЧЕСКАЯ ДЕЯТЕЛЬНОСТЬ МЕДИЦИНСКИХ УЧРЕЖДЕНИЙ(1)
ПРОФИЛАКТИЧЕСКАЯ ДЕЯТЕЛЬНОСТЬ МЕДИЦИНСКИХ УЧРЕЖДЕНИЙ(1) Інновації у лікуванні та профілактиці гострих респіраторних вірусних інфекцій у дітей
Інновації у лікуванні та профілактиці гострих респіраторних вірусних інфекцій у дітей Визначення туберкульозу епідеміологія, етіологія, патогенез, імунітет при туберкульозі. (Лекція 1)
Визначення туберкульозу епідеміологія, етіологія, патогенез, імунітет при туберкульозі. (Лекція 1) Лекарственная аллергия
Лекарственная аллергия Онкологические поражения ЖКТ
Онкологические поражения ЖКТ Приемы техники запоминания
Приемы техники запоминания Су-электролиттік баланс
Су-электролиттік баланс Рак молочної залози
Рак молочної залози Физическая реабилитация при нарушениях осанки
Физическая реабилитация при нарушениях осанки Международная статистическая классификация болезней и проблем, связанных со здоровьем 10 пересмотра
Международная статистическая классификация болезней и проблем, связанных со здоровьем 10 пересмотра Медицина Нового времени (1640-1918). Часть 3
Медицина Нового времени (1640-1918). Часть 3 Введение. Современные представления об антибиотиках. Классификация антибиотиков
Введение. Современные представления об антибиотиках. Классификация антибиотиков Физкультминутка для школьников средних и старших классов
Физкультминутка для школьников средних и старших классов Желтуха, иначе болезнь Госпела
Желтуха, иначе болезнь Госпела Лечение и риск. Причины недостоверности результатов. Систематические и случайные ошибки
Лечение и риск. Причины недостоверности результатов. Систематические и случайные ошибки Первичная помощь новорожденному ребенку
Первичная помощь новорожденному ребенку Клинический случай из практики. Геморрагический васкулит, кожносуставная форма, среднетяжелое течение, острый период
Клинический случай из практики. Геморрагический васкулит, кожносуставная форма, среднетяжелое течение, острый период Стоматиты
Стоматиты Hormonal drugs. Lecture 1
Hormonal drugs. Lecture 1