Содержание
- 2. Плацентарная недостаточность (ПН) — сложный клинический синдром, обусловленный морфологическими и функциональными изменениями, а также нарушениями компенсаторно-приспособительных
- 3. Считается, что в связи с мультифакторной патологией общепринятой классификации ПН не существует, однако в зависимости от
- 4. Кроме того, авторы выделяют также первичную и вторичную ПН. Первичная (ранняя) ПН развивается в период имплантации,
- 5. По клиническому течению ПН (как первичная, так и вторичная) бывает острой или хронической. Острая форма характеризуется
- 6. Для диагностики ПН и ЗРП используется рутинный пренатальный скрининг, включающий: — выявление беременных из групп высокого
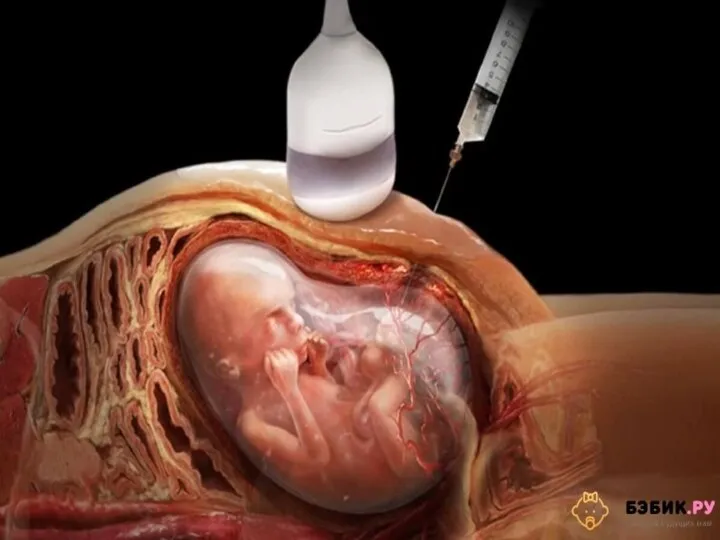
- 8. По показаниям (при высоком риске наличия хромосомных аномалий у плода) проводят амниоцентез, биопсию ворсин хориона, плацентоцентез,
- 9. Следует отметить, что степень выраженности внутриутробной ЗРП коррелирует со степенью тяжести ПН и перинатальными потерями. По
- 10. Однако оценка состояния околоплодных вод возможна только после разрыва плодного пузыря, так как амниоскопия малоинформативна, а
- 12. Ранний доклинический признак ПН — снижение синтеза всех гормонов ФПК, однако наибольшее значение в практике приобрело
- 13. Сегодня основными методами функциональной оценки состояния плода являются УЗИ, кардиотокография (КТГ) и кардиоинтервалография. В настоящее время
- 15. В настоящее время с 30-й недели беременности для определения внутриутробного состояния плода широко используется так называемый
- 16. Общая оценка 8–10 баллов свидетельствует о нормальном состоянии плода, при 4–6 баллах акушерскую тактику определяют с
- 17. Сегодня наиболее безопасным и высокоинформативным для оценки функциональных резервов плода считают допплерометрическое исследование кровотока в сосудах
- 19. Данная последовательность звеньев патогенеза нарушений гемодинамики в системе «мать — плацента — плод» представлена в классификации
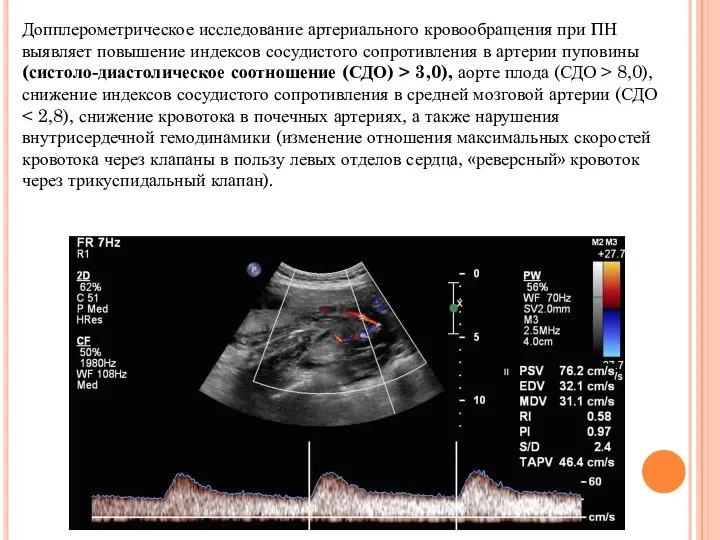
- 20. Допплерометрическое исследование артериального кровообращения при ПН выявляет повышение индексов сосудистого сопротивления в артерии пуповины (систоло-диастолическое соотношение
- 21. Терапия ПН включает мероприятия, направленные на улучшение кровообращения в системе «мать — плацента — плод», нормализацию
- 23. Скачать презентацию
Плацентарная недостаточность (ПН) — сложный клинический синдром, обусловленный морфологическими и функциональными
Плацентарная недостаточность (ПН) — сложный клинический синдром, обусловленный морфологическими и функциональными
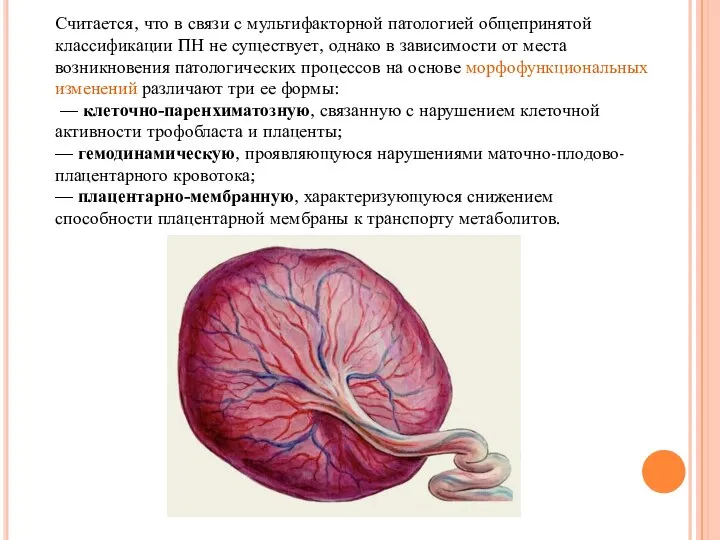
Считается, что в связи с мультифакторной патологией общепринятой классификации ПН не
Считается, что в связи с мультифакторной патологией общепринятой классификации ПН не
— клеточно-паренхиматозную, связанную с нарушением клеточной активности трофобласта и плаценты;
— гемодинамическую, проявляющуюся нарушениями маточно-плодово-плацентарного кровотока;
— плацентарно-мембранную, характеризующуюся снижением способности плацентарной мембраны к транспорту метаболитов.
Кроме того, авторы выделяют также первичную и вторичную ПН.
Первичная (ранняя)
Кроме того, авторы выделяют также первичную и вторичную ПН.
Первичная (ранняя)
Вторичная (поздняя) ПН развивается после 16 нед беременности, как правило, под влиянием эндогенных факторов: возраст матери (младше 17 и старше 30 лет), неполноценное питание, профессиональные вредности и тяжелый физический труд, психоэмоциональные нагрузки, вредные привычки, сердечно-сосудистые, нейроэндокринные, аутоиммунные заболевания женщины, аборты в анамнезе, хронические воспалительные процессы в матке и придатках, структурная и функциональная патология матки (пороки развития, лейомиома, аденомиоз), недостаточность лютеиновой фазы менструального цикла, перенашивание и др.
По клиническому течению ПН (как первичная, так и вторичная) бывает острой
По клиническому течению ПН (как первичная, так и вторичная) бывает острой
Острая форма характеризуется быстро протекающими нарушениями маточно-плацентарного кровообращения, возникает чаще всего вследствие преждевременной отслойки нормально расположенной плаценты, ее обширных инфарктов, при эмболии околоплодными водами. Факторами риска возникновения острой ПН являются гипертензивные расстройства у матери (хроническая артериальная гипертония, преэклампсия), плацентит, перенесенное во время беременности острое респираторное вирусное заболевание, аборты в анамнезе, кольпит.
Хроническая ПН развивается во втором триместре беременности, протекает длительно вследствие нарушений компенсаторно-приспособительных реакций в сочетании с инволюционно-дистрофическими процессами в плаценте, циркуляторными расстройствами.
Для диагностики ПН и ЗРП используется рутинный пренатальный скрининг, включающий:
—
Для диагностики ПН и ЗРП используется рутинный пренатальный скрининг, включающий:
—
— оценку соответствия высоты дна матки сроку гестации;
— двойной и тройной биохимический скрининг;
— ультразвуковое исследование (УЗИ) в сроках 11–13, 18–21 нед (при наличии отклонений от нормы при втором УЗИ — и в 32 нед) с оценкой анатомии плода, выявлением врожденных пороков его развития, маркеров внутриутробного инфицирования;
— оценку количества околоплодных вод и степени зрелости плаценты с ультразвуковой фетометрией в указанные сроки;
— допплерометрическое исследование кровотока в маточных, спиральных артериях, сосудах пуповины в 16–19, 24–28 и 32–36 нед гестации;
— допплерометрическое исследование тока крови в средней мозговой артерии, аорте, почечных артериях, венозном протоке, нижней полой вене плода;
— кардиотокографию (срок больше 28 нед беременности).
По показаниям (при высоком риске наличия хромосомных аномалий у плода) проводят
По показаниям (при высоком риске наличия хромосомных аномалий у плода) проводят
Считается, что отставание высоты стояния дна матки на 2 см и более от нормальной для данного срока гестации величины или отсутствие такого увеличения в течение 2–3 нед указывает на вероятность ЗРП .
Ультразвуковая диагностика — наиболее информативна при ЗРП . Исследование основано на сравнении полученных фетометрических показателей (бипариетального размера головки, средних диаметров грудной клетки, живота, длины бедра плода) с нормативными для данного срока беременности. Оценивая темпы роста плода, учитывают, что увеличение его массы (при одноплодной беременности) в среднем на 5 г/сут отмечают в 14–15 нед, на 10 г/сут — в 20 нед (фетометрию считают информативной с этого срока), на 30–35 г/сут — в 32–34 нед; в последующие 6 нед наблюдается снижение темпов прироста массы плода .
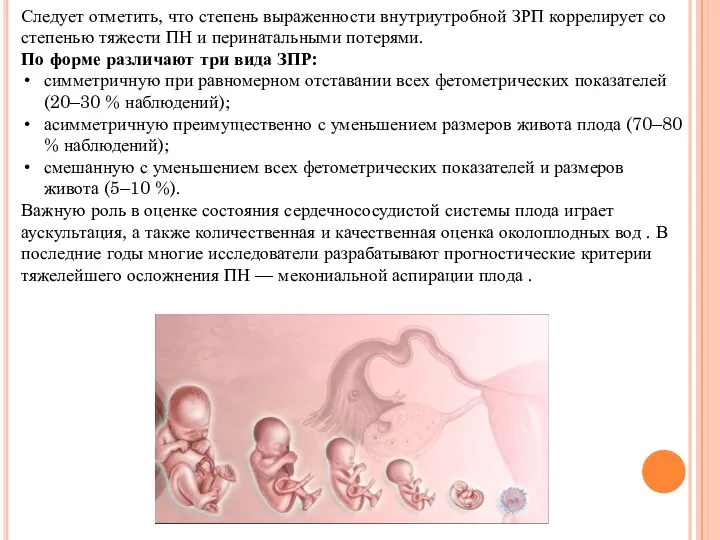
Следует отметить, что степень выраженности внутриутробной ЗРП коррелирует со степенью тяжести
Следует отметить, что степень выраженности внутриутробной ЗРП коррелирует со степенью тяжести
По форме различают три вида ЗПР:
симметричную при равномерном отставании всех фетометрических показателей (20–30 % наблюдений);
асимметричную преимущественно с уменьшением размеров живота плода (70–80 % наблюдений);
смешанную с уменьшением всех фетометрических показателей и размеров живота (5–10 %).
Важную роль в оценке состояния сердечнососудистой системы плода играет аускультация, а также количественная и качественная оценка околоплодных вод . В последние годы многие исследователи разрабатывают прогностические критерии тяжелейшего осложнения ПН — мекониальной аспирации плода .
Однако оценка состояния околоплодных вод возможна только после разрыва плодного пузыря,
Однако оценка состояния околоплодных вод возможна только после разрыва плодного пузыря,
Ранний доклинический признак ПН — снижение синтеза всех гормонов ФПК, однако
Ранний доклинический признак ПН — снижение синтеза всех гормонов ФПК, однако
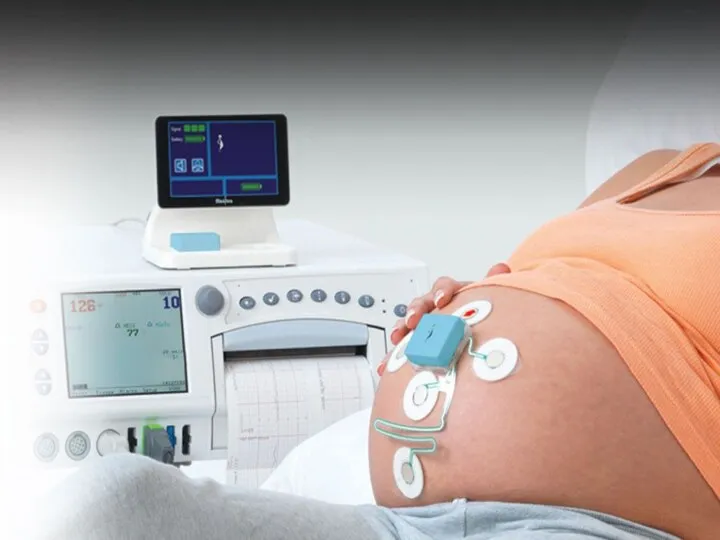
Сегодня основными методами функциональной оценки состояния плода являются УЗИ, кардиотокография (КТГ)
Сегодня основными методами функциональной оценки состояния плода являются УЗИ, кардиотокография (КТГ)
В настоящее время с 30-й недели беременности для определения внутриутробного состояния
В настоящее время с 30-й недели беременности для определения внутриутробного состояния
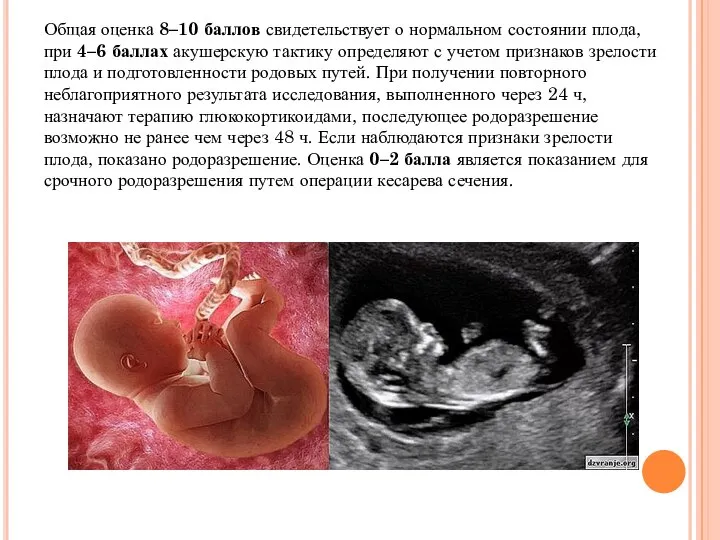
Общая оценка 8–10 баллов свидетельствует о нормальном состоянии плода, при 4–6
Общая оценка 8–10 баллов свидетельствует о нормальном состоянии плода, при 4–6
Сегодня наиболее безопасным и высокоинформативным для оценки функциональных резервов плода считают
Сегодня наиболее безопасным и высокоинформативным для оценки функциональных резервов плода считают
Данная последовательность звеньев патогенеза нарушений гемодинамики в системе «мать — плацента
Данная последовательность звеньев патогенеза нарушений гемодинамики в системе «мать — плацента
ІA степень — нарушение маточно-плацентарного кровотока при сохраненном плодово-плацентарном;
ІБ степень — нарушение плодово-плацентарного кровотока при сохраненном маточно-плацентарном;
ІІ степень — одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока, не достигающее критических значений (сохранение положительно направленного диастолического кровотока в артерии пуповины);
ІІІ степень — критическое нарушение плодово-плацентарного кровотока (отсутствие или ретроградное направление конечно-диастолического кровотока) при сохраненном или нарушенном маточно-плацентарном кровотоке.
Допплерометрическое исследование артериального кровообращения при ПН выявляет повышение индексов сосудистого сопротивления
Допплерометрическое исследование артериального кровообращения при ПН выявляет повышение индексов сосудистого сопротивления
Терапия ПН включает мероприятия, направленные на улучшение кровообращения в системе «мать
Терапия ПН включает мероприятия, направленные на улучшение кровообращения в системе «мать
Считается, что лечение ПН эффективно, если начато до 26-й недели беременности, повторный курс назначают в 32–34 нед. Проведенное в более поздние сроки, оно хоть и повышает устойчивость к гипоксии, улучшает состояние плода, однако не позволяет полностью его нормализовать, обеспечить адекватный рост плода. Высокая частота неблагоприятных исходов при ЗРП во многом обусловлена родоразрешением в сроки, когда недоношенный новорожденный еще не способен адекватно адаптироваться к условиям внешней среды (в среднем в 31–33 нед). Если возникает необходимость досрочного родоразрешения, то с целью подготовки к родам назначают глюкокортикоиды, поскольку они не только ускоряют процесс созревания сурфактантной системы легких, но и уменьшают частоту таких осложнений у новорожденных, как внутрижелудочковые кровоизлияния и энтероколиты.











 Гипоксия плода. Асфиксия новорожденного
Гипоксия плода. Асфиксия новорожденного Иммунопрофилактика. Холодовая цепь
Иммунопрофилактика. Холодовая цепь Группа низшие черви. Тип плоские
Группа низшие черви. Тип плоские Задачи и система государственной ветеринарной службы Российской Федерации
Задачи и система государственной ветеринарной службы Российской Федерации Применение профессиональных средств линейки AleVi
Применение профессиональных средств линейки AleVi Экстрапирамидалық жүйе және мишық. Зақымдану синдромы
Экстрапирамидалық жүйе және мишық. Зақымдану синдромы Интоксикация бензолом
Интоксикация бензолом Государственное бюджетное учреждение здравоохранения Республики Коми
Государственное бюджетное учреждение здравоохранения Республики Коми Эпидемии. Инфекционные болезни
Эпидемии. Инфекционные болезни Гипоксия. Кислородный каскад
Гипоксия. Кислородный каскад Сестринская помощь при остром коронарном синдроме
Сестринская помощь при остром коронарном синдроме 15 минут про здоровье в космосе
15 минут про здоровье в космосе Щёчная область. Жировое тело щеки. Околоушно-жевательная область. Околоушная слюнная железа
Щёчная область. Жировое тело щеки. Околоушно-жевательная область. Околоушная слюнная железа Репродуктивное здоровье человека – составляющая здоровья человека и общества. 8 класс
Репродуктивное здоровье человека – составляющая здоровья человека и общества. 8 класс Вакцины. Хранение вакцин
Вакцины. Хранение вакцин Коморбидные состояния в практике невролога
Коморбидные состояния в практике невролога Инфекциялық процестің сипаттамасы. Бактериялардың патогендігі және токсигендігі. Вирустардың жұққыштығы
Инфекциялық процестің сипаттамасы. Бактериялардың патогендігі және токсигендігі. Вирустардың жұққыштығы Определение понятия гипоксия. Сущность понятия двигательная гипоксия
Определение понятия гипоксия. Сущность понятия двигательная гипоксия Гормональные средства. Часть 1
Гормональные средства. Часть 1 Первая доврачебная помощь
Первая доврачебная помощь Психология отношений: понятие и структура профессионализма, психологические аспекты профессиональной деятельности
Психология отношений: понятие и структура профессионализма, психологические аспекты профессиональной деятельности Аллергия. Жедел аллергиялық жағдай. Анафилактикалық шок, варианты, интенсивті терапия және емі
Аллергия. Жедел аллергиялық жағдай. Анафилактикалық шок, варианты, интенсивті терапия және емі Психономика. Занятие 2. Базовые понятия теории игр
Психономика. Занятие 2. Базовые понятия теории игр Экстремальные состояния. Этапы расстройств жизнедеятельности организма при действии патогенного фактора
Экстремальные состояния. Этапы расстройств жизнедеятельности организма при действии патогенного фактора Паразитарные болезни человека. Цестодозы. Дифиллоботриоз
Паразитарные болезни человека. Цестодозы. Дифиллоботриоз Лекарственные взаимодействия
Лекарственные взаимодействия Лекарственные растения и сырье, содержащие флавоноиды. (Лекция 12)
Лекарственные растения и сырье, содержащие флавоноиды. (Лекция 12) Тамырішілік катетерлер енгізгенде және иньекция жасағанда ҚСШ
Тамырішілік катетерлер енгізгенде және иньекция жасағанда ҚСШ