Внебольничная остановка сердца: комплекс кардиопульмональной реанимации на догоспитальном этапе у взрослого пациента
Содержание
- 2. Базовая СЛР: теоретическая часть Демонстрация практических навыков Отработка практических навыков Специализированная СЛР: теоретическая часть Работа с
- 3. ALS – «элементарное поддержание жизни», комплекс базовых мероприятий СЛР Аналоги: ALS-B (Basic), BLS CPR – кардиопульмональная
- 4. Временная поддержка коронорного и церебрального кровотока, перфузии на минимально достаточном уровне до восстановления естественной сердечной деятельности
- 5. ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ КЛИНИЧЕСКОЙ СМЕРТИ Первичная кардиологическая патология 82,4% Некардиогенная соматическая патология 8,6% (легочная, церебро- васкулярная, почечная
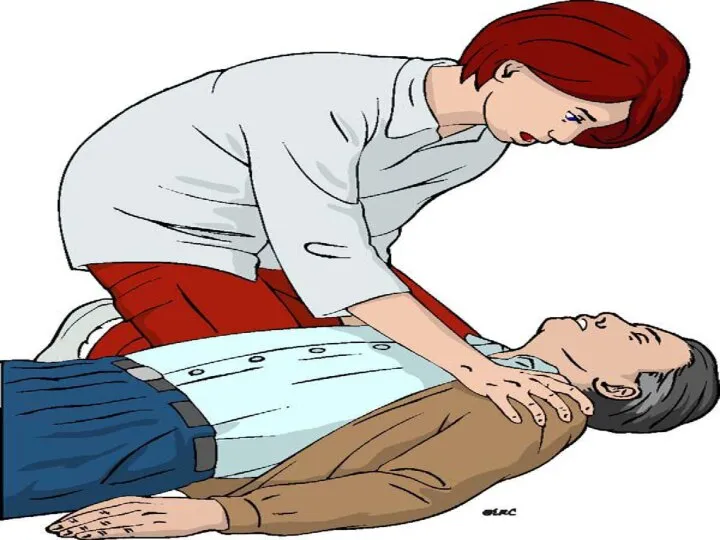
- 6. Отсутствие сознания Отсутствие спонтанного дыхания Отсутствие кровообращения ПРИЗНАКИ ПРЕКРАЩЕНИЯ ЖИЗНЕДЕЯТЕЛЬНОСТИ
- 7. Вербальные приемы – громкий окрик («здравствуйте», «откройте глаза», «Что с Вами?») Тактильные приемы – энергичное потряхивание
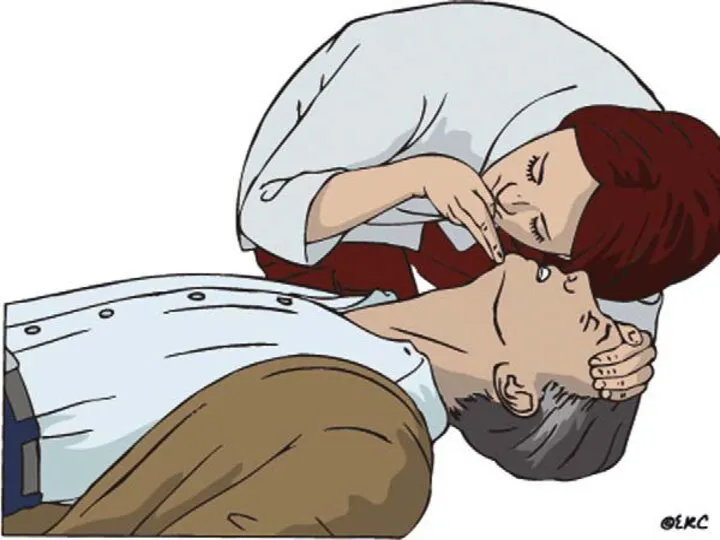
- 9. Наличие потока воздуха изо рта/носа Видимые экскурсии грудной клетки и/или передней брюшной стенки СПОНТАННОЕ ДЫХАНИЕ
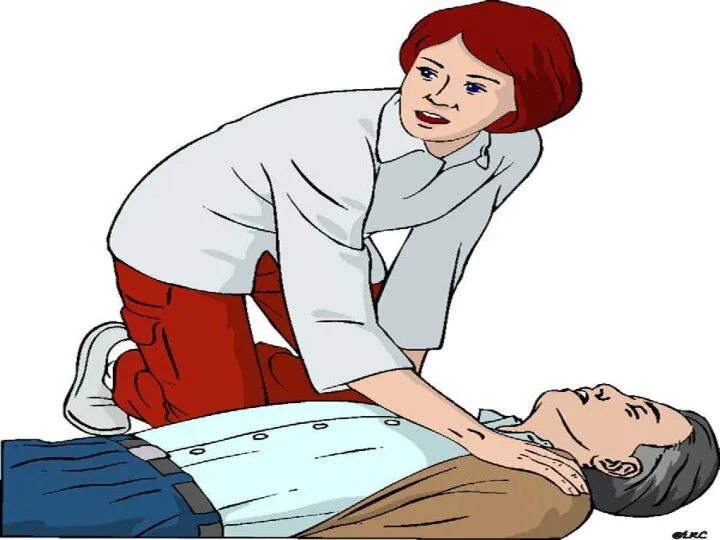
- 11. Определение наличия пульса на сонных артериях КРОВООБРАЩЕНИЕ
- 12. Вызвать помощь Определить отсутствие реакции на раздражители Проверить наличие спонтанного дыхания Проверить наличие пульса на сонных
- 14. Для диагностики остановки сердца и начала СЛР достаточно: Отсутствие сознания Отсутствие дыхания Определение пульса на сонных
- 15. Новый комплекс мероприятий по предотвращению смерти взрослых пациентов, рекомендованный AHA, включает следующие элементы: 1. Скорейшее распознание
- 16. С компрессии грудной клетки А обеспечение проходимости дыхательных путей В искусственная вентиляция легких D ранняя дефибрилляция
- 17. АЛГОРИТМ ПЕРВИЧНОЙ СЕРДЕЧНО-ЛЁГОЧНОЙ РЕАНИМАЦИИ С – ИСКУССТВЕННОЕ ПОДДЕРЖАНИЕ КРОВООБРАЩЕНИЯ D – АВТОМАТИЧЕСКАЯ НАРУЖНЯЯ ДЕФИБРИЛЛЯЦИЯ (AED)
- 18. 30 : 2 Соотношение компрессии/вдохи
- 19. КОМПЛЕКС ПЕРВИЧНОЙ СЛР Соотношение компрессий грудной клетки и вентиляций 30:2 независимо от количества реаниматоров [AHA 2010]
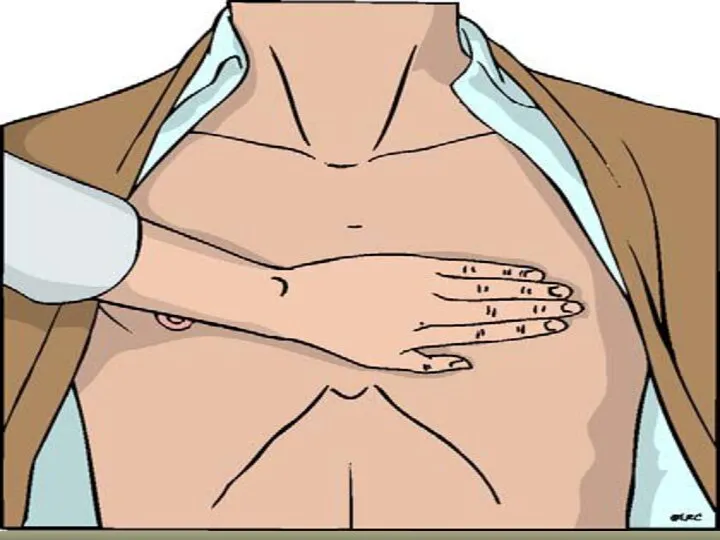
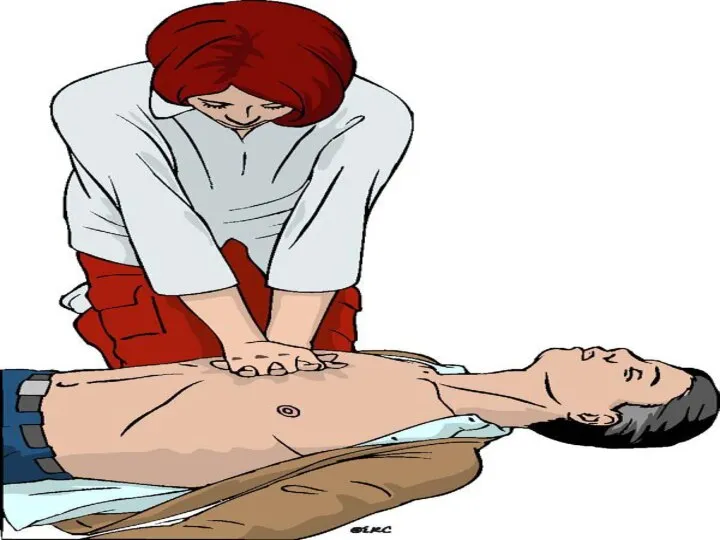
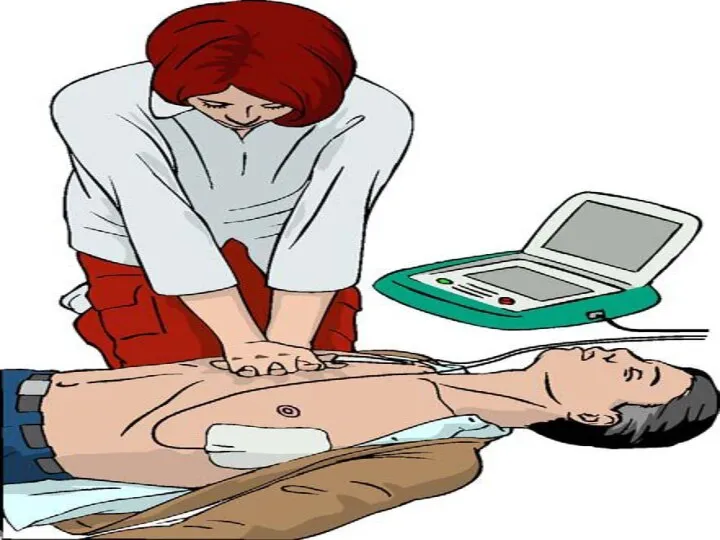
- 20. Приоритет компрессиям грудной клетки 30 компрессий за один цикл, не менее 100 в минуту Глубина компрессий
- 26. ПАРАМЕТРЫ НЕПРЯМОГО МАССАЖА СЕРДЦА ЧАСТОТА КОМПРЕССИЙ 80 - 100 В МИН ЧАСТОТА КОМПРЕССИЙ 100 - 110
- 27. Мануальные приемы Воздуховоды Надгортанные девайсы (устройства) Интубация трахеи Инвазивные методы А – ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ
- 28. МАНУАЛЬНЫЕ ПРИЕМЫ
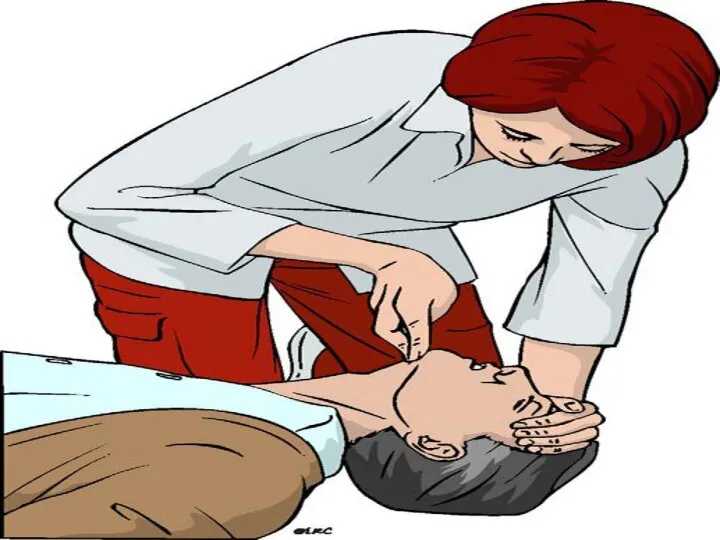
- 29. Открывание рта Подъем нижней челюсти Выведение нижней челюсти Запрокидывание головы Мануальные приемы
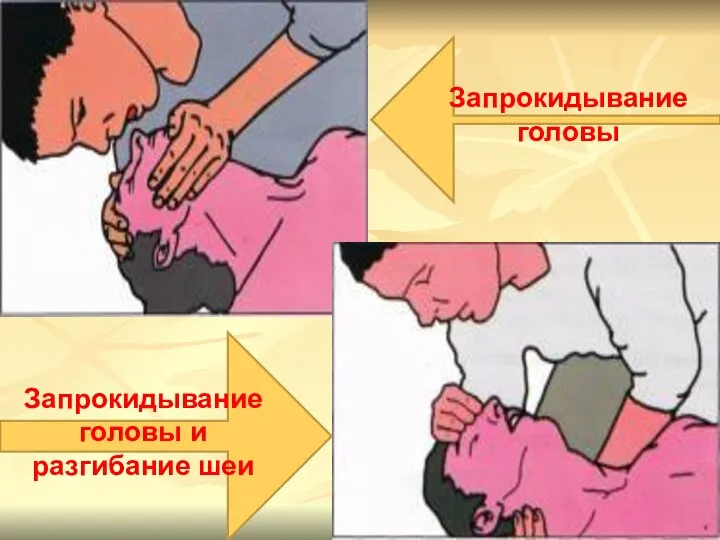
- 31. Запрокидывание головы Запрокидывание головы и разгибание шеи
- 32. Выведение нижней челюсти и открывание рта
- 33. ВОЗДУХОВОДЫ
- 34. Применение при критических состояниях и СЛР ограничено из-за отсутствия защиты дыхательных путей от аспирации Назофарингеальные /
- 36. Размеры воздуховодов Гведела
- 37. Комбинированная пищеводно-трахеальная комбинированная двухпросветная трубка (комбитюб, комбитубус, твинтубус) Ларингеальная трубка (ларитубус) Ларингеальная маска (ларимаск) I -
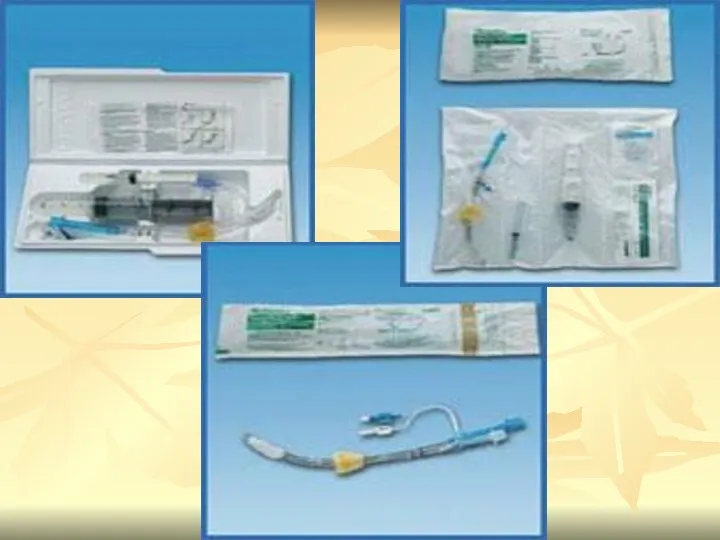
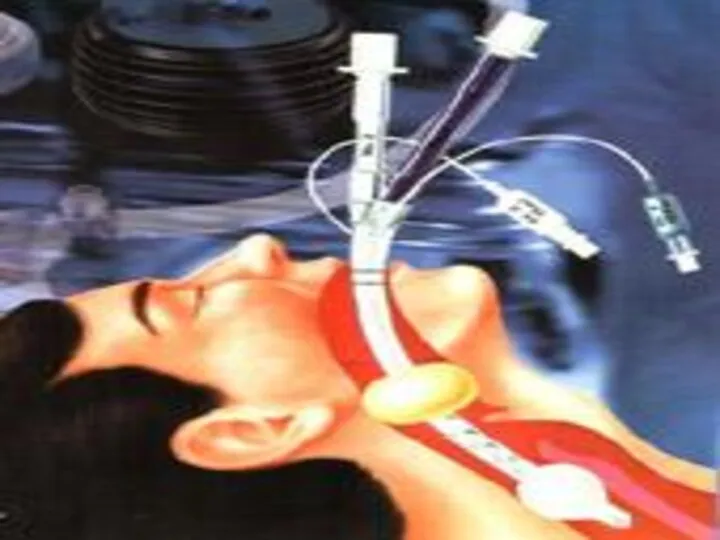
- 38. КОМБИТЬЮБ КОМБИНИРОВАННАЯ ПИЩЕВОДНО – ТРАХЕАЛЬНАЯ ТРУБКА
- 39. Имеет 2 просвета, 2 раздувных баллона (манжеты) Используется у лиц без сознания, старше 16 лет, рост
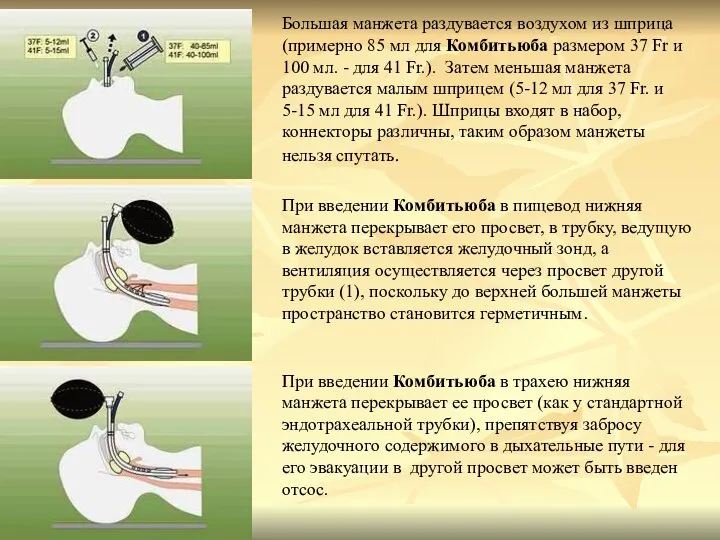
- 42. Комбитьюб представляет из себя двухпросветную трубку с двумя манжетами. Одна трубка (1) - "глоточная" - имеет
- 43. Большая манжета раздувается воздухом из шприца (примерно 85 мл для Комбитьюба размером 37 Fr и 100
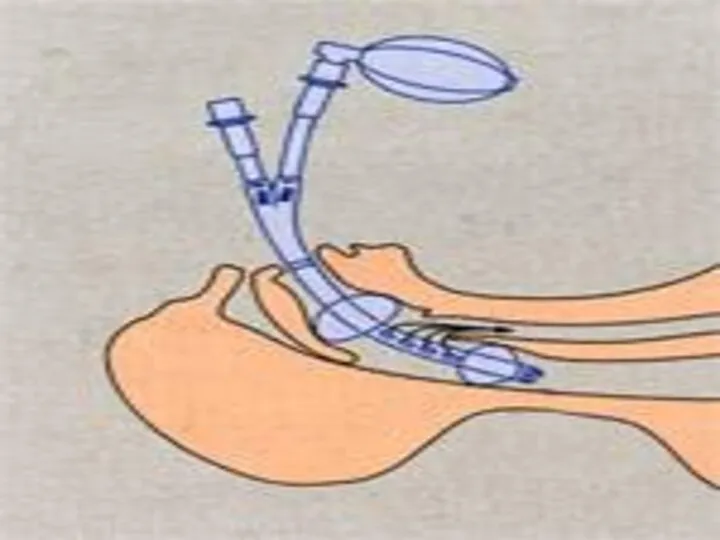
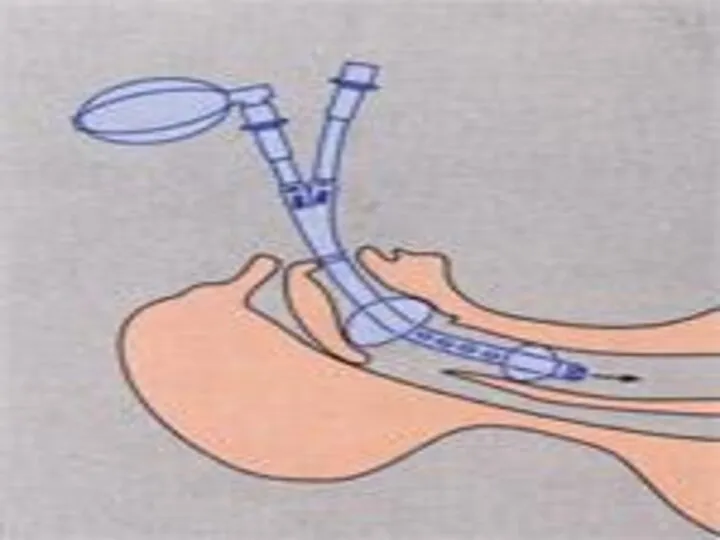
- 47. ЛАРИНГЕАЛЬНАЯ МАСКА
- 48. Требуется подбор по размеру Имеет 1 просвет; овальное маскоподобное силиконовое основание с раздуваемой по периметру манжетой,
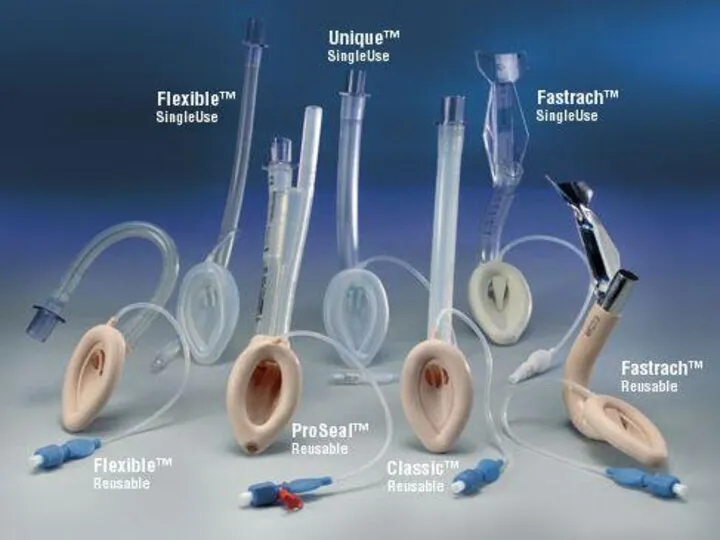
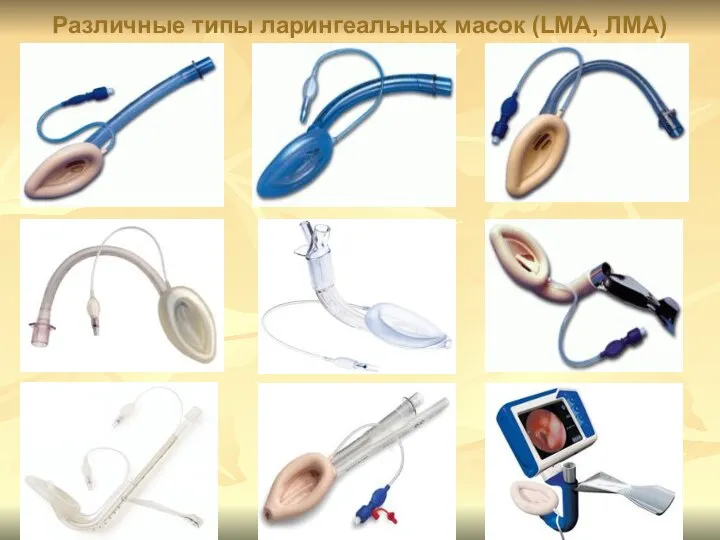
- 50. Различные типы ларингеальных масок (LMA, ЛМА)
- 54. Размер ларингеальных масок
- 55. ЛАРИНГЕАЛЬНАЯ ТРУБКА
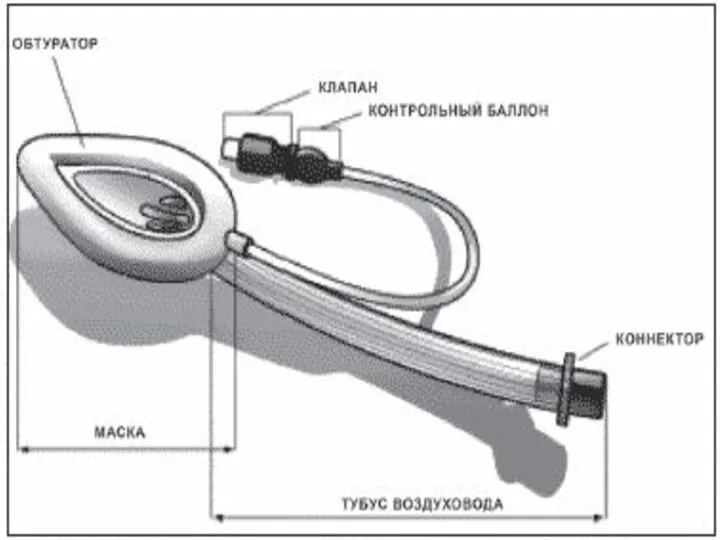
- 56. Требуется подбор по размеру Имеет 1 просвет; 2 баллона (пищеводный, глоточный), раздуваемых воздухом через 1 порт
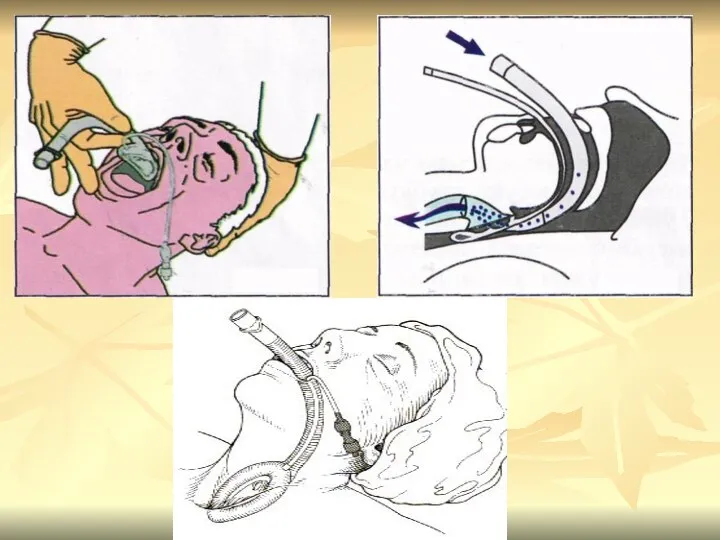
- 57. УСТАНОВКА ЛАРИНГЕАЛЬНОЙ ТРУБКИ НЕ ТРЕБУЕТ ИСПОЛЬЗОВАНИЯ ЛАРИНГОСКОПА
- 58. ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ЛАРИНГЕАЛЬНОЙ ТРУБКИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ комы технические затруднения при традиционной интубации трахеи клиническая
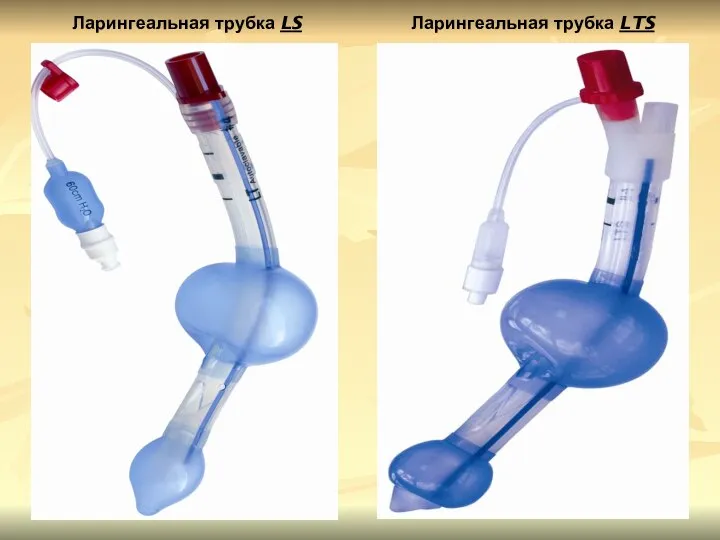
- 59. ОГРАНИЧЕНИЯ ПРИМЕНЕНИЯ ЛАРИНГЕАЛЬНОЙ ТРУБКИ LTS НА ДОГОСПИТАЛЬНОМ ЭТАПЕ Пациент в сознании; Обструкция дыхательных путей, связанная с
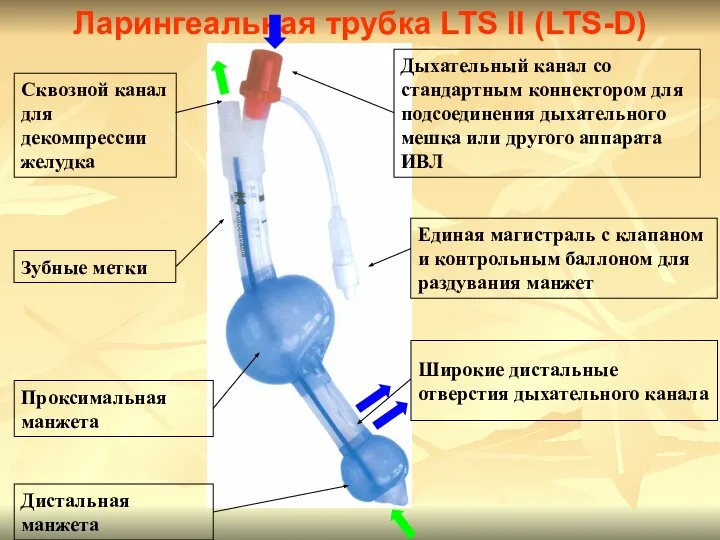
- 60. Ларингеальная трубка LS Ларингеальная трубка LTS
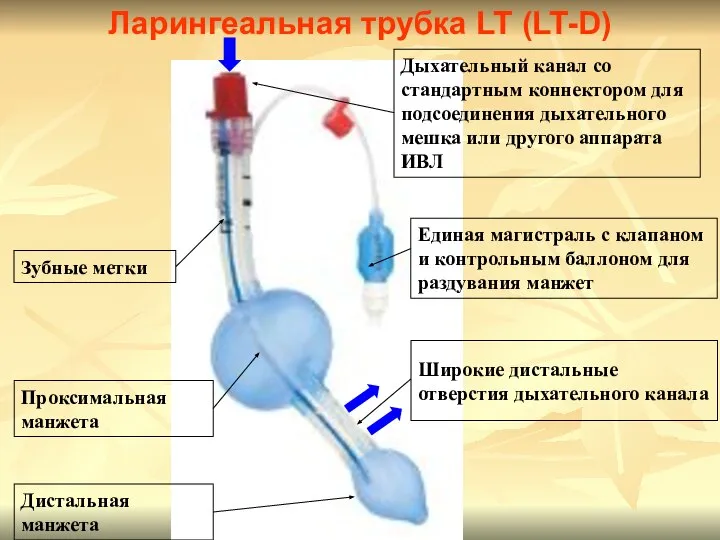
- 61. Дыхательный канал со стандартным коннектором для подсоединения дыхательного мешка или другого аппарата ИВЛ Широкие дистальные отверстия
- 62. Дыхательный канал со стандартным коннектором для подсоединения дыхательного мешка или другого аппарата ИВЛ Широкие дистальные отверстия
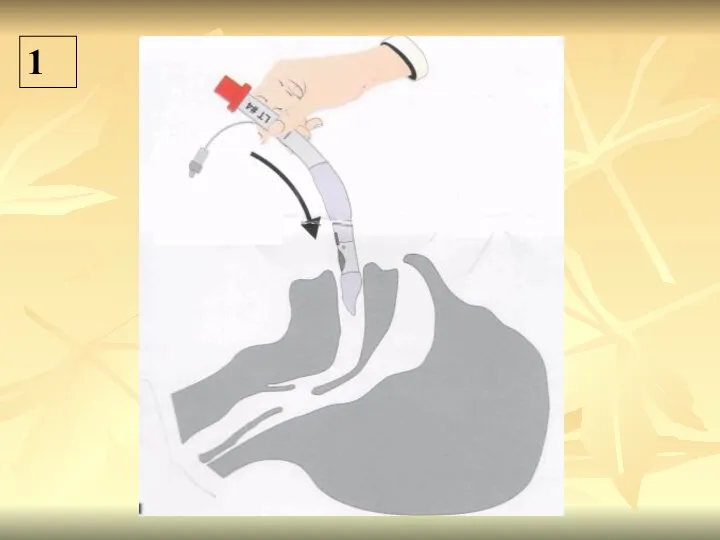
- 63. 1
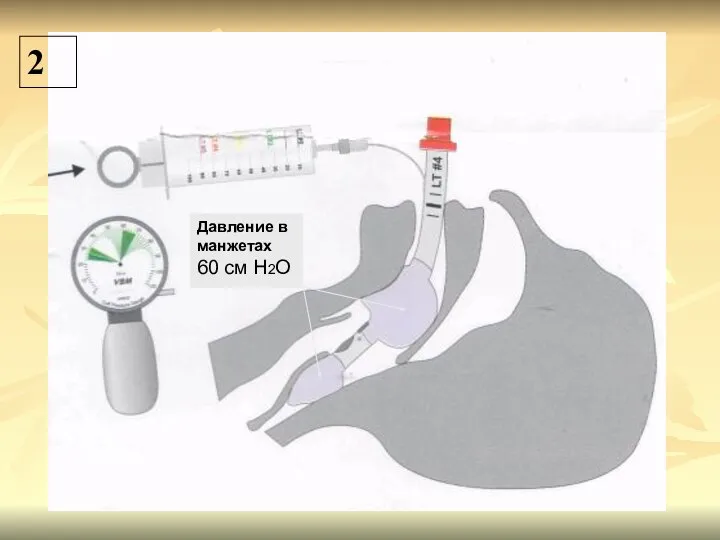
- 64. 2 Давление в манжетах 60 см Н2О
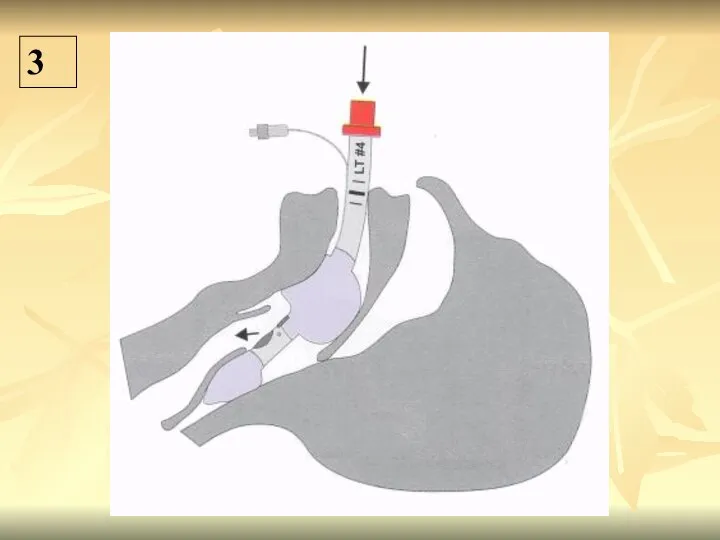
- 65. 3
- 66. Размеры ларингеальных трубок
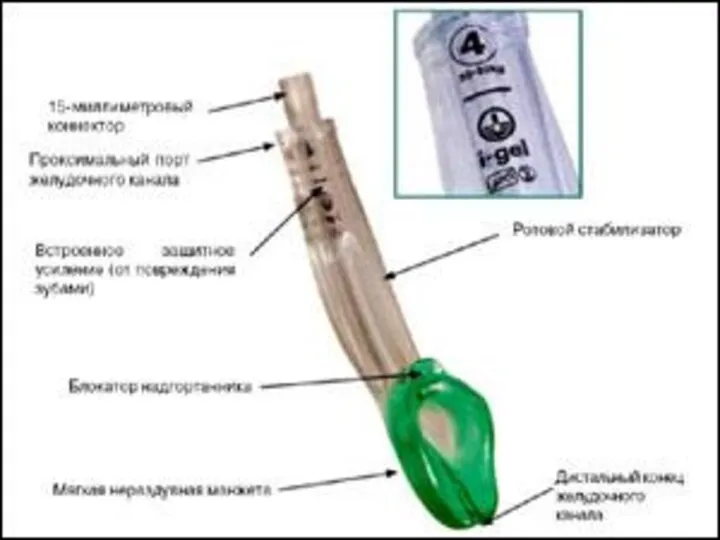
- 67. I - GEL
- 68. I-gel представляет собой созданный на основе инновационных технологий надгортанный воздуховод принципиально нового устройства I-gel имеет один
- 71. Размеры I - gel
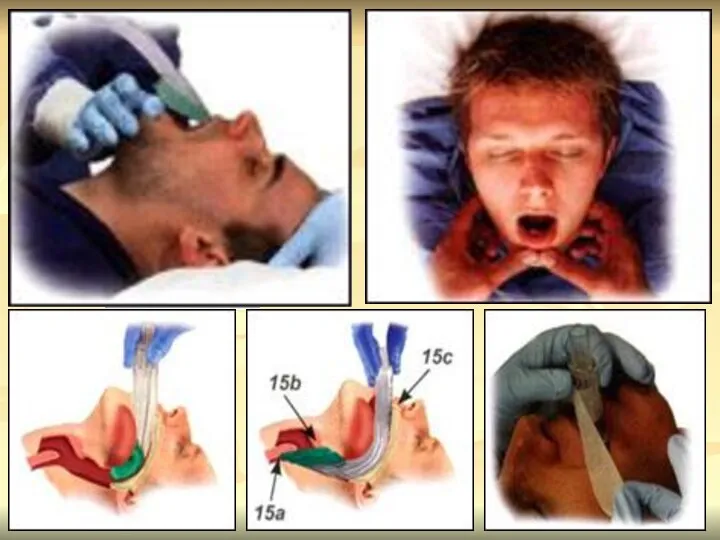
- 72. ИНТУБАЦИЯ ТРАХЕИ
- 73. Оротрахеальная / назотрахеальная «Вслепую» / с помощью ларингоскопии «Золотой стандарт» обеспечения проходимости дыхательных путей, оптимальная защита
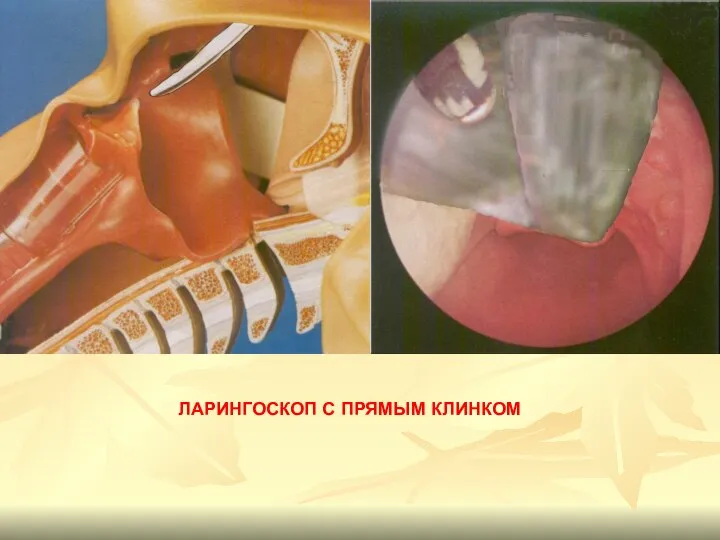
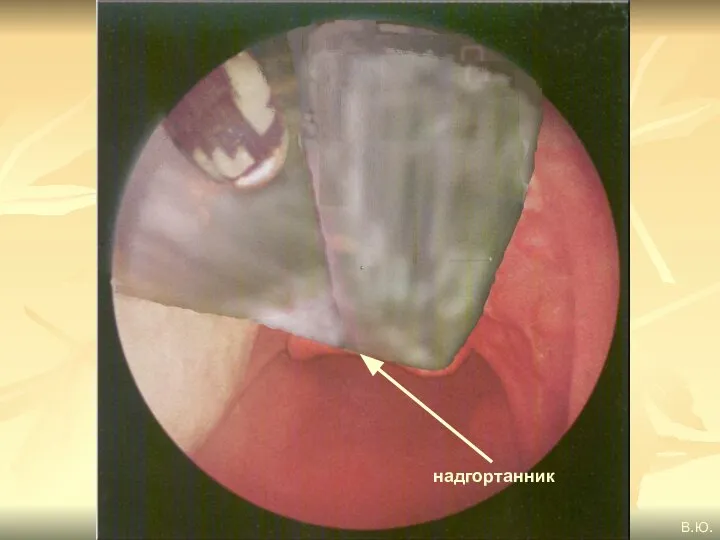
- 74. При проведении интубации с помощью ларингоскопии последовательно визуализируются следующие анатомические образования: небный язычок, корень языка, надгортанник;
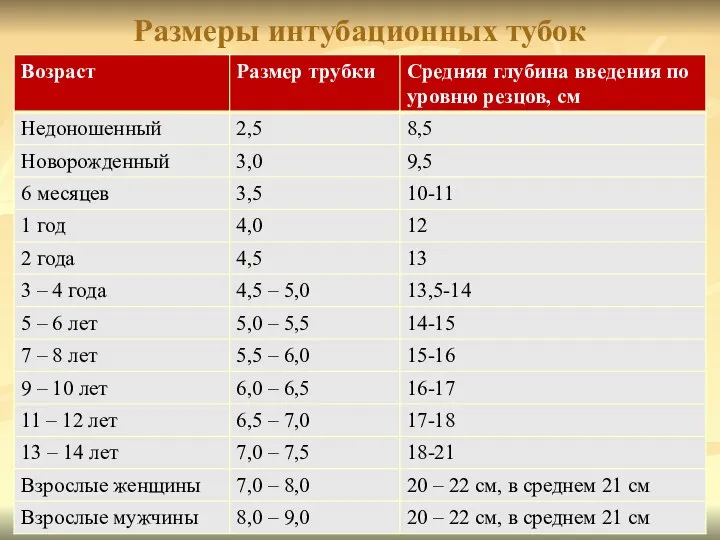
- 75. Размеры интубационных тубок
- 76. ЦЕЛИ МАНИПУЛЯЦИИ Полноценное восстановление и поддержание проходимости дыхательных путей Защита дыхательных путей от аспирации Для последующего
- 77. ПОКАЗАНИЯ ДЛЯ ИНТУБАЦИИ ТРАХЕИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ нарушения дыхания апноэ острые диспноэ брадипноэ реже 6 в
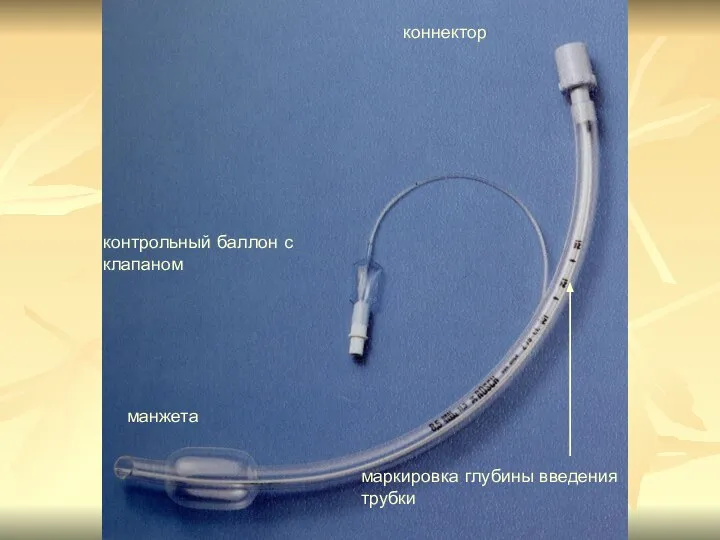
- 78. маркировка глубины введения трубки коннектор контрольный баллон с клапаном манжета
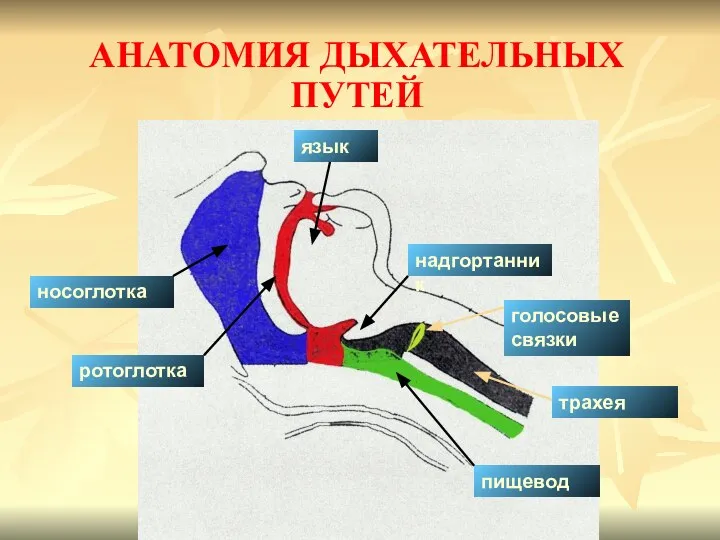
- 79. АНАТОМИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ трахея голосовые связки надгортанник ротоглотка язык носоглотка пищевод
- 80. ЛАРИНГОСКОП С ПРЯМЫМ КЛИНКОМ
- 81. надгортанник В.Ю.
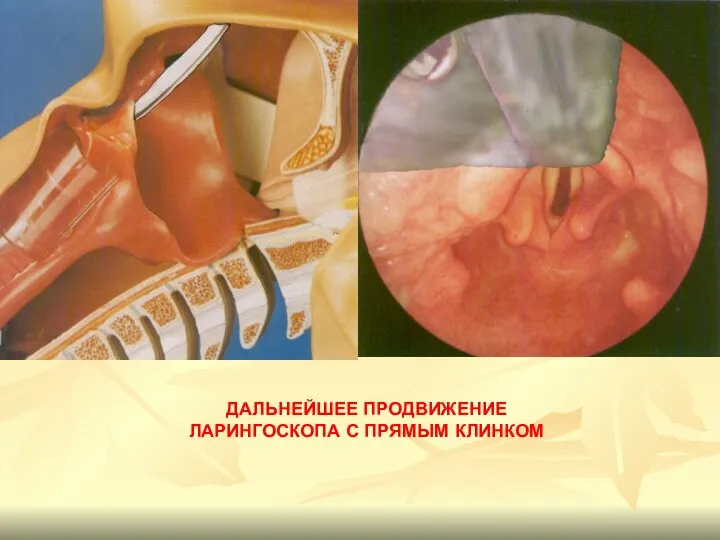
- 82. ДАЛЬНЕЙШЕЕ ПРОДВИЖЕНИЕ ЛАРИНГОСКОПА С ПРЯМЫМ КЛИНКОМ
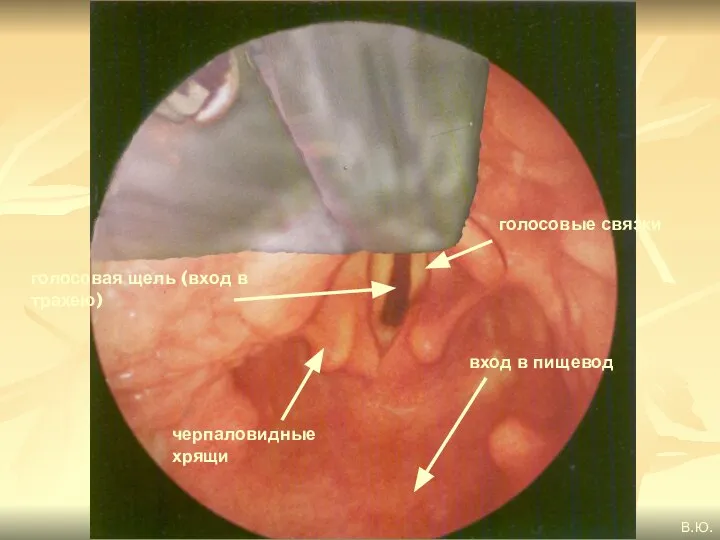
- 83. голосовые связки голосовая щель (вход в трахею) вход в пищевод В.Ю. черпаловидные хрящи
- 84. ЛАРИНГОСКОП С ИЗОГНУТЫМ КЛИНКОМ
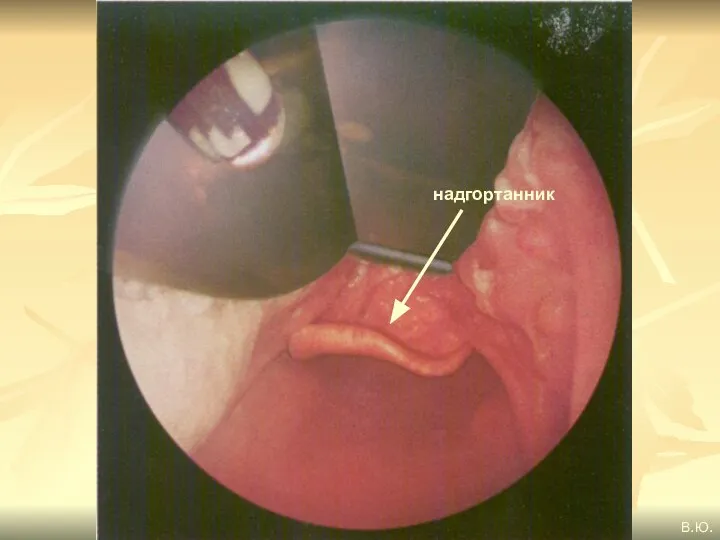
- 85. надгортанник В.Ю.
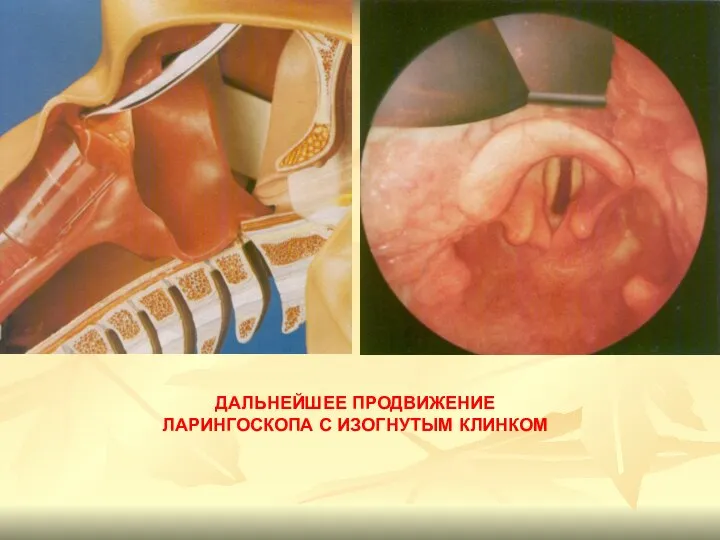
- 86. ДАЛЬНЕЙШЕЕ ПРОДВИЖЕНИЕ ЛАРИНГОСКОПА С ИЗОГНУТЫМ КЛИНКОМ
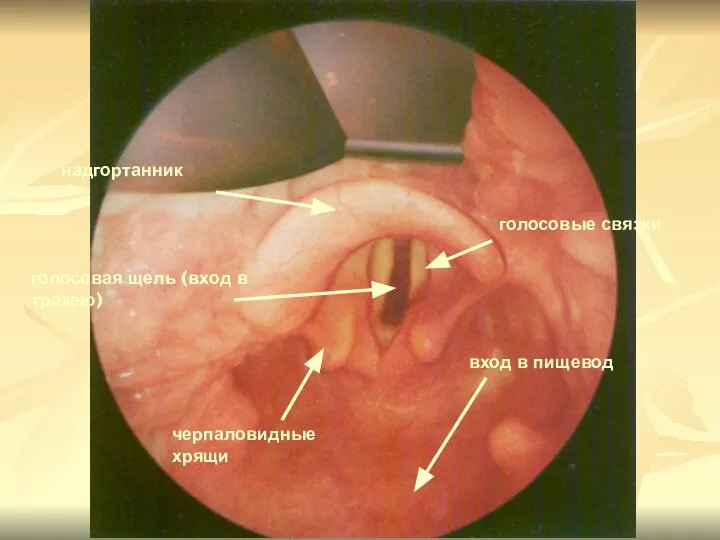
- 87. надгортанник голосовые связки голосовая щель (вход в трахею) вход в пищевод черпаловидные хрящи
- 88. Трудная интубация на ДГЭ
- 89. Показания: механическая асфиксия вследствие отека гортани, обтурации инородным телом или опухолью; невозможность обеспечения проходимости дыхательных путей
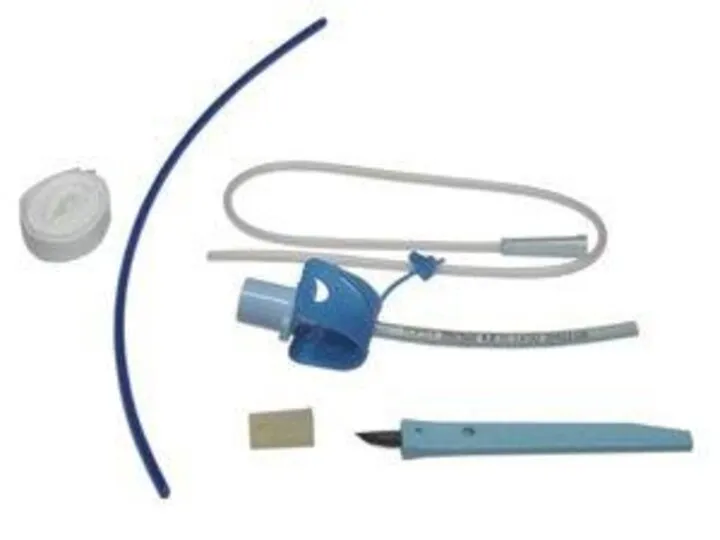
- 90. КОНИКОТОМИЯ
- 91. ЦЕЛЬ МАНИПУЛЯЦИИ Экстренное восстановление и поддержание проходимости дыхательных путей хирургическим методом .
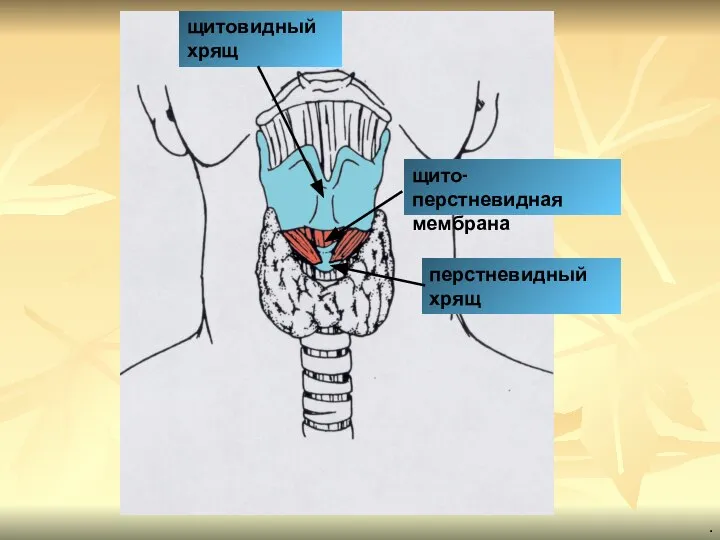
- 92. щито-перстневидная мембрана щитовидный хрящ перстневидный хрящ .
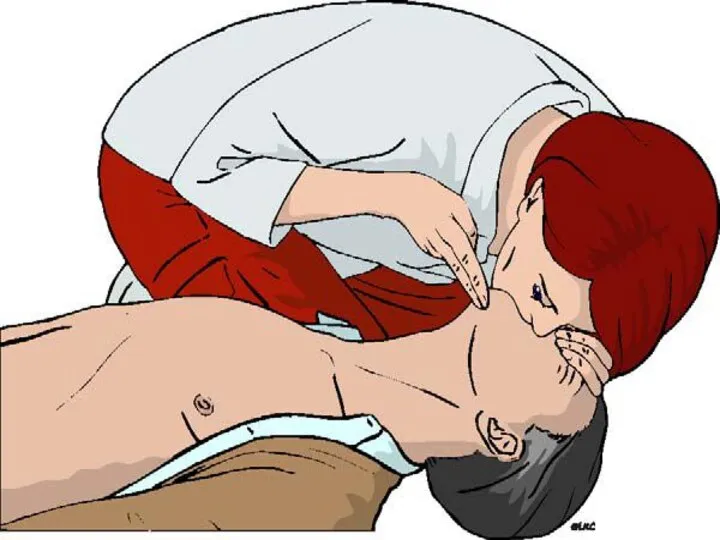
- 94. ИВЛ «простейшими» способами – «изо рта в рот», «изо рта в нос» ИВЛ «простейшими» способами с
- 96. ПАРАМЕТРЫ ВЕНТИЛЯЦИИ ЛЁГКИХ ПРИ СЛР ДЫХАТЕЛЬНЫЙ ОБЪЁМ 500-600 мл (6-7 мл/кг) ЧАСТОТА ДЫХАНИЙ 4 (10 при
- 97. Проводится базовая CPR в объеме САВ; приоритет компрессиям грудной клетки (С), которые продолжаются до полной готовности
- 102. После восстановления витальных функций: - Спонтанного дыхания - Сердечной деятельности (пульсации на магистральных артериях) Пациенту необходимо
- 107. Специализированные реанимационные мероприятия «3D» D1 – Differentiation (Определение вида остановки сердца) D2 – Drugs (Введение медикаментов)
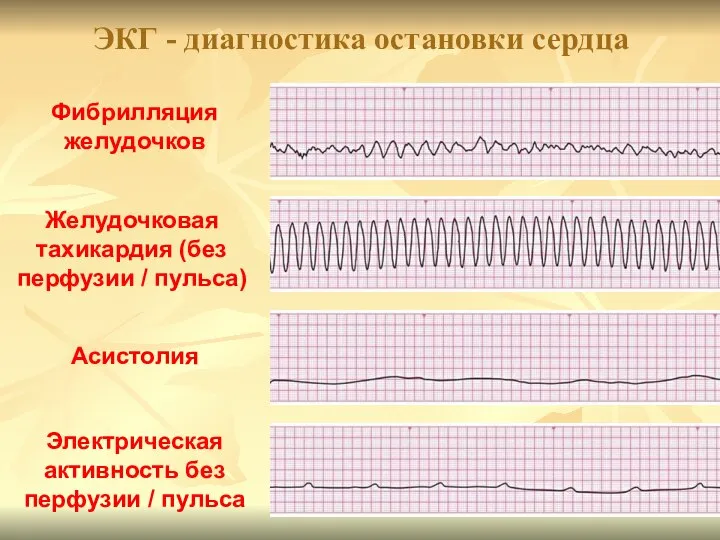
- 108. Виды остановки сердечной деятельности Фибрилляция желудочков/желудочковая тахикардия без пульса Асистолия Электрическая активность без пульса (электрическая активность
- 109. ЭКГ - диагностика остановки сердца Фибрилляция желудочков Желудочковая тахикардия (без перфузии / пульса) Асистолия Электрическая активность
- 110. ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ 1. Электрическая дефибрилляция 200 Дж 2. Комплекс первичной СЛР (2 мин=5 циклов) 7. Амиодарон
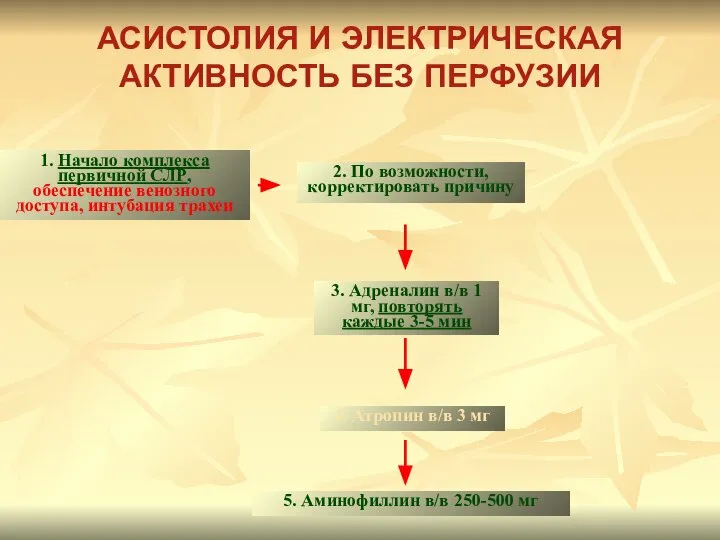
- 111. АСИСТОЛИЯ И ЭЛЕКТРИЧЕСКАЯ АКТИВНОСТЬ БЕЗ ПЕРФУЗИИ 1. Начало комплекса первичной СЛР, обеспечение венозного доступа, интубация трахеи
- 112. Пути введения медикаментов при СЛР Внутривенно (в периферическую или центральную вену) Эндотрахеально (увеличив количество вводимого препарата
- 113. Расчет медикаментов в МГ Объем ампулы (в мл) Х концентрацию раствора (в %) Х 10 =
- 114. Респираторная терапия
- 115. Газовые баллоны Кислород (02) Маркированы окрашиванием в синий цвет Закись азота (N2O) Маркированы окрашиванием в серый
- 116. Расчет количества газа (кислород) Расчет количества газа: Объем баллона (л) х Показания манометра (мРа) х 10
- 117. Расчет количества газа (закись азота) Расчет количества газа: 1 кг закиси азота = 500 л газа
- 118. Основные понятия в респираторной терапии Q, Flow – инспираторный поток, скорость газотока (л/мин) МОД, MV –
- 119. Основные способы респираторной терапии Оксигенотерапия Аппаратно – масочная газовая анестезия на спонтанном дыхании Неинвазивная ИВЛ/ВИВЛ PEEР
- 120. Основные режимы ИВЛ и ВИВЛ Спонтанное дыхание (Spont) Поддержка спонтанного дыхания объемом или давлением Spont-PS, Spont
- 121. Алгоритм расчета параметров при проведении респираторной терапии Расчет МОД, MV – минутного объема дыхания Расчет ДО,
- 122. Расчеты основных параметров ИВЛ 1. МОД, MV– минутный объем дыхания Формула Дарбиняна: Вес пациента (кг)/10 +
- 123. Дыхательные контуры Типы дыхательных контуров: Открытый: вдох из атмосферы /выдох в атмосферу Полуоткрытый: вдох из аппарата
- 125. Скачать презентацию













































































 Органы выделения: лёгкие, почки, кожа, ЖКТ
Органы выделения: лёгкие, почки, кожа, ЖКТ Грудное вскармливание
Грудное вскармливание ЛФК в травматологии
ЛФК в травматологии СПИД анықтамасы
СПИД анықтамасы Готовность к школьному обучению
Готовность к школьному обучению Трепанобиопсия
Трепанобиопсия Малые аномалии развития сердца. Пролапс митрального клапана. Дополнительная хорда
Малые аномалии развития сердца. Пролапс митрального клапана. Дополнительная хорда Патогенез и клинические проявления уродинамических нарушений, недержания мочи
Патогенез и клинические проявления уродинамических нарушений, недержания мочи Возбудители пищевых интоксикаций
Возбудители пищевых интоксикаций Конфликты родителей и подростков
Конфликты родителей и подростков Эргономические основы массажа
Эргономические основы массажа Закрытая травма брюшной полости. Повреждение полых органов
Закрытая травма брюшной полости. Повреждение полых органов Функции белков липопротеидов. Эйкозаноиды и их роль в воспалении и развитии различных заболеваний. Лекция 3
Функции белков липопротеидов. Эйкозаноиды и их роль в воспалении и развитии различных заболеваний. Лекция 3 Спинномозговые нервы
Спинномозговые нервы Рожа (Erysipelas). Рожистое воспаление
Рожа (Erysipelas). Рожистое воспаление Пролежни. Факторы риска
Пролежни. Факторы риска Экспертиза качества медицинских услуг
Экспертиза качества медицинских услуг Дерматополимиозит у детей
Дерматополимиозит у детей Пульмонологиядағы рентгендік синдромдар
Пульмонологиядағы рентгендік синдромдар Роль фельдшера в оказании помощи пациентам с вич-инфекцией
Роль фельдшера в оказании помощи пациентам с вич-инфекцией Тақырыбы: пикорнавирустар. Коксаки. Есно
Тақырыбы: пикорнавирустар. Коксаки. Есно Вакцинация по эпидемиологическим показаниям
Вакцинация по эпидемиологическим показаниям Строение паренхиматозных органов
Строение паренхиматозных органов Тері өндірісінде пайдаланатын фермент препараттары
Тері өндірісінде пайдаланатын фермент препараттары Эндокринология. Несахарный диабет. (Лекция 10)
Эндокринология. Несахарный диабет. (Лекция 10) Половые инфекции и что нужно знать об их профилактике
Половые инфекции и что нужно знать об их профилактике ВИЧ – это нужно знать
ВИЧ – это нужно знать Профессионализм как нравственная характеристика личности
Профессионализм как нравственная характеристика личности