Содержание
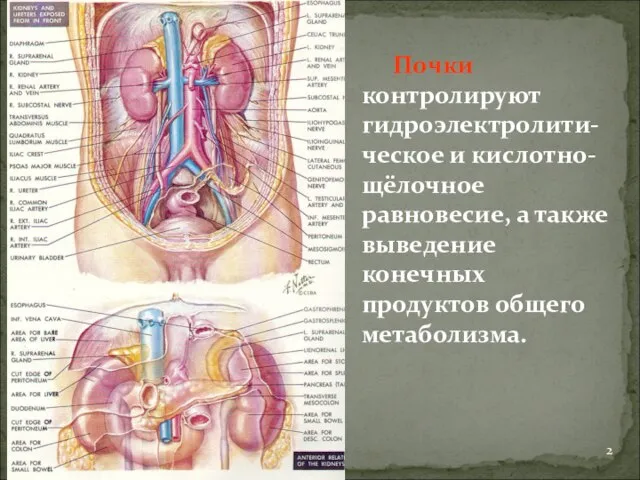
- 2. Почки контролируют гидроэлектролити-ческое и кислотно-щёлочное равновесие, а также выведение конечных продуктов общего метаболизма.
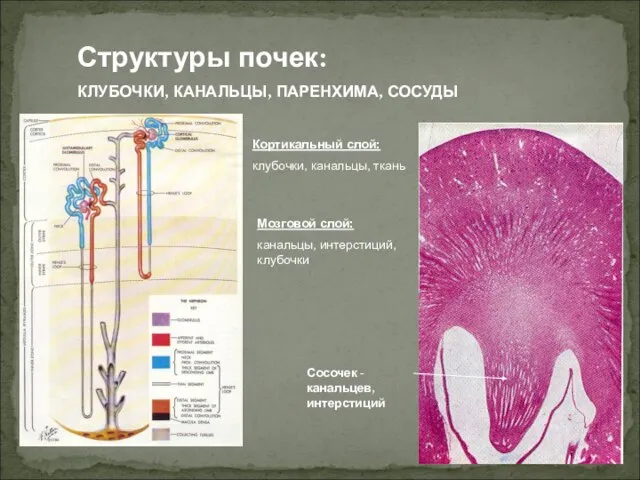
- 4. Кортикальный слой: клубочки, канальцы, ткань Мозговой слой: канальцы, интерстиций, клубочки Сосочек - канальцев, интерстиций Структуры почек:
- 5. Классификация заболеваний почек В зависимости от преимущественного поражения почечной ткани (и инициально) различают: 1. гломерулопатии 2.
- 6. бессимптомные мочевые аномалии (гематурия, протеинурия) почечная недостаточность: острая хроническая 3. острый нефритический синдром 4. нефротический синдром
- 7. Гематурия: камни, опухоли, нефриты и др. 2. Протеинурия: все виды нефропатий; выраженная протеинурия возникает при гломерулопатиях
- 8. Анализ мочи анализ мочи показывает, как функциональное, так и анатомическую целостность почки и мочевых путей, и
- 9. Условия забора общего анализа мочи: 1. собирается утренняя моча, которая является самой концентрированной 2. за 24
- 10. Условия забора общего анализа мочи: 5. собирается средняя порция мочи в чистую посуду, без следов жира,
- 11. Анализ мочи 1. макроскопический анализ 2. физико-химический анализ 3. микроскопический анализ
- 12. Макроскопический анализ прозрачность: в норме моча прозрачна; при патологии - непрозрачна, если содержит: соли в большом
- 13. Макроскопический анализ 2. цвет: в норме жёлтый или жёлто-золотистый; при патологии - гипохромия: бесцветная при полиурии
- 14. Макроскопический анализ коричневая – обусловлена наличием танина, хинина, тимола, гомогентизиновой кислоты (промежуточного продукта метаболизма фенилаланина и
- 15. Макроскопический анализ 3. запах: в норме - невыраженный, ароматный от быстро испаряющихся кислот и компонентов мочи;
- 16. Физико-химическое исследование 1. плотность мочи: - нормальные величины - 1015-1022, границы варьируют от 1003 до 1030
- 17. Физико-химическое исследование 3. рН мочи: в норме - измеряется в свежей моче (в норме 5,8-7,4, возможные
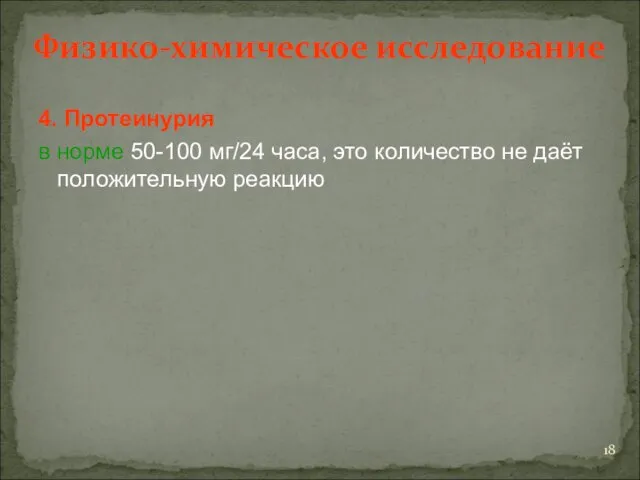
- 18. Физико-химическое исследование 4. Протеинурия в норме 50-100 мг/24 часа, это количество не даёт положительную реакцию
- 19. Микроскопическое исследование I. организованный осадок: 1. эпителиальные клетки: плоские эпителиальные клетки (поверхностные); их количество увеличивается при
- 20. Микроскопическое исследование 4. цилиндры являются муляжами почечных канальцев (от восходящей дистальной части петли Генли), состоят из
- 21. Микроскопическое исследование II. неорганизованный осадок состоит из солей: 1. кислая моча: натриевые ураты мочевая кислота кальциевые
- 22. Бактериологческое исследование мочи Трактовка: до 10.000 микробов/мл – незначительная бактериурия; от 10.000 до 100.000 микробов/мл -
- 23. Гематурия Гематурия - это выделение и появление патологического количества эритроцитов в моче, имеющие источник выше сфинктера
- 24. Этиология гематурий I. общие заболевания, на фоне, которых возникают вторичные нефропатии встречаются при: 1. системных заболеваниях:
- 25. Этиология гематурий II. почечные причины 1. гломерулонефриты 2. амилоидоз 3. врождённые нефропатии (синдром Альпорта, синдром Фабри)
- 26. Этиология гематурий III. патология мочевых путей гидронефрозы врождённые аномалии инфекции (туберкулёз, простатит) паразитозы инородные тела мочевого
- 27. Проба Гийон (проба трёх сосудов) Если моча, красного цвета определяется только в начале (в первом сосуде),
- 28. Гематурия А. при изолированной гематурии - проводится цистоскопия для определения причины: Гематурия из мочевого пузыря: опухоль,
- 29. Гематурия В. при сочетанной гематурии с: односторонней нефромегалией: опухоль, кисты, пионефрозы двухсторонней нефромегалией: поликистоз, опухоль, двухсторонний
- 30. Гематурия о гломерулярном происхождении гематурии информирует микроскопическое исследование: гломерулярные эритроциты в моче молодые, деформированные (дисморфны) и
- 31. Дифференциальный диагноз гематурий Микроскопическая гематурия отличается от макроскопической гематурии тем, что: при макроскопической гематурии - моча
- 32. Пигментурии Гемоглобинурия - это наличие свободного гемоглобина (Нb) в моче из-за гемоглобинемии (возникает, как результат внутрисосудистого
- 33. Пигментурии Миоглобинурия - указывает на наличии миоглобина (Mg) в моче: свежая моча розового цвета, потом становится
- 34. Хилурия Хилурия - это выделение мочи вместе с лимфой (вид мочи - молочный, жирный); указывает на
- 35. Протеинурия Протеинурия - является частым симптомом встречающийся при заболеваниях почек, но определение её причины бывает затруднительно
- 36. Классификация протеинурий С иммунохимической точки зрения: селективная протеинурия (альбумины >85%, глобулины неселективная (глобальная) канальцевая (глобулиновая электрофоретическая
- 37. Классификация протеинурий Этиопатогенетическая классификация по механизму возникновения: 1. Преренальные (от перегрузки) с нормальными белками (Нb, Mb,
- 38. Протеинурия Микроальбуминурия – в количестве 150-300 мг/24 часа, которая определяется у больных с сахарным диабетом и
- 39. Острый нефритический синдром Острый нефритический синдром – это острое воспаление почечной паренхимы Острый гломерулонефрит гематурия протеинурия
- 40. Нефритический синдром - клубочковый представляет «этапный диагноз» может развиться остро или хронически Характеризуется: 1. протеинурией 2.
- 41. Острый нефритический синдром характеризуется тем, что быстро устанавливаются симптомы поражения почек, с выраженными клиническими проявлениями, у
- 42. Острый нефритический синдром
- 43. Хронический нефритический синдром является продолжением острого нефритического синдрома, и чаще устанавливается с самого начала хроническая форма
- 44. Нефротический синдром Нефротический синдром (НС) - возникает из-за повышения проницаемости стенок клубочковых капилляров для белков и
- 45. Нефротический синдром Ассоциируется три основных признака: 1. Протеинурия - более 3-5 г/24 часа (>2,5 мг/мин), 2.
- 46. Виды нефротического синдрома 1. НС «чистый» характеризуется: Отсутствие макроскопической гематурии Отсутствие А/Г Отсутствие хронической почечной недостаточности
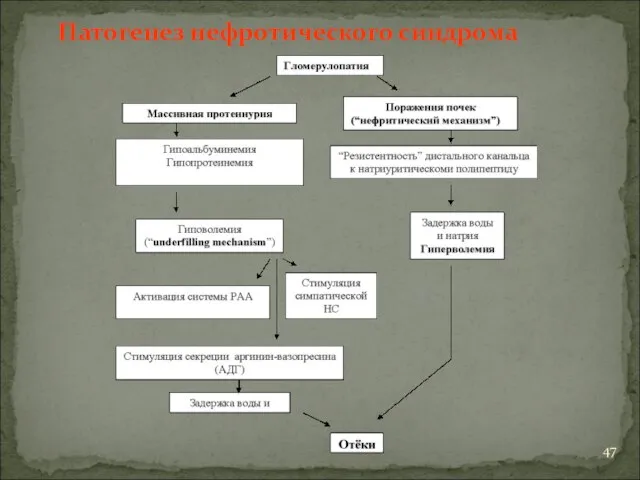
- 47. Патогенез нефротического синдрома
- 48. Этиологическая классификация нефротического синдрома I. НС врождённый и наследственный - НС наследственный - НС семейный -
- 49. Этиологическая классификация нефротического синдрома II. НС первичный или идиопатический – возникает во время первичных клубочковых нефропатиях.
- 50. Этиологическая классификация нефротического синдрома III. Вторичный НС – возникает вследствие воздействия некоторых факторов: 1. Инфекционные причины:
- 51. Нефротический синдром Клинико-эволютивная классификация НЕФРОТИЧЕСКИЙ СИНДРОМ “ЧИСТЫЙ” НЕФРОТИЧЕСКИЙ СИНДРОМ “СМЕШАННЫЙ” Селективная протеинурия про ОЭ белков мочи
- 52. Классификация нефротического синдрома НЕФРОТИЧЕСКИЙ СИНДРОМ “ЧИСТЫЙ” НЕФРОТИЧЕСКИЙ СИНДРОМ “СМЕШАННЫЙ” Хороший ответ на лечение глюкокортикостероидами (только 5%
- 53. Патогенез нефротического синдрома I. Иммунологический механизм a) НС при патологиях с повышенным уровнем ЦИК (механизм схожий
- 54. Патологическая анатомия нефротического синдрома Макроскопически: при липоидном нефрозе («чистый» нефротический синдром) почки увеличены в размере, беловатого
- 55. Клиническая картина нефротического синдрома Частота - максимальная 1-4 года, M / Ж = 2:1 Причины: -
- 56. Нефротический синдром 1. Отёчный синдром : - почечные отёки (отёки под глазами, лодыжек) - выпот жидкости
- 57. 3. Гуморальный иммунитет: - гипопротеинемия: главный и обязательный признак при НС: значения 3 - 5 г%
- 58. Дифференциальная диагностика нефротического синдрома 1. Сердечные отёки - цианотичные, гипостатические, холодные, развиваюся у больного с СН,
- 59. Дифференциальная диагностика нефротического синдрома 4. Безбелковые отёки: пониженное потребление белка, анализ мочи нормальный; уровень жиров нормальный
- 60. 1. Режим, диета Постельный режим в отёчный период и при обострениях Бессолевая диета Диета: белки -
- 61. 2. Патогенетическое: Глюкокортикостероиды: Преднизолон Короткая схема Агрессивная терапия первой атаки: 2 мг/кг/24 часа, максимальная доза 80
- 62. Лечение глюкокортикостероидами Длительная схема Терапия атак: 2 мг/кг/24 часа – с длительностью = 8 недель (до
- 63. Лечение нефротического синдрома Лечение цитостатиками: Главные показания - НС гормонзависимый с частыми обострениями Показания относительные -
- 64. 3. Симптоматическое диуретики – при необходимости, тогда, когда существуют массивные инвалидизирующие отёки плазма – в случае
- 65. Лечение нефротического синдрома Профилактика развития вторичных осложнений на фоне глюкокортикоидной терапии: Ограничение потребления жидкости (после восстановления
- 66. Эволюция нефротического синдрома a) Выздоровление: - Рецидивирующие приступы в 2 - 4 года, с полным выздоровлением,
- 67. Осложнения нефротического синдрома a) Связанные с эволюцией заболевания - сопутствующие инфекции (Пневмококк, вирус кори, ветрянная оспа)
- 68. Прогноз при нефротическом синдроме Определяется через 5 лет от начала заболевания, при активности процесса от 2
- 69. Инфекции мочевыделительной системы наличие бактерий в моче, без или с клиническими проявлениями: дизурия поллакиурия надлобковая или
- 70. Главные синдромы при заболеваниях почек 1. Артериальная гипертензия (значения более 140/90 мм/Hg) Взаимоотношения между почками и
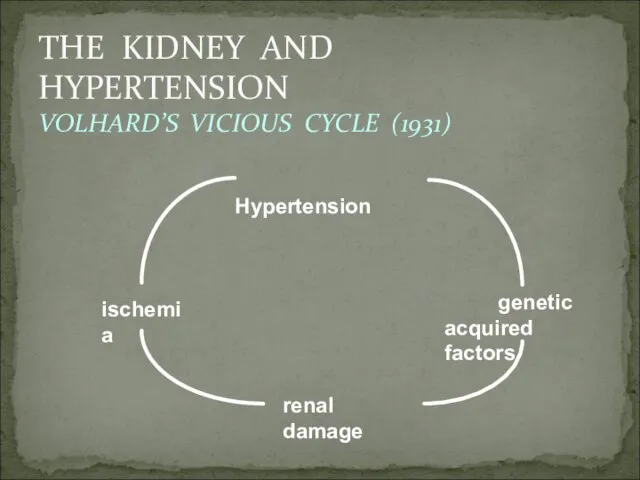
- 71. THE KIDNEY AND HYPERTENSION VOLHARD’S VICIOUS CYCLE (1931) Hypertension ischemia genetic acquired factors renal damage
- 72. Почечнокаменная болезнь (Нефролитиаз) Выявление камня Почечная колика Гематурия и т.д.) 2. Обструкция мочевыводящих путей Болевой синдром
- 73. Ферментопатии: Глюкозурия Аминоацидурия Канальцевый ацидоз Фосфатурия Пример: синдром Фанкони 2. Вторичные канальцевые дефекты при некоторых тубулоинтестициальных
- 74. При почечной недостаточности отмечается снижение функции почек, которое проявляется: снижением КФ задержкой азотистых шлаков клинической картиной.
- 76. Скачать презентацию




































































 Анатомия кожи. Физиология и основные функции кожи и слизистой оболочки рта. Морфологические элементы кожных сыпей
Анатомия кожи. Физиология и основные функции кожи и слизистой оболочки рта. Морфологические элементы кожных сыпей Жүйке жүйесі
Жүйке жүйесі Правовые основы оказания психиатрической помощи
Правовые основы оказания психиатрической помощи Дисфункции семьи как обоснование нуждаемости семьи в социально-психологическом патронаже
Дисфункции семьи как обоснование нуждаемости семьи в социально-психологическом патронаже Современные методы исследования органа зрения - биомикроскопия
Современные методы исследования органа зрения - биомикроскопия Понятие воли в психологии
Понятие воли в психологии СРС. Меxаникалық әсер ететін аппараттар
СРС. Меxаникалық әсер ететін аппараттар Tendințe actuale în operația cezariană
Tendințe actuale în operația cezariană Նոպաները կարող են ծագել ինչպես նորմալ, այնպես էլ ոչ նորմալ ուղեղային հյուսվածքից:
Նոպաները կարող են ծագել ինչպես նորմալ, այնպես էլ ոչ նորմալ ուղեղային հյուսվածքից: Острый панкреатит
Острый панкреатит Эндовидеохирургия
Эндовидеохирургия Відділ громадської діяльності
Відділ громадської діяльності Заболевания роговицы, орбиты и глазодвигательного аппарата
Заболевания роговицы, орбиты и глазодвигательного аппарата Перинатальные поражения нервной системы у детей раннего возраста
Перинатальные поражения нервной системы у детей раннего возраста Нарушение сердечного ритма и проводимости: экстрасистолия
Нарушение сердечного ритма и проводимости: экстрасистолия Программы профилактики в стоматологии
Программы профилактики в стоматологии Лучевая терапия
Лучевая терапия Living with a host family. Your expectations of a host family
Living with a host family. Your expectations of a host family История развития эпидемиологической службы в Рязанской области
История развития эпидемиологической службы в Рязанской области Стерилизация: жылулық, сәулелік, химиялық
Стерилизация: жылулық, сәулелік, химиялық СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА Сестринский уход при инфекционных заболеваниях придаточного аппарата глаза. Лекция 5
Сестринский уход при инфекционных заболеваниях придаточного аппарата глаза. Лекция 5 Фармакотерапия неотложных состояний у беременных
Фармакотерапия неотложных состояний у беременных Протезирование органов чувств (лекция 2)
Протезирование органов чувств (лекция 2) Государственная программа развития здравоохранения РК ДЕНСАУЛЫК и ОСМС
Государственная программа развития здравоохранения РК ДЕНСАУЛЫК и ОСМС Дизартрия у детей
Дизартрия у детей Вич-инфекция. Это нужно знать!
Вич-инфекция. Это нужно знать! Профессия, специальность, должность. Формула профессии
Профессия, специальность, должность. Формула профессии