Содержание
- 2. Кроветворение Стволовая клетка (0,01%) Полипотентные клетки-предшественники Унипотентные клетки-предшественники способность к пролиферации способность к дифференцировке Имеют рецепторы
- 3. Схема кроветворения
- 4. Эритропоэз (Продолжительность эритропоэза около 12 суток, стимулирующий фактор – эритропоэтин, вырабатывается на 90% в почках) Пронормоцит
- 5. Нейтрофилопоэз Продолжительность нейтрофилопоэза - 6-10 дней, стимуляторы-ИЛ3, КСФ (колониестимулирующие факторы) Миелолбласт Промиелоцит Миелоцит Метамиелоцит, палочкоядерный и
- 6. Эозинофилы Эозинофилопоэз происходит в костном мозге и во многом сходен с нейтрофилопоэзом. Их гранулы содержат «основной
- 7. БАЗОФИЛЫ Количество базофилов в периферической крови меньше, чем других клеток. Отличительным признаком базофилов являются темные цитоплазматические
- 8. МОНОЦИТОПОЭЗ Моноцитопоэз происходит в костном мозге и во многом сходен с нейтрофилопоэзом. В моноцитопоэзе выделяют несколько
- 9. Лимфоцитопоэз Выделяют три основных вида лимфоцитов, Т-,В-лимфоциты и большие гранулярные лимфоциты. Все три вида лимфоцитов происходят
- 10. ТРОМБОЦИТОПОЭЗ Тромбоциты, участвующие в гемостатических реакциях, представляют собой фрагменты цитоплазмы мегакариоцитов дискоидной формы, размером 1-2 мкм.
- 11. Гемобластозы Гемобластозы- опухоли, возникшие из кроветворных клеток Лейкозы- гемобластозы,при которых опухолевыми клетками заселен костный мозг Гематосаркомы
- 12. Свойства гемобластозов Системность поражения(обусловлена ранним метастазированием в органы кроветворения) Угнетение нормального кроветворения Происходят из одной мутировавшей
- 13. Этиология гемобластозов Ионизирующее излучение (ХМЛ,ОЛ) Химические мутагены (бензол, цитостатики -алкилирующие агенты (хлорамбуцил, мельфалан) /индукция вторичных лейкозов/).
- 14. Классификация лейкозов Острые лейкозы – злокачественные новообразования, источником которых является патологический клон молодых (бластных) клеток Хронические
- 15. Острые лейкозы Лимфобластный Миелобластный Монобластный Миеломонобластный Промиелоцитарный Эритромиелоз Плазмобластный Мегакариобластный Малопроцентный Недифференцируемый Острые нелимфобластные лейкозы
- 16. FAB- классификация (French-American-British). существуют три варианта ОЛЛ - L1, L2, L3 и семь вариантов ОМЛ: М0
- 17. Распространенность ОЛЛ наиболее часто возникает в возрасте 2 - 10 лет (пик в 3 - 4
- 18. Симптомы Угнетение нормального кроветворения Анемия Инфекции (в т.ч. вирусные,грибковые) Геморрагический синдром Опухолевые разрастания Боли в костях
- 19. Стадии лейкоза Начальная (доклиническая) Развернутый период Ремиссия Полная (до 5%бластов) Неполная Выздоровление (Полная 5-летняя ремиссия) Рецидив
- 20. Диагностика Периферическая кровь Пунктат костного мозга (стернальная пункция) Биоптат костного мозга (Трепанобиопсия) Микроскопия Световая Электронная Цитология
- 21. Острый миелобластный и миеломонобластный лейкозы (80-90% у взрослых и до15% удетей) Гранулоцитопения Лихорадка Некротическая ангина В
- 22. Лечение о. нелимфобластного лейкоза Индукция ремиссии: Цитозар100мг/м2+рубомицин45мг/м2(7+3, 5+2) Рубомицин (Дауномицин)+Цитозар+ Тиогуанин (ДАТ) Адриабластин+винкристин+преднизолон+ цитозар (АД-ОАР) Профилактика
- 23. Лечение ОНЛЛ у детей При остром нелимфобластном лейкозе у детей в 78 % случаев ремиссии удается
- 24. О.промиелоцитарный лейкоз (3,8%взр.) Выраженный геморрагический синдром (ДВС-синдром,обусловленный избытком тромбопластина в лейкозных клетках) Медленное нарастание опухолевой интоксикации
- 25. О.промиелоцитарный лейкоз-лечение Лечение ДВС-синдрома Гепарин Контрикал Кровезаменители(свежезамороженная плазма, тромбовзвесь Преднизолон (большие дозы) Рубомицин+ цитозар
- 26. О.монобластный лейкоз (6,3%взр, 2,6%дет) По течению близок к ОМЛ,но Чаще выраженная нейтропения (некротические ангины, стоматиты) Чаще
- 27. Острый эритромиелоз(5%взр, 0,6%дет) Анемия Легкая иктеричность Эритрокариоциты в крови Чаще нет увеличения печени, селезенки, лимфоузлов Средняя
- 28. Острый мегакариобластный лейкоз (редко) Не имеет характерных клинических особенностей Часто сопровождается миелофиброзом Часто невысокий % бластов
- 29. Острый малопроцентный лейкоз Рефрактерная нормохромная анемия Медленное прогрессирование Небольшой (до30) % бластов Не требует активной цитостатической
- 30. Особенности вторичных (индуцированных) лейкозов Индуцированные лейкозы отличаются от спонтанных как особыми клиническими (нередко предшествующая дебюту опухоли
- 31. Острый лимфобластный лейкоз 85%у детей и 10-15% у взрослых Высокая частота поражения лимфоузлов(54%) и селезенки(71%), что
- 32. Лечение ОЛЛ и недифференцированной формы у детей Винкристин 1,4 мг/м21р в7 дней в/в, преднизолон 40 мг/м2
- 33. Контроль лечения Ан крови+Тр 1 раз в нед Пункция костного мозга – 1 раз в месяц
- 34. Лечение ОЛЛ Винкристин+рубомицин(адриабластин)+ преднизолон 4-6 нед При неэффективности, при рецидиве– СОАР, СОР,РОМР Поддерживающая терапия – 6-меркаптопурин+
- 35. Токсичность терапии Ранняя токсичность включает тошноту, рвоту, мукозиты, выпадение волос, нейропатии, печеночную и почечную недостаточность, выраженное
- 36. Трнсплантация костного мозга Аутологичная- собственного к.м. после достижения ремиссии(как правило,после «лечения» к.м. цитостатиками) Трансплантация костного мозга
- 38. Скачать презентацию



































 Острый и хронический ринит, озена
Острый и хронический ринит, озена Основные и вспомогательные приемы разминания и вибрации в массаже
Основные и вспомогательные приемы разминания и вибрации в массаже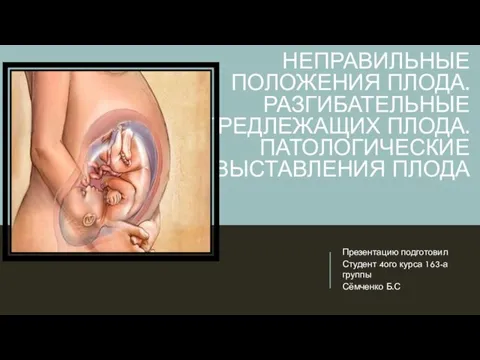 Неправильные положения плода. Разгибательные предлежащих плода. Патологические выставления плода
Неправильные положения плода. Разгибательные предлежащих плода. Патологические выставления плода Красивые и здоровые зубы
Красивые и здоровые зубы DGPZh
DGPZh Жедел бүйрек жеткіліксіздігінің клиникалық көрінісі
Жедел бүйрек жеткіліксіздігінің клиникалық көрінісі Модуляция сердечной сократимости
Модуляция сердечной сократимости Психология личности преступника
Психология личности преступника Анафилаксия
Анафилаксия Балалардағы цитомегаловирусты инфекция және жәй герпес
Балалардағы цитомегаловирусты инфекция және жәй герпес Методы диагностики заболеваний органов дыхания, связанных с воздействием производственных факторов. Методы визуализации
Методы диагностики заболеваний органов дыхания, связанных с воздействием производственных факторов. Методы визуализации Использование укороченных бедренных ножек эндопротезов тазобедренного сустава
Использование укороченных бедренных ножек эндопротезов тазобедренного сустава Профилактика стресса у педагогов
Профилактика стресса у педагогов ЭЭГ. Определения
ЭЭГ. Определения Обследование больного в клинике внутренних болезней. Жалобы. Анамнез болезни и жизни. Общий осмотр больного
Обследование больного в клинике внутренних болезней. Жалобы. Анамнез болезни и жизни. Общий осмотр больного Поток, или потоковое состояние
Поток, или потоковое состояние Dispozitiv de monitorizare a activității inimii
Dispozitiv de monitorizare a activității inimii Бронхиальная астма
Бронхиальная астма Әлеуметтік психология
Әлеуметтік психология Ауыз қуысы кілегей қабығының вирусты аурулары. Этиологиясы, патогенезі, клиникасы, диагностикасы, дифференциалды диагностикасы
Ауыз қуысы кілегей қабығының вирусты аурулары. Этиологиясы, патогенезі, клиникасы, диагностикасы, дифференциалды диагностикасы Пропорции выражают характер
Пропорции выражают характер Тірі ағзаға электр және магнит өрістерінің әсері. ЯМР және ЭПР құбылыстарды медициналық зерттеулерде қолдану
Тірі ағзаға электр және магнит өрістерінің әсері. ЯМР және ЭПР құбылыстарды медициналық зерттеулерде қолдану Понятие о микробиологии и эпидемиологии
Понятие о микробиологии и эпидемиологии Диагностика инфекционного эндокардита
Диагностика инфекционного эндокардита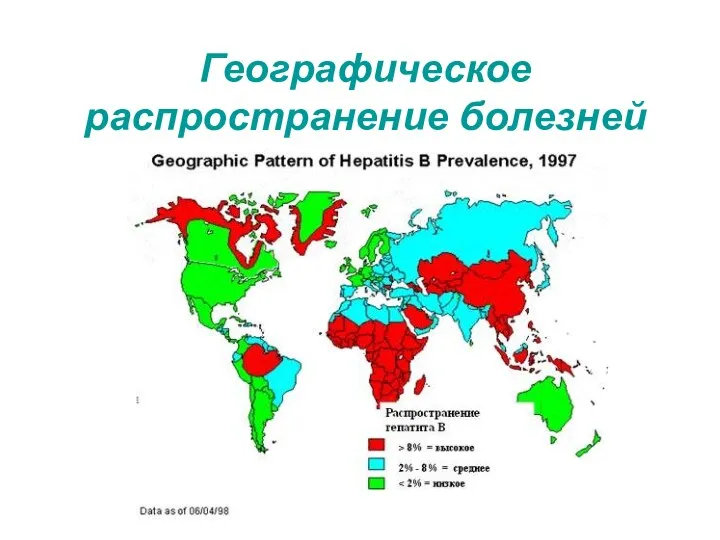 Географическое распространение болезней
Географическое распространение болезней СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ Практическое занятие Десмургия c комментариями
Практическое занятие Десмургия c комментариями Как получить у врача рецепт на 5 ампул тестостерона
Как получить у врача рецепт на 5 ампул тестостерона