СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ У ДЕТЕЙ И НОВОРОЖДЕННЫХ (рекомендации 2010 года) Никонова Е.М. к.мед.н., доцент кафедры анестезиолог
Содержание
- 2. ПЕРИОДИЗАЦИЯ ДЕТСКОГО ВОЗРАСТА Новорожденный – от 0 до 1 месяца Младенец (грудной возраст) – до 1
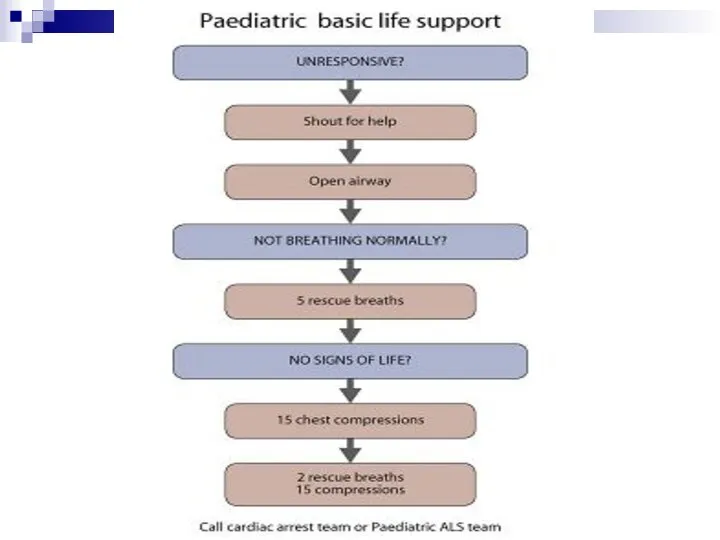
- 4. Алгоритм основных мероприятий по поддержанию жизни у детей (PBLS) Обеспечить безопасность спасателя и ребенка Стимуляция и
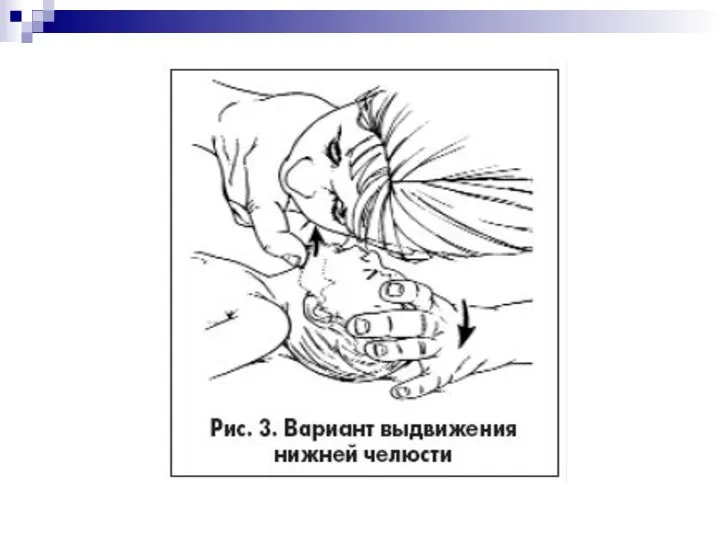
- 5. ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ Проходимость дыхательных путей обеспечивается запрокидыванием головы и поднятием подбородка. При отсутствии достаточного
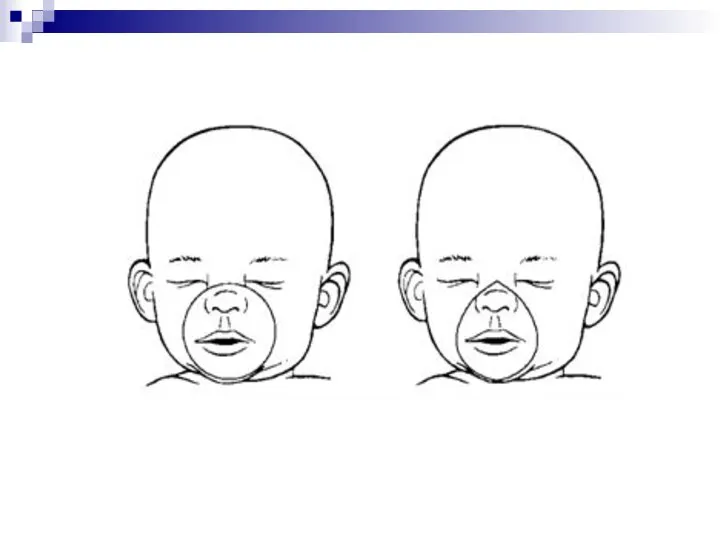
- 7. У детей грудного возраста существуют особенности выполнения этих манипуляций: – не следует чрезмерно запрокидывать голову ребенка;
- 8. ОБСТРУКЦИЯ ДП ИНОРОДНЫМ ТЕЛОМ Методика устранения обструкции дыхательных путей, вызванной инородным телом, зависит от возраста ребенка.
- 9. Надавливание на живот не рекомендуют применять у детей до года, поскольку при этом существует угроза повреждения
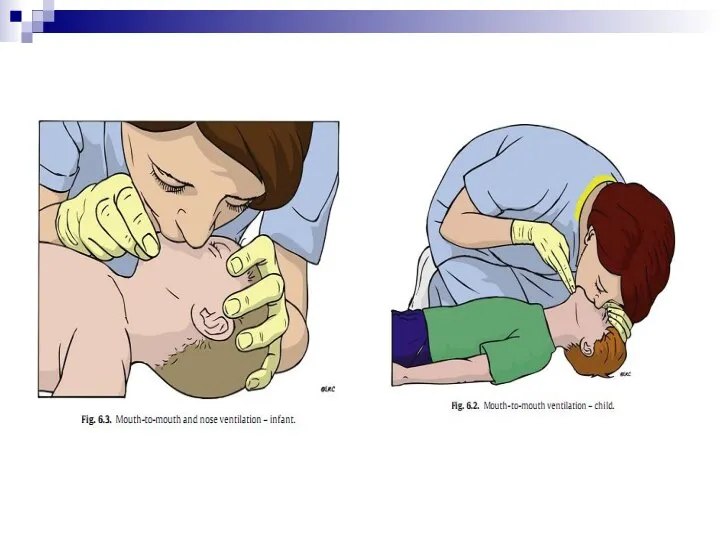
- 11. МЕТОДИКА ПРОВЕДЕНИЯ ИВЛ У детей грудного возраста реаниматор своим ртом плотно и герметично захватывает нос и
- 13. ДИАГНОСТИКА ОСТАНОВКИ СЕРДЦА В течение 10 секунд следует определить наличие пульса у ребенка: на плечевой артерии
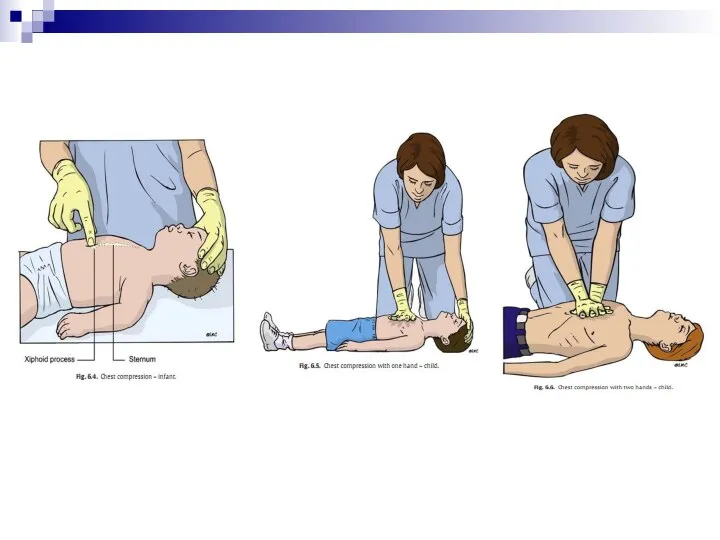
- 15. НЕПРЯМОЙ МАССАЖ СЕРДЦА У детей грудного и старшего возраста при проведении непрямого массажа сердца руки реаниматора
- 17. МЕТОДИКА НМС У ГРУДНЫХ ДЕТЕЙ Метод больших пальцев – на грудину надавливают подушечками больших пальцев; одновременно
- 18. Метод двух пальцев – на грудину надавливают кончиками двух пальцев одной руки (2-й и 3-й или
- 19. Частота компрессий – 100/минуту, но не более 120/минуту. Необходимо нажимать с силой, достаточной для вдавливания грудины
- 21. ПРОТЕКЦИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ Ларингеальная маска Интубация трахеи: оротрахеальная и назотрахеальная
- 22. ПОКАЗАНИЯ К ИНТУБАЦИИ ТРАХЕИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ Проходимость ДП и/или дыхание серьезно нарушены Метод и длительность
- 23. Общие рекомендации по определению размера эндотрахеальной трубки с раздувной манжеткой и без манжетки (внутренний диаметр в
- 24. ОЦЕНКА ПРАВИЛЬНОГО ПОЛОЖЕНИЯ ИНТУБАЦИОННОЙ ТРУБКИ Визуализация положения трубки при ларингоскопии Определение СО2 в выдыхаемом воздухе (капнометрия/графия)
- 25. Отсутствие раздувания желудка При аускультации дыхание проводится равномерно и симметрично Улучшение или стабилизация SpO2 (отсроченный признак)
- 26. ОКСИГЕНАЦИЯ Высокие концентрации кислорода подаются только в начальном периоде реанимационных мероприятий. После восстановления спонтанного кровообращения следует
- 27. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ Пути введения лекарственных средств: - внутривенный - внутрикостный - эндотрахеальный (в исключительных случаях). В
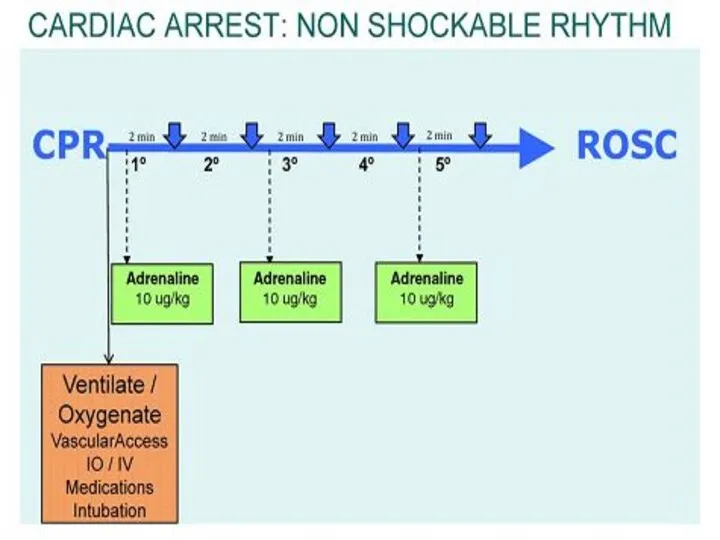
- 28. Адреналин: Первая и последующие дозы – 10 мкг/кг Максимальная однократная доза – 1 мг Вводят с
- 29. Атропин - не является препаратом первой линии, используется при брадикардии вагусного генеза и интоксикации холиномиметиков. Кальций,
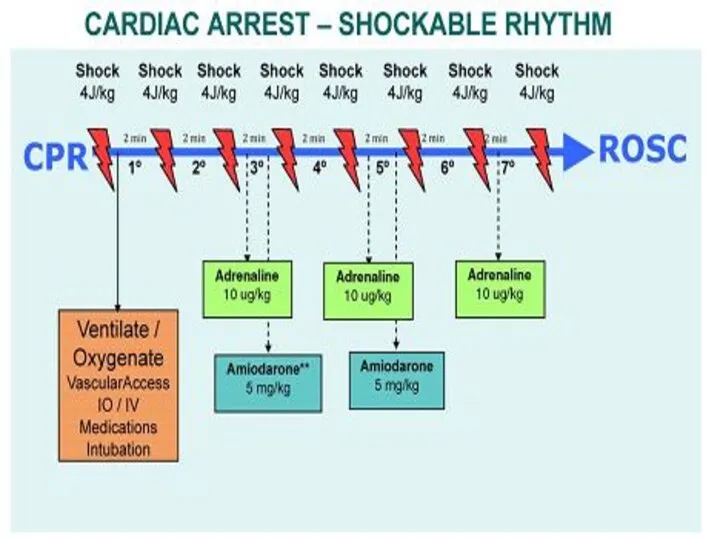
- 30. ДЕФИБРИЛЛЯЦИЯ Рекомендуемые размеры электродов: 4 – 5 см в диаметре для детей весом менее 10 кг;
- 31. Место расположения электродов: 1. ПЕРЕДНЕ-БОКОВАЯ ПОЗИЦИЯ Справа – под ключицей Слева – в подмышечной области 2.
- 32. Вместо АНД для дефибрилляции грудных детей рекомендуется использовать ручной дефибриллятор. При отсутствии такового желательно использовать АНД
- 33. Первый дефибрилляционный разрядный импульс (бифазный или монофазный) рекомендуется подавать с энергией 4 Дж/кг. Энергия второго и
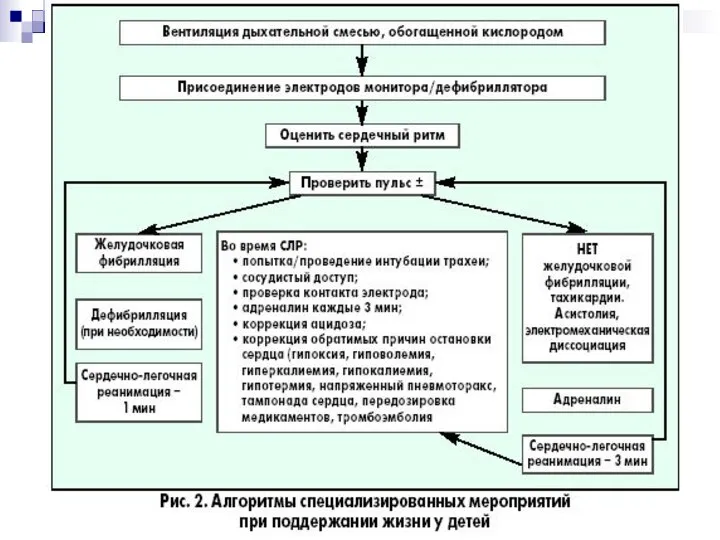
- 36. Обратимые причины остановки сердца гипоксия гиповолемия гипер / гипокалиемия гипотермия Напряженный пневмоторакс Передозировка медикаментов Тампонада сердца
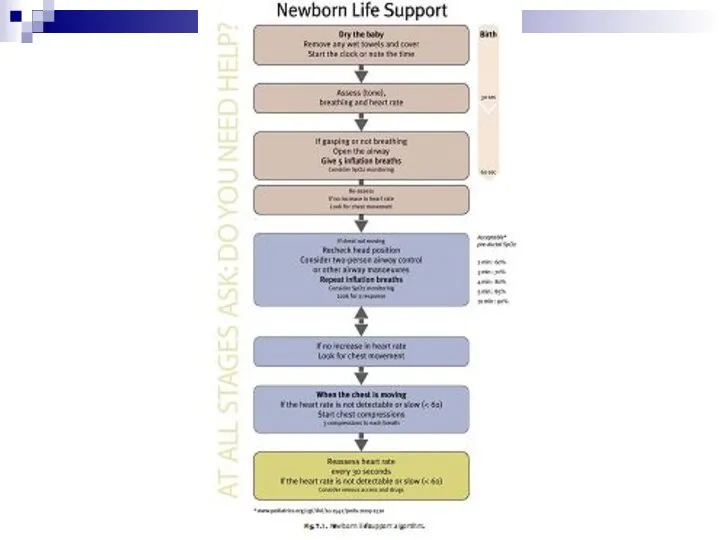
- 37. ОСОБЕННОСТИ РЕАНИМАЦИИ НОВОРОЖДЕННЫХ Для доношенных новорожденных, воздух должен быть использован для реанимации при рождении. Для недоношенных
- 39. ОБЩАЯ МЕТОДОЛОГИЯ ОЦЕНКИ СОСТОЯНИЯ НОВОРОЖДЕННОГО ВО ВРЕМЯ РЕАНИМАЦИИ Три клинических признака: Наличие и адекватность самостоятельного дыхания
- 40. ОЦЕНКА ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ Проводят сразу после рождения, в конце 1-й и 5-й минут, во время
- 41. ОЦЕНКА ЧСС ЧСС в норме - > 100/минуту Брадикардия ОЦЕНКА ЦВЕТА КОЖНЫХ ПОКРОВОВ И СЛИЗИСТЫХ ОБОЛОЧЕК
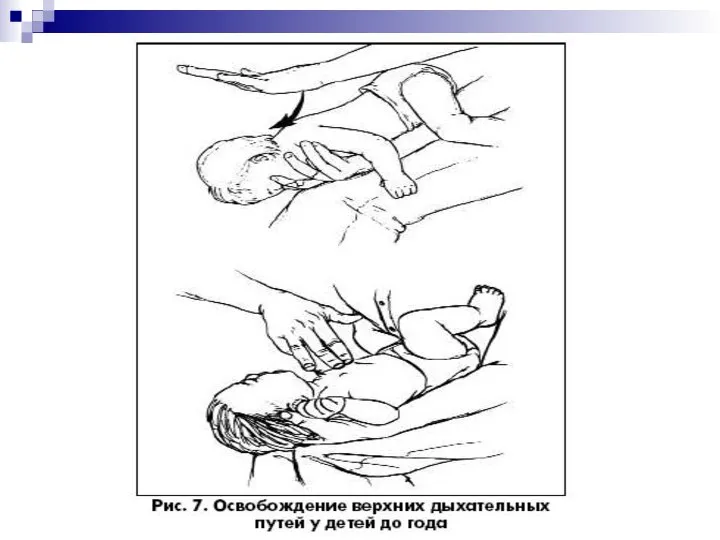
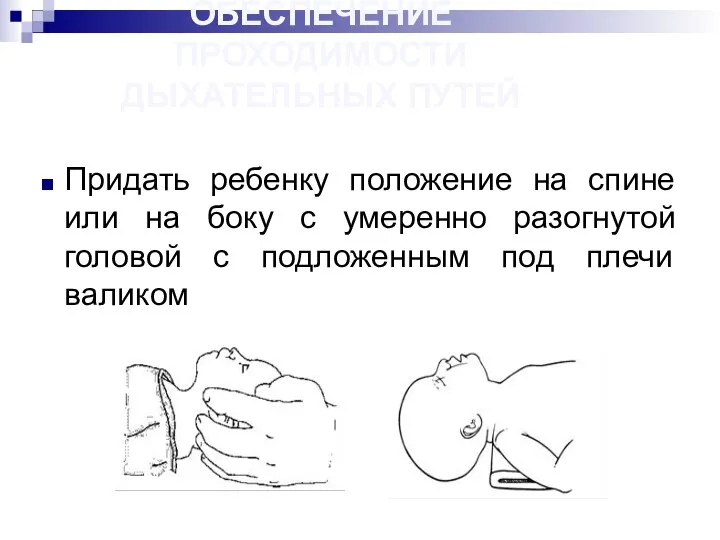
- 42. ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ Придать ребенку положение на спине или на боку с умеренно разогнутой головой
- 43. Аспирацию провести сначала изо рта, затем из носа. При этом возможна стимуляция задней стенки глотки, что
- 44. ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ В СЛУЧАЕ ЗАГРЯЗНЕНИЯ ОКОЛОПЛОДНЫХ ВОД МЕКОНИЕМ Обеспечить правильное положение новорожденного Избегая тактильной
- 45. КИСЛОРОДНАЯ ТЕРАПИЯ Наличие центрального цианоза является показанием для назначения свободного потока кислорода Во время проведения кислородотерапии
- 46. ТЕХНИКА ПРОВЕДЕНИЯ КИСЛОРОДОТЕРАПИИ Подают свободный поток кислорода, направляя его к носу ребенка со скоростью не более
- 48. КРИТЕРИИ ЭФФЕКТИВНОСТИ Если кожа и слизистые розовеют, кислородную поддержку следует постепенно прекращать, отдаляя конец кислородной трубки
- 49. ИВЛ РЕАНИМАЦИОННЫМ МЕШКОМ И МАСКОЙ Показания: Отсутствие или неадекватность самостоятельного дыхания после начальных мероприятий помощи ЧСС
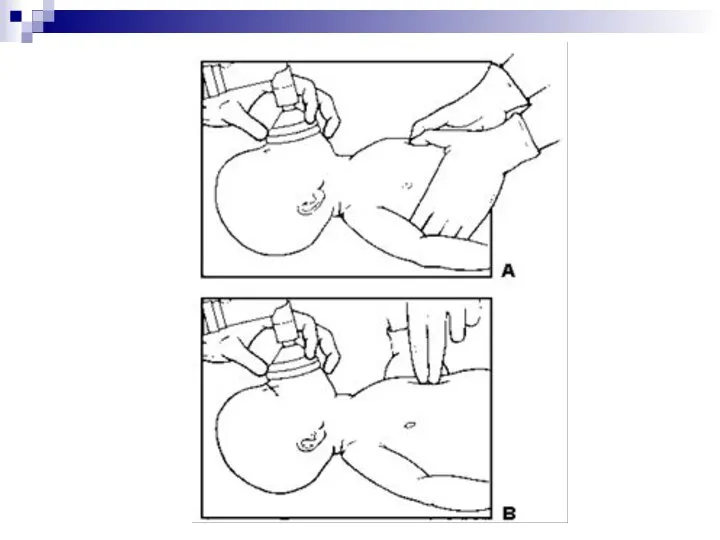
- 50. ТЕХНИКА ПРОВЕДЕНИЕ НАЧАЛЬНОЙ ИВЛ Проверить правильное положение новорожденного: голова умеренно разогнута, валик под плечами Занять положение
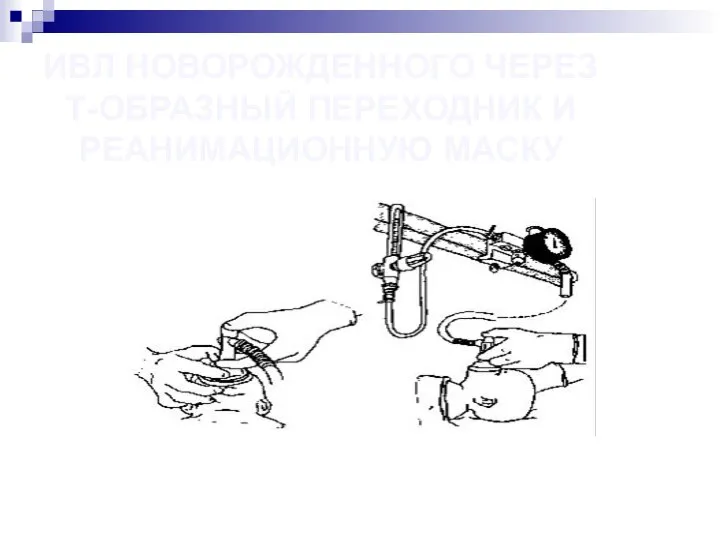
- 51. ИВЛ НОВОРОЖДЕННОГО ЧЕРЕЗ Т-ОБРАЗНЫЙ ПЕРЕХОДНИК И РЕАНИМАЦИОННУЮ МАСКУ
- 53. Надавливая на верхний и нижний края маски первым и вторым пальцами одной руки, обеспечить герметичность. Одновременно
- 54. Во время сжатия мешка следить за экскурсией грудной клетки Первые 2-3 искусственные вдоха с давлением 20-25
- 55. КОНТРОЛЬ ЭФФЕКТИВНОСТИ Основной показатель эффективности – быстрое нарастание ЧСС Экскурсия грудной клетки – едва заметная и
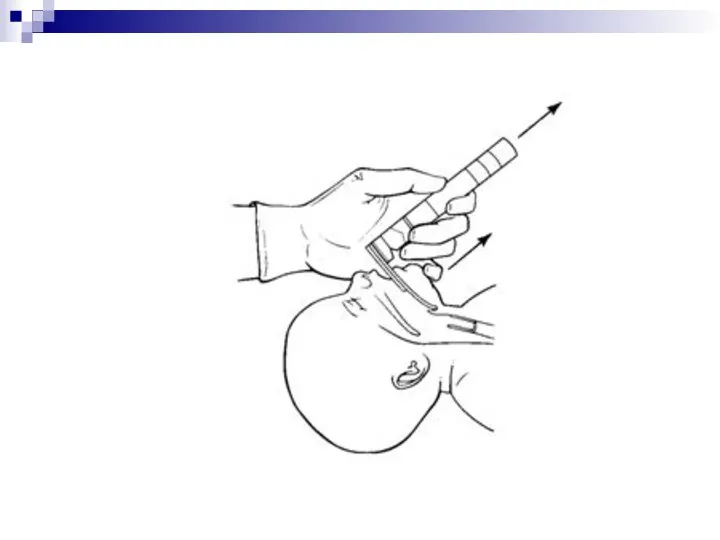
- 56. ИНТУБАЦИЯ ТРАХЕИ Абсолютные показания: Необходимость удаления аспирированного мекония из трахеи Наличие диафрагмальной грыжи у новорожденного Относительные
- 57. ОСНОВНЫЕ ЭТАПЫ ПРОВЕДЕНИЯ ПРОЦЕДУРЫ
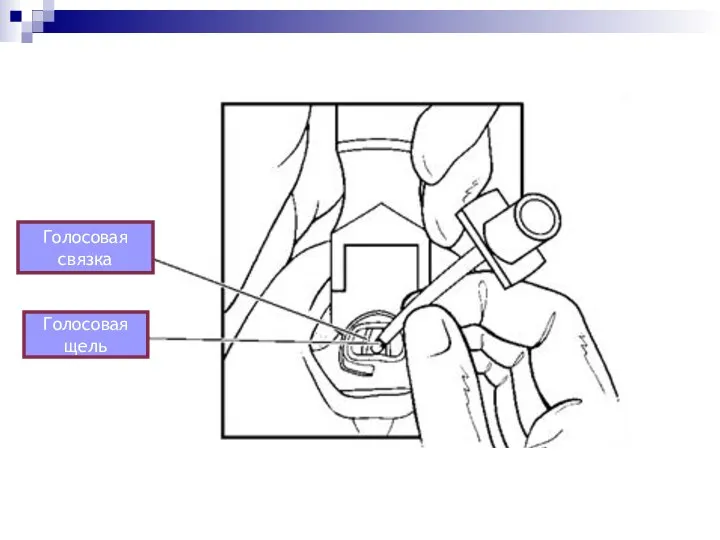
- 59. Голосовая связка Голосовая щель
- 60. Длительность одной попытки интубации не должна превышать 20 секунд. Если не удалось заинтубировать за 20 секунд,
- 61. НЕПРЯМОЙ МАССАЖ СЕРДЦА Показания: ЧСС менее 60 /минуту после 30 секунд эффективной ИВЛ ТЕХНИКА ПРОВЕДЕНИЯ НМС
- 62. Метод больших пальцев – на грудину надавливают подушечками больших пальцев; одновременно остальные пальцы обоих рук поддерживают
- 64. Частота компрессий на грудную клетку составляет 90/минуту Важно координировать НМС и ИВЛ: После каждых трёх нажатий
- 65. КРИТЕРИИ ЭФФЕКТИВНОТИ Нарастание ЧСС и возможность пальпаторно определить пульс на плечевой артерии Останавливают НМС при ЧСС
- 66. ИСПОЛЬЗОВАНИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ Использование ЛС необходимо, если несмотря на проведение НМС и ИВЛ, ЧСС остается менее
- 67. ПУТЬ ВВЕДЕНИЯ ЛС При необходимости введения ЛС внутривенно, следует катетеризировать вену пуповины на минимальную глубину, которая
- 68. АДРЕНАЛИН Показания: ЧСС менее 60/мин после проведения НМС и ИВЛ 100%кислородом на протяжении 30 секунд Отсутствие
- 69. СРЕДСТВА, НОРМАЛИЗУЮЩИЕ СОСУДИСТЫЙ ОБЪЕМ Показания: гиповолемия – следует ожидать у всех детей, состояние которых не улучшается
- 70. НАТРИЯ ГИДРОКАРБОНАТ Показания: возможный или доказанный тяжелый метаболический ацидоз Дозировка и введение: Концентрация – 4.2% или
- 71. Новорожденные дети, рожденные в срок, с развивающейся умеренной или тяжелой гипоксически-ишемической энцефалопатией должны подвергаться терапевтической гипотермией
- 72. ПРЕКРАЩЕНИЕ РЕАНИМАЦИИ Реанимацию новорожденного можно остановить, если, несмотря на своевременное, правильное и полное выполнение всех ее
- 73. РЕКОМЕНДАЦИИ АНА ОТ 2010 ГОДА
- 74. СЛР детей и грудных детей следует начинать с компрессионных сжатий, а не с искусственного дыхания (последовательность
- 75. СЛР следует начинать с 30 компрессионных сжатий (если помощь оказывается одним реаниматором) или 15 компрессионных сжатий
- 76. Изменена рекомендованная глубина вдавливания грудной клетки. Теперь она составляет не менее одной трети диаметра грудной клетки,
- 77. Из последовательности оценки дыхания после освобождения дыхательных путей исключен пункт «определить дыхание визуально, на слух, почувствовать
- 78. Смещение акцента с проверки пульса. Если ребенок находится без сознания, не дышит или задыхается, у медицинского
- 80. Скачать презентацию





























































 Кто такие «левши»? Энис Галина ученица 3 класса В МОУ «Гимназия №1 г. Нерюнгри»
Кто такие «левши»? Энис Галина ученица 3 класса В МОУ «Гимназия №1 г. Нерюнгри» Социальная структура общества
Социальная структура общества Урок по экологии Становление и развитие экологического права в России.
Урок по экологии Становление и развитие экологического права в России. Узнай растения - презентация к уроку Окружающий мир_
Узнай растения - презентация к уроку Окружающий мир_ Содержание Балет – вид искусства. История балета. Российские балетные сцены. Знаменитые артисты балета.
Содержание Балет – вид искусства. История балета. Российские балетные сцены. Знаменитые артисты балета.  Презентация "Здоровый образ жизни и безопасность жизнедеятельности" - скачать презентации по ОБЖ
Презентация "Здоровый образ жизни и безопасность жизнедеятельности" - скачать презентации по ОБЖ Индивидуальные формы культурно-досуговой деятельности
Индивидуальные формы культурно-досуговой деятельности Реформирование системы здравоохранения Тэд Тульчинский MD MPH Школа Общественного Здоровья Брауна Январь 2004
Реформирование системы здравоохранения Тэд Тульчинский MD MPH Школа Общественного Здоровья Брауна Январь 2004  Презентация на тему "Скоро у меня будет собака !" скачать
Презентация на тему "Скоро у меня будет собака !" скачать  Жаркое по-домашнему
Жаркое по-домашнему Технология чтения и письма в Японии Презентацию подготовила- Бибикова Ю.В. преподаватель географии колледжа русской культуры им.
Технология чтения и письма в Японии Презентацию подготовила- Бибикова Ю.В. преподаватель географии колледжа русской культуры им.  Презентация на тему "Наши пушистые друзья. Собаки" скачать
Презентация на тему "Наши пушистые друзья. Собаки" скачать  Номинация «Самая читающая школа» МАОУ СОШ №14 им. В.Ф. Фуфачева, г. Серов
Номинация «Самая читающая школа» МАОУ СОШ №14 им. В.Ф. Фуфачева, г. Серов панки 8 Б
панки 8 Б Выполнили студенты гр. 1Е12 Кыргызбай Айжан Булыгина Ксения
Выполнили студенты гр. 1Е12 Кыргызбай Айжан Булыгина Ксения  Многообразие рыб
Многообразие рыб Урок № 33 Тема: «Район проживания»
Урок № 33 Тема: «Район проживания» Презентация "Удаление сточных вод, отходов и аналогичная деятельность" - скачать презентации по Экологии
Презентация "Удаление сточных вод, отходов и аналогичная деятельность" - скачать презентации по Экологии Жилища народов мира Презентация к уроку обществознания в 6 классе «Дом, в котором мы живем» Учитель: Зайцева Е.А., учитель истории
Жилища народов мира Презентация к уроку обществознания в 6 классе «Дом, в котором мы живем» Учитель: Зайцева Е.А., учитель истории  Презентация на тему "Посвящение в пятиклассники"
Презентация на тему "Посвящение в пятиклассники"  Горные лыжи
Горные лыжи  Качественные методы социологических исследований
Качественные методы социологических исследований Социальная сфера общества. Роль и место в мире
Социальная сфера общества. Роль и место в мире Жизнь над пропастью
Жизнь над пропастью Урок окружающего мира. Учитель: Костылева О.В.
Урок окружающего мира. Учитель: Костылева О.В. МЕТАПРЕДМЕТ «ЗАДАЧА» Для обучающихся 5 классов
МЕТАПРЕДМЕТ «ЗАДАЧА» Для обучающихся 5 классов Презентация на тему Избирательное право
Презентация на тему Избирательное право  Канал «Культура». Ток-шоу «Культурная революция». Тема для обсуждения: Наказание. Доводы за и против.
Канал «Культура». Ток-шоу «Культурная революция». Тема для обсуждения: Наказание. Доводы за и против.