Содержание
- 2. План лекции: 1. Актуальные проблемы 2. Факторы, способствующие развитию ГСЗ: -во время беременности -во время родов
- 3. План лекции: 7. Диагностика и лечение по этапам 8. Акушерский перитонит: классификация перитонитов 9. Перитонит после
- 4. Гнойно-септические заболевания в послеродовом периоде Частота – от 2 до 10%. От септических акушерских осложнений ежегодно
- 5. Способствующие факторы во время родов: Преждевременное излитие околоплодных вод Ранняя амниотомия Многократные влагалищные исследования Затяжные роды
- 6. Способствующие факторы в послеродовом периоде: Внутренняя поверхность матки представляет собой раневую поверхность, а содержимое матки (сгустки
- 7. Возбудители гнойно-септических заболеваний: Условнопатогенные бактерии (аэробные и анаэробные) Гонококки Хламидии Микоплазмы, уреаплазмы Грибы В настоящее время
- 8. Пути распространения инфекционного процесса из первичного очага Гематогенный Лимфогенный По протяжению Периневральный
- 9. Классификация Выделяют локализованные послеродовые гнойно-септические заболевания: эндометрит, послеродовую язву, нагноение раны после кесарева сечения, мастит и
- 10. Хориоамнионит эндометрит в родах встречается в 0,78% случаев. Инфицирование может возникнуть при преждевременном разрыве плодных оболочек
- 11. Клиника: У беременной или роженицы на фоне относительно длительного, безводного периода отмечается ухудшение общего состояния: повышение
- 12. Лечение С момента установления диагноза роды следует проводить по методике интенсивного родоразрешения. Назначают полусинтетические пенициллины в
- 13. Классификация послеродового мастита (Гуртовой Б.Л., 1975) Серозный Инфильтративный Гнойный: Инфильтративно-гнойный (диффузный, узловой); Абсцедирующий (фурункулез ареолы, абсцесс
- 14. Факторы, способствующие развитию послеродового мастита: Трещины сосков - 24,8-65,5% Лактостаз, в результате избыточной продукции молока Отдельные
- 15. Клиника Послеродовый мастит развивается на 2-3 неделе после родов. В 100% случаев воспаление односторонне, преимущественно в
- 16. Показания к выключению лактации 1. В прошлом гнойный мастит с оперативным лечением и многочисленными рубцами. 2.
- 17. Подавление лактации Синэстрол ( синтетический эстроген) - 300 тыс. ЕД в день 3 дня. Парлодел (стимулятор
- 18. Лечение серозного и инфильтративного мастита 1. Оксациллин по 4 таб (1,0) х 4 раза в день
- 19. Принципы лечения: Следует начинать как можно раньше Комплексное лечение; При гнойных формах – оперативное лечение в
- 20. Преимущества грудного вскармливания Грудное молоко Полноценное питание Легко усваивается и полноценно используется Защищает от инфекций Стоит
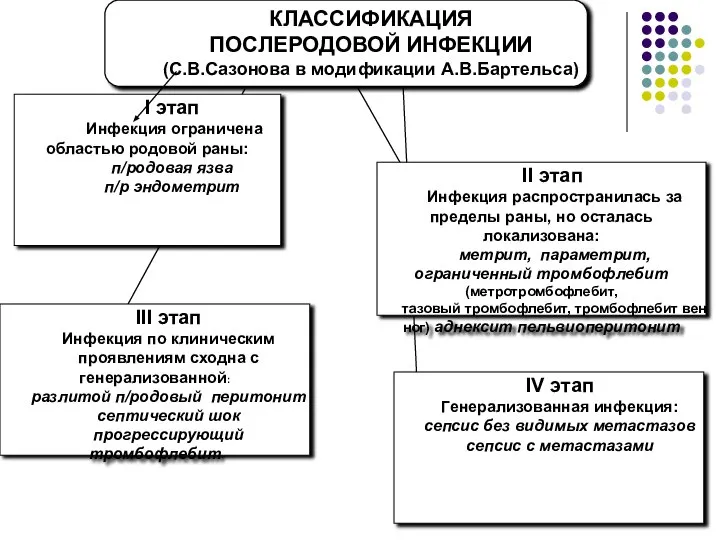
- 21. Классификация послеродовых инфекционных заболеваний по С.В Сазонова в модификации А.В. Бартельса I этап – инфекция ограничена
- 22. Клиническая картина Первый этап
- 23. Послеродовая язва Возникает после травмы кожи промежности, слизистой оболочки влагалища, шейки матки. Преобладает местная симптоматика: боль,
- 24. Послеродовый эндометрит Классическая – возникает на 1-5 сутки: повышение температуры до 38-39 С., тахикардия до 80-100
- 25. Абортивная форма- проявляется на 2-4 сутки, однако с началом адекватного лечения симптоматика исчезает. Стертая форма –
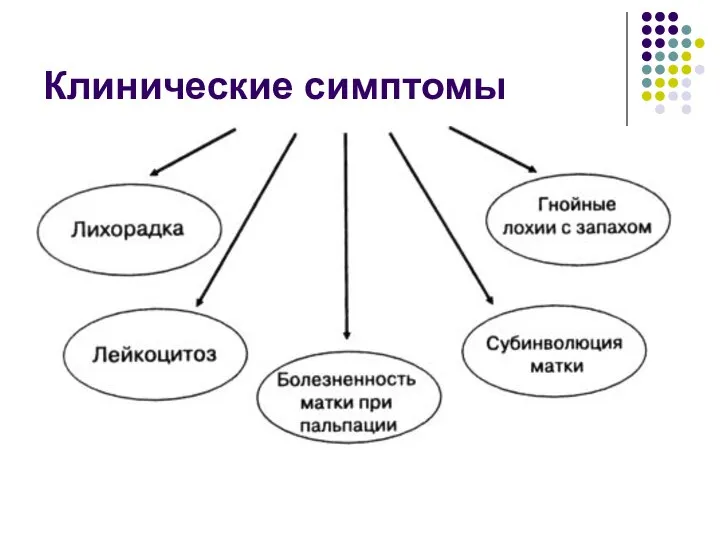
- 26. Клинические симптомы
- 27. I этап Инфекция ограничена областью родовой раны: п/родовая язва п/р эндометритII этап Инфекция распространилась за пределы
- 29. I этап Инфекция ограничена областью родовой раны: п/родовая язва п/р эндометрит II этап Инфекция распространилась за
- 30. Клиническая картина Второй этап
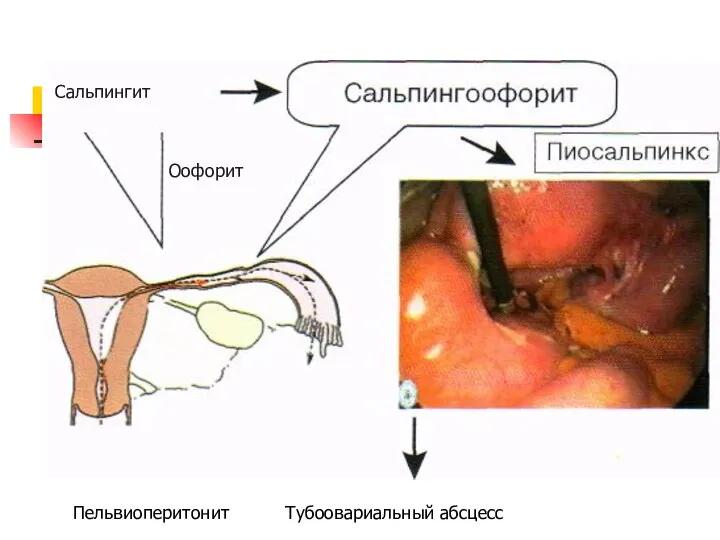
- 31. Сальпингит Оофорит Пельвиоперитонит Тубоовариальный абсцесс
- 32. Послеродовый метрит Более глубокое, чем при эндометрите, поражение матки, развивающиеся при «прорыве» лейкоцитарного вала в области
- 33. Послеродовый сальпингоофорит Развивается на 7-10 сутки после родов. Температура повышается до 40 С, появляется озноб, боли
- 34. Послеродовый параметрит Это воспаление околоматочной клетчатки. Развивается на 10-12 день после родов. Появляется озноб, температура повышается
- 35. Послеродовый пельвиоперитонит Это воспаление брюшины, ограниченное полостью малого таза. Выделяют: -серозный -серозно-фибринозный -гнойный (становится на 3-4
- 36. Послеродовый пельвиоперитонит При септической послеродовой инфекции развивается в течение первой недели после родов. Начинается остро, сопровождается
- 37. Метротромбофлебит Трудно диагностировать. Симптомы: учащение пульса, субинволюция матки, длительные обильные кровянистые выделения из половых путей. При
- 38. Тромбофлебит вен таза Обычно развивается в конце 2 недели после родов. Наиболее тяжелой формой является повздошно-бедренный
- 39. Послеродовый тромбофлебит Внетазовый Тромбофлебит поверхностных вен нижних конечностей Тромбофлебит глубоких вен нижних конечностей Внутритазовый (центральный) Метротромбофлеббит
- 40. Тромбофлебит глубоких вен голени Развивается на 2-3 неделе после родов, боль в икроножных мышцах, усиливающаяся при
- 41. Тромбофлебит поверхностных вен голени Как правило, развивается на фоне варикозного расширения вен нижней конечности. Симптомы: шнуровидный
- 42. Симптомы тромбоза общей подвздошной вены: Необъяснимая лихорадка; Ступенеобразное нарастание пульса (признак Малера); Боли в нижних отделах
- 43. Лечение тромбофлебитов комплексное Консервативное Хирургическое Выбор метода зависит от локализации, характера и протяженности тромбоза (эмбологенный, неэмбологенный).
- 44. Консервативные методы лечения тромбозов и тромбофлебитов Инфузионная терапия. Антибактериальная терапия Антитромботические средства: Антикоагулянты прямого и непрямого
- 45. Оперативное лечение При обнаружении эмбологенной формы тромбоза Оперативное вмешательство, направленное на профилактику тромбоэмболии легочной артерии: Тромбэктомия
- 46. Акушерский перитонит Одно из наиболее грозных осложнений послеродового периода. Источником инфекции в большинстве случаев является матка
- 47. Акушерский перитонит Воспаление брюшины- перитонит- является наиболее опасным осложнением острых заболеваний органов брюшной полости, сопровождающимся не
- 48. Сложность диагностики акушерского перитонита обусловлена рядом факторов Особенностями нейроэндокринной перестройки, гуморального и клеточного иммунитета беременных, рожениц
- 49. Развитие перитонита в послеродовом периоде чаще всего обусловлено: Метроэндометритом, метротромбофлебитом с последующей генерализацией инфекции, а также
- 50. Классификация перитонитов: По этиологии: Асептические Инфекционные
- 51. По виду возбудителя: Колибациллярные, анаэробные Стафилококковые Стрептококковые Вызванные смешанной инфекцией и т.д.
- 52. По распространенности: Ограниченные (местные) Диффузные (распространенные) Общие (разлитые)
- 53. По причинам возникновения: Перфоративный Послеоперационный Травматический Гематогенный Криптогенный
- 54. По стадийности течения: Реактивная фаза Токсическая фаза Терминальная фаза Фаза разрешения
- 55. Реактивная фаза: Компенсаторные механизмы сохранены, нет нарушений клеточного метаболизма, отсутствуют признаки гипоксии. Общее состояние отностительно удовлетворительное,
- 56. Токсическая фаза: Связана с нарастающей интоксикацией. Страдает общее состояние больной, нарушаются обменные процессы, изменяется электролитный баланс,
- 57. Терминальная фаза: Изменения имеют более глубокий характер. Преобладают симптомы поражения ЦНС. Общее состояние тяжелое, больные вялые,
- 58. Перитонит после операции кесарева сечения Вследствие несостоятельности хирургического шва на матке. Патогенез: Инфицирование брюшины вследствие несостоятельности
- 59. Клиническая картина: Определяются симптомы раздражения брюшины; Парез кишечника постоянно нарастает, экссудат в брюшной полости; Симптомы интоксикации
- 60. Факторы риска развития инфекции при операции кесарева сечения: Безводный промежуток более 6 часов; Длительность родов более
- 61. Ранний перитонит после кесарева сечения Патогенез: инфицирование брюшины во время кесарева сечения. Начало: 1-2 сутки после
- 62. Клиническая картина: Симптомы раздражения брюшины, боль, «мышечная защита», симптом Щеткина-Блюмберга не выражен; Парез кишечника выражен; Симптомы
- 63. Лечебная тактика: Антибактериальная – полусинтетические пенициллины, цефалоспорины, аминогликозиды. Восполнение ОЦК, управляемая гемодилюция и регуляция микроциркуляции –
- 64. Лечебная тактика: При улучшении – консервативная терапия При ухудшении – неразрешающийся парез кишечника, паралитическая непроходимость, экссудат
- 65. Перитонит после операции кесарево сечения вследствие нарушения барьерной функции кишечника Патогенез: инфицирование брюшины вследствие нарушения барьерной
- 66. Клиническая картина: Симптомы раздражения брюшины не выражены; Парез кишечника, паралитическая динамическая непроходимость, редко-острое расширение желудка, в
- 67. Перитонит после кесарева сечения По клиническому течению может проявляться в нескольких вариантах, в зависимости от пути
- 68. Вариант №1. Операция кесарево сечение была произведена на фоне имеющейся инфекции, чаще всего в виде хориоамнионита.
- 69. Вариант № 2 Возникает в тех случаях, когда инфицирование брюшины связано с развитием эндометрита в послеоперационный
- 70. Следует подчеркнуть, что дифференциальный диагноз между обычным послеоперационным парезом кишечника и развивающимся перитонитом непрост. Необходимо проводить
- 71. Вариант № 3 Развитие перитонита при несостоятельности швов на матке. Чаще всего это бывает связано с
- 72. При перкуссии определяется экссудат в брюшной полости, количество которого возрастает. Интоксикация развивается быстро. При инфицировании швов
- 73. Так как кесарево сечение в настоящее время производится обычно поперечным разрезом в нижнем сегменте , то
- 74. На наличие гнойного очага позднее начинает реагировать и брюшная полость – развивается перитонит. Живот вздут, мягкий.
- 75. Лечебные мероприятия При установленном диагнозе перитонита показано оперативное лечение в сочетании с комплексной интенсивной терапией, направленной
- 76. Целью операции является удаление источника инфекции и дренирование брюшной полости; Во время операции необходимо уточнить форму
- 77. Тактические мероприятия Оценка общего состояния и степени тяжести интоксикационного синдрома; Срочное полное клинико-лабораторное обследование больной, включая
- 78. В течение 1-2 часов информирование специалистов вышестоящего лечебного учреждения для согласования тактики ведения больной, а при
- 79. Диагностика послеродовых гнойно-септических заболеваний Жалобы больной Анамнез Клинические проявления Общий осмотр Гинекологический осмотр Данные лабораторных исследований
- 80. Благодарю за внимание!
- 81. Контрольный вопрос Как обеспечивается профилактика гнойно-септических заболеваний в акушерских стационарах?
- 82. Хитозан – биополимер полисахаридной природы. Используется нами в качестве основы лекарственной композиции – 2% мелкодисперсный водорастворимый
- 83. Механизм действия: При условии создания естественного барьера между воспалительным очагом и хитозаном формируется мукоадгезивная мембрана, которая
- 84. Хитозан, проникая в ткани, сорбирует продукты воспаления (БАВ), ингибирующие фагоцитоз, что создает благоприятные условия для привлечения
- 85. При микробиологическом исследовании установлено, что хитозановые гели, не содержащие официнальных антибактериальных средств, оказывают бактерицидное и бактериостатическое
- 86. Литература: И.В. Дуда., В.И. Дуда. Клинтическое акушерство, Минск, 1997. В.В. Абрамченко. Активное ведение родов, СПб, 1996.
- 88. Скачать презентацию
















































































 Презентация "Акварельные краски" - скачать презентации по МХК
Презентация "Акварельные краски" - скачать презентации по МХК База данных (БД
База данных (БД Развитие познавательных способностей детей в процессе двигательной активности
Развитие познавательных способностей детей в процессе двигательной активности Станаўленне буржуазнага грамадства
Станаўленне буржуазнага грамадства Роль классного руководителя в системе работы педагогического коллектива по подготовке обучающихся и их родителей к ЕГЭ Из опы
Роль классного руководителя в системе работы педагогического коллектива по подготовке обучающихся и их родителей к ЕГЭ Из опы Развитие психологии как самостоятельной науки
Развитие психологии как самостоятельной науки  Гостевой дом «Панковка»
Гостевой дом «Панковка» Задача размещения модулей на плате
Задача размещения модулей на плате Многообразие культур и способы их изучения
Многообразие культур и способы их изучения Малая группа как объект управления
Малая группа как объект управления Кроссворд на тему: «Структура таможенного дела и система таможенных органов.» Выполнили студенты группы Т-1207 Колесников Андрей и
Кроссворд на тему: «Структура таможенного дела и система таможенных органов.» Выполнили студенты группы Т-1207 Колесников Андрей и  Характеристика административного права
Характеристика административного права Виды соединений
Виды соединений Фотопрактикум
Фотопрактикум Процесс управления в системе таможенных органов
Процесс управления в системе таможенных органов  На Афганской войне. Королёв Николай Иванович
На Афганской войне. Королёв Николай Иванович Жизнь любого человека в целом состоит из ситуаций, которые оказывают влияние на его поведение и в которых проявляется характер, пр
Жизнь любого человека в целом состоит из ситуаций, которые оказывают влияние на его поведение и в которых проявляется характер, пр Құқықтық қатынастардың түсінігі, түрлері және
Құқықтық қатынастардың түсінігі, түрлері және Технология разработки ПО
Технология разработки ПО Викторина. Олимпийские знатоки
Викторина. Олимпийские знатоки Повышение эффективности за счет применения инструментов веб-аналитики
Повышение эффективности за счет применения инструментов веб-аналитики Презентация Неравенство доходов. Кривая Лоренца и коэффициент Джини. Перераспределение доходов
Презентация Неравенство доходов. Кривая Лоренца и коэффициент Джини. Перераспределение доходов  Das sieht gut aus
Das sieht gut aus Взаимосвязь-сотрудничество ОУ в своей деятельности.
Взаимосвязь-сотрудничество ОУ в своей деятельности. Определение по заданному обозначению посадки, предельных отклонений и размеров элементов деталей, допусков отверстия вала
Определение по заданному обозначению посадки, предельных отклонений и размеров элементов деталей, допусков отверстия вала Права и свободы человека и гражданина
Права и свободы человека и гражданина История древней медицины Тибет и древний Китай. Подготовил : студент 102 гр. Стом.фак Козлов А.А
История древней медицины Тибет и древний Китай. Подготовил : студент 102 гр. Стом.фак Козлов А.А  ИНФОРМАЦИОННЫЕ ЗНАКИ Работу выполнила студентка уч. группы Тс 01 / 1301 Опутина Анна
ИНФОРМАЦИОННЫЕ ЗНАКИ Работу выполнила студентка уч. группы Тс 01 / 1301 Опутина Анна