Содержание
- 2. Профилактика туберкулеза 1. Социальная 2. Специфическая а) вакцинация и ревакцинация вакциной БЦЖ б) химиопрофилактика 3. Санитарная
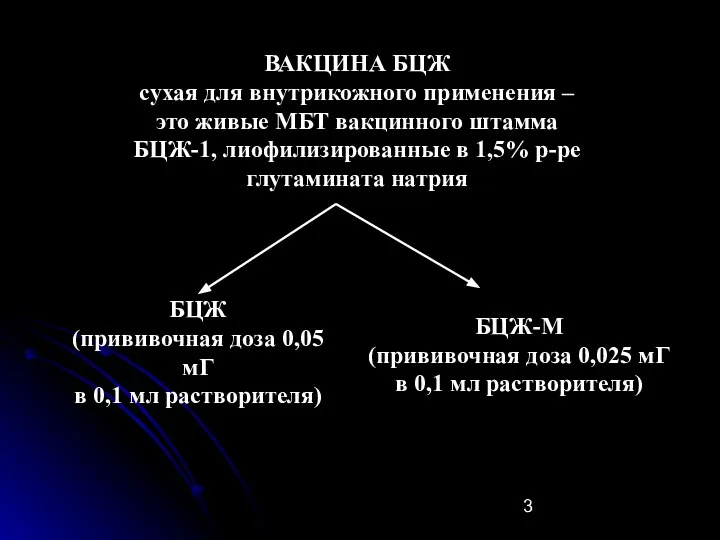
- 3. ВАКЦИНА БЦЖ сухая для внутрикожного применения – это живые МБТ вакцинного штамма БЦЖ-1, лиофилизированные в 1,5%
- 4. Первичная вакцинация осуществляется здоровым новорожденным детям на 3-7 день жизни в утренние часы в специально отведенной
- 5. Прививки должен проводить специально обученный медицинский персонал родильного дома (отделения), отделения выхаживания недоношенных, детских поликлиник или
- 6. Перед вакцинацией (ревакцинацией) врач и медицинская сестра должны обязательно ознакомиться с инструкцией по применению вакцины, а
- 7. Сухую вакцину разводят непосредственно перед употреблением стерильным 0,9% раствором натрия хлорида, приложенным к вакцине Перед каждым
- 8. Вакцину БЦЖ вводят строго внутрикожно на границе верхней и средней трети наружной поверхности левого плеча после
- 9. В медицинской карте врачом в день вакцинации (ревакцинации) должна быть сделана подробная запись с указанием результатов
- 10. Вакциной БЦЖ-М прививают: В роддоме недоношенных новорожденных с массой тела 2000 г и более, при восстановлении
- 11. Наблюдение за вакцинированными и ревакцинированными детьми, подростками и взрослыми проводят врачи и медицинские сестры общей лечебной
- 12. ПРОТИВОПОКАЗАНИЯ К вакцинации: Недоношенность (при массе тела при рождении менее 2500г – для вакцины БЦЖ, менее
- 13. ПРОТИВОПОКАЗАНИЯ К ревакцинации: Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний, в том числе аллергических. Прививку
- 14. Лица, временно освобожденные от прививок, должны быть взяты под наблюдение и учет и привиты после полного
- 15. Осложнения после вакцинации Делят на четыре категории: 1-я категория - локальные кожные поражения (подкожные инфильтраты, холодные
- 16. Химиопрофилактика проводится: детям, подросткам и взрослым, находящимся в постоянном контакте с бактериовыделителем детям и подросткам, находящимся
- 17. Опасность больного туберкулезом как источника инфекции и риск возникновения в очагах новых заболеваний зависят от: локализации
- 18. Очаг туберкулеза – это место пребывания источника МБТ вместе с окружающими его людьми и обстановкой в
- 19. Эпидемиологическая характеристика очагов I группа – очаги с наибольшим риском заражения туберкулезом II группа – очаги
- 20. Мероприятия в очаге туберкулезной инфекции: 1. Изоляция бактериовыделителя 2. Проведение заключительной дезинфекции 3. Проведение текущей дезинфекции:
- 22. Скачать презентацию


















 Классический менеджмент: школа научного управления
Классический менеджмент: школа научного управления Виды и закономерности изнашивания
Виды и закономерности изнашивания Глобальний кодекс поведінки (GCC) та основоположні принципи безпеки
Глобальний кодекс поведінки (GCC) та основоположні принципи безпеки Мода и современный дресс-код
Мода и современный дресс-код Сергий Радонежский
Сергий Радонежский Магазин полезных вкусняшек г. Белгород. Прайс
Магазин полезных вкусняшек г. Белгород. Прайс Herpes - infections
Herpes - infections Тепловые двигатели
Тепловые двигатели  Алгоритмы. Задачи алгоритмизации
Алгоритмы. Задачи алгоритмизации Стилевые направления в архитектуре XIX-XX вв. 8 класс
Стилевые направления в архитектуре XIX-XX вв. 8 класс Протоиерей отец Николай
Протоиерей отец Николай Стимулирование сбыта Элемент комплекса продвижения
Стимулирование сбыта Элемент комплекса продвижения  АЗБУКА В СТИХАХ
АЗБУКА В СТИХАХ  Язвенная болезнь желудка и двенадцатиперстной кишки Язвенная болезнь желудка и двенадцатиперстной кишки Специальность 060101 «Л
Язвенная болезнь желудка и двенадцатиперстной кишки Язвенная болезнь желудка и двенадцатиперстной кишки Специальность 060101 «Л Регулирование частоты тока авиационных генераторов. (Тема 3)
Регулирование частоты тока авиационных генераторов. (Тема 3) Презентация по МХК Художественная культура Арабского Востока Литература Арабского Востока
Презентация по МХК Художественная культура Арабского Востока Литература Арабского Востока  Высокофункциональные бетоны. Самоуплотняющиеся бетоны
Высокофункциональные бетоны. Самоуплотняющиеся бетоны Социологическая трактовка личности
Социологическая трактовка личности Основные определения мехатроники
Основные определения мехатроники Введение в биомеханику. Спортивный врач и биомеханика
Введение в биомеханику. Спортивный врач и биомеханика A Visit to Scotland
A Visit to Scotland Программирование циклических алгоритмов. Начала программирования
Программирование циклических алгоритмов. Начала программирования Презентация Виды международных договоров в области таможенного дела
Презентация Виды международных договоров в области таможенного дела Понятие корня n – й степени из действительного числа - презентация по Алгебре
Понятие корня n – й степени из действительного числа - презентация по Алгебре Компьютерные вирусы и антивирусные программы
Компьютерные вирусы и антивирусные программы  Тема №9: Принятие управленческих решений
Тема №9: Принятие управленческих решений  Тема: «ЗАМЕТНЫЙ СЛЕД КИТАЯ В РАЗВИТИИ МИРОВОЙ КУЛЬТУРЫ» Выполнила ученица 11 класса МОУ СОШ № 14 Чекундинского сельского посел
Тема: «ЗАМЕТНЫЙ СЛЕД КИТАЯ В РАЗВИТИИ МИРОВОЙ КУЛЬТУРЫ» Выполнила ученица 11 класса МОУ СОШ № 14 Чекундинского сельского посел Economy of the Olympic Games in Sochi Epifanova Evgeniya, Shunailova Zhanna
Economy of the Olympic Games in Sochi Epifanova Evgeniya, Shunailova Zhanna