Содержание
- 2. Заболевания органов пищеварения широко распространены у детей и по частоте занимает 2-ое место после ОРВИ. Отмечается
- 3. Структура заболевания органов пищеварения: 1-ое место – заболевания желудка – 60-80% 2-ое место – заболевания кишечника
- 4. Классификация заболеваний желудка: I Функциональные нарушения II Аномалии строения и положения III Воспалительные заболевания: 1) о.гастрит
- 5. Пик заболеваемости болезнями пищеварительной системы приходится на 5-6 и 9-12 лет (периоды интенсивного роста всех органов
- 6. Острый гастрит это заболевание характеризуется острым воспалением слизистой оболочки желудка
- 7. Этиология острого гастрита: 1. Экзогенные факторы: - количественная и качественная перегрузка желудка (жирная, острая, жареная, копченая
- 8. - пищевая токсикоинфекция (стафилококковой, сальмонеллезной этиологии) - отравление бытовыми ядами (кислоты, щелочи). 2. Эндогенные факторы: -
- 9. Клиническая картина: Заболевание начинается через 8-12 часов после действия этиологического фактора: - с. общей интоксикации: общее
- 10. диспепсический синдром: тошнота, обильное слюнотечение, потеря аппетита, чувство переполнения в эпигастральной области, повторная рвота, в рвотных
- 11. Диагностика - на основании анамнеза и клинических проявлений
- 12. Лечение: 1. Постельный режим 2-3 суток. 2. Дробное диетическое питание: слизистые, протертые супы-пюре, нежирные бульоны, кисели,
- 13. Хронический гастродуоденит (ХГД) это хроническое, рецидивирующее, склонное к прогрессированию воспалительно-дистрофическое поражение слизистой оболочки желудка и 12-перстной
- 14. У детей в отличии от взрослых изолированное поражение желудка или 12-ПК наблюдается редко (10-15% случаев). Значительно
- 15. Этиология ХГД: ХГД – полиэтиологическое заболевание с наследственной предрасположенностью. Выделяют две группы причин: 1. Экзогенная 2.
- 16. Экзогенные факторы: - прием медикаментов (ГК, НПВП, препараты дигиталиса) - пищевая аллергия - инфекционная – Нр
- 17. Усугубляют экзогенные факторы: - нарушение питания: нерегулярное питание, еда «всухомятку», однообразное питание с дефицитом Б и
- 18. Эндогенные факторы: - ДГР – неблагоприятное воздействие желчных кислот и фосфолипазы на слизистую оболочку желудка. ДГР
- 19. Различают 3 типа ХГД: 1. Экзогенный (гастрит В – бактериальный, связанный с Нр). Составляет 85% в
- 20. Патогенез ХГД зависит от этиологического фактора: 1. При Нр ассоциированном ГД процесс начинается с антрального гастрита.
- 21. выделяется углекислый газ и аммиак, повреждающий эпителий желудка с выраженной воспалительной реакцией, возникновением эрозий. - повышается
- 22. 2. При гастрите А поражаются обкладочные клетки в области дна желудка (фундальный гастрит) с развитием атрофического
- 23. 3. Гастрит С – воздействие медикаментов, в частности НПВП, которые снижают выработку простогландинов в слизистой желудка,
- 24. ХГД подразделяют: - В зависимости от этиологии: • первичные • вторичные (сопутствующие) - По эндоскопической картине:
- 25. По гистологическим данным: • с легкой степенью воспаления • умеренной степенью воспаления • тяжелой степенью воспаления
- 26. Клиника ХГД Имеет разнообразие клинических проявлений от бессимптомных до ярких манифестных форм и отличается большой индивидуальностью
- 27. Период обострения ХГД: характерны следующие синдромы: 1. Ведущим является болевой синдром – боли в эпигастрии, связанные
- 28. 3. Астено-вегетативный: - холодные влажные конечности - акроцианоз - головокружение - тенденция к снижению АД и
- 29. Длительность болевого синдрома – от нескольких дней до полутора - двух недель, пальпация живота выявляет болезненность
- 30. Хронический гастрит с повышенной секреторной функцией: - боли поздние, через 1,5-2 часа после еды, приступообразные, могут
- 31. Хронический гастрит с пониженной секреторной функцией: - боли ноющего характера, чувство тяжести в эпигастрии, возникающие после
- 32. Клинические особенности ХГ в зависимости от локализации процесса. Хронический антральный гастрит: - боли поздние, появляющиеся через
- 33. Хронический фундальный гастрит: - боли ранние, возникают после еды, тупые, малоинтенсивные, локализуются в эпигастральной области. -
- 34. Несмотря на разнообразие клинических проявлений следует выделять 2 основных клинических типа: 1. язвенноподобный 2. дискинетический
- 35. Язвеноподобный тип – этиологически всегда связан с Нр. Характерно преимущественно поражение антрального отдела желудка и луковицы
- 36. Болевой синдром: - боли поздние через 1,5-2 часа после еды, - натощак, - могут быть ночные
- 37. Диспепсический синдом: - изжога, - отрыжка кислым, - рвота кислым содержимым, приносящая облегчение, - наклонность к
- 38. Эндоскопическая картина: - поверхностный, гиперпластический, эрозивный; - всегда с выраженным отеком и гиперемией. Кислотообразующая функция: повышена
- 39. Дискенетический тип ХГД – характерно поражение тела желудка (фундальный гастрит), может быть распространение на все отделы
- 40. Болевой синдром: - боли ранние, ноющие - сразу после еды или через 5-30 минут после еды
- 41. Диспепсический синдром: - отрыжка воздухом - тошнота - рвота съеденной пищей, приносящее облегчение - снижение аппетита
- 42. Эндоскапическая картина: - атрофия слизистой оболочки - небольшая активность воспаления Кислотообразующая функция: нормальная или пониженная.
- 43. Наряду с основными клиническими формами ХГД возможны атипичные. Атипичность связана с частым сочетанием ХГД с заболеваниями
- 44. Особенности хронического гастрита у детей: - преимущественно рецидивирующее течение заболевания. - обострения провоцируются нарушениями питания, стрессовыми
- 45. Диагностика заболеваний желудка: 1. сбор анамнеза 2. клиническое обследование 3. специальные методы исследования: - эндоскапический: ФГДС
- 46. оценка секреторной функции: фракционное, желудочное зондирование и внутрижелудочная РН-метрия - оценка моторной функции: электрогастрография - рентгенологическое
- 47. Лечение: Лечение ХГД комплексное с учетом этиологии и патогенетических механизмов, особенностей секреторной, моторно-эвакуаторной функции желудка. Терапия
- 48. II. Медикаментозная терапия направлена на: - коррекцию секреторных нарушений; - эрадикацию Нр; - ликвидацию дисмоторики; -
- 49. При гастрите с повышенной секреторной функцией назначают: - антацидные препараты (альмагель, фосфолюгель, маалокс, гевискон) – нейтрализуют
- 50. III. Эрадикация Нр Схемы эрадикационной терапии: - схемы первой линии: • омепразол + кларитромицин + метронидазол;
- 51. IV. Коррекция моторных нарушений: - спазмолитики (но-шпа, папаверин, галидор); - прокинетики (церукал, мотилиум, домперидон). V. Нормализация
- 52. VI. Физиотерапия: - э/ф с платифилином, новокаином на область эпигастрия; - э/ф с кальцием и бромом
- 53. При гастрите с пониженной секреторной функцией: - заместительная терапия желудочными ферментами: абомин, ацидин-пепсин, пепсидил; панкреатическими ферментами:
- 54. Лечение в период субремиссии и ремиссии ХГД: - фитотерапия (ромашка, зверобой, календула); - физиотерапия (УЗ на
- 55. Язвенная болезнь – хроническое, рецидивирующее заболевание с формированием язвенного дефекта в желудке или 12-ПК, обусловленное нарушением
- 56. Этиология: заболевание полиэтилогическое, важнейшее значение имеют: - наследственная предрасположенность, обусловленная повышенной агрессивностью желудочного сока; - принадлежность
- 57. Предрасположенность к ЯБ реализуется в болезнь под влиянием внешних факторов среди которых ведущая роль принадлежит Нр
- 58. Патогенез ЯБ в основе лежит нарушение равновесия между агрессивными и защитными факторами. Оно м.б. при усилении
- 59. Защитные факторы: - слизистый бикарбонатный барьер; - хорошая регенерация слизистой; - достаточное кровоснабжение; - наличие в
- 60. Клинические проявления ЯБ. Характерные синдромы: - болевой; - диспепсический; - астено-вегетативный; - интоксикация и гипополивитаминоза. Основной
- 61. Диспепсический синдром: - изжога; - отрыжка и рвота кислым содержимым; - аппетит сохранен; - запоры.
- 62. При пальпации живота болезненность в эпигастрии, в пилоробульбарной зоне. Для классического течения ЯБ типичны сезонные обострения
- 63. Для детского возраста более характерно атипичное течение ЯБ: - чем младше ребенок, тем менее специфичны жалобы;
- 64. Диагностика ЯБ: - эндоскопический метод – ФГДС; - исследование на Нр; - исследование секреторной функции желудка;
- 65. Осложнения ЯБ: - кровотечение; - перфорация; - пенетрация; - пилородуоденальный стеноз.
- 66. Лечение ЯБ - комплексное, этапное. 1 этап – фаза обострения в стационаре. 2 этап – фаза
- 67. Лечение в стационаре: 1. постельный режим 2-3 недели. 2. диета: стол № 1 на весь период
- 68. Диспансерное наблюдение в поликлинике – проводится пожизненно с целью проведения вторичной профилактики: - осмотр 1 раз
- 69. Санаторно-курортное лечение через 3-4 мес. после выписки из стационара в местных гастроэнтерологических санаториях и на питьевых
- 70. Холепатии у детей доцент кафедры детских инфекций с курсом педиатрии Канкасова Маргарита Николаевна
- 71. Холепатии – заболевания желчевыводящих путей (ЖВП), занимают одно из первых мест в структуре болезней органов пищеварения
- 72. Холепатии – это собирательный термин, составляют 79% от всех поражений ЖКТ. Выделяют следующие виды холепатии: 1.
- 73. 3. обменные заболевания: желче-каменная болезнь (ЖКБ). 4. пороки развития ЖП и желчных путей. 5. паразитарные заболевания:
- 74. Заболеваемость выше чем диагностируется, девочки болеют в 2-3 раза чаще, чем мальчики. Функциональные заболевания желчных путей
- 75. Классификация функциональных заболеваний: По форме: 1. Дисфункция желчного пузыря: - гипомоторные; - гипермоторные; 2. Дисфункция сфинктера
- 76. Причины ДЖВП: Первичные – составляют 10-15% Анатомические: аномалии развития ЖП и желчных протоков, приводящие к нарушению
- 77. заболевания поджелудочной железы с развитием попилита - синдром вегетативной дисфункции с преобладание тонуса симпатического или парасимпатического
- 78. первичная дисхолия (нарушение состава желчи). Механизм развития дисхолии: изменение соотношения основных компонентов желчи (желчных кислот, холестерина,
- 79. Причины дисхолии: - обменные нарушения у детей с алиментарно-конституциональным ожирением, нервно-артритическим диатезом, сахарным диабетом, гипотериозом, дизметаболическими
- 80. Факторы, способствующие развитию ДЖВП: - нарушение диеты и режима питания: длительные перерывы между приемами пищи, злоупотребление
- 81. Патогенез ДЖВП У различных больных патогенез различен в зависимости от причины. Существуют разные механизмы, приводящие к
- 82. Наиболее часто встречаются два механизма: - дуоденостаз → повышение давление в 12-ПК → недостаточность сфинктера Одди
- 83. Второй механизм патогенеза: - дуоденит → спазм сфинктера Одди → замедление оттока желчи из ЖП →
- 84. Клиника диcкинезии ЖП: Выделяют синдромы: 1. Болевой 2. Диспепсический. 3. Синдром холестаза. 4. Астено-вегетативный. Клинические проявления
- 85. Болевой синдром при гиперкинетическом типе: - чаще у детей до 5 лет, возбудимых с преобладанием симпатического
- 86. Болевой синдром при гипокинетическом типе: - у детей с преобладание тонуса парасимпатического отдела в.н.с. - составляет
- 87. Диспепсический синдром: - снижение аппетита; - тошнота, реже рвота; - горечь во рту; - отрыжка; -
- 88. Синдром холестаза: - увеличение печени; - быстрая динамика размеров печени после дуоденального зондирования или тюбажа; -
- 89. Астено-вегетативный синдром: - утомляемость; - раздражительность; - плаксивость; - слабость, вялость; - лабильность пульса; - головные
- 90. Клиника дистонии сфинктера Одди Особенности болевого синдрома: 1. при гипотонической форме: - боли ноющие, тупые; -
- 91. Лабораторно-инструментальные методы исследования: 1.УЗИ ЖП: - при гипотоническом типе: увеличение объема ЖП, снижение тонуса мускулатуры ЖП
- 92. 2. Определение моторной функции ЖП – холецистометрия (УЗИ ЖП натощак и после желчегонного завтрака). Диагностическим критерием
- 93. 3. ФГДС – наличие ХГД, рефлюксов, состояние сфинктера Одди (недостаточность или спазм). 4. Пероральная холецистография –
- 94. Коррекция ДЖВП 1. Диета. 2. Желчегонные препараты – длительно, курсами по 10-14 дней. 3. Препараты урсодезоксихолевой
- 95. 4. Гепатопротекторы предотвращают повреждение гепатоцитов и эпителия желчных протоков на фоне холестаза и дисхолии, обладает желчегонным
- 96. 5. Прокинетики – усиливают моторику ЖКТ: домперидон. 6. Коррекция вегетативной дисфункции: - седативные растительные препараты валерианы,
- 97. 7. Коррекция процессов пищеварения: ферменты (креон, мезим-форте). 8. Коррекция микрофлоры кишечника: пробиотики (бифиформ, линекс, аципол, хилак-форте,
- 98. Классификация желчегонных препаратов: 1. Холеретики (стимулируют продукцию желчи). Препараты содержащие компоненты бычьей желчи: фестал, аллохол, холензим,
- 99. 3. Холеспазмолитики (снижают тонус сфинктера Одди): - но-шпа, папаверин. - дюспаталин - самый эффективный препарат. Назначаются
- 100. Лечение ДЖВП по гипокинетическому типу: 1. Диета – стол № 5, питание дробное, рекомендуются некрепкие мясные
- 101. 5. Тонизирующие препараты: настойка оралии, элеутерококка, женьшеня. 6. Физиотерапия: Э/форез MgSO4, амплипульс, СМТ с сорбитом. 7.
- 102. Лечение ДЖВП по гиперкинетическому типу: 1. Диета – стол № 5, с ограничением животных и растительных
- 103. 4. Физиотерапия: парафиновые или озокеритовые аппликации, магнитотерапия, ультразвук на область проекции ЖП. 5. ЛФК. 6. Минеральные
- 104. Диспансерное наблюдение детей с ДЖВП: Наблюдаются во второй группе педиатром. Осмотр ЛОР, стоматолога, невролога. Противорецидивное лечение
- 105. Холецистит – воспаление в стенке желчного пузыря. Различают острый и хронический. Острый холецистит у детей встречается
- 106. Пути проникновения инфекции в ЖП: - гематогенный – из полости рта, носоглотки, легких, почек и др.
- 107. Клинические синдромы острого холецистита: - начало чаще острое. 1. Болевой синдром: - боли в правой половине
- 108. 2. Синдром интоксикации: - повышение температуры может быть до фебрильных цифр; - головная боль; - отсутствие
- 109. 3. Желтуха (у 50% больных) 4. Вздутие живота, регидность мышц передней брюшной стенки справа, больше в
- 110. Лечение острого холецистита: 1. постельный режим до купирования болевого синдрома. 2. диета: голод, затем стол №
- 111. Хронический холецистит (ХХ) - полиэтиологическое, воспалительное заболевание ЖП, сопровождающееся нарушением оттока желчи и изменениями ее физико-химических
- 112. Желчные кислоты обладают мощным литическим действием, раздражают стенку ЖП → асептическое иммунное воспаление в стенке ЖП.
- 113. Пути проникновения инфекции: - гематогенный (из очагов хронической инфекции); - лимфагенный - восходящий из кишечника Вследствие
- 114. Выделяют хронические холециститы: некалькулезный и калькулезный. Клиническая картина хронического холецистита: 1. Болевой синдром ведущий: - боли
- 115. 2. Диспепсический синдром: - тошнота, рвота, - горечь во рту, - снижение аппетита, - отрыжка, -
- 116. 4. Синдром холестаза: - умеренное увеличение печени, - быстрая динамика размеров печени после дуоденального зондирования или
- 117. 5. Астеновегетативный синдром: в зависимости от преобладающего типа в.н.с. 6. Кардиальный синдром: - тахи- или брадикардия;
- 118. Лабораторно-инструментальные данные: - общий анализ крови: умеренный лейкоцитоз, незначительно ускоренное СОЭ, эозинофилия. - протеинограмма: увеличение гамма-глобулинов.
- 119. УЗИ печени, желчных путей: уплотнение и утолщение стенок ЖП более 2 мм, неоднородность стенок ЖП. При
- 120. Лечение хронического холецистита: При обострении – лечение в стационаре; 1. Постельный режим при выраженном болевом синдроме.
- 121. - Гепатопротекторы. - Мембраностабилизаторы: эссенциале, витамин А, Е (при синдроме холестаза). - Антибактериальная терапия: полусинтетические защищенные
- 122. - Прокинетики. - Коррекция процессов пищеварения: ферменты. - Коррекция микрофлоры кишечника: пробиотики. - Витаминотерапия: в остром
- 124. Скачать презентацию

























































































































 Suomen kielen neljästoista XIV oppitunti
Suomen kielen neljästoista XIV oppitunti Презентація роботи методичного об'єднання - презентация для начальной школы
Презентація роботи методичного об'єднання - презентация для начальной школы Порфирины
Порфирины Показатели эффективности деятельности кадровой службы организации
Показатели эффективности деятельности кадровой службы организации Архітектура України ХХ століття
Архітектура України ХХ століття Класс: 7 2014-2015 учебный год Дата проведения: 22 сентября Учитель:Ремпель Ольга Александровна
Класс: 7 2014-2015 учебный год Дата проведения: 22 сентября Учитель:Ремпель Ольга Александровна  Организация работы станции Кая (Электрификация 8 и 9 путей)
Организация работы станции Кая (Электрификация 8 и 9 путей) Способы расширения частотного диапазона усилителей
Способы расширения частотного диапазона усилителей Теория потребительского выбора
Теория потребительского выбора Презентация на тему "Методы обучения" - скачать презентации по Педагогике
Презентация на тему "Методы обучения" - скачать презентации по Педагогике Қазақстандықтардың әл-ауқатының өсуі. Табыс пен тұрмыс сапасын арттыру
Қазақстандықтардың әл-ауқатының өсуі. Табыс пен тұрмыс сапасын арттыру Новостные конфликты одного из СМИ. (на примере РБК)
Новостные конфликты одного из СМИ. (на примере РБК) Презентация "Внедрение корпоративного портала для" - скачать презентации по Экономике
Презентация "Внедрение корпоративного портала для" - скачать презентации по Экономике «Формирование положительной мотивации в образовательном процессе»
«Формирование положительной мотивации в образовательном процессе» «Мягкая сила» Мексиканских Соединенных Штатов (Мексика)
«Мягкая сила» Мексиканских Соединенных Штатов (Мексика) Монтаж зданий из железобетонных конструкций
Монтаж зданий из железобетонных конструкций Мягкий знак
Мягкий знак Государственные дома- интернаты для престарелых
Государственные дома- интернаты для престарелых  Органы и чины, ведавшие таможенным делом в Московском государстве Выполнили студентки ФТД Т-111 Кухарева Ольга и Соколко Екатерина
Органы и чины, ведавшие таможенным делом в Московском государстве Выполнили студентки ФТД Т-111 Кухарева Ольга и Соколко Екатерина Презентация на тему "Традиционные семейные ценности" - скачать презентации по Педагогике
Презентация на тему "Традиционные семейные ценности" - скачать презентации по Педагогике Происхождение христианства Иудейская традиция
Происхождение христианства Иудейская традиция
 Молекулярно-генетический и клеточный уровень живой материи
Молекулярно-генетический и клеточный уровень живой материи  Экспорт-импорт консалтинговая компания Satori Excellent. Коммерческое предложение
Экспорт-импорт консалтинговая компания Satori Excellent. Коммерческое предложение Общество и государство. Гражданское общество в Российской Федерации
Общество и государство. Гражданское общество в Российской Федерации Аттестационная работа. Разработка факультативного курса на тему «Программирование на языке высокого уровня Python»
Аттестационная работа. Разработка факультативного курса на тему «Программирование на языке высокого уровня Python» Культура 20 века
Культура 20 века Організація і проведення ремонту суден, види ремонту
Організація і проведення ремонту суден, види ремонту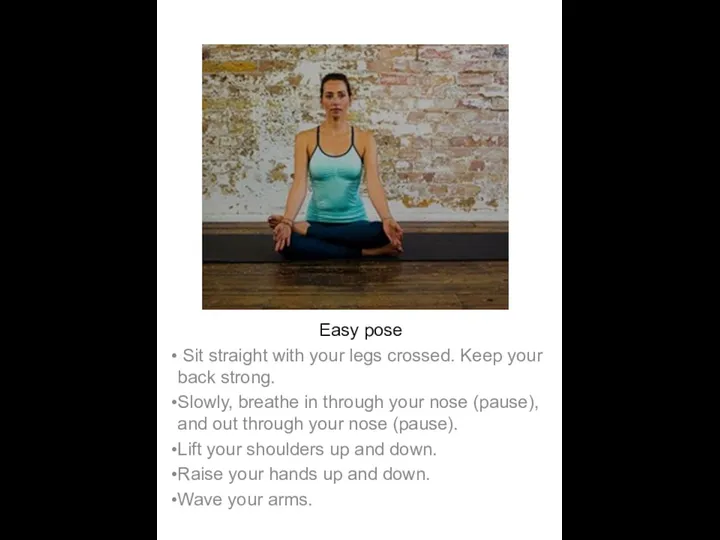 Yoga. Easy pose
Yoga. Easy pose