Содержание
- 2. Чума́ (лат. pestis — зараза) острая природно-очаговая инфекционная болезнь, характеризуется тяжелейшей интоксикацией, лихорадкой, поражением кожи, лимфатических
- 3. В природных очагах источниками и резервуарами возбудителя инфекции являются грызуны — сурки, суслики и песчанки, мышевидные
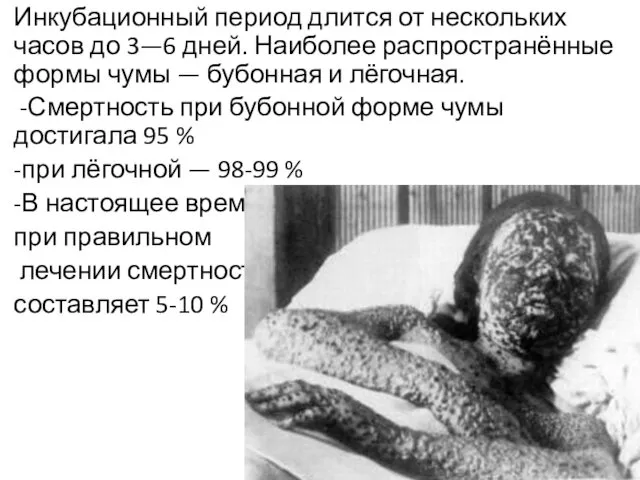
- 4. Инкубационный период длится от нескольких часов до 3—6 дней. Наиболее распространённые формы чумы — бубонная и
- 5. Возникновение чумы Некоторыми исследователями высказывалось мнение, что чума произошла примерно 1500—2000 лет назад в результате мутации
- 6. Таксономическое положение возбудителя чумы Семейство Enterobacteriaceae Род Yersinia Вид Yersinia pestis – Y.pestis
- 7. Морфологические свойства Y.pestis Короткие грамотрицательные палочки овоидной формы Биполярно окрашиваются (по Леффлеру или Романовскому-Гимзе) Неподвижые, имеют
- 8. Yersinia pestis : .
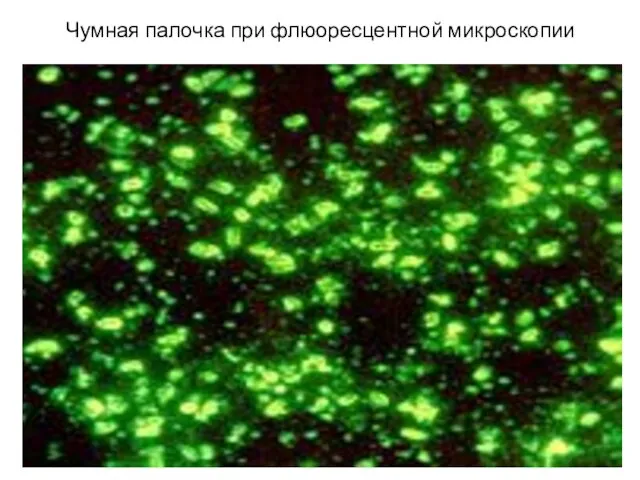
- 9. Чумная палочка при флюоресцентной микроскопии
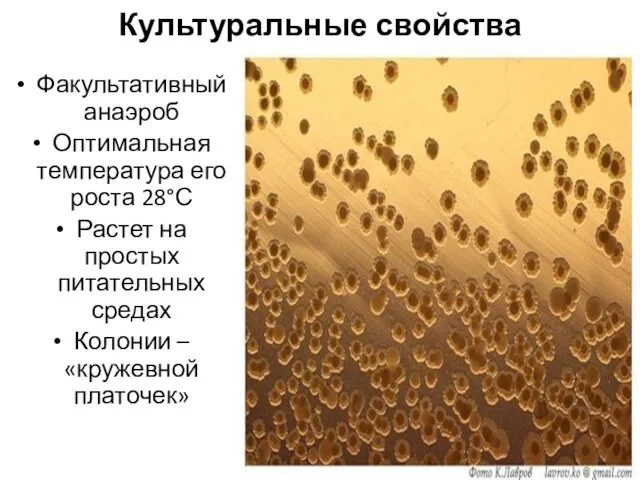
- 10. Культуральные свойства Факультативный анаэроб Оптимальная температура его роста 28°С Растет на простых питательных средах Колонии –
- 11. Хорошо растет на обычных плотных и жидких питательных средах, стимулирует рост добавление в среды свежей или
- 12. При росте на плотных питательных средах формирование колоний последовательно проходит несколько стадий, имеющих очень характерный вид,
- 13. Антигены Y.pestis Антигенная структура сложна, известно 30 антигенов; Антигенными свойствами обладают структуры клетки и продуцируемые белки;
- 14. Факторы патогенности Y.pestis Адгезии – пили, структуры наружной мембраны Инвазивные – фибринолизин, нейраминидаза, пестицин, аминопептидаза Антифагоцитарные
- 15. Эпидемиология чумы Основные источники инфекции – 1) Грызуны, пути передачи: – трансмиссивный через укусы инфицированных блох
- 16. Устойчивость в окружающей среде На одежде, загрязненной выделениями больных Y. pestis могут сохраняться несколько недель. В
- 17. Пути заражения: Трансмиссивный (через укусы блох); Контактный – через повреждённую кожу и слизистые при снятии шкур
- 18. Инфицирование Возбудитель попадает в организм через кожу (при укусе блохи, как правило, Xenopsylla cheopis), слизистые оболочки
- 19. При укусе заражённого животного (крысы) бактерия чумы оседает в зобу блохи и начинает интенсивно размножаться, полностью
- 20. - При укусе заражённых чумными бактериями блох у человека на месте укуса может возникнуть папула или
- 22. Патогенез Клиническая картина и патогенез зависят от входных ворот инфекции; После адгезии возбудитель очень быстро размножается;
- 23. Клинические формы чумы Кожная, бубонная, кожно-бубонная Первично-септическая, вторично-септическая Первично-легочная, вторично-легочная Кишечная форма (очень редко)
- 24. Кожная, бубонная и кожно-бубонная формы: -увеличение и болезненность лимфатических узлов -нагноение лимфатических узлов -лихорадка -слабость .
- 25. Кожная форма Кожная форма характеризуется наличием некроза в месте укуса блохи и изолированно встречается редко. Наиболее
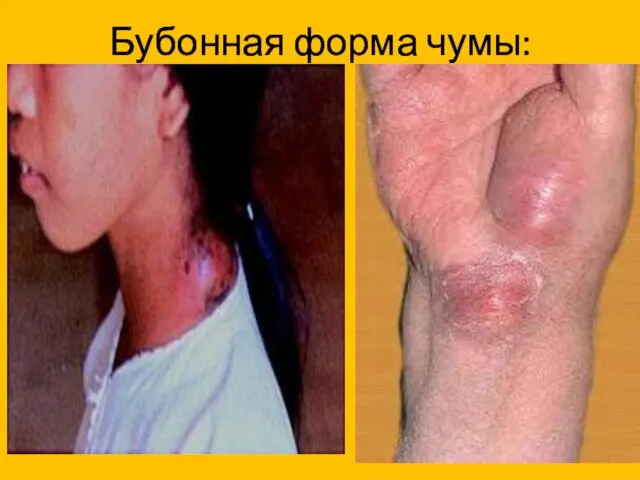
- 26. Бубонная форма чумы:
- 27. Легочная и септическая формы: -лихорадка, мышечные боли головная боль, головокружение -загруженность сознания, вплоть до его потери
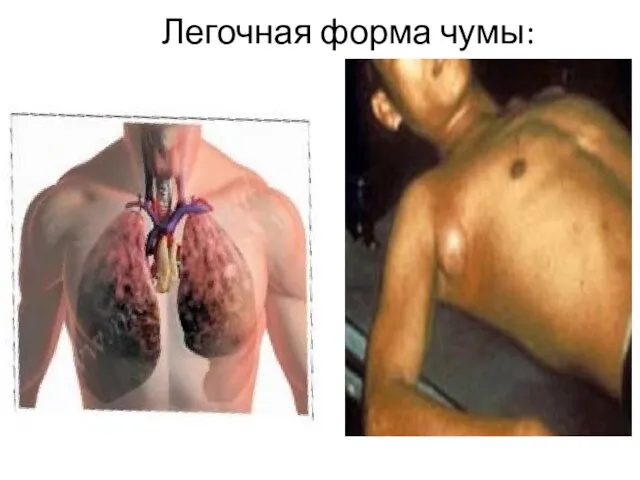
- 28. Легочная форма чумы:
- 29. При первично-легочной чуме на фоне нарастающей интоксикации и лихорадки появляются режущие боли в области грудной клетки,
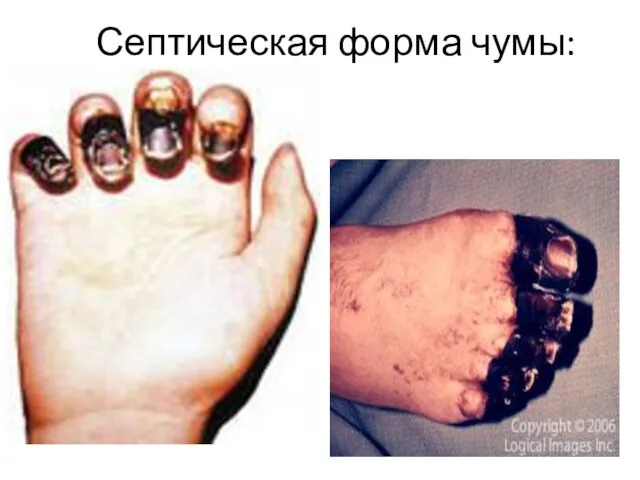
- 30. Септическая форма чумы:
- 31. Диагноз и дифференциальный диагноз: Бубонную форму чумы дифференцируют с туляремией, содоку, болезнью кошачьей царапины, гнойным лимфаденитом,
- 32. Микробиологическая диагностика чумы Методы лабораторной диагностики: Экспресс-метод –иммунофлуоресцентный прямой Микроскопический (бактериоскопический) Бактериологический Серологический (ИФА, РНГА,РСК с
- 33. Материал для диагностики: -пунктат нагноившегося лимфатического узла –мокрота -кровь больного -отделяемое свищей и язв -кусочки органов
- 34. Иммунофлуоресцентный метод
- 35. МБД чумы Работа с живой культурой проводится в специализированных режимных лабораториях для работы с возбудителями особо
- 36. При подозрении на чуму лабораторные анализы проводятся в противочумных костюмах, в специализированных лабораторных условиях Противочумный костюм
- 37. Бактериологический метод Идентификация проводится по следующим свойствам: - морфологическим - культуральным - биохимическим - серологическим -
- 38. Диагностика: Бактериологический метод-посев на мясопептонный бульон Специальная сухая среда-СДИЧ Бактериоскопия-мазок по грамму
- 39. Серологические реакции в диагностике чумы Применяют для выявления антигенов Y.pestis в исследуемом материале используют реакции -
- 40. Молекулярно-генетический метод - ПЦР Результат ПЦР получают через 5-6 часов. При положительном результате – наличии специфической
- 41. Лечение. Препаратами выбора среди этиотропных средств являются стрептомицин и тетрациклины. Дозы стрептомицина зависят от формы болезни
- 42. Профилактика чумы Неспецифическая: эпидемиологический надзор за природными очагами; сокращение численности грызунов с проведением дезинсекции; постоянное наблюдение
- 44. Скачать презентацию



































 Окклюзионные нарушения мезентериального кровообращения
Окклюзионные нарушения мезентериального кровообращения Роль взрослого в развитии общения ребенка
Роль взрослого в развитии общения ребенка философия и медицина
философия и медицина Исследование маркеров эффективности трансляции в постуральной мышце человека в условиях 3 - суточной женской иммерсии
Исследование маркеров эффективности трансляции в постуральной мышце человека в условиях 3 - суточной женской иммерсии Венозное полнокровие. Кровоизлияния
Венозное полнокровие. Кровоизлияния Анатомо-физиологические особенности недоношенных детей
Анатомо-физиологические особенности недоношенных детей Методология консультирования женщин, идущих на прерывание беременности
Методология консультирования женщин, идущих на прерывание беременности Зудящие дерматозы
Зудящие дерматозы Биологический метод лечения пульпита. Показания, противопоказания, методика
Биологический метод лечения пульпита. Показания, противопоказания, методика Снотворные, противосудорожные (противоэпилептические, противопаркинсонические), обезболивающие ЛС
Снотворные, противосудорожные (противоэпилептические, противопаркинсонические), обезболивающие ЛС Воронкообразная деформация грудины у котёнка
Воронкообразная деформация грудины у котёнка Острая почечная недостаточность
Острая почечная недостаточность Современный подросток. Физическое здоровье (Методическое пособие)
Современный подросток. Физическое здоровье (Методическое пособие) Инфекционные заболевания
Инфекционные заболевания Проблемы защиты персональных данных в медицине
Проблемы защиты персональных данных в медицине Новорожденные щенки. Содержание, болезни, документы
Новорожденные щенки. Содержание, болезни, документы Медицинская реабилитация в гинекологии
Медицинская реабилитация в гинекологии Клиническая иммунология детского возраста
Клиническая иммунология детского возраста Проблемы нечистоплотности кошек и собак. Поведенческий и клинический аспекты
Проблемы нечистоплотности кошек и собак. Поведенческий и клинический аспекты Йогатерапия дисменореи в сочетании с варикозной болезнью нижних конечностей и малого таза
Йогатерапия дисменореи в сочетании с варикозной болезнью нижних конечностей и малого таза Учения об иммунитете
Учения об иммунитете Септический шок в акушерско-гинекологической практике
Септический шок в акушерско-гинекологической практике Современные методы хирургического лечения варикозной болезни нижних конечностей
Современные методы хирургического лечения варикозной болезни нижних конечностей Снижение смертности от болезней системы кровообращения
Снижение смертности от болезней системы кровообращения Гнойные заболевания пальцев и кисти
Гнойные заболевания пальцев и кисти ЛФК при заболеваниях дыхательной системы
ЛФК при заболеваниях дыхательной системы Эндокринология. Физиология половой дисфункции
Эндокринология. Физиология половой дисфункции Основы лечебно - эвакуационного обеспечения пораженных
Основы лечебно - эвакуационного обеспечения пораженных