Содержание
- 2. ДИФТЕРИЯ – это острое инфекционное заболевание, вызванное токсигенными штаммами дифтерийной палочки, характеризующееся интоксикацией и фибринозным воспалением
- 3. ЭТИОЛОГИЯ ДИФТЕРИИ Возбудитель – токсигенная дифтерийная палочка - Corynebacterium diphteriae (палочка Клебса-Леффлера): грамположительная; растет на средах
- 4. Различают 3 типа токсигенных дифтерийных палочек: - gravis - mitis intermedius Наиболее патогенный тип gravis
- 5. ЭПИДЕМИОЛОГИЯ ДИФТЕРИИ ИСТОЧНИКИ ИНФЕКЦИИ - больной дифтерией; - носитель токсигенной дифтерийной палочки ПУТИ ПЕРЕДАЧИ - воздушно-капельный
- 6. ПАТОГЕНЕЗ ДИФТЕРИИ На месте входных ворот инфекции дифтерийная палочка размножается и выделяет экзотоксин. При наличии антитоксического
- 7. Местное действие токсина: - коагуляционный некроз эпителия - парез сосудов - резкое повышение проницаемости их стенок
- 8. КЛАССИФИКАЦИЯ ДИФТЕРИИ 1. В зависимости от распространенности местного фибринозного процесса и выраженности интоксикации выделяют: - локализованные
- 9. ПЕРИОДЫ ЗАБОЛЕВАНИЯ 1.Инкубационный период – от 2 до 7 дней 2. Период манифестных проявлений фибринозного воспалительного
- 10. СИНДРОМЫ ДИФТЕРИИ Синдром интоксикации: - непродолжительная лихорадка субфебрильная или фебрильная; - астеновегетативные проявления: слабость, головная боль,
- 11. 2. Синдром местного фибринозного поражения При развитии процесса на многослойном плоском эпителии ротоглотки формируется дифтеритический тип
- 12. А. ДИФТЕРИТИЧЕСКОЕ ВОСПАЛЕНИЕ Изменение ротоглотки (процесс на миндалинах и других тканях, образующих вход в зев): 1.
- 13. ЛОКАЛИЗОВАННАЯ ФОРМА ДИФТЕРИИ РОТОГЛОТКИ Фибринозные налеты располагаются только на миндалинах, не выходят за их пределы. А.
- 14. ПЕРЕХОД ЛОКАЛИЗОВАННОЙ ФОРМЫ ДИФТЕРИИ РОТОГЛОТКИ В ТОКСИЧЕСКУЮ
- 15. РАСПРОСТРАНЕННАЯ ФОРМА 1. Налеты появляются за пределами миндалин на слизистой оболочки небных дужек, язычка. 2. Симптомы
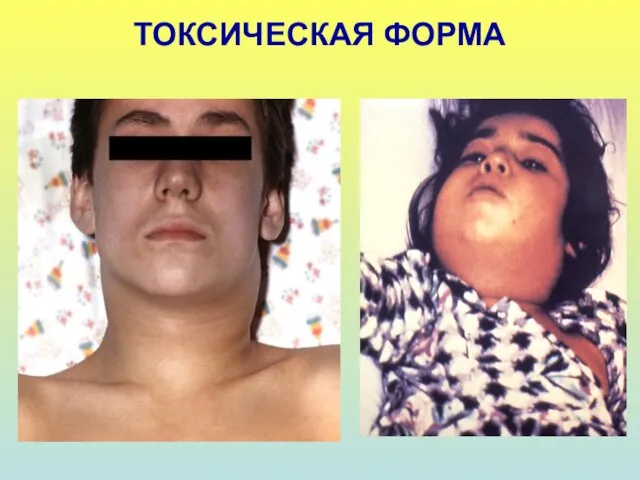
- 16. ТОКСИЧЕСКАЯ ФОРМА 1. Выраженный общетоксический синдром: температура фебрильная, сильная слабость, головная боль, боли в животе и
- 17. ТОКСИЧЕСКАЯ ФОРМА
- 18. Б. Крупозное воспаление Локализация процесса в области гортани – на поверхности слизистой и голосовых вязок образуются
- 19. IV стадии дифтерийного крупа 1. стадия – катаральная. Длится 1-2 сутки. Кашель грубый, лающий, осиплость голоса
- 20. РАННИЕ ОСЛОЖНЕНИЯ ДИФТЕРИИ 1. Инфекционно-токсический шок из-за кровоизлияния в надпочечники (падает АД, Рs – нитевидный, анурия)
- 21. РАННИЕ ОСЛОЖНЕНИЯ ДИФТЕРИИ 3. Периферические параличи – возникают на 2-й недели: паралич мягкого неба (гнусавый голос,
- 22. ПОЗДНИЕ ОСЛОЖНЕНИЯ ДИФТЕРИИ Возникают на 4-5 недели болезни Протекают по типа полирадикулоневрита: - вялые параличи вплоть
- 23. ОСОБЕННОСТИ ДИФТЕРИИ ЗЕВА У ПРИВИТЫХ Может возникнуть вследствие низкого уровня антитоксического иммунитета. - Реже встречаются токсические
- 24. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ДИФТЕРИИ А. Бактериологическое обследование – выделение токсигенной дифтерийной палочки в биологическом материале. Материал собирают
- 26. ЛЕЧЕНИЕ ДИФТЕРИИ 1.Обязательная госпитализация 2. Своевременное введение антитоксической противодифтерийной сыворотки. Локализованная форма – однократное введение в
- 27. ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ Дезинтоксикационная инфузионная терапия с использованием глюкозо-солевых р-ров, коллоидных р-ров, диуретиков. Десенсибилизирующая терапия (антигистаминные препараты,
- 28. ЛЕЧЕНИЕ ДИФТЕРИЙНОГО КРУПА Противодифтерийная сыворотка – 15 000-40 000 ЕД. Тепловые процедуры (паровые ингаляции, горячие ножные
- 29. ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ При развитии миокардита: Преднизолон 2-4 мг/кг 8-10 дней, стрихнин 6 раз в день, калия
- 30. ПРОФИЛАКТИКА ДИФТЕРИИ 1. Борьба с распространением инфекции. Госпитализация больных и подозреваемых на дифтерию. Больных выписывают после
- 31. ПРОФИЛАКТИКА ДИФТЕРИИ 2. Активная иммунизации дифтерийным анатоксином в составе АКДС вакцины, АДС, АДС-М, Инфанрикс. Начинается в
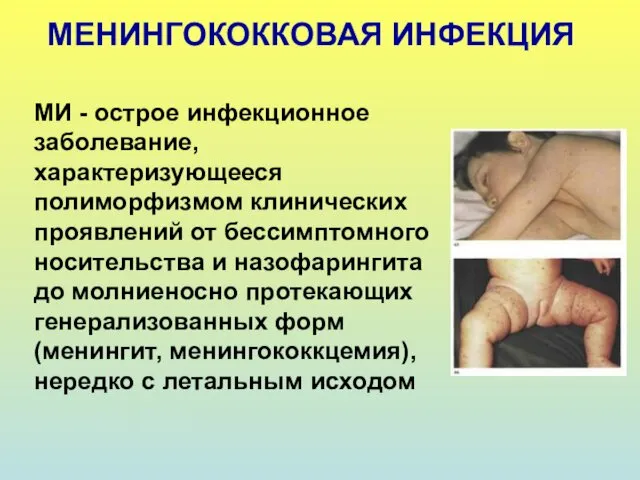
- 32. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ МИ - острое инфекционное заболевание, характеризующееся полиморфизмом клинических проявлений от бессимптомного носительства и назофарингита
- 33. ЭТИОЛОГИЯ МИ Возбудитель – грам(-) диплококк Neisseria meningitidis. Неустойчив во внешней среде. Известны 13 серотипов менингококка
- 34. ЭПИДЕМИОЛОГИЯ МИ 70% случаев заболеваемости МИ приходится на детей до 14 лет. Источники инфекции: носители менингококка
- 35. ПАТОГЕНЕЗ МИ Входные ворота – носоглотка В большинстве случаев протекает субклинически (носительство) или развитие воспаления в
- 36. КЛАССИФИКАЦИЯ МИ Локализованные формы: - менингококконосительство - острый назофарингит 2. Генерализованные формы: - менингококцемия - менингит
- 37. КЛИНИКА ОСТРОГО МЕНИНГОКОККОВОГО НАЗОФАРИНГИТА Может быть самостоятельным заболеванием или продромальной стадией генерализованных форм Симптомы: повышение температуры
- 38. КЛИНИКА МЕНИНГОКОКЦЕМИИ Начало острейшее, внезапное, среди полного здоровья. Симптомы: повышение t до 39-400С часто с ознобом
- 39. КЛИНИКА МЕНИНГИТА Острое начало заболевания, резкое повышение температуры Появляется гипертензионный синдром: рвота фонтаном, не связанная с
- 40. КЛИНИКА МЕНИНГИТА Положительные менингиальные знаки: регидность затылочных мышц, симптом Брудзинского, Кернига, у грудных детей – выбухание
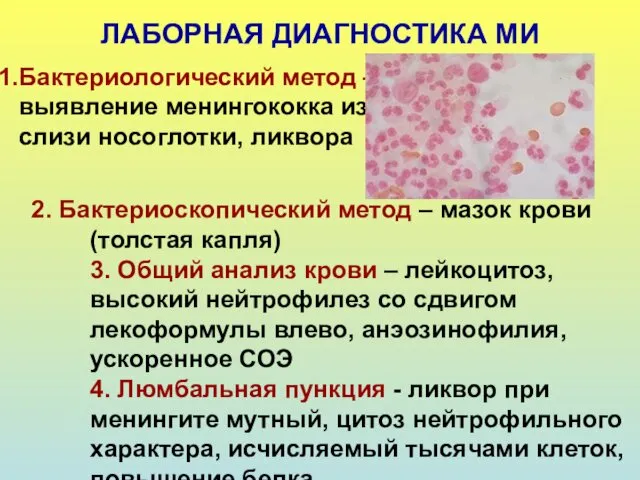
- 41. ЛАБОРНАЯ ДИАГНОСТИКА МИ Бактериологический метод – выявление менингококка из слизи носоглотки, ликвора 2. Бактериоскопический метод –
- 42. ЛЕЧЕНИЕ МИ Этиотропная терапия - препарат выбора – пенициллин 400000 ЕД/кг в сутки (противопоказан при наличии
- 43. ЛЕЧЕНИЕ МИ ИТШ: внутривенное струйное (до появления Ps), затем капельное введение жидкости (реополиглюкин, полиглюкин, плазма и
- 45. Скачать презентацию







































 Тест по общей психологии
Тест по общей психологии Удивительная жидкость - кровь
Удивительная жидкость - кровь О профилактике инфекций, передаваемых половым путем, или венерические болезни
О профилактике инфекций, передаваемых половым путем, или венерические болезни Особенности гигиены полости рта у лиц с брекет-конструкциями
Особенности гигиены полости рта у лиц с брекет-конструкциями Социальная установка
Социальная установка Лидерство. Школа вожатского мастерства
Лидерство. Школа вожатского мастерства Принципи і методи лікування хворих на туберкульоз і профілактика туберкульозу
Принципи і методи лікування хворих на туберкульоз і профілактика туберкульозу Лекарственные растения и лекарственное растительное сырьё, содержащие витамины
Лекарственные растения и лекарственное растительное сырьё, содержащие витамины Принципы фармакокорекции инфекционных и инвазионных болезней
Принципы фармакокорекции инфекционных и инвазионных болезней Арсан суын тұрмыста қолдану
Арсан суын тұрмыста қолдану Физикальные методы исследования сердечно-сосудистой системы
Физикальные методы исследования сердечно-сосудистой системы Влияние алкоголя на плод
Влияние алкоголя на плод Инструментальные методы исследования
Инструментальные методы исследования Атеросклероз коронарной артерии (атероматозная бляшка)
Атеросклероз коронарной артерии (атероматозная бляшка) Причины развития онкологических заболеваний
Причины развития онкологических заболеваний Баяу инфекциялардың қоздырғыштары. Приондық аурулар
Баяу инфекциялардың қоздырғыштары. Приондық аурулар Профилактика ожирения
Профилактика ожирения Дифференциальная диагностика при синдроме дисфагии и желудочных диспепсиях. Подход к лечению гастритов и язвенной болезни
Дифференциальная диагностика при синдроме дисфагии и желудочных диспепсиях. Подход к лечению гастритов и язвенной болезни Синдром Дауна
Синдром Дауна Чума: историческая справка, этиология, патогенез, клиника, формы
Чума: историческая справка, этиология, патогенез, клиника, формы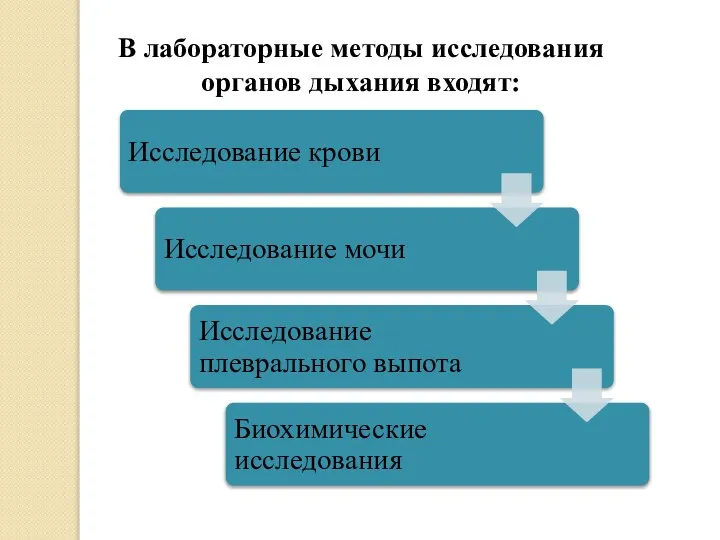 Лабораторные методы исследования органов дыхания
Лабораторные методы исследования органов дыхания Этапы развития психиатрии
Этапы развития психиатрии Савельев
Савельев Хирургическая анатомия периферических сосудов. Операции на сосудах
Хирургическая анатомия периферических сосудов. Операции на сосудах Классификация наследственных заболеваний. Лекция 5
Классификация наследственных заболеваний. Лекция 5 Ветряная оспа и краснуха у детей. Корь у детей
Ветряная оспа и краснуха у детей. Корь у детей № 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі
№ 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі Вакцины. Календарь прививок
Вакцины. Календарь прививок