ДВС-синдром (диссеминированное внутрисосудистое свёртывание) у беременных. Геморагический шок. Эмболия околоплодными водами
Содержание
- 2. ДВС- синдром приобретённая, вторичная острая коагулопатия потребления (coagulopathy consumptive) сопутствующая критическому состоянию и при которых потребляются
- 4. Выраженная активация свертывающего потенциала крови (шок, гипоксия, ацидоз и т.д.) приводит к потреблению тромбоцитов и факторов
- 5. Причины: Инфекция - грамотрицательный септический шок, Rickettsia Грамположительные бактерии, грибы, вирусы, малярия Гемотрансфузионные осложнения – несовместимость
- 6. ДВС-синдром развивается при следующей акушерско-гинекологической патологии: массивной кровопотере; преждевременной отслойке плаценты; шоке любого происхождения (травматический, геморрагический,
- 7. Механизмы развития ДВС-синдрома 1. В кровоток попадают тканевый тромбопластин или другие тромбопластические субстанции (при преждевременной отслойке
- 8. Происходит каскад активаций и проявление активированной протромбиназы. В присутствии протромбиназы протромбин переходит в тромбин, который в
- 9. В процессе длительного сохранения равновесия между резко активизированными факторами сосудисто-тромбоцитарного и коагуляционного звеньев, с одной стороны,
- 10. Сдатии развития ДВС-синдрома I — гиперкоагуляция; II — коагулопатия потребления; III — гипокоагуляция.
- 11. I стадия — гиперкоагуляция — характеризуется: возрастанием и активизацией сосудисто-тромбоцитарного звена; усилением коагуляционного потенциала крови; гиперагрегацией
- 12. II стадия — коагулопатия потребления — относится к «немой» и коварной. Состояние пациентки оценивают, как правило,
- 13. III стадия — гипокоагуляция — характеризуется потерей одной из своих главных жизненных функций — способности крови
- 14. Формы проявления ДВС-синдрома Имеются временные различия в патогенезе развития ДВС-синдрома. Острота, следовательно, выраженность ДВС-синдрома, зависит от
- 15. Диагностика: визуальное определение в плазме больной большого количества мелких сгустков и агрегантов клеток крови — характерный
- 16. В период коагулопатии потребления имеет место разнонаправленность показаний тестов, одни из которых могут еще выявлять гиперкоагуляцию,
- 17. В стадии гипокоагуляции имеются четкие клинические проявления: вытекающая из матки кровь не свертывается либо образуются рыхлые,
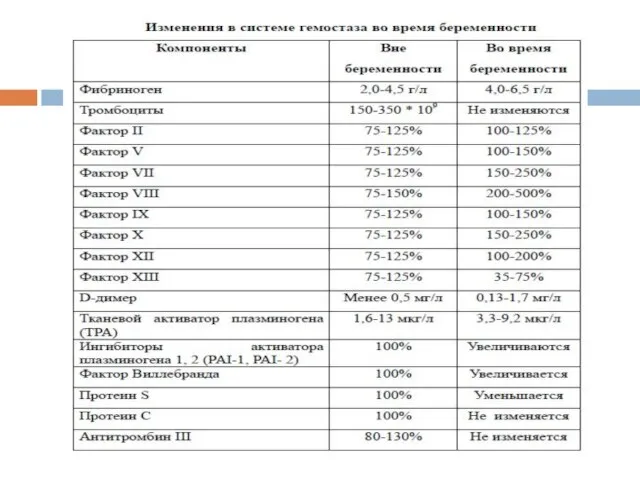
- 18. Для лабораторной идентификации и оценки динамики ДВС-синдрома более важное значение имеет определение содержания в плазме крови
- 19. Лечение ДВС-синдрома должно носить многокомпонентный характер в зависимости от: стадии (гипер-, гипокоагуляция); формы (молниеносная, острая, хроническая);
- 20. В процессе лечения ДВС-синдрома осуществляют строгий контроль следующих показателей: почасовой диурез; оксигенация артериальной крови; уровень белков,
- 21. Лечение В рамках лечения ДВС-синдрома, особенно на стадии гиперкоагуляции, вводят антиагреганты (трентал, агапурин, курантил), витамин В6,
- 22. Лечение Для восполнения кровопотери вводят эритроцитную массу или взвесь отмытых эритроцитов из расчета на 3 объема
- 23. Лечение В случае развития ДВС-синдрома на фоне гестоза, сопровождающегося гипопротеинемией, ранней активацией протеолиза, необходимо введение ингибиторов
- 24. Геморрагический шок развивается вследствие уменьшения объема циркулирующей крови (ОЦК) при кровотечении, что приводит к критическому снижению
- 25. Этиогогия Причины геморрагического шока в акушерстве - массивные кровотечения во второй половине беременности, во время и
- 26. Причиной геморрагического шока является кровотечение, которое может быть обусловлено: преждевременной отслойкой нормально расположенной и предлежащей плаценты;
- 28. Клиника У пациенток с кровотечением 1 класса редко встречается дефицит ОЦК, признаков шока нет. При кровотечении
- 29. Лечение При остановке кровотечения во время беременности показаны экстренное родоразрешение и применение утеротоников. При неэффективности переходят
- 30. Лечение Для остановки кровотечения после родов следует применять в порядке очередности: 1) наружный массаж матки; 2)
- 31. Реанимационное пособие осуществляется по схеме ABC: дыхательные пути (airway), дыхание (breathing) и кровообращение (circulation). To есть,
- 32. Инфузионная терапия
- 33. Мониторинг инфузионной терапии Первоначальное возмещение ОЦК проводится со скоростью 2-3 л за 5-15 мин под контролем
- 34. Восстановление кислородотранспортной функции крови. Трансфузия эритроцитарной массы позволяет значительно увеличить содержание кислорода в артериальной крови (СаО2).
- 35. Свежезамороженная плазма. Показанием для переливания свежезамороженной плазмы (СЗП) является замещение плазменных факторов свертывания крови в следующих
- 36. Криопреципитат, содержащий фибриноген и VIII фактор свертывания показан как дополнительное средство лечения нарушений гемостаза при уровне
- 37. Тромбоконцентрат Возможность трансфузии тромбоцитов нужно рассматривать: 1) при уровне менее 50 000/мм3 на фоне кровотечения; 2)
- 38. Антифибринолитики. Транексамовая кислота и апротинин ингибируют активацию плазминогена и активность плазмина. Показанием для применения антифибринолитиков является
- 39. После остановки кровотечения интенсивная терапия продолжается до восстановления адекватной перфузии тканей. Целями проводимой терапии являются: 1)
- 40. Эмболия околоплодными водами – острое развитие артериальной гипотонии, шока, дыхательной недостаточности, гипоксии и коагулопатии (ДВС-синдрома) с
- 41. Факторы риска: Возраст матери более 35 лет. Многоводие. Интенсивные схватки во время родов. Травма живота. Кесарево
- 42. Клиника Слабость Головокружение Затруднение дыхания, чувство нехватки воздуха Кашель Головная боль Боль в груди
- 43. Объективно: Энцефалопатия Тахикардия (или остановка сердечной деятельности) Кома (при остановке сердечной деятельности) Одышка (или апное) Цианоз:
- 44. Лабораторные данные
- 45. Диагностика Мониторинг АД: артериальная гипотония, шок – систолическое артериальное давление Быстрое снижение значений пульсоксиметрии (гипоксемия) или
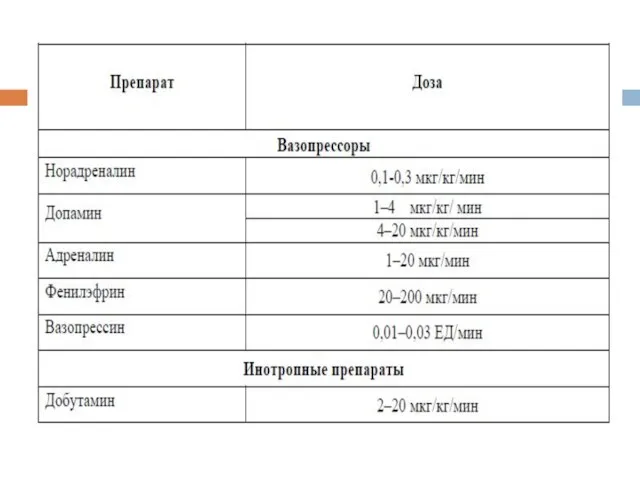
- 46. Лечение Включая следующие компоненты: 1. Коррекцию артериальной гипотонии и шока – инфузия, вазопрессоры и инотропные препараты
- 47. После диагностики ЭАЖ в течение 10 мин вызывается анестезиолог-реаниматолог, обеспечивается венозный доступ (2 вены), проводится лабораторное
- 49. Терапия должна быть направлена на устранение триады симптомов, сопровождающих ЭОВ: острой дыхательной недостаточности (ОДН) и гипоксии,
- 50. Реанимационные мероприятия до родоразрешения проводятся в положении пациентки на левом боку. • При неадекватности спонтанного дыхания
- 51. Проводятся бимануальный массаж матки и утеротоническая терапия после родоразрешения, а также хирургические процедуры для остановки кровотечения
- 53. Скачать презентацию
















































 Нарушения проводимости в виде замедления проводимости - блокады сердца
Нарушения проводимости в виде замедления проводимости - блокады сердца Острый аппендицит
Острый аппендицит Санаторно-курортное лечение спортсменов
Санаторно-курортное лечение спортсменов Основы физиотерапии. Тема 3
Основы физиотерапии. Тема 3 Қиял дегеніміз
Қиял дегеніміз Внешние проявления различных патологических состояний
Внешние проявления различных патологических состояний Нервова система. Органи чуття
Нервова система. Органи чуття Респираторлық дистресс синдромының клинико-лабораторлық көрінісі
Респираторлық дистресс синдромының клинико-лабораторлық көрінісі Ожирение. Метоболический синдром
Ожирение. Метоболический синдром Туберкулез. Возбудители туберкулеза у человека
Туберкулез. Возбудители туберкулеза у человека Анатомо-физиологические особенности органов дыхания детей
Анатомо-физиологические особенности органов дыхания детей Математика в педиатрии
Математика в педиатрии Диагностика и лечение бронхопневмонии у молодняка в условиях ООО Мегаферма Октябрьский
Диагностика и лечение бронхопневмонии у молодняка в условиях ООО Мегаферма Октябрьский Сахарный диабет
Сахарный диабет Жақ - бет аймағының одонтогенді емес ісіктері
Жақ - бет аймағының одонтогенді емес ісіктері Первоначальный опыт использования многосрезовой компьютерной томографии
Первоначальный опыт использования многосрезовой компьютерной томографии Болезнь Паркинсона
Болезнь Паркинсона Вступление к гигиене и экологии. Предмет, задачи, методы и основные законы. Гигиеническое значение составляющих биосферы
Вступление к гигиене и экологии. Предмет, задачи, методы и основные законы. Гигиеническое значение составляющих биосферы Цитиколин, цераксон®. Нейропротекция
Цитиколин, цераксон®. Нейропротекция Теория иерархии потребностей А. Маслоу
Теория иерархии потребностей А. Маслоу Неспецифические факторы резистентности ЛД
Неспецифические факторы резистентности ЛД Методы определения доброкачественности лекарственного растительного сырья. Занятие №3
Методы определения доброкачественности лекарственного растительного сырья. Занятие №3 Ведение пациентов с внебольничной пневмонией
Ведение пациентов с внебольничной пневмонией Deystvia_sotrudnikov_meditsinskoy_organizatsii_pri_zanose_kholery (1)
Deystvia_sotrudnikov_meditsinskoy_organizatsii_pri_zanose_kholery (1) Гештальт терапия
Гештальт терапия Ботулизм. Возбудитель ботулизма
Ботулизм. Возбудитель ботулизма Плацентаның жатуы
Плацентаның жатуы Группа компаний Герофарм
Группа компаний Герофарм