Содержание
- 2. Патогенетический принцип построения классификации анемий Анемии, вследствие недостаточного кровеобразования. Анемии, вследствие повышенного кроверазрушения. Анемии, вследствие кровопотери.
- 3. Патогенетический принцип построения классификации гемолитических анемий I. Наследственные 1. Мембранопатии 2. Ферментопатии 3. Гемоглобинопатии II. Приобретенные
- 4. Классическая триада гемолитических симптомов: Анемия. Желтушность кожных покровов и склер. Спленомегалия.
- 5. Физиология билирубинового обмена Разрушение эритроцитов в клетках системы фагоцитирующих мононуклеаров (СФМ). Отщепление железа от молекулы гемоглобина.
- 6. Перечень лабораторных исследований у больных гемолитическими анемиями различного генеза ОБЩИЙ АНАЛИЗ КРОВИ: концентрация гемоглобина (более 120
- 7. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) ЗАБОЛЕВАЕМОСТЬ: 1:5 000 человек в популяции жителей Европы НАСЛЕДОВАНИЕ: аутосомно-доминантное
- 8. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) ПАТОГЕНЕЗ: дефект структуры мембраны эритроцитов (белок спектрин) повышенная проницаемость мембраны
- 9. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) АНАМНЕЗ: 75% больных имеют позитивный семейный анамнез. У 25% больных
- 10. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Клинические проявления: - стигмальные отклонения: «башенный» череп, «готическое» небо, широкая
- 11. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Критерии лабораторной диагностики: - снижение концентрации гемоглобина; - снижение количества
- 12. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Лечение: 1. в период криза: трансфузии эритроцитарной массы 2. во
- 13. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Тактика трансфузионной терапии: 10 мл/кг. массы тела на 1 трансфузию
- 14. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Показания к спленэктомии: - частые гемолитические кризы; - тяжелые гемолитические
- 15. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Виды спленэктомии: - обычная с полостным доступом; - эндоскопическая; Альтернативный
- 16. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Подготовка больного к спленэктомии: - прививки от менингококковой и пневмококковой
- 17. Наследственная сфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара) Это единственное заболевание крови со 100% эффективностью спленэктомии ! После
- 18. Недостаточность глюкозо-6-фосфат дегидрогеназы Впервые описана в 1956 году Carson у лиц, получавших противомалярийные препараты с профилактической
- 19. Недостаточность глюкозо-6-фосфат дегидрогеназы Наследование: рецессивное, сцепленное с полом, так как ген локализуется на Х хромосоме.
- 20. Недостаточность глюкозо-6-фосфат дегидрогеназы Патогенез: генетически обусловленный дефицит активности Г-6-ФД нарушение синтеза АТФ нарушение ионного состава эритроцитов
- 21. Недостаточность глюкозо-6-фосфат дегидрогеназы Анамнез: развитие гемолитического криза на 1-3 сутки после дачи препаратов.
- 22. Недостаточность глюкозо-6-фосфат дегидрогеназы Клинические проявления: - классическая триада гемолитических симптомов (анемия, желтуха, спленомегалия); - красная или
- 23. Недостаточность глюкозо-6-фосфат дегидрогеназы Критерии лабораторной диагностики: - снижение гемоглобина; - снижение количества эритроцитов; - нормоцитарный характер
- 24. Недостаточность глюкозо-6-фосфат дегидрогеназы Лечение: 1. в период криза: - трансфузии эритроцитарной массы; - инфузионная терапия по
- 25. Некоторые, описанные в литературе агенты, вызывающие гемолиз у больных с дефицитом Г-6-ФД Противомалярийные препараты. Сульфаниламидные препараты.
- 26. Талассемия Впервые описана американскими педиатрами Кули и Ли (Cooley, Lee) в 1925 году. Распространенность: Средиземноморское побережье,
- 27. Талассемия Наследование: кодировка патологического признака осуществляется двумя парами генов в 11 хромосоме.
- 28. Талассемия Патогенез: нарушение синтеза одной из цепей глобина наследственного характера нарушение баланса между цепями цепь, которая
- 29. Талассемия Неэффективный эритропоэз: раздражение эритроидного ростка костного мозга в ответ на анемию происходит, но эритрокариоциты гибнут
- 30. Талассемия Клинические проявления: - стигмальные отклонения («башенный» череп, «готическое» небо, широкая переносица; - костные аномалии (искривление
- 31. Талассемия Критерии лабораторной диагностики: - снижение гемоглобина; - снижение количества эритроцитов; - снижение цветового показателя; -
- 32. Талассемия Лечение: - Пожизненная заместительная терапия эритроцитарной массой. - Борьба с перегрузкой железом (десферал 10 мг/кг
- 33. Приобретенная аутоиммунная гемолитическая анемия (АИГА) Заболеваемость: 1 случай на 80 000 человек в год. АИГА -
- 34. Приобретенная аутоиммунная гемолитическая анемия (АИГА) Патогенез: неполные тепловые агглютинины, не вызывая агглютинации эритроцитов, нарушают ферментный спектр
- 35. Приобретенная аутоиммунная гемолитическая анемия (АИГА) Клинические проявления: триада классических гемолитических симптомов (анемия, желтуха, спленомегалия).
- 36. Приобретенная аутоиммунная гемолитическая анемия (АИГА) Критерии лабораторной диагностики: - снижение гемоглобина; - снижение количества эритроцитов; -
- 37. Приобретенная аутоиммунная гемолитическая анемия (АИГА) АИГА, как синдром выявляется при: - лейкозах; - лимфомах; - СКВ,
- 38. Приобретенная аутоиммунная гемолитическая анемия (АИГА) Лечение: в период криза: - гормональная терапия (преднизолон 3-5 мг/кг/сутки); -
- 40. Скачать презентацию





































 Тест по общей психологии
Тест по общей психологии Удивительная жидкость - кровь
Удивительная жидкость - кровь О профилактике инфекций, передаваемых половым путем, или венерические болезни
О профилактике инфекций, передаваемых половым путем, или венерические болезни Особенности гигиены полости рта у лиц с брекет-конструкциями
Особенности гигиены полости рта у лиц с брекет-конструкциями Социальная установка
Социальная установка Лидерство. Школа вожатского мастерства
Лидерство. Школа вожатского мастерства Принципи і методи лікування хворих на туберкульоз і профілактика туберкульозу
Принципи і методи лікування хворих на туберкульоз і профілактика туберкульозу Лекарственные растения и лекарственное растительное сырьё, содержащие витамины
Лекарственные растения и лекарственное растительное сырьё, содержащие витамины Принципы фармакокорекции инфекционных и инвазионных болезней
Принципы фармакокорекции инфекционных и инвазионных болезней Арсан суын тұрмыста қолдану
Арсан суын тұрмыста қолдану Физикальные методы исследования сердечно-сосудистой системы
Физикальные методы исследования сердечно-сосудистой системы Влияние алкоголя на плод
Влияние алкоголя на плод Инструментальные методы исследования
Инструментальные методы исследования Атеросклероз коронарной артерии (атероматозная бляшка)
Атеросклероз коронарной артерии (атероматозная бляшка) Причины развития онкологических заболеваний
Причины развития онкологических заболеваний Баяу инфекциялардың қоздырғыштары. Приондық аурулар
Баяу инфекциялардың қоздырғыштары. Приондық аурулар Профилактика ожирения
Профилактика ожирения Дифференциальная диагностика при синдроме дисфагии и желудочных диспепсиях. Подход к лечению гастритов и язвенной болезни
Дифференциальная диагностика при синдроме дисфагии и желудочных диспепсиях. Подход к лечению гастритов и язвенной болезни Синдром Дауна
Синдром Дауна Чума: историческая справка, этиология, патогенез, клиника, формы
Чума: историческая справка, этиология, патогенез, клиника, формы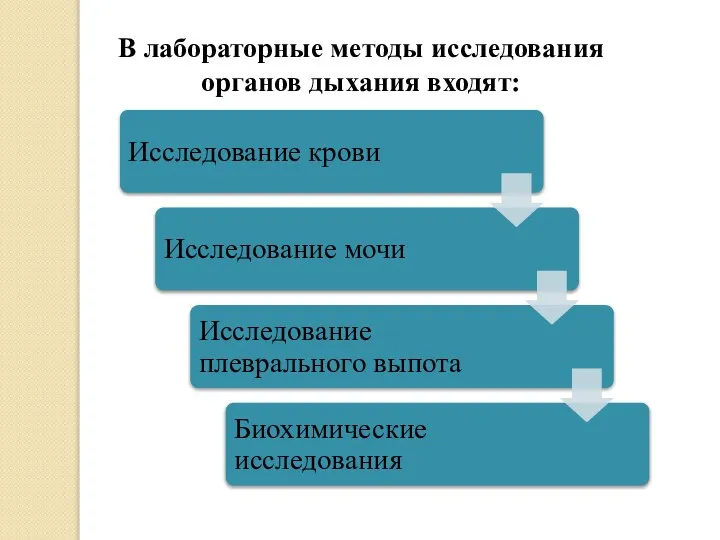 Лабораторные методы исследования органов дыхания
Лабораторные методы исследования органов дыхания Этапы развития психиатрии
Этапы развития психиатрии Савельев
Савельев Хирургическая анатомия периферических сосудов. Операции на сосудах
Хирургическая анатомия периферических сосудов. Операции на сосудах Классификация наследственных заболеваний. Лекция 5
Классификация наследственных заболеваний. Лекция 5 Ветряная оспа и краснуха у детей. Корь у детей
Ветряная оспа и краснуха у детей. Корь у детей № 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі
№ 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі Вакцины. Календарь прививок
Вакцины. Календарь прививок