Содержание
- 2. ГЛОМЕРУЛОНЕФРИТ – прогрессирующее мультифакторное иммуноопосредованное воспаление почек с первичным поражением клубочка и последующим вовлечением всех структур
- 3. ПУСКОВЫЕ МЕХАНИЗМЫ РАЗВИТИЯ ГЛОМЕРУЛОНЕФРИТА Антигены Экзогенные - бактерии, вирусы, лекарственные средства, чужеродная сыворотка, вакцины, др. Эндогенные
- 4. МЕХАНИЗМЫ ПРОГРЕССИРОВАНИЯ ИММУННЫЕ НЕВОСПАЛИТЕЛЬНЫЕ - увеличение клубочковой проницаемости за счет АТ против эпителия клубочков (с участием
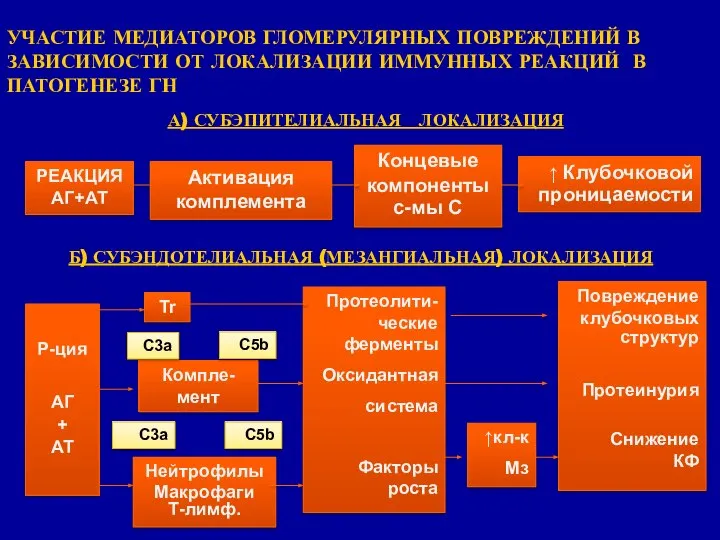
- 5. УЧАСТИЕ МЕДИАТОРОВ ГЛОМЕРУЛЯРНЫХ ПОВРЕЖДЕНИЙ В ЗАВИСИМОСТИ ОТ ЛОКАЛИЗАЦИИ ИММУННЫХ РЕАКЦИЙ В ПАТОГЕНЕЗЕ ГН
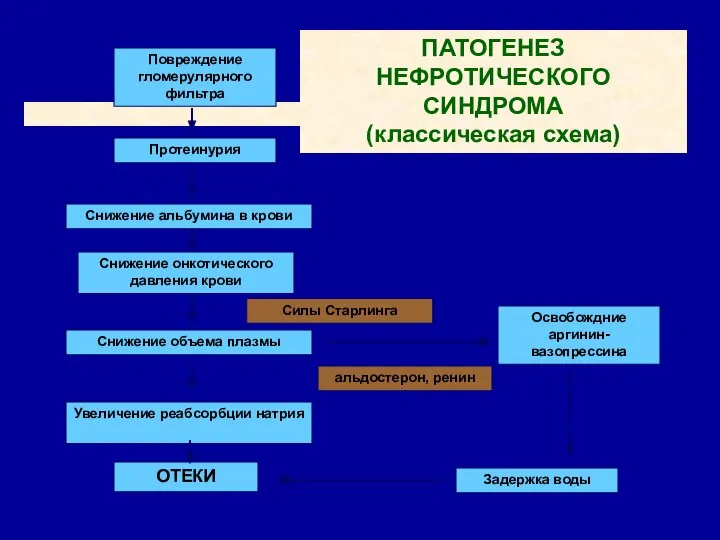
- 6. Повреждение гломерулярного фильтра Протеинурия Снижение альбумина в крови Снижение онкотического давления крови Снижение объема плазмы Увеличение
- 7. ДИАГНОСТИКА ГЛОМЕРУЛОНЕФРИТА Терапевтический уровень врач-терапевт (врач общей практики) обследование в терапевтическом отделении Специализированный уровень обследование в
- 8. Методы диагностики в нефрологии: клиническое обследование Жалобы – головные боли, отеки, боли в поясничной области, макрогематурия,
- 9. Методы диагностики в нефрологии: лабораторные данные Общий анализ мочи: Протеинурия – клубочковая (гипоальбуминемия), канальцевая ( Эритроцитурия
- 10. Методы диагностики в нефрологии: лабораторные данные Методы оценки функции почек: Проба Реберга Расчетные методы (Кокрофта-Голта, MDRD)
- 11. Методы диагностики в нефрологии: инструментальные исследования УЗИ почек – широко применяющийся скрининговый метод В/в экскреторная урография
- 12. ОСНОВНЫЕ КЛИНИЧЕСКИЕ КЛИНИЧЕСКИЕ СИНДРОМЫ ПРИ ГЛОМЕРУЛОНЕФРИТАХ Мочевой синдром - протеинурия Гематурический синдром – микро-/макрогематурия + протеинурия
- 13. ОБЩАЯ КЛАССИФИКАЦИЯ ГЛОМЕРУЛОНЕФРИТОВ ПО НОЗОЛОГИЧЕСКОМУ ПРИНЦИПУ 1. ПЕРВИЧНЫЙ ГН (поражение ограничено почками, а системные проявления им
- 14. ОБЩАЯ КЛАССИФИКАЦИЯ ГЛОМЕРУЛОНЕФРИТОВ ПО КЛИНИЧЕСКОМУ ПРИНЦИПУ ОСТРЫЙ - (потенциально с исходом в выздоровление) ПОДОСТРЫЙ (с бурным
- 15. Клинические варианты хронических гломерулонефритов Латентный (изолированный мочевой синдром). Гематурический. Гипертонический. Нефротический Смешанный.
- 16. ОБЩАЯ КЛАССИФИКАЦИЯ ХРОНИЧЕСКИХ ГЛОМЕРУЛОНЕФРИТОВ III. ПО ТИПУ ТЕЧЕНИЯ (Ставская В.В.) I ТИП - обострение 1 раз
- 17. УРОВНИ МОРФОЛОГИЧЕСКОЙ ДИАГНОСТИКИ ГЛОМЕРУЛОНЕФРИТА Для верификации морфологического диагноза обязательно выполнение пункционной нефробиопсии! Выполняется: Световая микроскопия. Иммунофлуоресцентная
- 18. ПОКАЗАНИЯ К НЕФРОБИОПСИИ Нефротический синдром Синдром быстропрогрессирующего нефрита Протеинурия > 1 г/сутки (при отс. СД) Стойкая
- 19. Проведение пункционной нефробиопсии
- 20. Фрагмент ткани почки, полученный при нефробиопсии
- 21. ПРОТИВОПОКАЗАНИЯ К НЕФРОБИОПСИИ Единственная функционирующая почка Нарушения гемокоагуляции ХСН III-IV ФК NYHA Тромбоз почечных вен Гидро-
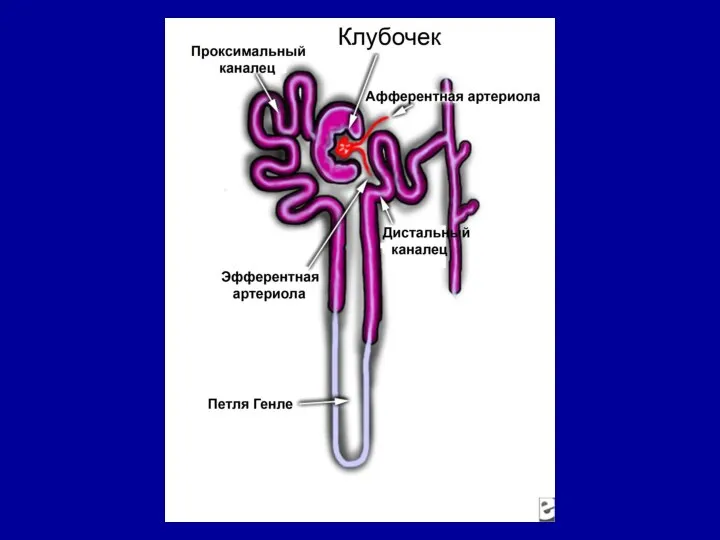
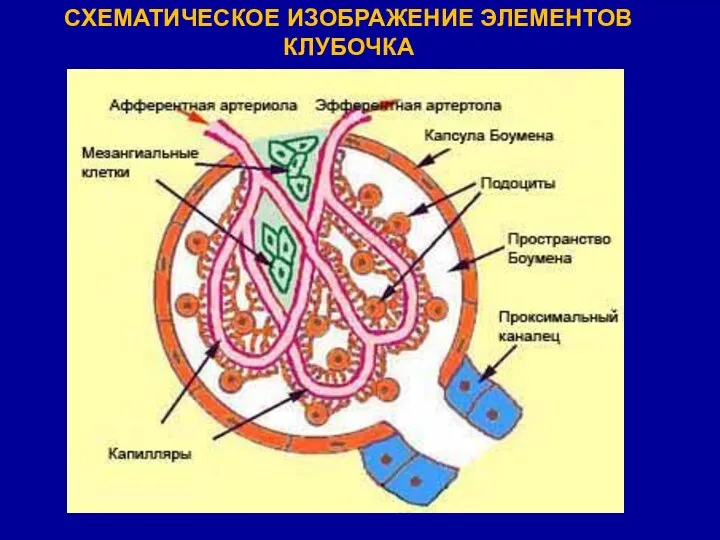
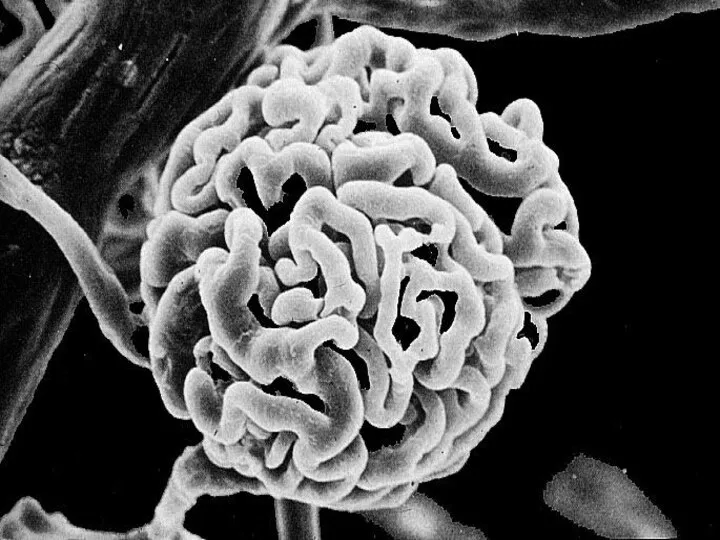
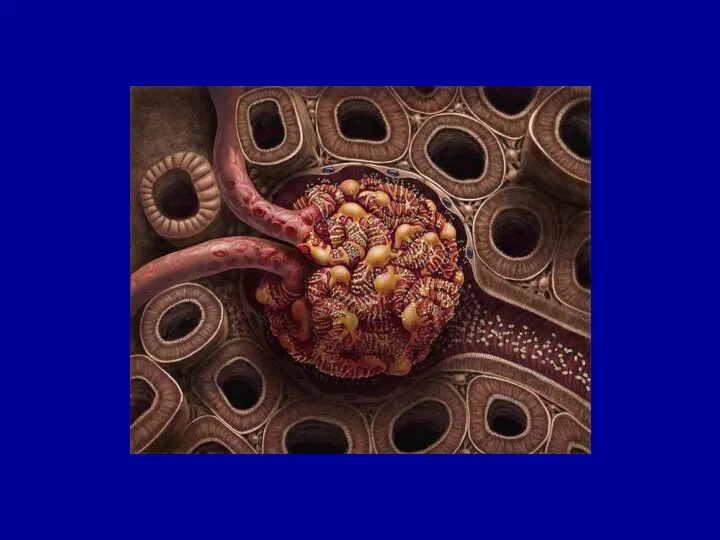
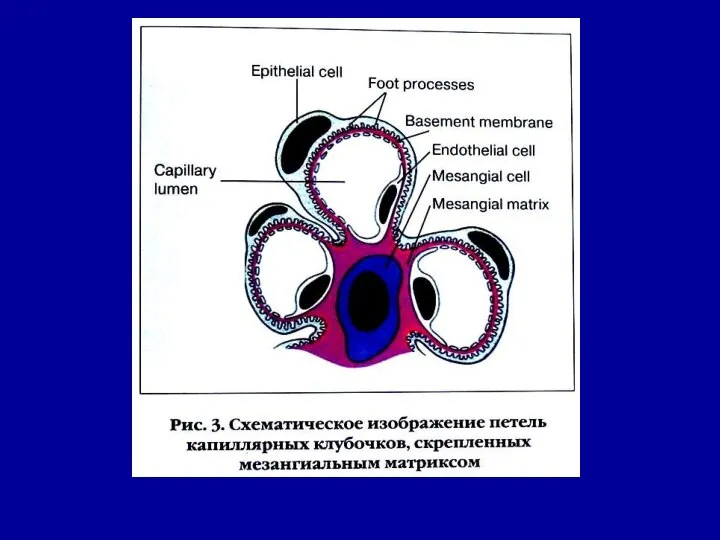
- 23. СХЕМАТИЧЕСКОЕ ИЗОБРАЖЕНИЕ ЭЛЕМЕНТОВ КЛУБОЧКА
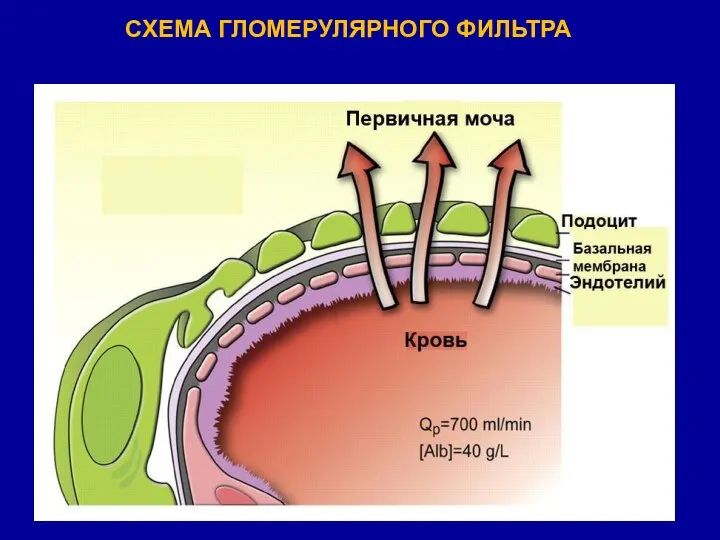
- 27. СХЕМА ГЛОМЕРУЛЯРНОГО ФИЛЬТРА
- 28. ПОДОЦИТАРНАЯ ПОВЕРХНОСТЬ КАПИЛЛЯРА КЛУБОЧКА
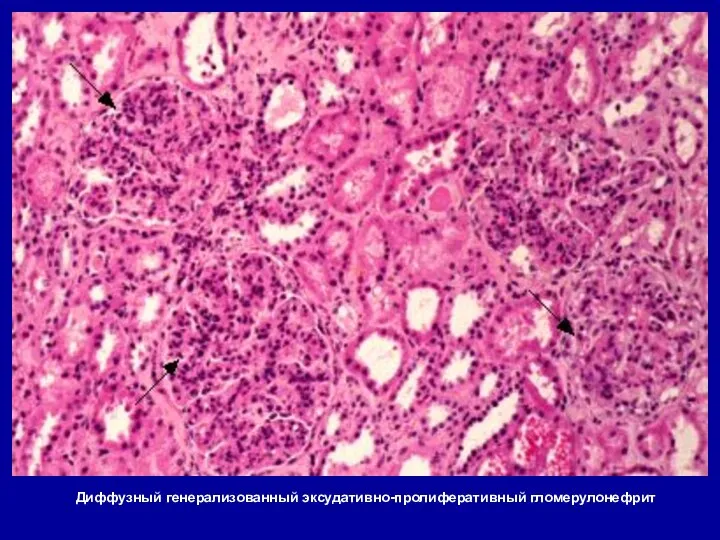
- 29. КЛИНИКО-МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ГЛОМЕРУЛОНЕФРИТА ПРОЛИФЕРАТИВНЫЕ ГН Диффузный генерализованный экссудативно-пролиферативный (острый ГН) Экстракапиллярный (быстропрогрессирующий) (подострый ГН) 1. Мезангиопролиферативный
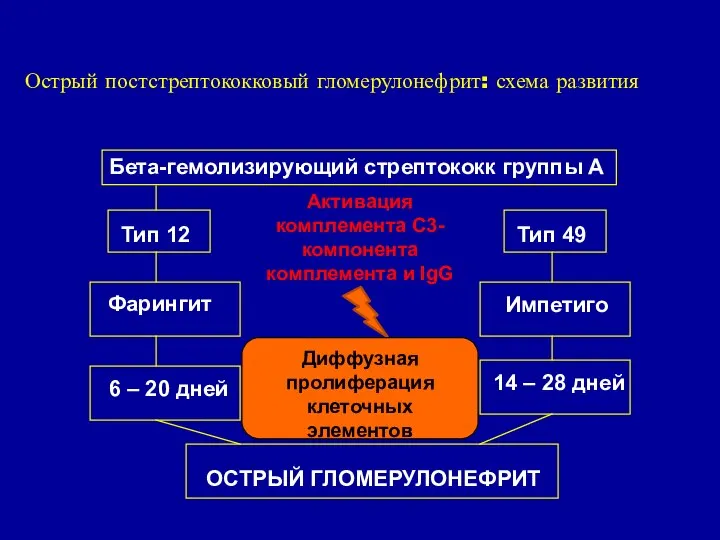
- 30. Острый постстрептококковый гломерулонефрит: схема развития Бета-гемолизирующий стрептококк группы А Тип 12 Тип 49 Фарингит Импетиго 6
- 31. Вторичный диффузный экссудативно-пролиферативный гломерулонефрит ассоциированный с другими причинами ИНФЕКЦИОННЫЙ Бактериальные инфекции (пневмококковая пневмония) Вирусные инфекции (гепатит
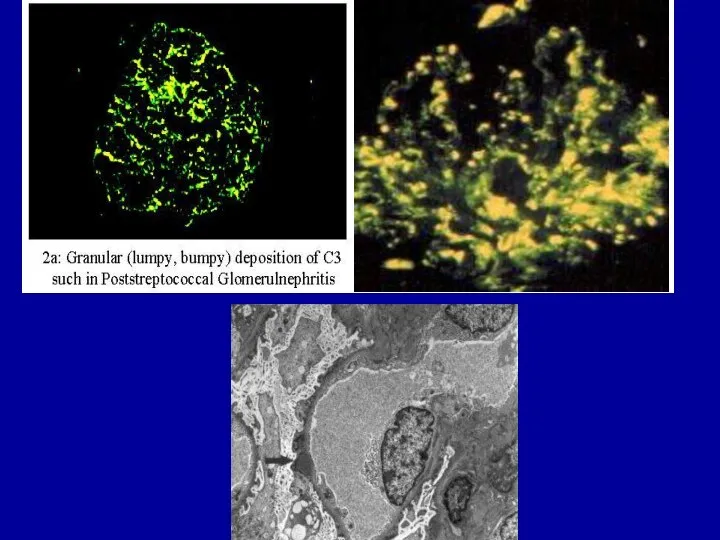
- 32. Острый постстрептококковый гломерулонефрит: диагностические критерии Клинические: ОСТРЫЙ НЕФРИТИЧЕСКИЙ СИНДРОМ, ассоциированный с инфекцией: макрогематурия, отеки, артериальная гипертензия,
- 33. ОСТРЫЙ ЭНДОКАПИЛЛЯРНЫЙ ГН (1) Составляет: 10-12% всех ГН (чаще у детей) Этиология: чаще всего - гемолитический
- 34. ОСТРЫЙ ЭНДОКАПИЛЛЯРНЫЙ ГН (2) Нормализация диуреза через 4 - 7 дней, затем схождение отеков и ↓
- 35. Диффузный генерализованный эксудативно-пролиферативный гломерулонефрит
- 37. ТАКТИКА ВЕДЕНИЯ БОЛЬНОГО С ОСТРЫМ НЕФРИТИЧЕСКИМ СИНДРОМОМ (ОГН) профилактика гипертензивной энцефалопатии и острой сердечной недостаточности (антигипертензивные
- 38. ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ Санация очагов инфекции ФТЛ – не показано. Рациональное трудоустройство (противопоказаны переохлаждения, физическое напряжение, стрессы,
- 39. ПРОГНОЗ 60-95% больных клинически выздоравливают полностью в течение 3-6 мес. Протеинурия снижается медленнее: в течение 6
- 40. БЫСТРОПРОГРЕССИРУЮЩИЙ ГЛОМЕРУЛОНЕФРИТ – клинико-морфологический синдром, вариант течения различных гломерулонефритов с быстрым развитием почечной недостаточности
- 41. Классификация БПГН Первичный : Тип I – с антителами к ГБМ (анти-ГБМ-нефрит) Тип II – с
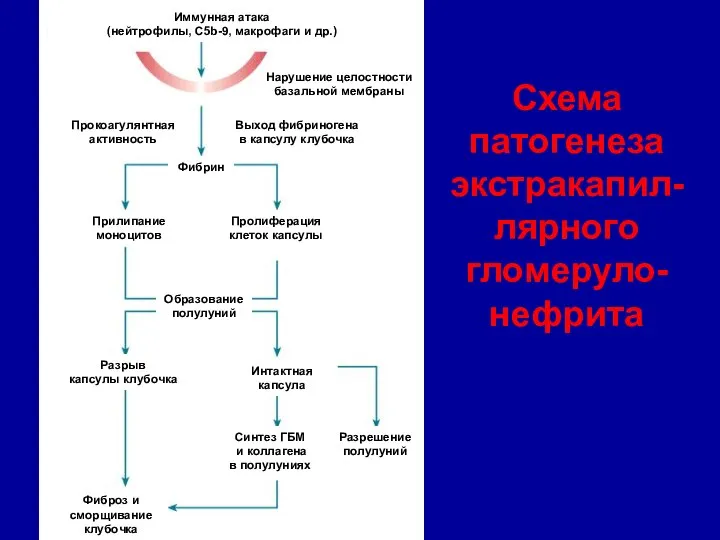
- 42. Иммунная атака (нейтрофилы, С5b-9, макрофаги и др.) Нарушение целостности базальной мембраны Образование полулуний Прокоагулянтная активность Пролиферация
- 43. Как диагностировать быстропрогрессирующий гломерулонефрит ? Для утверждения о наличии БПГН необходимы и достаточны: Клинические признаки гломерулонефрита
- 44. Диагностика БПГН Короткий анамнез болезни, включающей в себя нефритический мочевой синдром в сочетании с прогрессирующим снижением
- 45. БПГН: что такое гломерулярное полулуние? Гломерулярное полулуние – скопление клеток, расположенных не менее чем в два
- 46. Диагностика БПГН Короткий анамнез болезни: нефритический мочевой синдром в сочетании быстрым снижением функции почек Почки обычных
- 47. БПГН: ФОРМУЛИРОВКА ДИАГНОЗА 1) Первичный или вторичный (с указанием диагноза основного заболевания), или осложняющий первичный гломерулонефрит
- 48. Быстропрогрессирующий нефритический синдром – состояние, требующее неотложной диагностики и неотложной терапии!
- 49. 1. Пульс-терапия преднизолоном по 1000 мг 3 – 5 дней; далее 120 мг per os через
- 50. ЛЕЧЕНИЕ БЫСТРОПРОГРЕССИРУЮЩЕГО ГЛОМЕРУЛОНЕФРИТА В ФАЗЕ КЛИНИЧЕСКОЙ СТАБИЛИЗАЦИИ 1. Симптоматическая терапия 2. Иммунодепрессивные средства при наличии морфологических
- 51. ПОЧЕЧНАЯ ВЫЖИВАЕМОСТЬ ПРИ АНТИ-ГБМ НЕФРИТЕ В ТЕЧЕНИЕ ПЕРВОГО ГОДА БОЛЕЗНИ до 80% при своевременно начатой агрессивной
- 52. Стандартные ошибки терапевта в диагностике БПГН Оценка БПГН как острого гломерулонефрита При наличии каких-либо системных проявлений
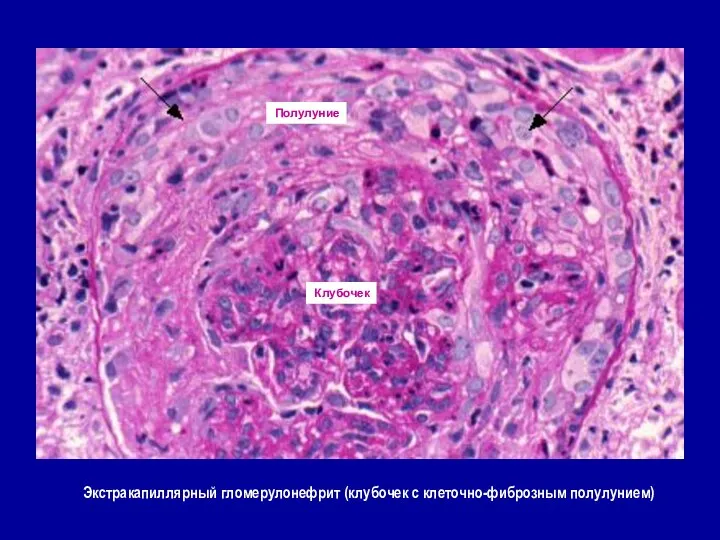
- 53. Экстракапиллярный гломерулонефрит (клубочек с клеточно-фиброзным полулунием) Клубочек Полулуние
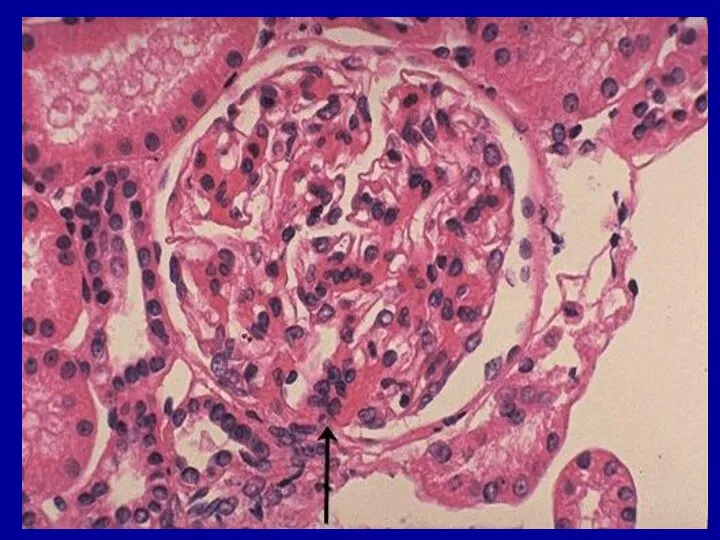
- 54. МЕЗАНГИОПРОЛИФЕРАТИВНЫЙ ГЛОМЕРУЛОНЕФРИТ (МЗПГН) Болезнь Берже – первичная IgA-нефропатия (описана в 1968 г.) Другие формы МЗПГН -
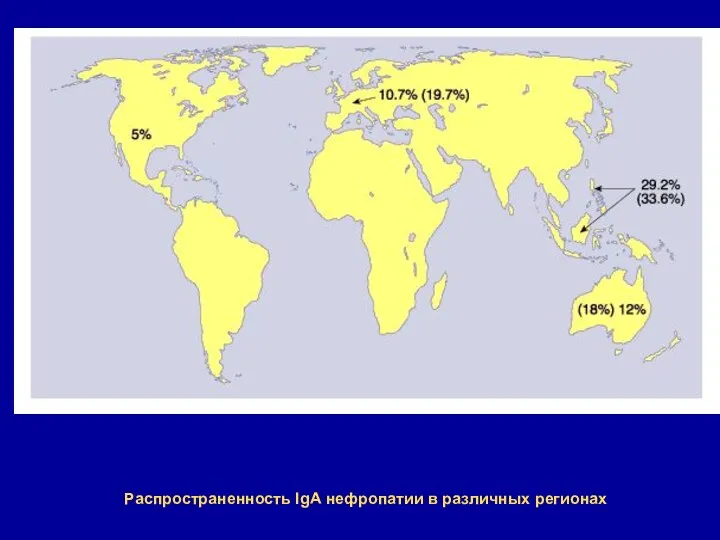
- 55. Распространенность IgА нефропатии в различных регионах
- 56. IgА иммунная система Мономерный IgA может образовывать димеры и более крупные полимеры с помощью J-цепи. У
- 57. Патогенез IgA нефропатии Полимерный IgA индуцирует продукцию MIF (фактор торможения миграции макрофагов) и TNF-α мезангиальными клетками.
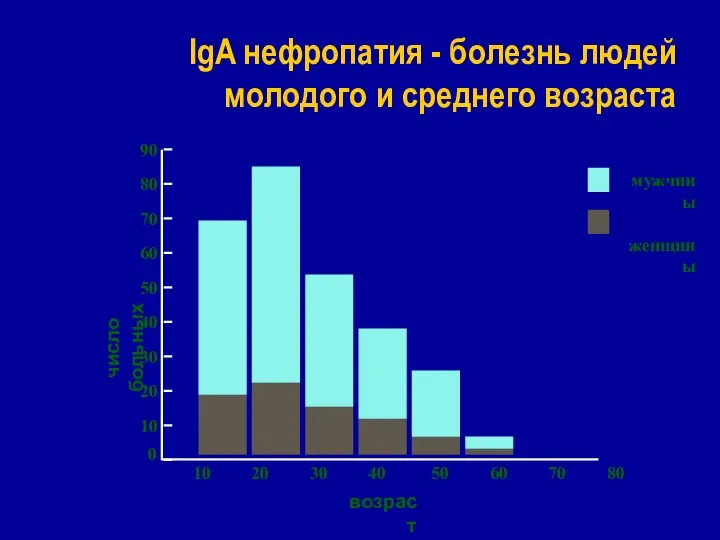
- 58. IgA нефропатия - болезнь людей молодого и среднего возраста 90 80 70 60 50 40 30
- 59. Клинические проявления IgА нефропатии Является наиболее частым вариантом ХГН Ведущий симптом - бессимптомная микрогематурия, изолированная или
- 60. IgM–мезангиальная нефропатия Клинические особенности – высокая частота стероидорезистентного нефротического синдрома с плохим прогнозом.
- 61. артериальная гипертензия нефротическая протеинурия гипертриглицеридемия гиперурикемия Факторы плохого прогноза при IgA нефропатии NDT 2000, 15:34
- 62. Морфология IgА нефропатии Определяющий симптом – диффузные отложения IgA в мезангии, коррелирующие с электронноплотными депозитами в
- 63. Классификация IgA нефропатии I Минимальная мезангиальная гиперцеллюлярность, без зон склероза II Фокальный и сегментарный гломерулосклероз, без
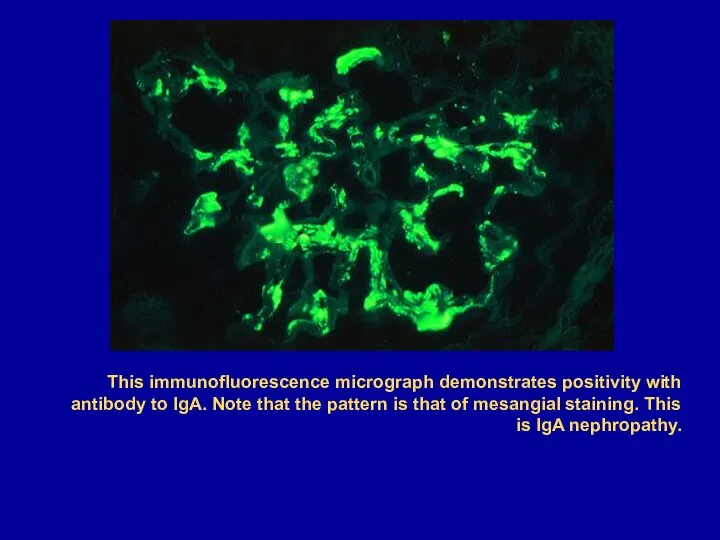
- 65. This immunofluorescence micrograph demonstrates positivity with antibody to IgA. Note that the pattern is that of
- 66. 1994 – 106 больных, рандомизированное, плацебо- контролированное исследование, длительностью 2 года. Рыбий жир снизил риск 50%увеличения
- 67. При недавнем анамнезе отбор больных на активную терапию по клиническим и морфологическим признакам активности и плохого
- 68. Длительное благоприятное течение болезни Берже у большинства больных обосновывает нетоксические методы терапии Глюкокортикоиды и цитостатики могут
- 69. КЛАССИФИКАЦИЯ МЕМБРАНОПРОЛИФЕРАТИВНОГО ГЛОМЕРУЛОНЕФРИТА А. Первичный (идиопатический) Б. Вторичный Гепатит С Гепатит В Системная красная волчанка Серповидно-клеточная
- 70. Клинические проявления мембранопролиферативного ГН Высокая частота нефротического синдрома, гипертензии, быстрые сроки формирования ХПН (до 5 лет
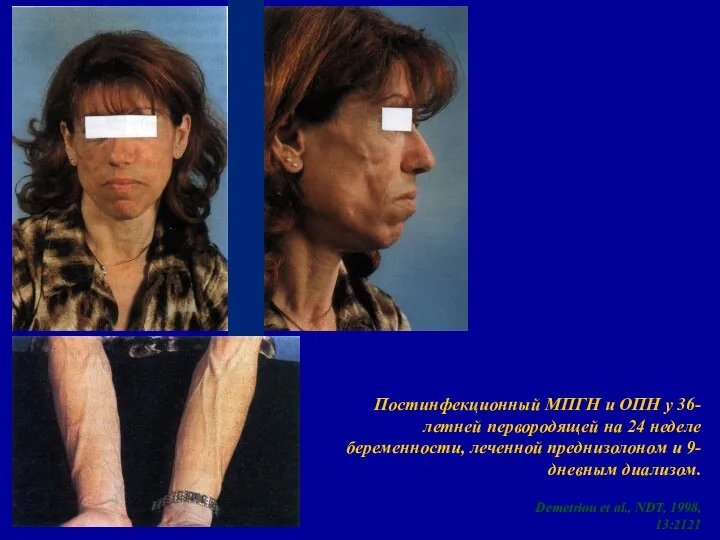
- 71. Постинфекционный МПГН и ОПН у 36-летней первородящей на 24 неделе беременности, леченной преднизолоном и 9-дневным диализом.
- 72. Гистологические варианты МПГН Тип I – хроническая иммунокомплексная болезнь иммунные депозиты в мезангии и субэндотелии ассоциируется
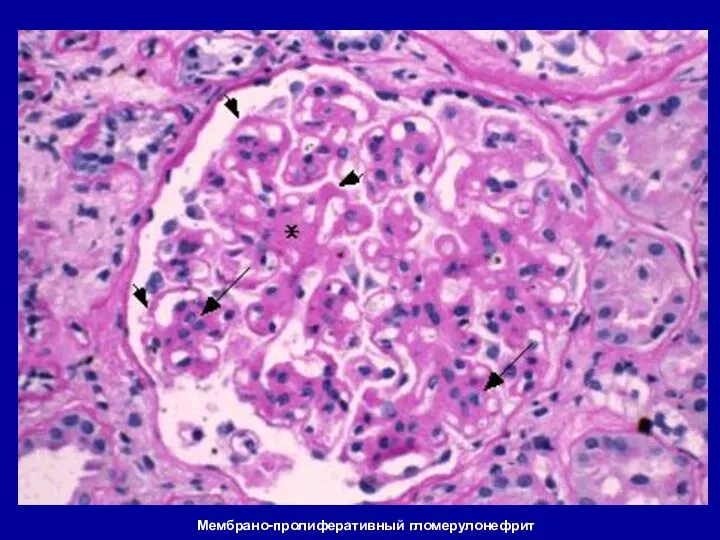
- 73. Мембрано-пролиферативный гломерулонефрит
- 74. Мембрано-пролиферативный гломерулонефрит (DDD)
- 75. Кортикостероиды – имеют эффект в дебюте клинических проявлений, у детей, при МПГН I типа. Пульс-терапия №3,
- 76. Чем короче анамнез, тем агрессивней терапия. Комбинированная иммунодепрессия – при коротком анамнезе или быстром прогрессировании Преднизолон
- 77. КЛАССИФИКАЦИЯ МЕМБРАНОЗНОГО ГЛОМЕРУЛОНЕФРИТА (НЕФРОПАТИИ) I. Идиопатический (первичный) II. Вторичный Ассоциированный с другими болезнями (злокачественные опухоли, сахарный
- 78. Клинические проявления мембранозной нефропатии Высокая частота нефротического синдрома, умеренные цифры АД или норма средние сроки формирования
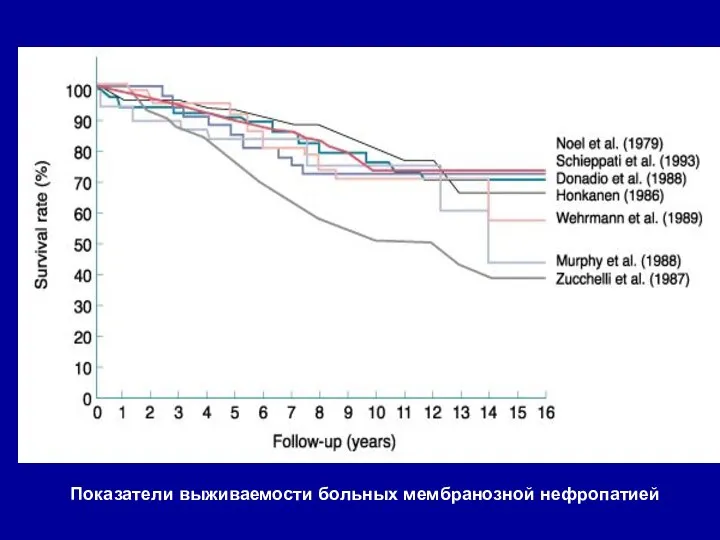
- 79. Показатели выживаемости больных мембранозной нефропатией
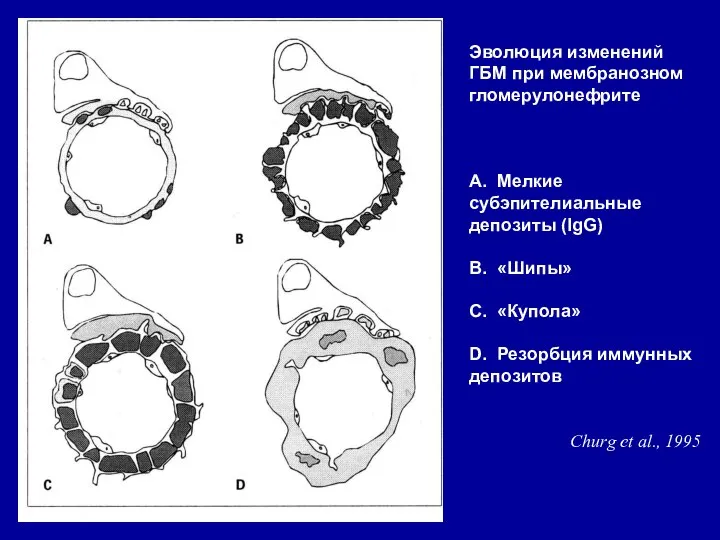
- 80. Эволюция изменений ГБМ при мембранозном гломерулонефрите А. Мелкие субэпителиальные депозиты (IgG) В. «Шипы» С. «Купола» D.
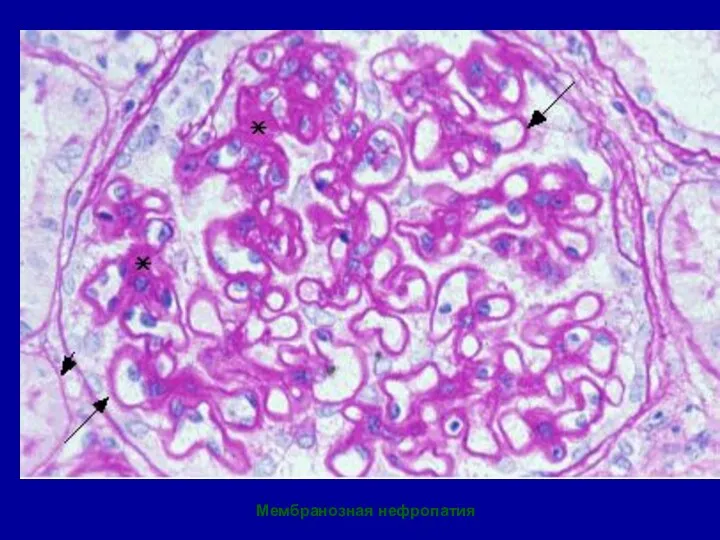
- 81. Мембранозная нефропатия
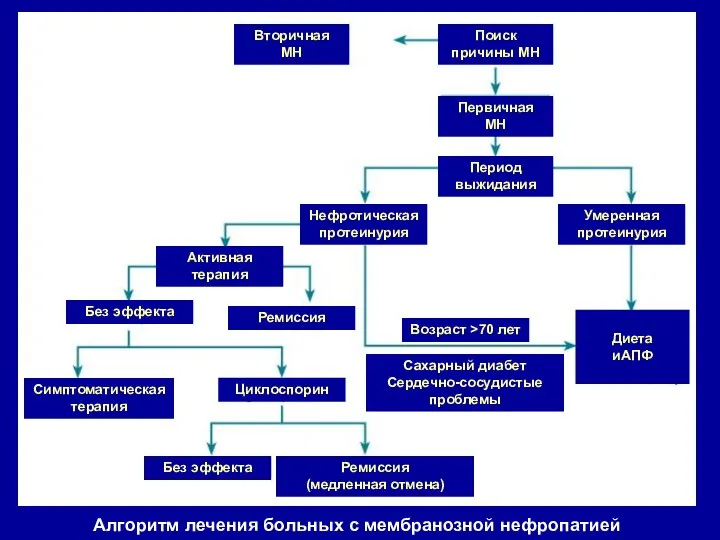
- 82. Вторичная МН Первичная МН Поиск причины МН Период выжидания Нефротическая протеинурия Умеренная протеинурия Активная терапия Симптоматическая
- 84. Структурные изменения подоцитов при липоидном нефрозе (справа)
- 85. Стратегия лечения болезни минимальных изменений Большинство больных чувствительны к стероидам и цитостатическим иммунодепрессантам Лечение всегда начинают
- 86. Стероидонечувствительные и стероидозависимые больные должны своевременно переводиться на лечение циклофосфамидом. Препаратом третьего ряда является циклоспорин. Применение
- 87. Основные причины фокального гломерулосклероза Первичный (идиопатический) ФСГС, по некоторым характеристикам близкий болезни миним. изменений Вторичный ФСГС
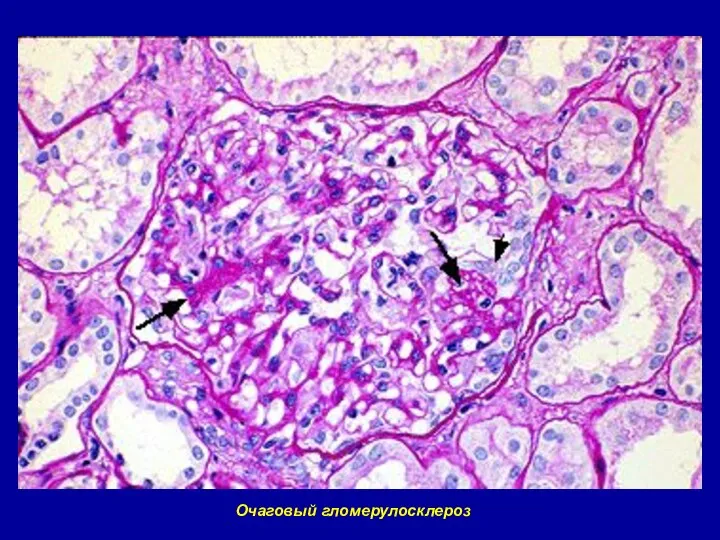
- 88. Очаговый гломерулосклероз
- 89. Лечение фокально-сегментарного гломерулосклероза 1 схема: преднизолон 1мг/кг/сутки – 2-6 мес. – в зависимости от ответа на
- 90. 1. Режим охранение от инфекций санация очагов инфекции ограничение (или отказ) от прививок исключение экстремальной физической
- 91. 2. Диета свободный прием воды (при отсутствии отеков) ограничение натрия при АГ и отеках ограничение белка
- 92. Лечение больных хроническим гломерулонефритом Схема антигипертензивной терапии Протеинурия Целевой уровень АД ≤ 130/80 Мероприятия Ограничение потребления
- 94. Скачать презентацию


































































 Бүйрек үсті безі патологиясының визуалді диагностика әдістері
Бүйрек үсті безі патологиясының визуалді диагностика әдістері Микробы и вирусы или Как уберечь себя и близких от болезней
Микробы и вирусы или Как уберечь себя и близких от болезней Личная гигиена
Личная гигиена Иммуностимулирующие лекарственные средства
Иммуностимулирующие лекарственные средства Влияние шампуня на состояние волос человека
Влияние шампуня на состояние волос человека Гепатиты. Современные подходы в лечении
Гепатиты. Современные подходы в лечении Инновационная технология биоптрон
Инновационная технология биоптрон Защита от клещевого энцефалита
Защита от клещевого энцефалита Поражения сердца. Перикардит. Хорея. Полиартрит. Артрит
Поражения сердца. Перикардит. Хорея. Полиартрит. Артрит ПМСП в государственном и частном звене медицины в России
ПМСП в государственном и частном звене медицины в России Реформа здравоохранения в Республике Казахстан
Реформа здравоохранения в Республике Казахстан Инфравезикальды обструкция
Инфравезикальды обструкция Защищенные аминопенициллины
Защищенные аминопенициллины Климактерический синдром
Климактерический синдром Виды поражений внутренних сонных артерий у больных с клинической картиной церебральной ишемии
Виды поражений внутренних сонных артерий у больных с клинической картиной церебральной ишемии Заболевания яичников
Заболевания яичников Аллергия
Аллергия Синдром Мэллори- Вейса
Синдром Мэллори- Вейса Анестезия у детей
Анестезия у детей Лекарственные растения и травы в ветеринарии
Лекарственные растения и травы в ветеринарии Покрытие таблеток оболочками
Покрытие таблеток оболочками Гониоскопия
Гониоскопия Стерилизация изделий медицинского назначения
Стерилизация изделий медицинского назначения Оказание неотложной помощи в быту
Оказание неотложной помощи в быту Токсикодермии. Экзема. Дерматиты
Токсикодермии. Экзема. Дерматиты Понятие и характеристика проявлений эпидемического процесса
Понятие и характеристика проявлений эпидемического процесса Хроническая сердечная недостаточность
Хроническая сердечная недостаточность Антифосфолипидный синдром
Антифосфолипидный синдром