Содержание
- 2. В полости малого таза расположены важные топографо-анатомические образования. Для приобретения нескольких врачебных специальностей необходимо очень тщательное
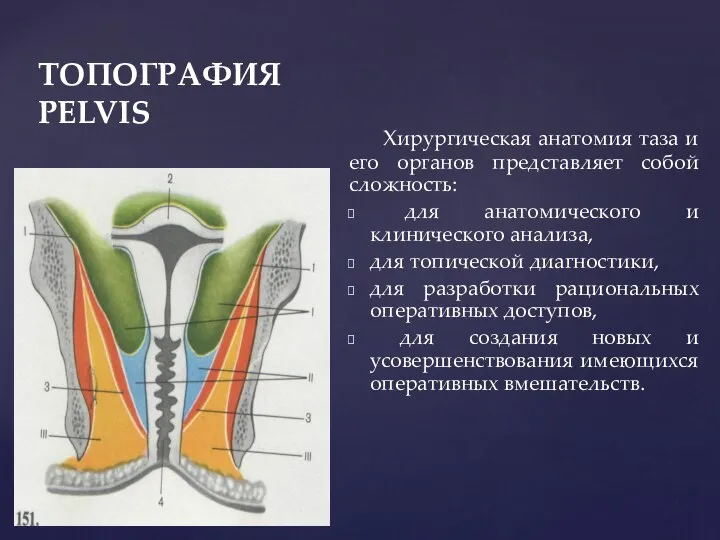
- 3. ТОПОГРАФИЯ PELVIS Хирургическая анатомия таза и его органов представляет собой сложность: для анатомического и клинического анализа,
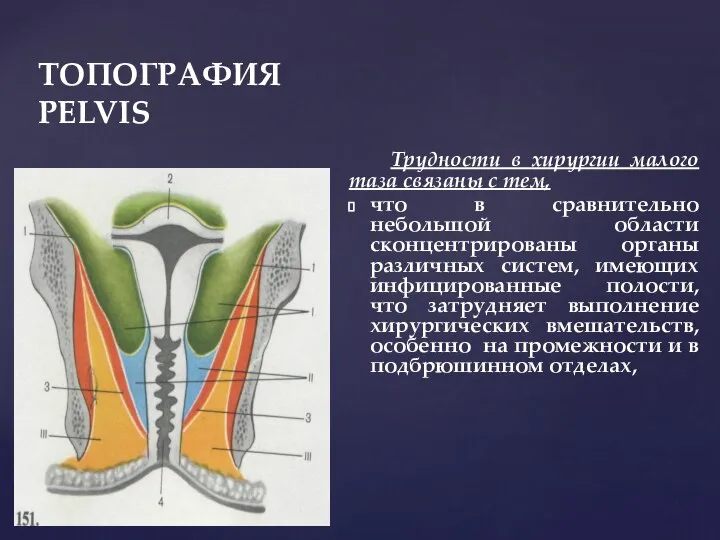
- 4. ТОПОГРАФИЯ PELVIS Трудности в хирургии малого таза связаны с тем, что в сравнительно небольшой области сконцентрированы
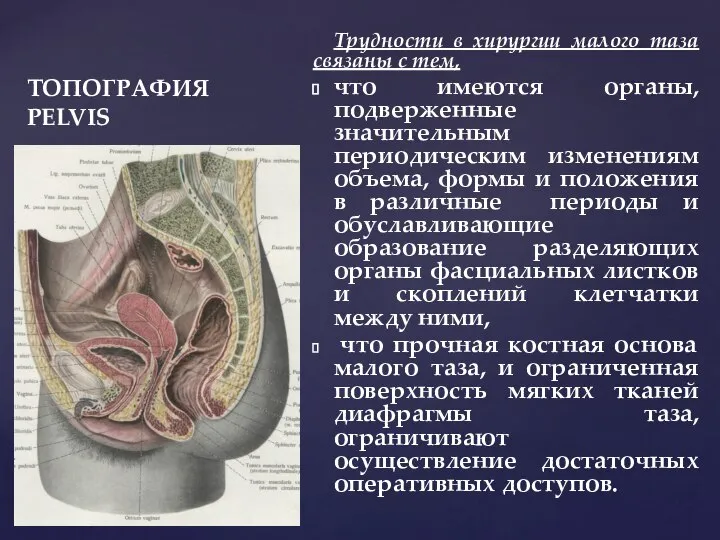
- 5. ТОПОГРАФИЯ PELVIS Трудности в хирургии малого таза связаны с тем, что имеются органы, подверженные значительным периодическим
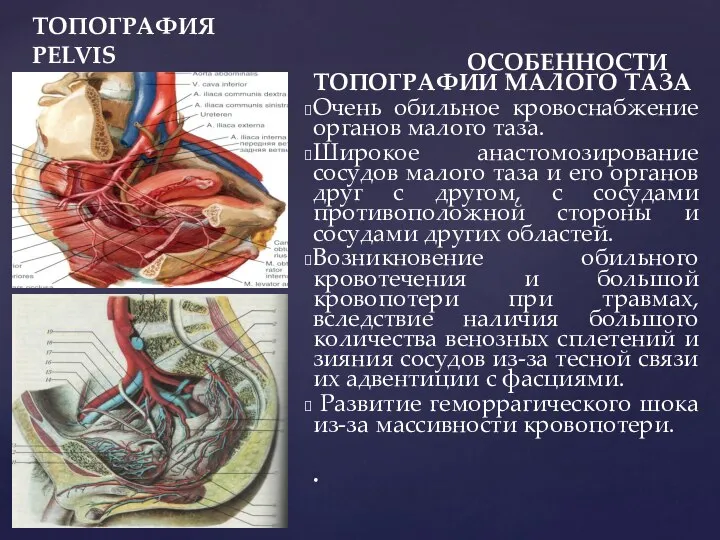
- 6. ТОПОГРАФИЯ PELVIS ОСОБЕННОСТИ ТОПОГРАФИИ МАЛОГО ТАЗА Очень обильное кровоснабжение органов малого таза. Широкое анастомозирование сосудов малого
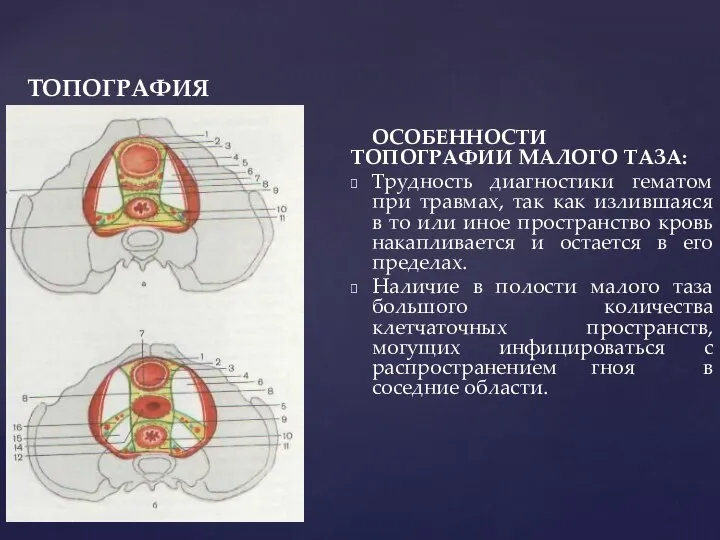
- 7. ТОПОГРАФИЯ PELVIS ОСОБЕННОСТИ ТОПОГРАФИИ МАЛОГО ТАЗА: Трудность диагностики гематом при травмах, так как излившаяся в то
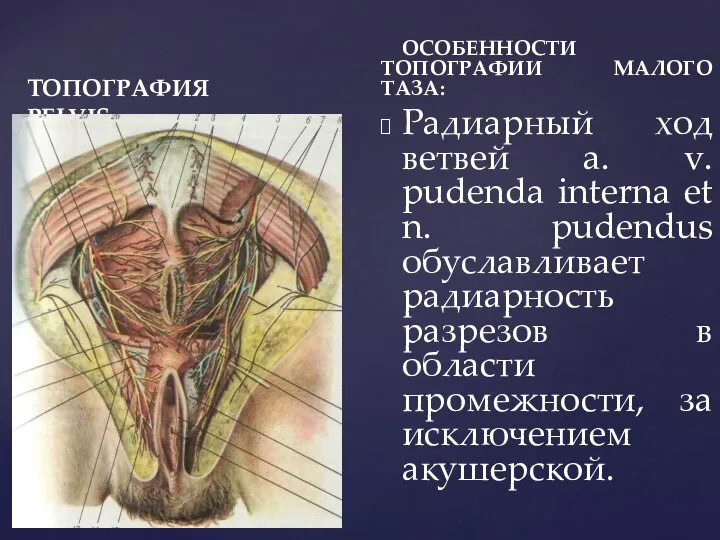
- 8. ТОПОГРАФИЯ PELVIS ОСОБЕННОСТИ ТОПОГРАФИИ МАЛОГО ТАЗА: Радиарный ход ветвей a. v. pudenda interna et n. рudendus
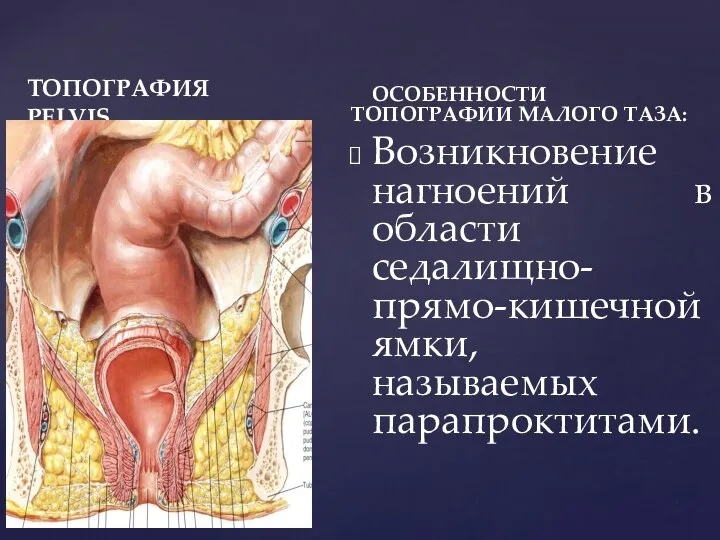
- 9. ТОПОГРАФИЯ PELVIS ОСОБЕННОСТИ ТОПОГРАФИИ МАЛОГО ТАЗА: Возникновение нагноений в области седалищно-прямо-кишечной ямки, называемых парапроктитами.
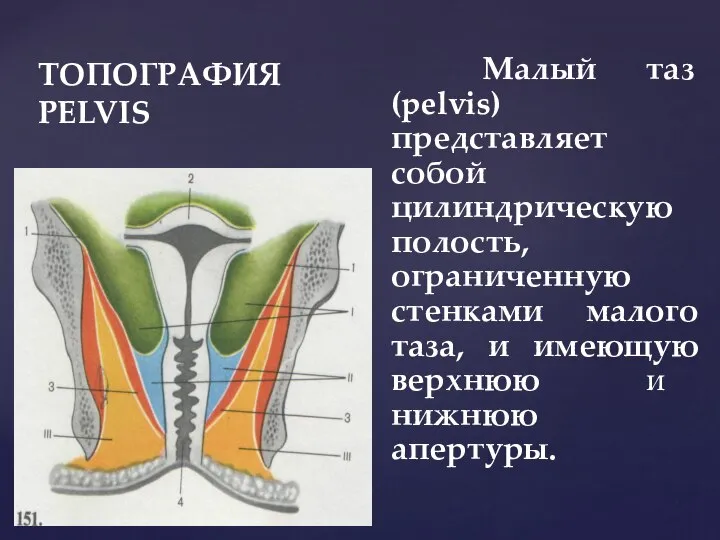
- 10. ТОПОГРАФИЯ PELVIS Малый таз (pelvis) представляет собой цилиндрическую полость, ограниченную стенками малого таза, и имеющую верхнюю
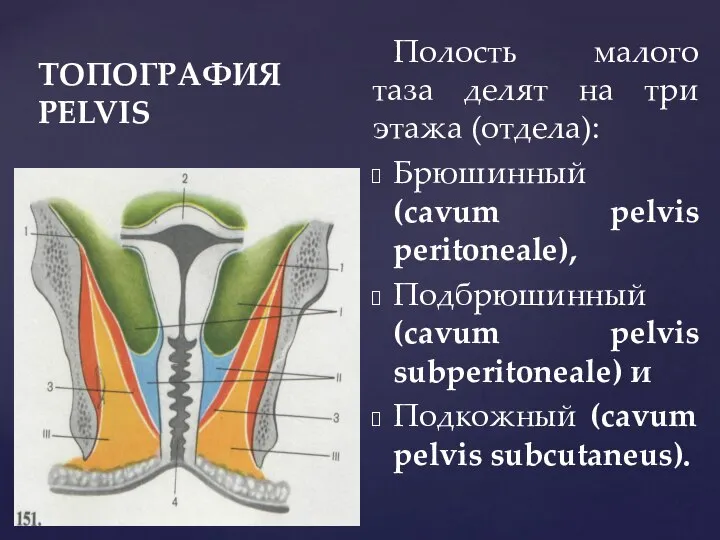
- 11. ТОПОГРАФИЯ PELVIS Полость малого таза делят на три этажа (отдела): Брюшинный (cavum pelvis peritoneale), Подбрюшинный (cavum
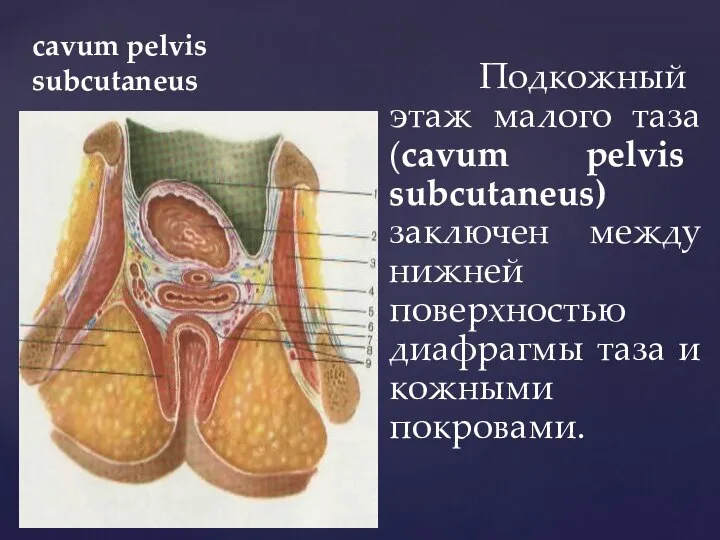
- 12. cavum pelvis subcutaneus Подкожный этаж малого таза (cavum pelvis subcutaneus) заключен между нижней поверхностью диафрагмы таза
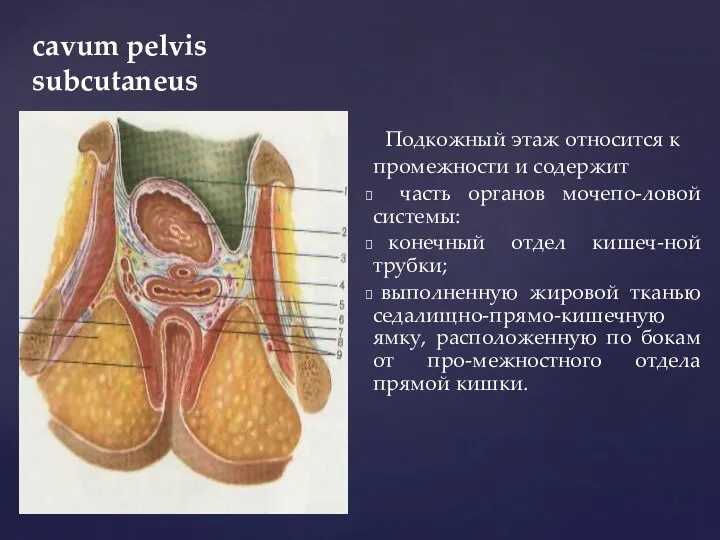
- 13. cavum pelvis subcutaneus Подкожный этаж относится к промежности и содержит часть органов мочепо-ловой системы: конечный отдел
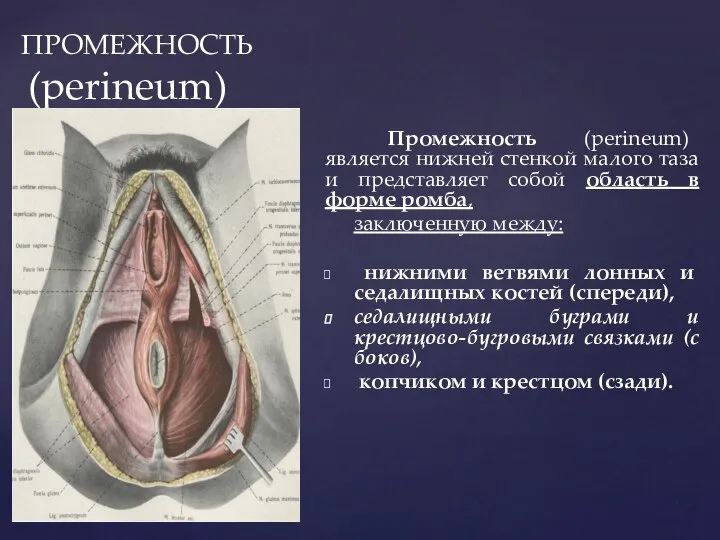
- 14. ПРОМЕЖНОСТЬ (perineum) Промежность (perineum) является нижней стенкой малого таза и представляет собой область в форме ромба,
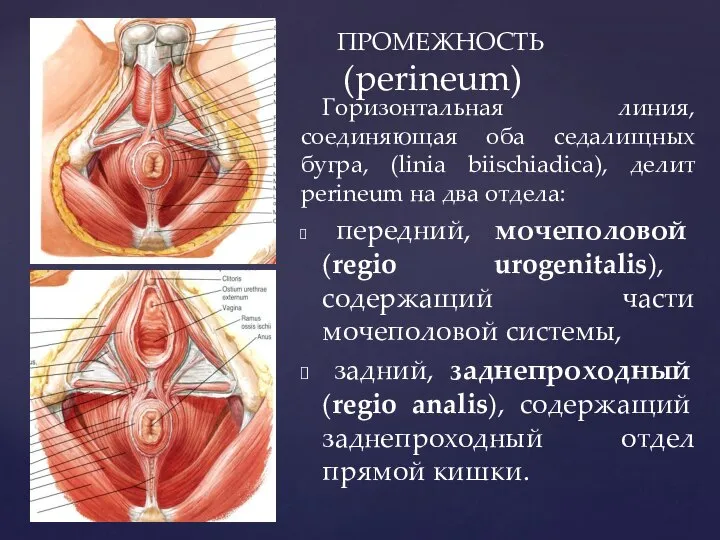
- 15. ПРОМЕЖНОСТЬ (perineum) Горизонтальная линия, соединяющая оба седалищных бугра, (linia biischiadica), делит perineum на два отдела: передний,
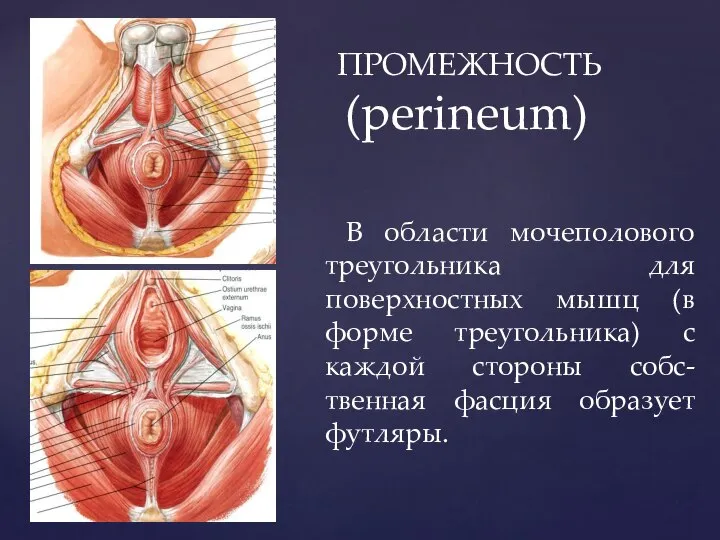
- 16. ПРОМЕЖНОСТЬ (perineum) В области мочеполового треугольника для поверхностных мышц (в форме треугольника) с каждой стороны собс-твенная
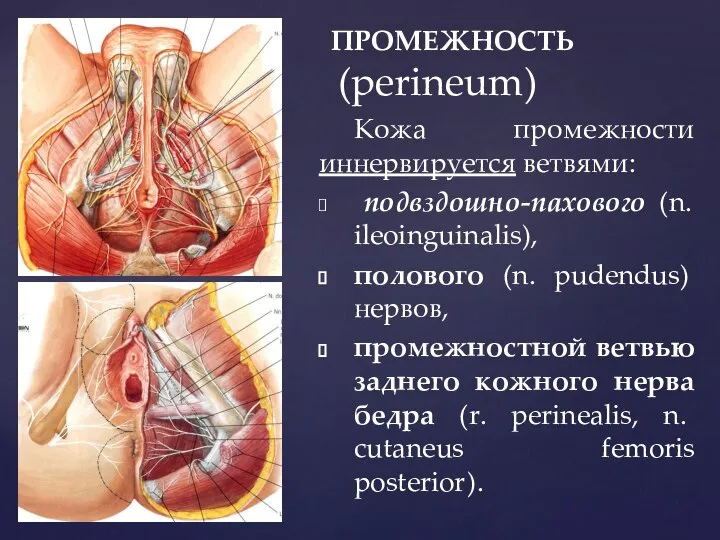
- 17. ПРОМЕЖНОСТЬ (perineum) Кожа промежности иннервируется ветвями: подвздошно-пахового (n. ileoinguinalis), полового (n. pudendus) нервов, промежностной ветвью заднего
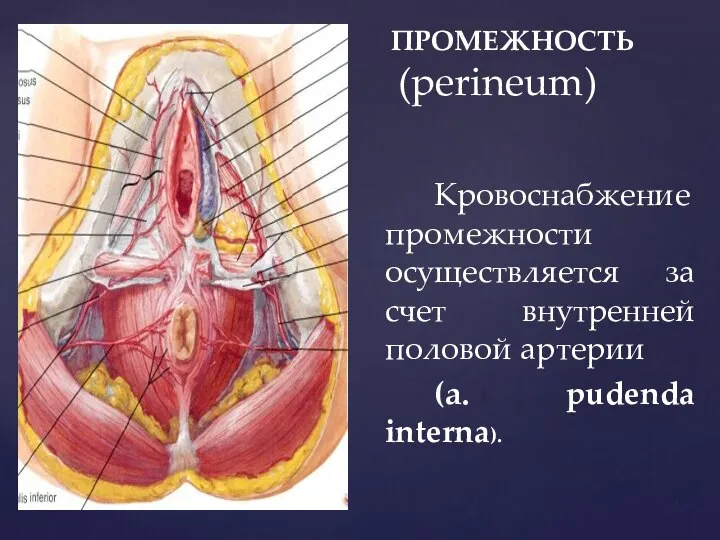
- 18. ПРОМЕЖНОСТЬ (perineum) Кровоснабжение промежности осуществляется за счет внутренней половой артерии (а. pudenda interna).
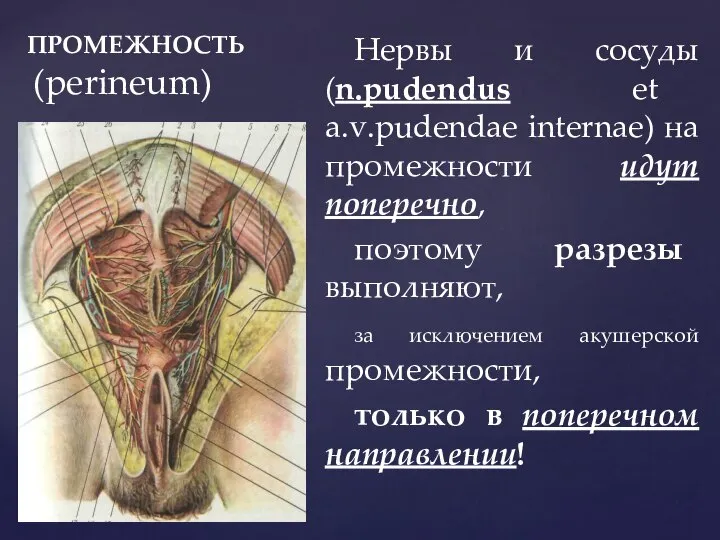
- 19. ПРОМЕЖНОСТЬ (perineum) Нервы и сосуды (n.pudendus et a.v.pudendae internae) на промежности идут поперечно, поэтому разрезы выполняют,
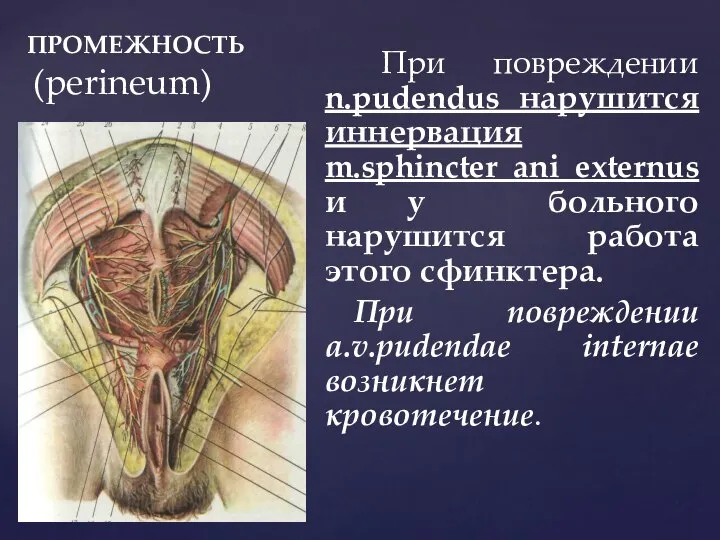
- 20. ПРОМЕЖНОСТЬ (perineum) При повреждении n.pudendus нарушится иннервация m.sphincter ani externus и у больного нарушится работа этого
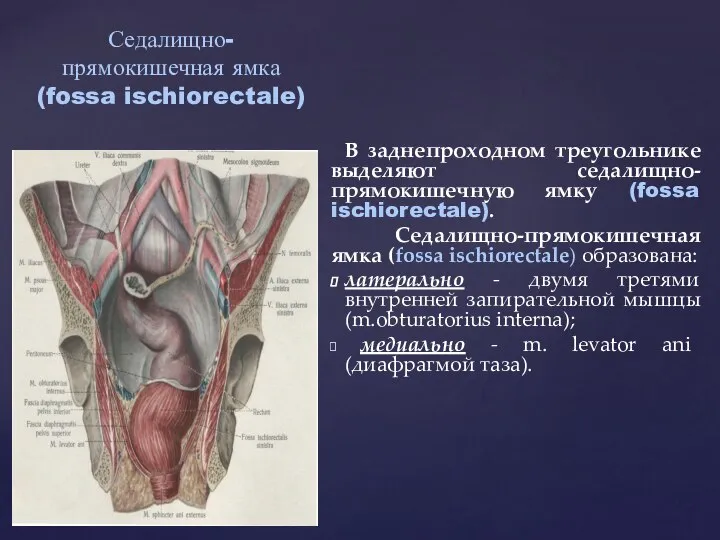
- 21. В заднепроходном треугольнике выделяют седалищно-прямокишечную ямку (fossa ischiorectale). Седалищно-прямокишечная ямка (fossa ischiorectale) образована: латерально - двумя
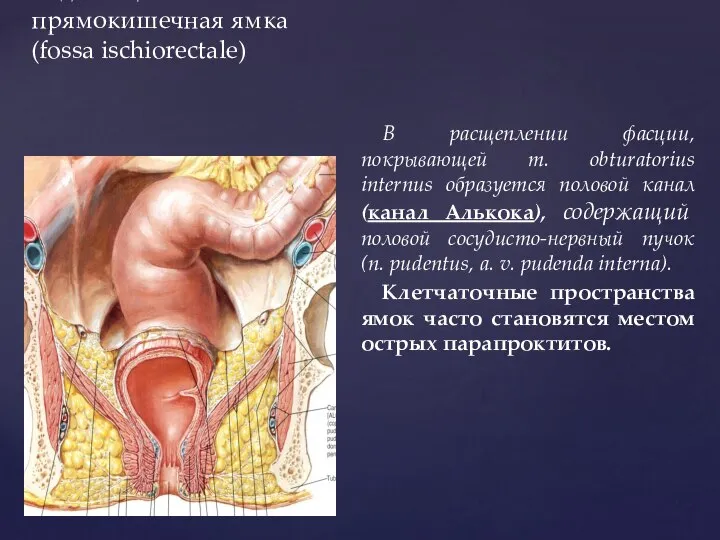
- 22. Седалищно-прямокишечная ямка (fossa ischiorectale) В расщеплении фасции, покрывающей m. obturatorius internus образуется половой канал (канал Алькока),
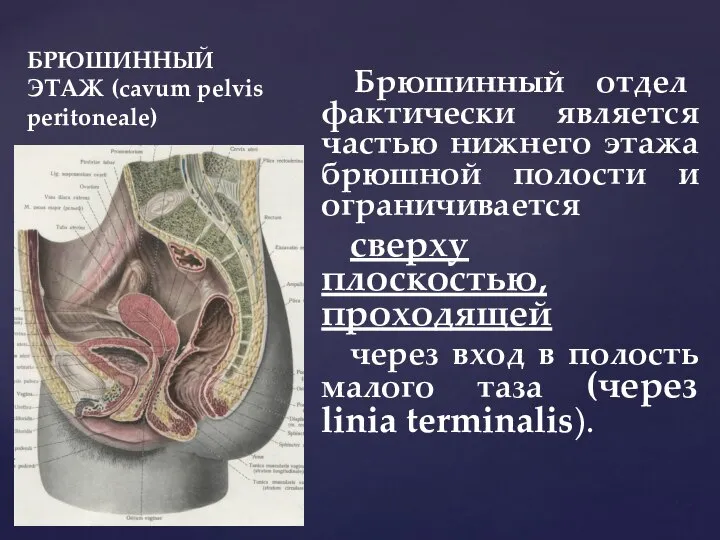
- 23. БРЮШИННЫЙ ЭТАЖ (cavum pelvis peritoneale) Брюшинный отдел фактически является частью нижнего этажа брюшной полости и ограничивается
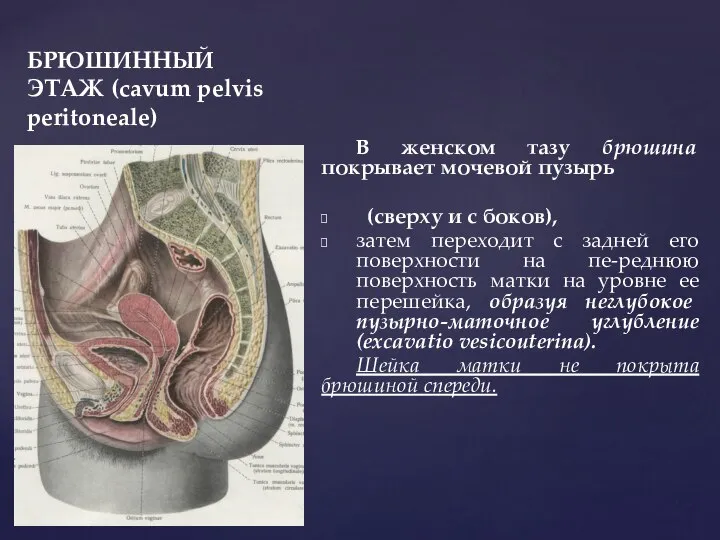
- 24. БРЮШИННЫЙ ЭТАЖ (cavum pelvis peritoneale) В женском тазу брюшина покрывает мочевой пузырь (сверху и с боков),
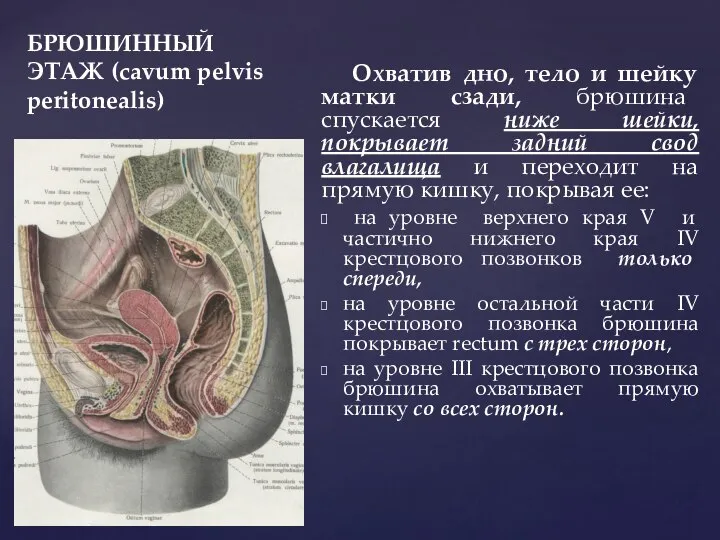
- 25. БРЮШИННЫЙ ЭТАЖ (cavum pelvis peritonealis) Охватив дно, тело и шейку матки сзади, брюшина спускается ниже шейки,
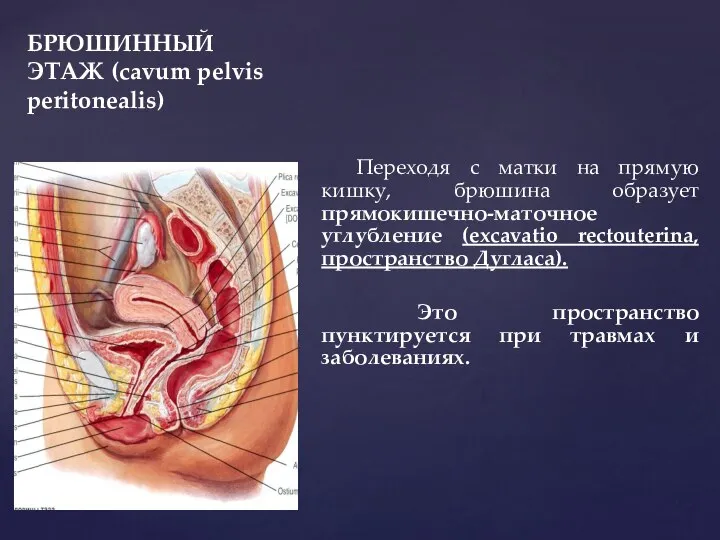
- 26. БРЮШИННЫЙ ЭТАЖ (cavum pelvis peritonealis) Переходя с матки на прямую кишку, брюшина образует прямокишечно-маточное углубление (excavatio
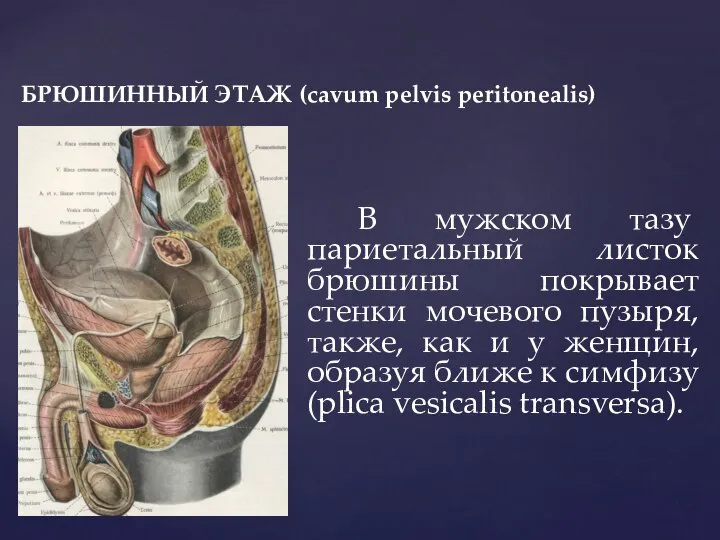
- 27. БРЮШИННЫЙ ЭТАЖ (cavum pelvis peritonealis) В мужском тазу париетальный листок брюшины покрывает стенки мочевого пузыря, также,
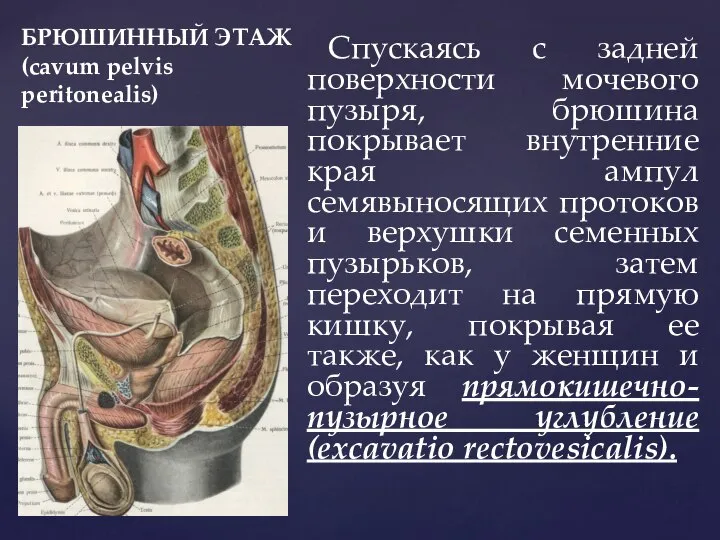
- 28. БРЮШИННЫЙ ЭТАЖ (cavum pelvis peritonealis) Спускаясь с задней поверхности мочевого пузыря, брюшина покрывает внутренние края ампул
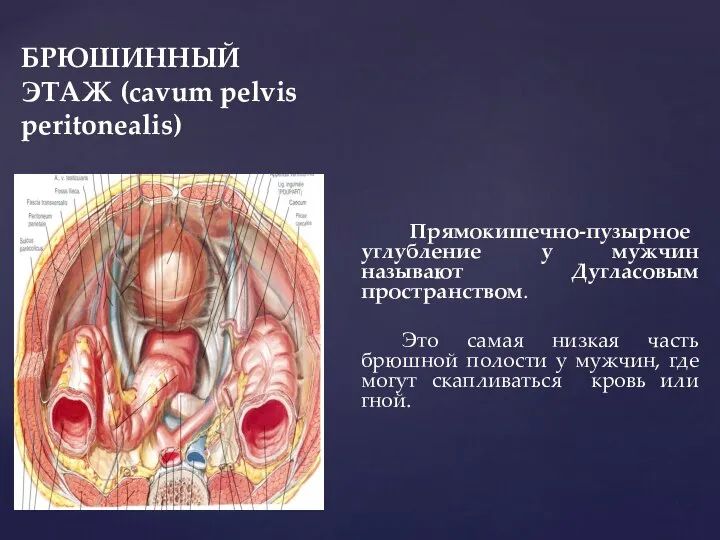
- 29. БРЮШИННЫЙ ЭТАЖ (cavum pelvis peritonealis) Прямокишечно-пузырное углубление у мужчин называют Дугласовым пространством. Это самая низкая часть
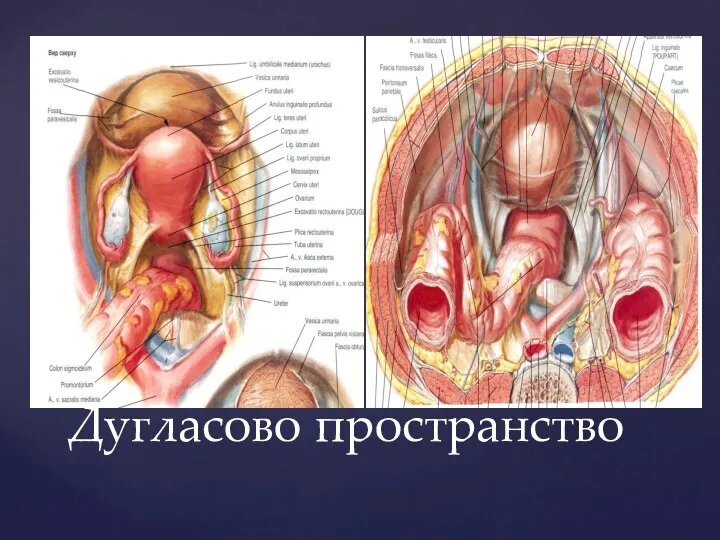
- 30. Дугласово пространство
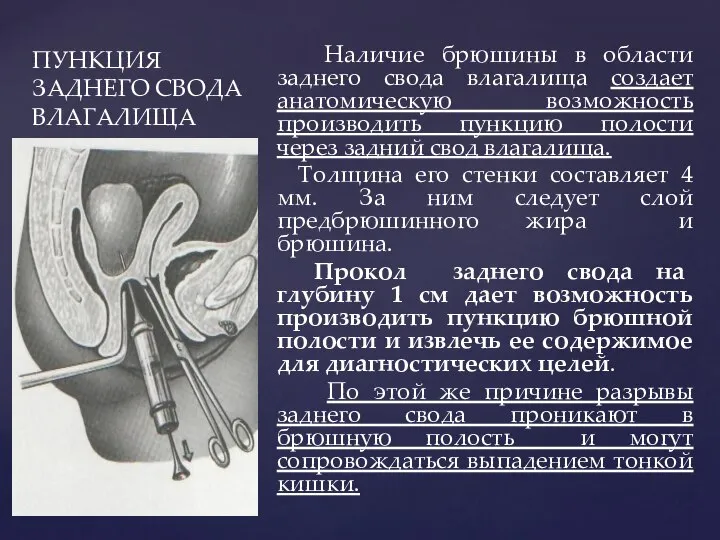
- 31. ПУНКЦИЯ ЗАДНЕГО СВОДА ВЛАГАЛИЩА Наличие брюшины в области заднего свода влагалища создает анатомическую возможность производить пункцию
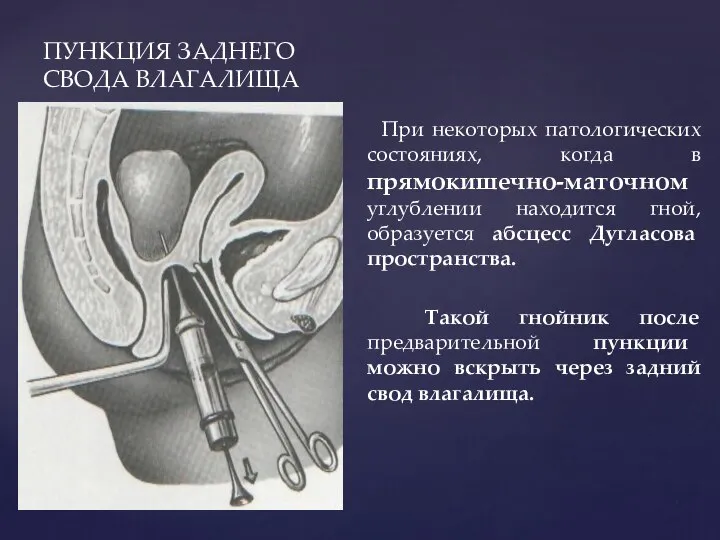
- 32. ПУНКЦИЯ ЗАДНЕГО СВОДА ВЛАГАЛИЩА При некоторых патологических состояниях, когда в прямокишечно-маточном углублении находится гной, образуется абсцесс
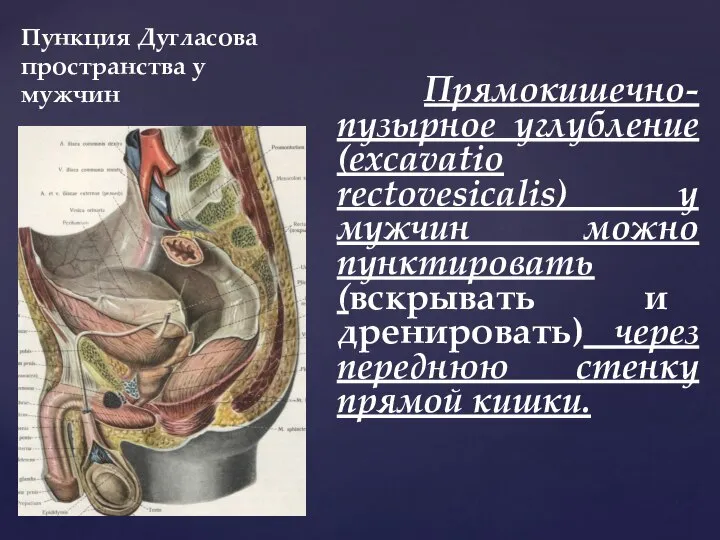
- 33. Пункция Дугласова пространства у мужчин Прямокишечно-пузырное углубление (excavatio rectovesicalis) у мужчин можно пунктировать (вскрывать и дренировать)
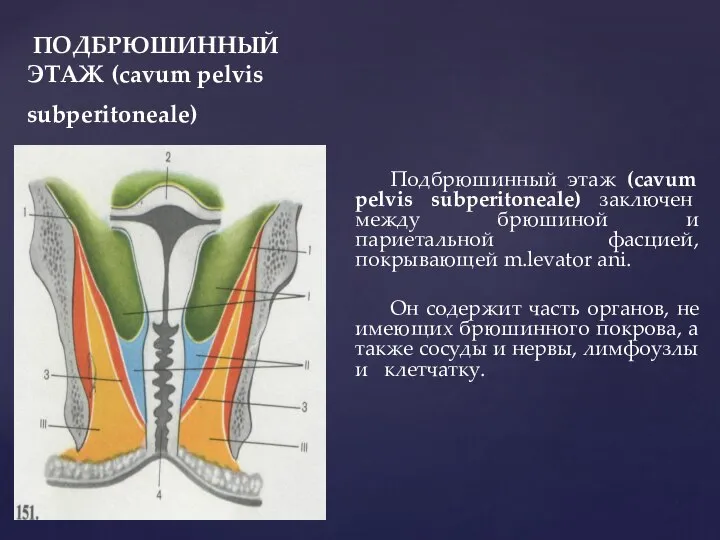
- 34. ПОДБРЮШИННЫЙ ЭТАЖ (cavum pelvis subperitoneale) Подбрюшинный этаж (cavum pelvis subperitoneale) заключен между брюшиной и париетальной фасцией,
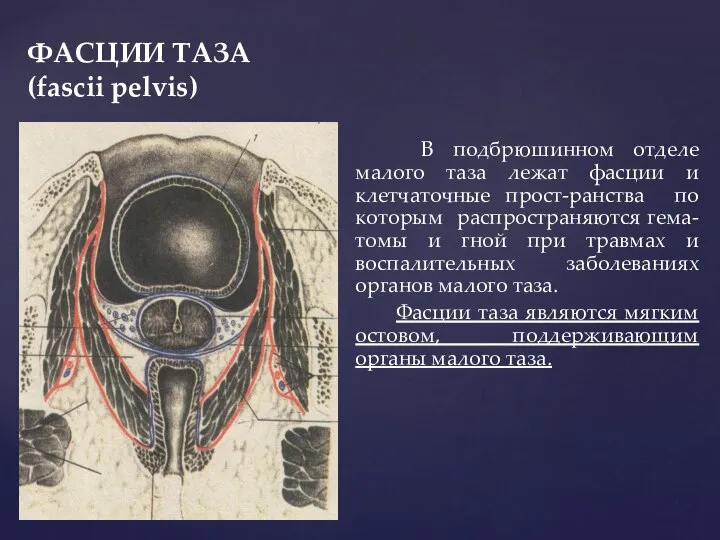
- 35. ФАСЦИИ ТАЗА (fascii pelvis) В подбрюшинном отделе малого таза лежат фасции и клетчаточные прост-ранства по которым
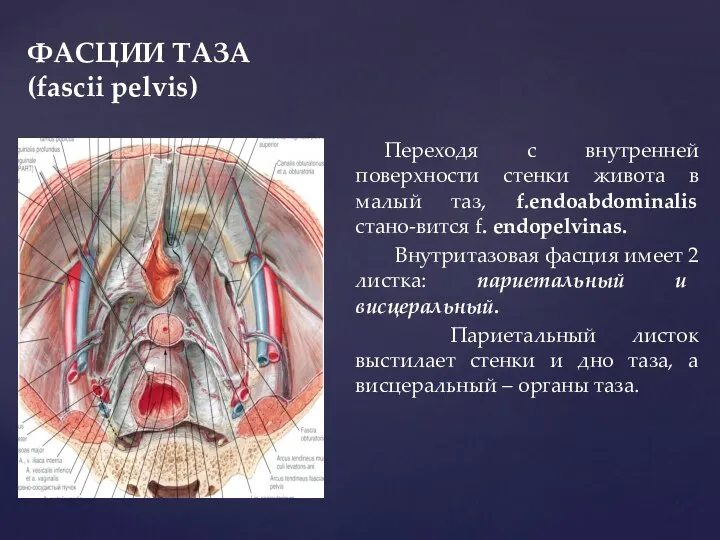
- 36. ФАСЦИИ ТАЗА (fascii pelvis) Переходя с внутренней поверхности стенки живота в малый таз, f.endoabdominalis стано-вится f.
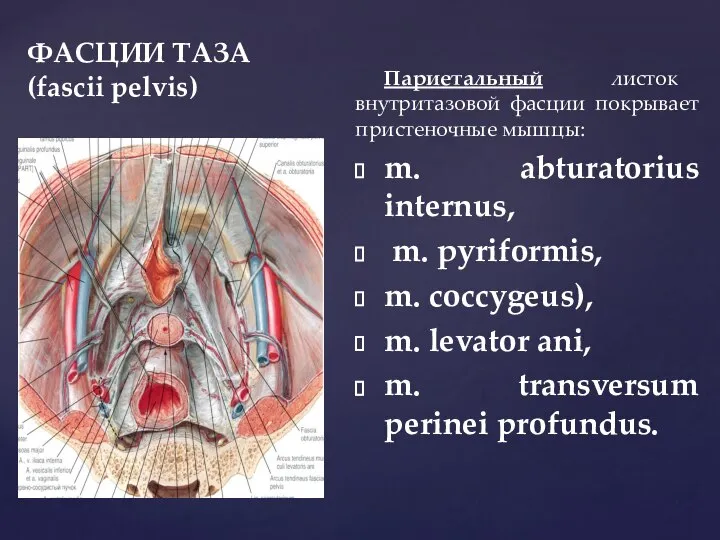
- 37. ФАСЦИИ ТАЗА (fascii pelvis) Париетальный листок внутритазовой фасции покрывает пристеночные мышцы: m. abturatorius internus, m. рyriformis,
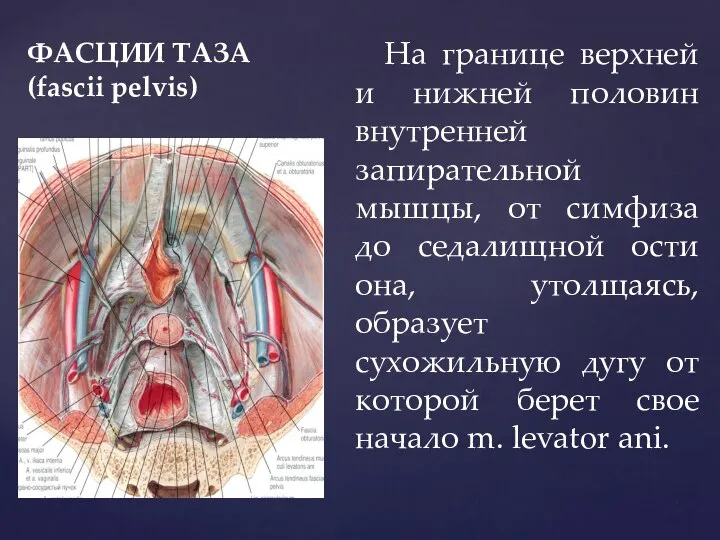
- 38. ФАСЦИИ ТАЗА (fascii pelvis) На границе верхней и нижней половин внутренней запирательной мышцы, от симфиза до
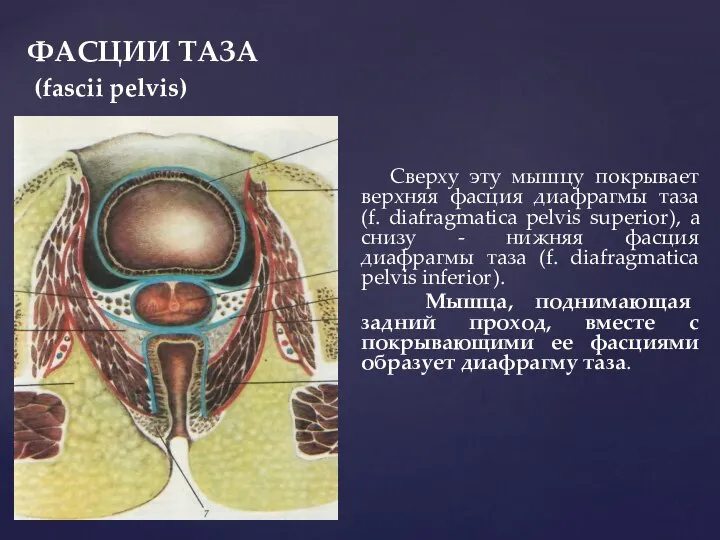
- 39. ФАСЦИИ ТАЗА (fascii pelvis) Сверху эту мышцу покрывает верхняя фасция диафрагмы таза (f. diafragmatica pelvis superior),
- 40. ФАСЦИИ ТАЗА (fascii pelvis) Париетальная фасция, покрывающая глубокую поперечную мышцу промежности сверху, называется f.diafragmica urogenitalis superior,
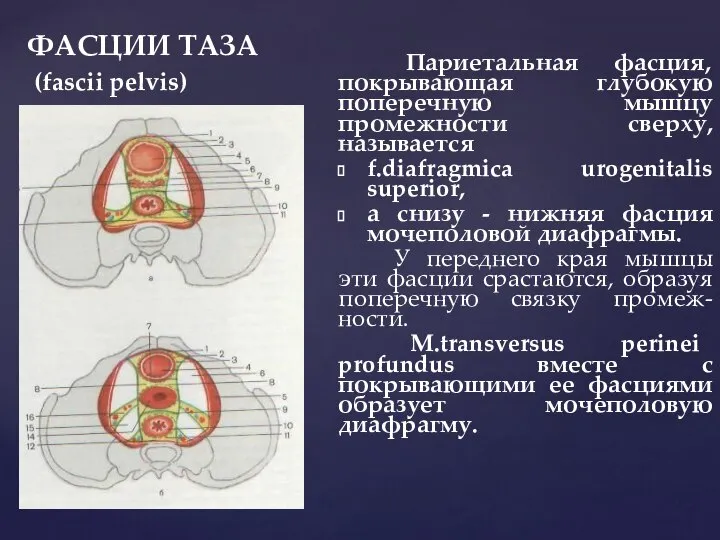
- 41. ФАСЦИИ ТАЗА (fascii pelvis) От внутреннего отверстия запирательного канала к крестцово-подвздошному сочленению париетальная фасция образует 2
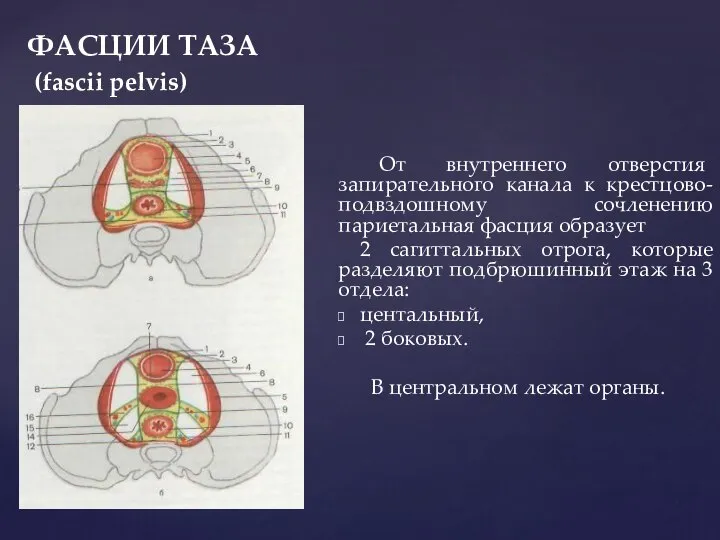
- 42. ФАСЦИИ ТАЗА Таким образом, органы малого таза заключены в пространстве, ограниченном: спереди – лобковыми костями, с
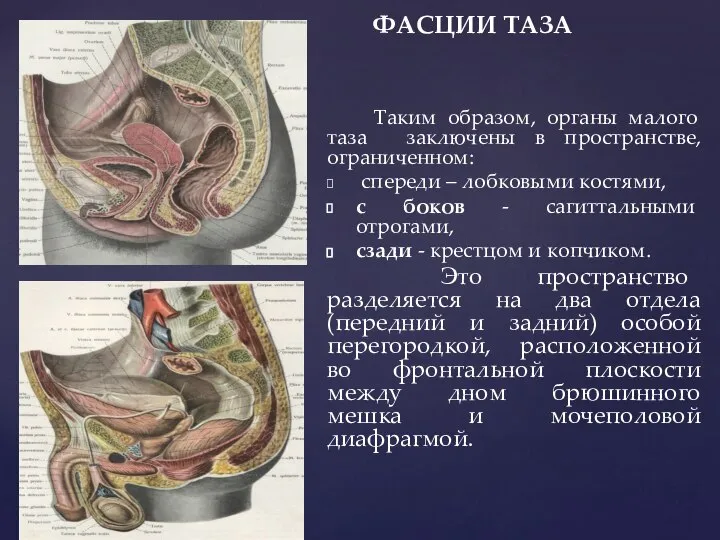
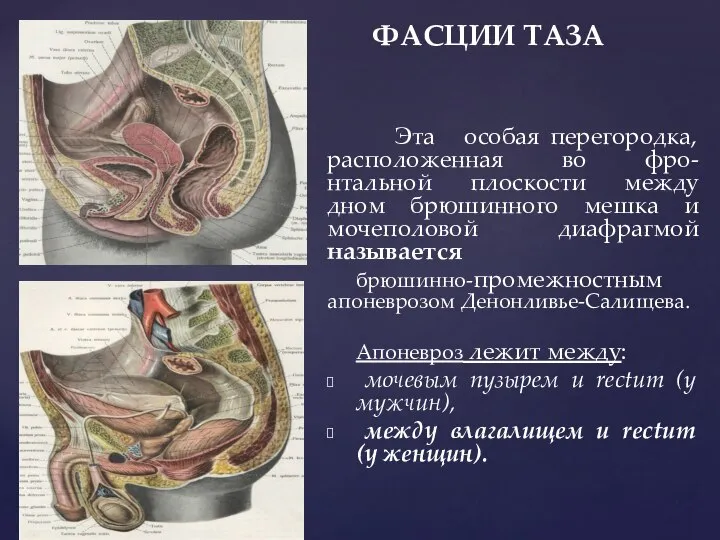
- 43. ФАСЦИИ ТАЗА Эта особая перегородка, расположенная во фро-нтальной плоскости между дном брюшинного мешка и мочеполовой диафрагмой
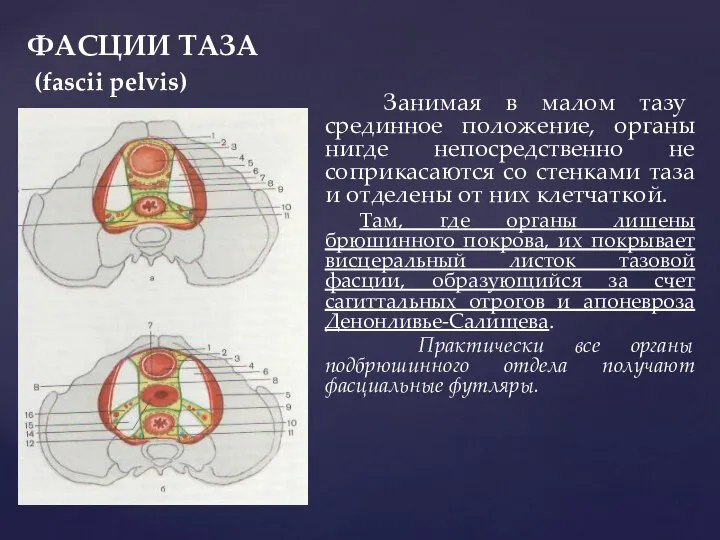
- 44. ФАСЦИИ ТАЗА (fascii pelvis) Занимая в малом тазу срединное положение, органы нигде непосредственно не соприкасаются со
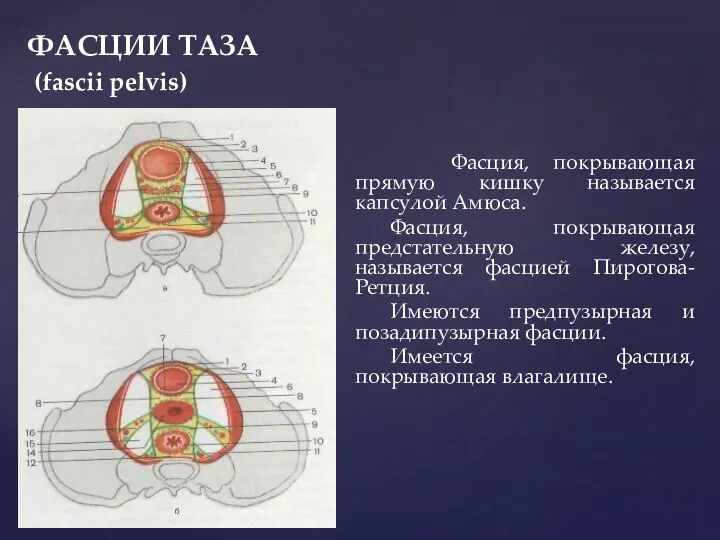
- 45. ФАСЦИИ ТАЗА (fascii pelvis) Фасция, покрывающая прямую кишку называется капсулой Амюса. Фасция, покрывающая предстательную железу, называется
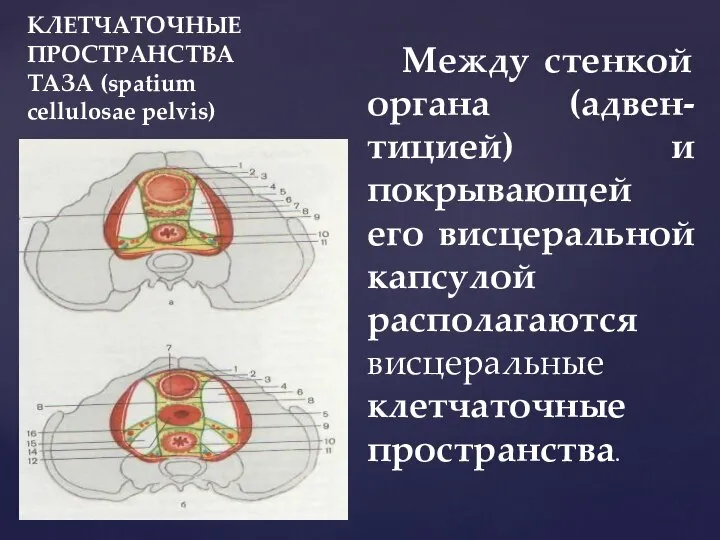
- 46. КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА ТАЗА (spatium cellulosae pelvis) Между стенкой органа (адвен-тицией) и покрывающей его висцеральной капсулой располагаются
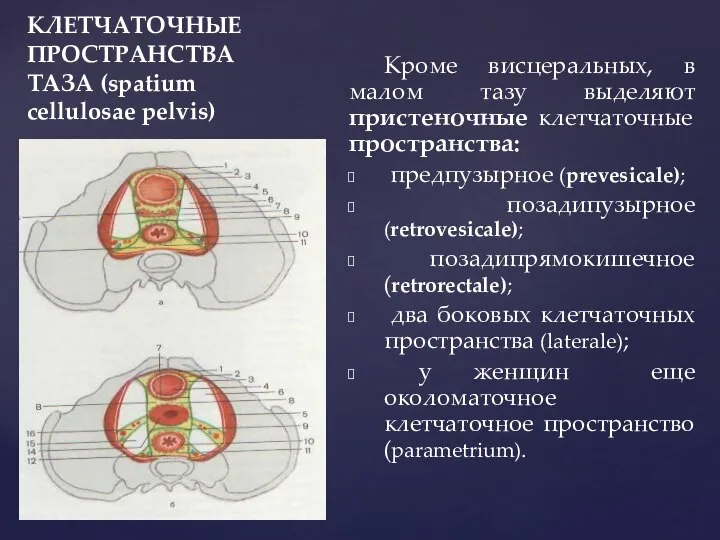
- 47. КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА ТАЗА (spatium cellulosae pelvis) Кроме висцеральных, в малом тазу выделяют пристеночные клетчаточные пространства: предпузырное
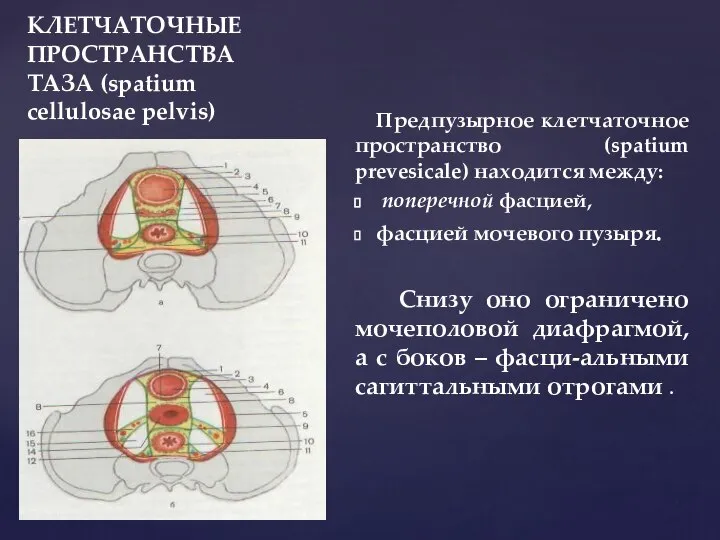
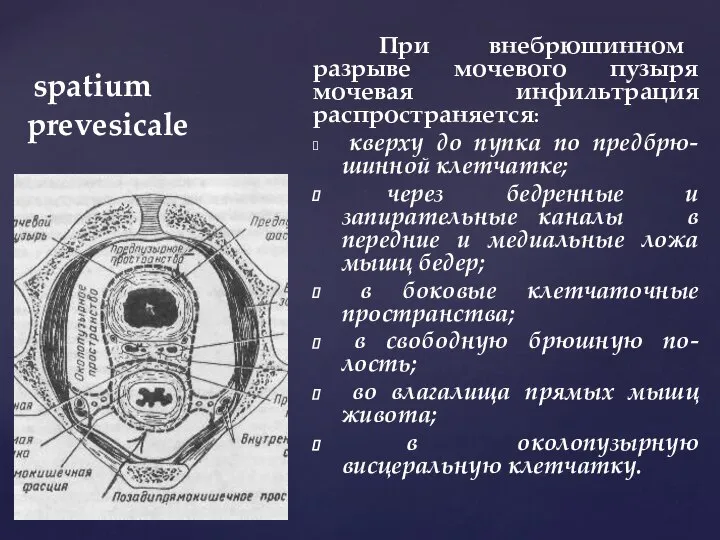
- 48. КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА ТАЗА (spatium cellulosae pelvis) Предпузырное клетчаточное пространство (spatium prevesicale) находится между: поперечной фасцией, фасцией
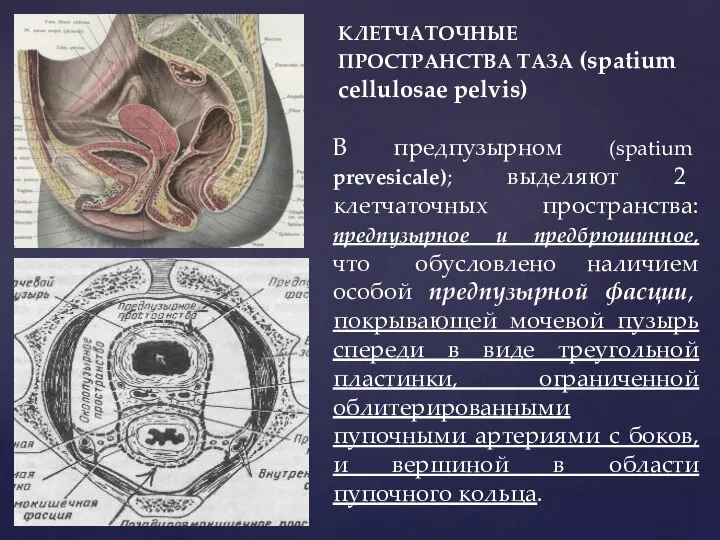
- 49. КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА ТАЗА (spatium cellulosae pelvis) В предпузырном (spatium prevesicale); выделяют 2 клетчаточных пространства: предпузырное и
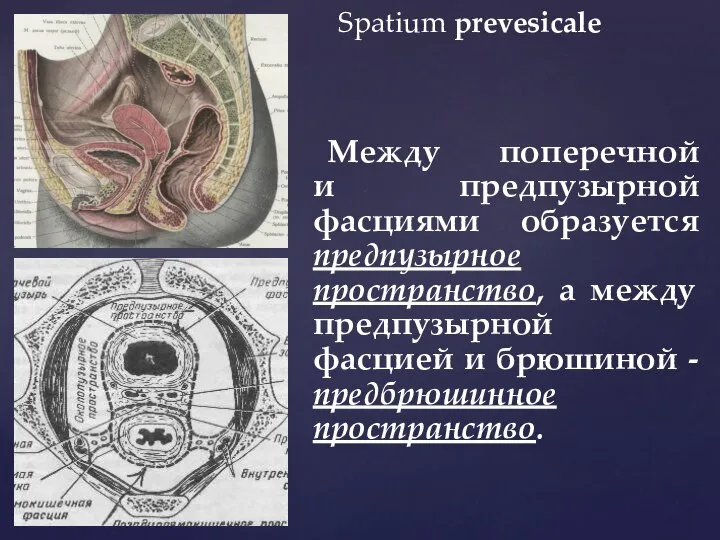
- 50. Spatium prevesicale Между поперечной и предпузырной фасциями образуется предпузырное пространство, а между предпузырной фасцией и брюшиной
- 51. spatium prevesicale При внебрюшинном разрыве мочевого пузыря мочевая инфильтрация распространяется: кверху до пупка по предбрю-шинной клетчатке;
- 52. spatium prevesicale Через предпузырное клетчаточное пространство осуществляется доступ к мочевому пузырю: при его высоком сечении (цистотомии,
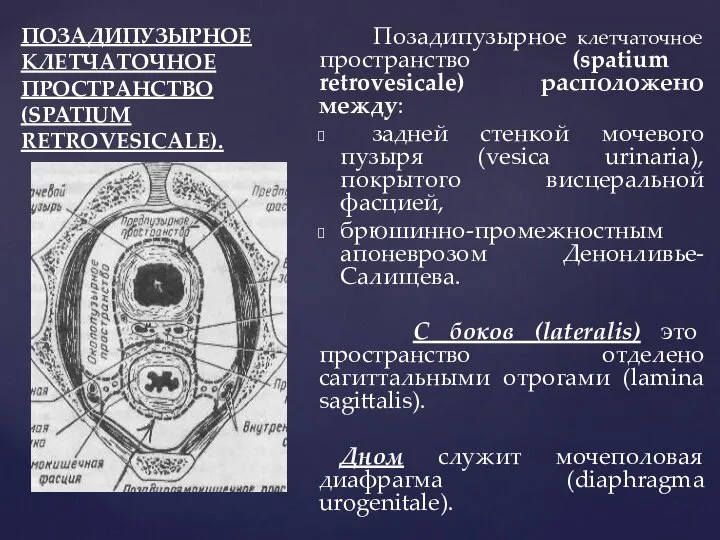
- 53. ПОЗАДИПУЗЫРНОЕ КЛЕТЧАТОЧНОЕ ПРОСТРАНСТВО (SPATIUM RETROVESICALE). Позадипузырное клетчаточное пространство (spatium retrovesicale) расположено между: задней стенкой мочевого пузыря
- 54. ПОЗАДИПУЗЫРНОЕ КЛЕТЧАТОЧНОЕ ПРОСТРАНСТВО (SPATIUM RETROVESICALE). В этом пространстве у мужчин расположены: предстательная железа (prostata), конечные отделы
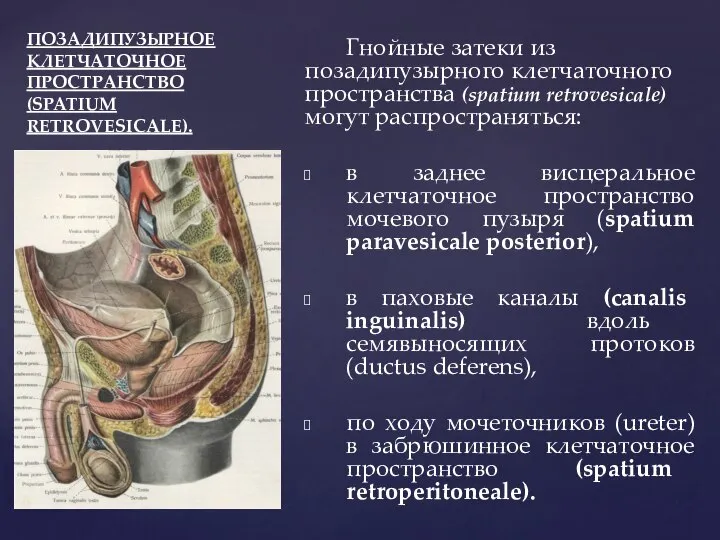
- 55. ПОЗАДИПУЗЫРНОЕ КЛЕТЧАТОЧНОЕ ПРОСТРАНСТВО (SPATIUM RETROVESICALE). Гнойные затеки из позадипузырного клетчаточного пространства (spatium retrovesicale) могут распространяться: в
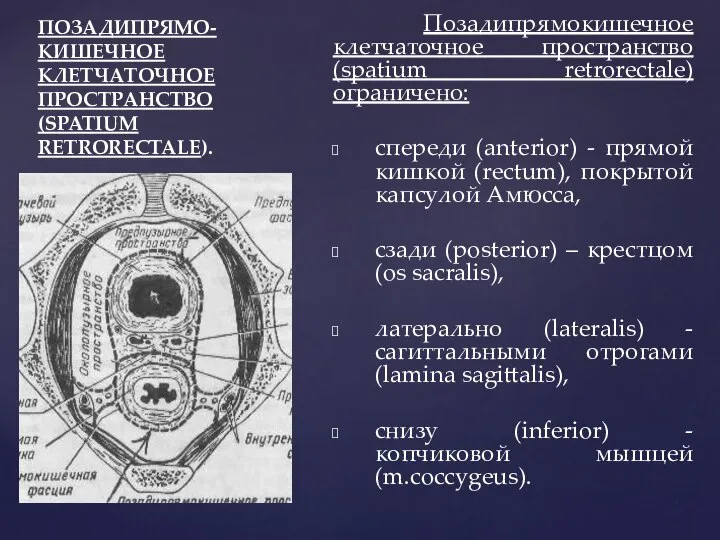
- 56. ПОЗАДИПРЯМО-КИШЕЧНОЕ КЛЕТЧАТОЧНОЕ ПРОСТРАНСТВО (SPATIUM RETRORECTALE). Позадипрямокишечное клетчаточное пространство (spatium retrorectale) ограничено: спереди (anterior) - прямой кишкой
- 57. ПОЗАДИПРЯМО-КИШЕЧНОЕ КЛЕТЧАТОЧНОЕ ПРОСТРАНСТВО (SPATIUM RETRORECTALE). Гнойные затеки из позадипрямокишечного клетчаточного пространства возможны: в забрюшинное клетчаточное пространство
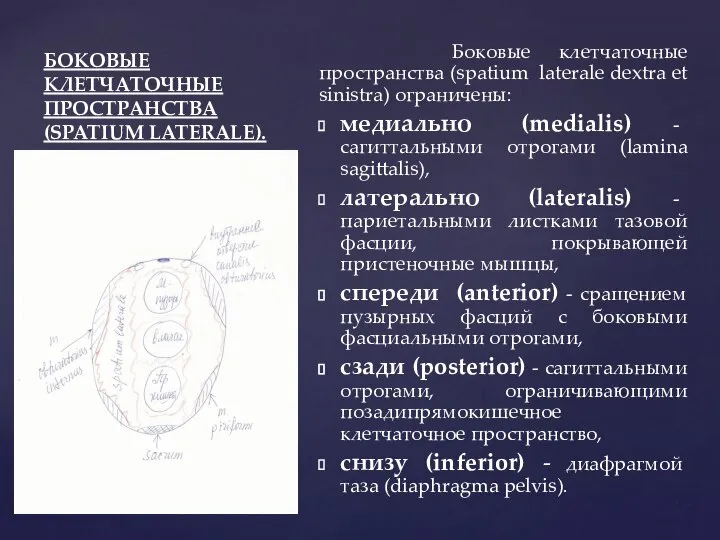
- 58. БОКОВЫЕ КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА (SPATIUM LATERALE). Боковые клетчаточные пространства (spatium laterale dextra et sinistra) ограничены: медиально (medialis)
- 59. БОКОВЫЕ КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА (SPATIUM LATERALE). Из жировой клетчатки боковых пространств гной может распространяться: в забрюшинное клетчаточное
- 60. БОКОВЫЕ КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА (SPATIUM LATERALE). В жировой клетчатке боковых клетчаточных пространств располагаются: кровеносные сосуды (общие и
- 61. БОКОВЫЕ КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА (SPATIUM LATERALE). Внутренняя подвздошная артерии (a.iliaca interna) лежит: у медиального края подвздошно-поясничной мышцы
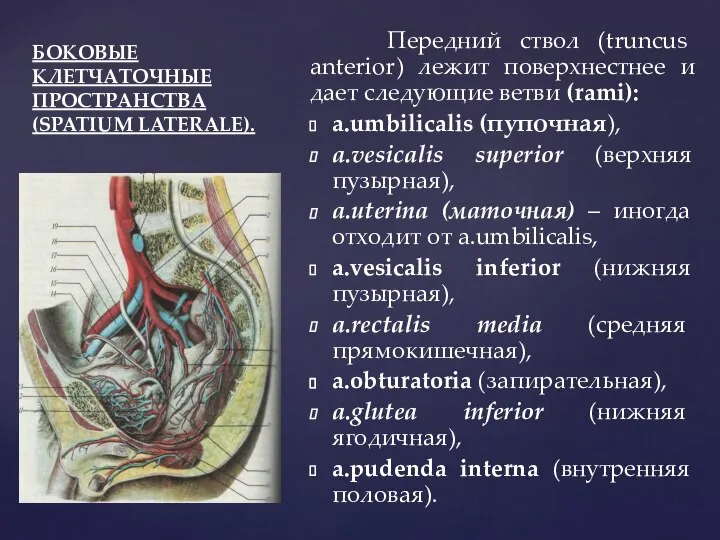
- 62. БОКОВЫЕ КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА (SPATIUM LATERALE). Передний ствол (truncus anterior) лежит поверхнестнее и дает следующие ветви (rami):
- 63. Задний ствол внутренней подвздошной артерии (truncus posterior a.iliaca interna) более короткий и лежит глубже (profunda) переднего
- 64. Крестцовое нервное сплетение (plexus sacralis) выходит из тазовых крестцовых отверстий, лежит на передней поверхности m.piriformis и
- 65. Органы малого таза расположены в среднем отделе малого таза. Они нигде не соприкасаются с костями и
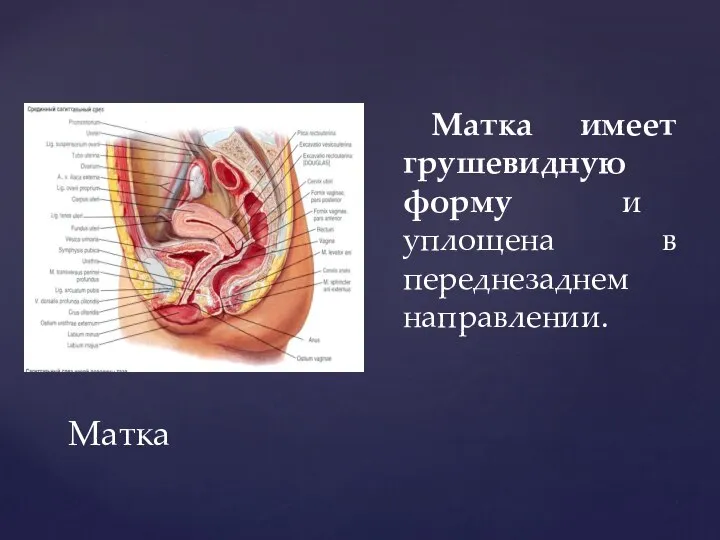
- 66. Матка Матка имеет грушевидную форму и уплощена в переднезаднем направлении.
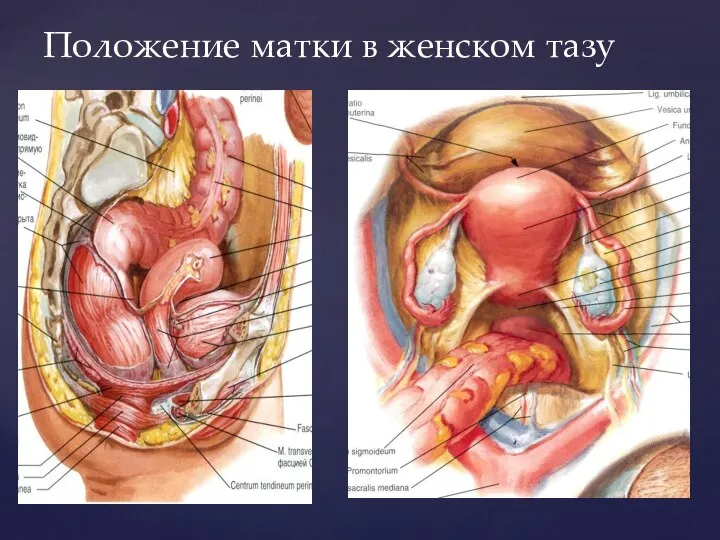
- 67. Положение матки в женском тазу
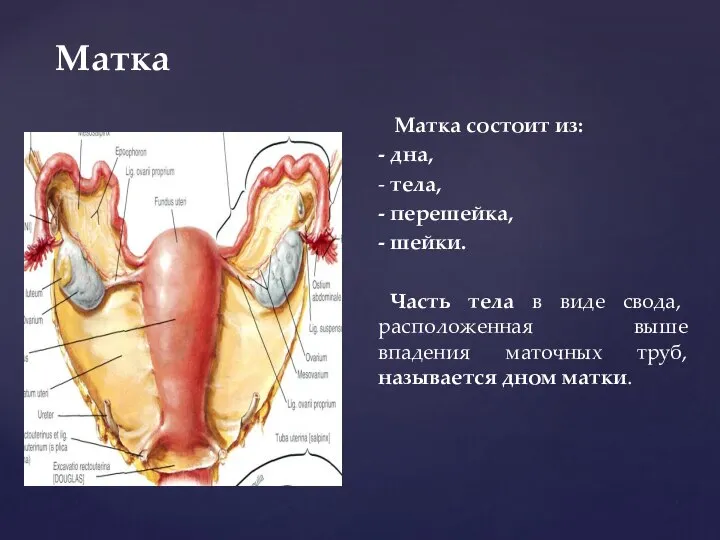
- 68. Матка Матка состоит из: - дна, - тела, - перешейка, - шейки. Часть тела в виде
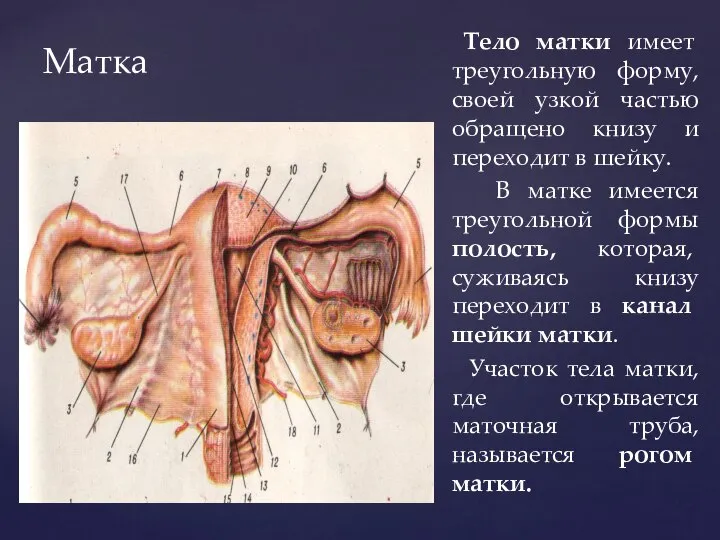
- 69. Матка Тело матки имеет треугольную форму, своей узкой частью обращено книзу и переходит в шейку. В
- 70. Собственно фиксирующий аппарат матки это уплотнения соединительной ткани, находящиеся в тесной связи с париетальными и висцеральными
- 71. Фиксирующий аппарат матки Лобково-пузырные связки, расположенные между лоном и мочевым пузырём не заканчиваются в области мочевого
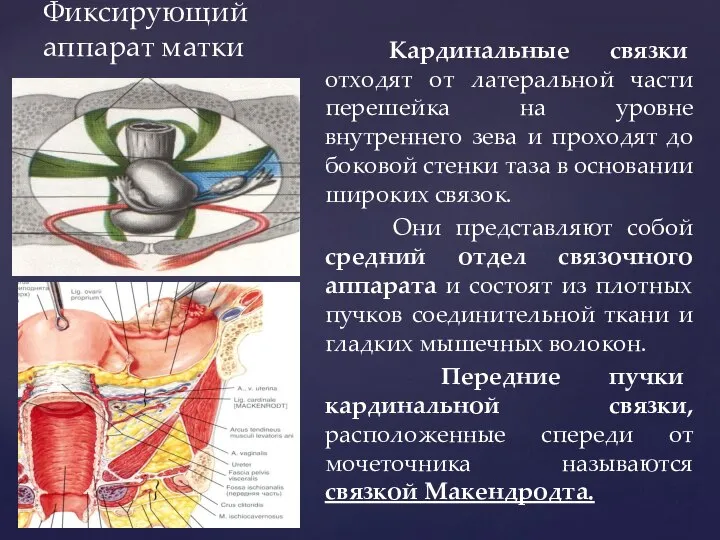
- 72. Фиксирующий аппарат матки Кардинальные связки отходят от латеральной части перешейка на уровне внутреннего зева и проходят
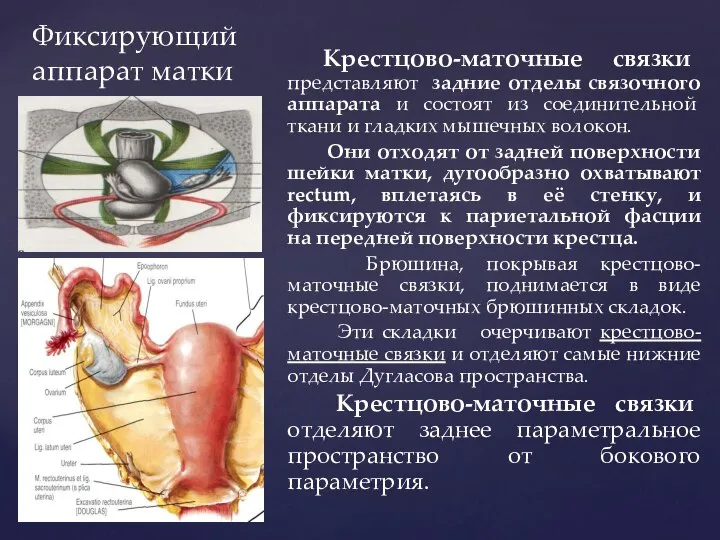
- 73. Фиксирующий аппарат матки Крестцово-маточные связки представляют задние отделы связочного аппарата и состоят из соединительной ткани и
- 74. Фиксирующий аппарат матки Фиксирующий аппарат матки это связки: -лонно-пузырные, -пузырно-маточные, -крестцово-маточные, -кардинальные. Поддерживающий аппарат это фасции
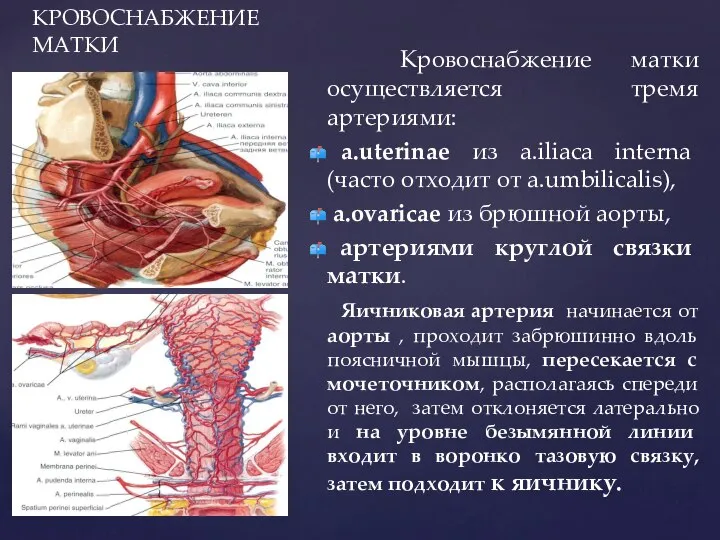
- 75. КРОВОСНАБЖЕНИЕ МАТКИ Кровоснабжение матки осуществляется тремя артериями: a.uterinae из a.iliaca interna (часто отходит от a.umbilicalis), a.ovaricae
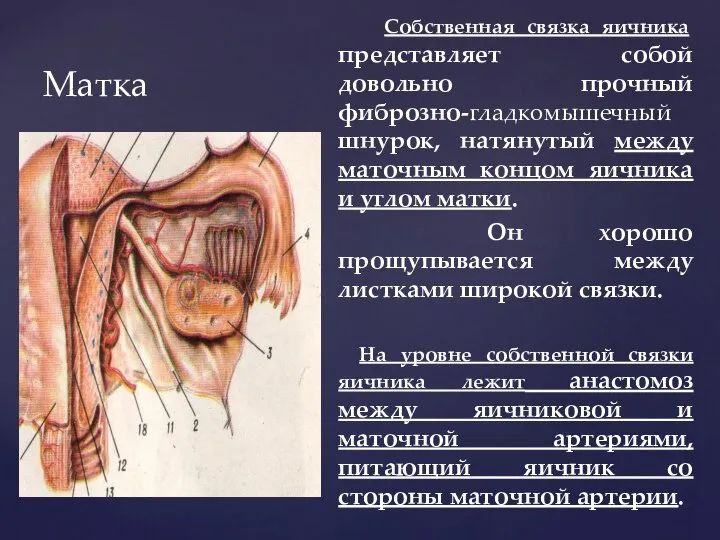
- 76. Матка Собственная связка яичника представляет собой довольно прочный фиброзно-гладкомышечный шнурок, натянутый между маточным концом яичника и
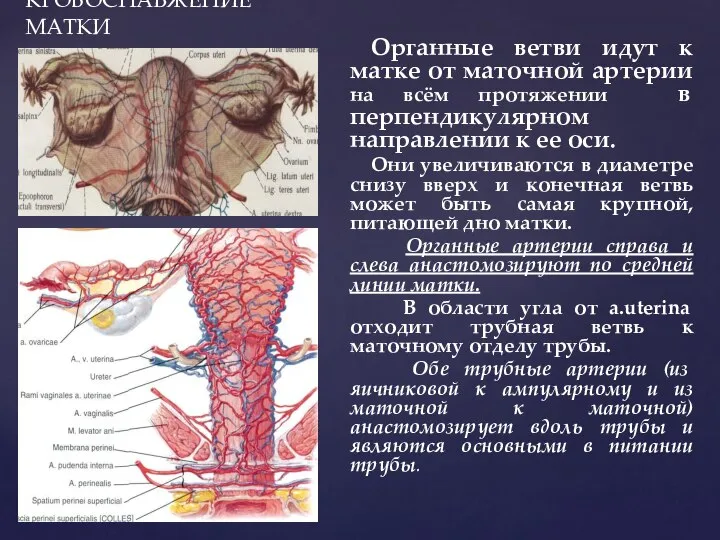
- 77. КРОВОСНАБЖЕНИЕ МАТКИ Органные ветви идут к матке от маточной артерии на всём протяжении в перпендикулярном направлении
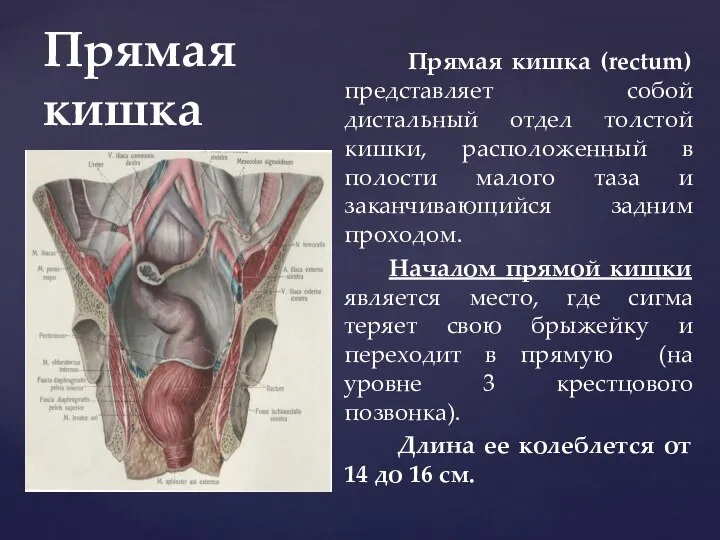
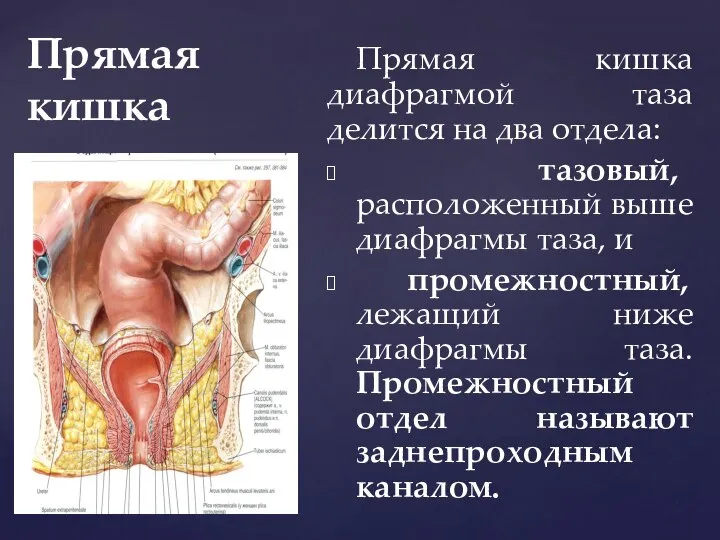
- 78. Прямая кишка Прямая кишка (rectum) представляет собой дистальный отдел толстой кишки, расположенный в полости малого таза
- 79. Прямая кишка Прямая кишка диафрагмой таза делится на два отдела: тазовый, расположенный выше диафрагмы таза, и
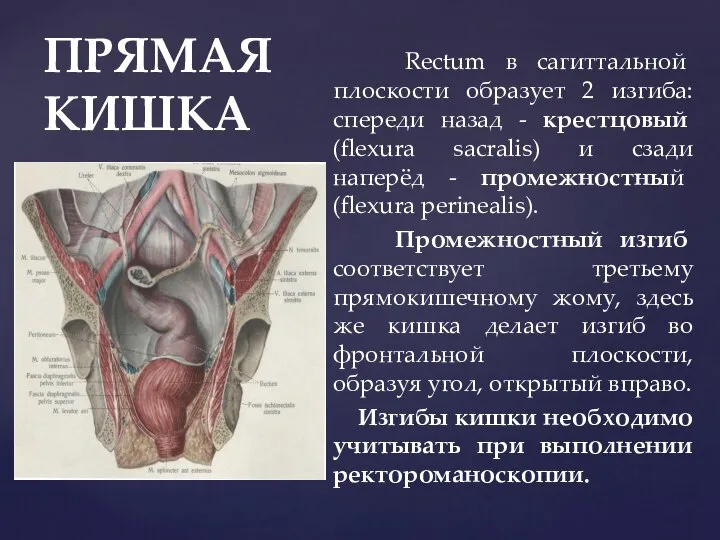
- 80. ПРЯМАЯ КИШКА Rectum в сагиттальной плоскости образует 2 изгиба: спереди назад - крестцовый (flexura sacralis) и
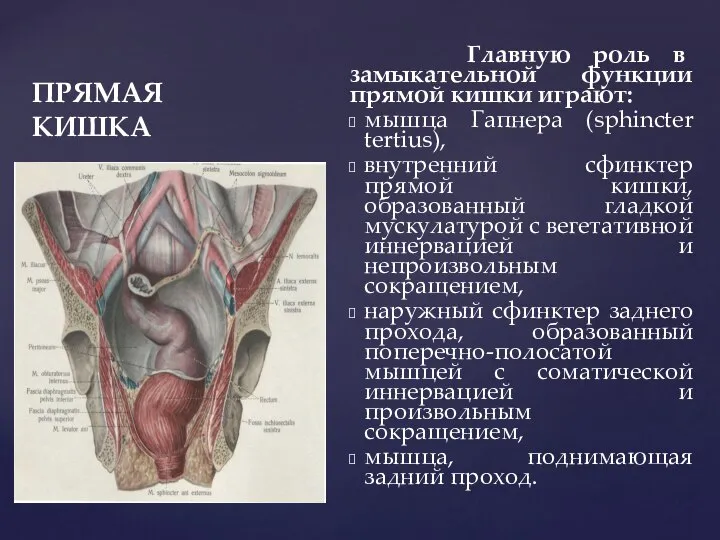
- 81. ПРЯМАЯ КИШКА Главную роль в замыкательной функции прямой кишки играют: мышца Гапнера (sphincter tertius), внутренний сфинктер
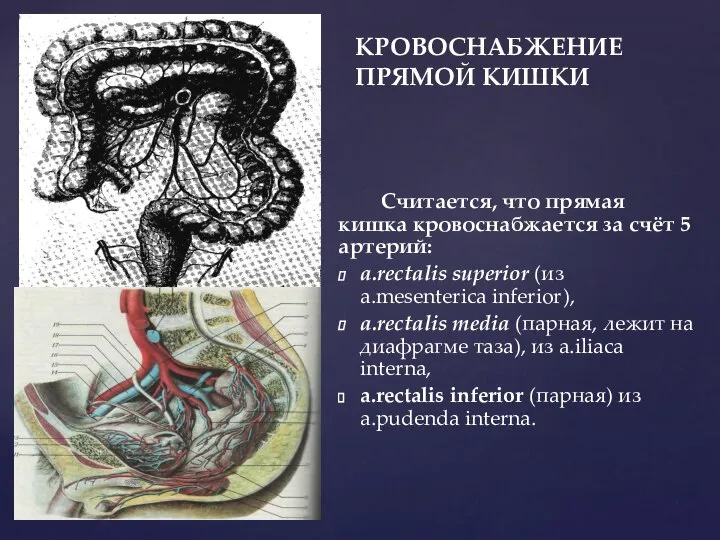
- 82. КРОВОСНАБЖЕНИЕ ПРЯМОЙ КИШКИ Считается, что прямая кишка кровоснабжается за счёт 5 артерий: a.rectalis superior (из a.mesenterica
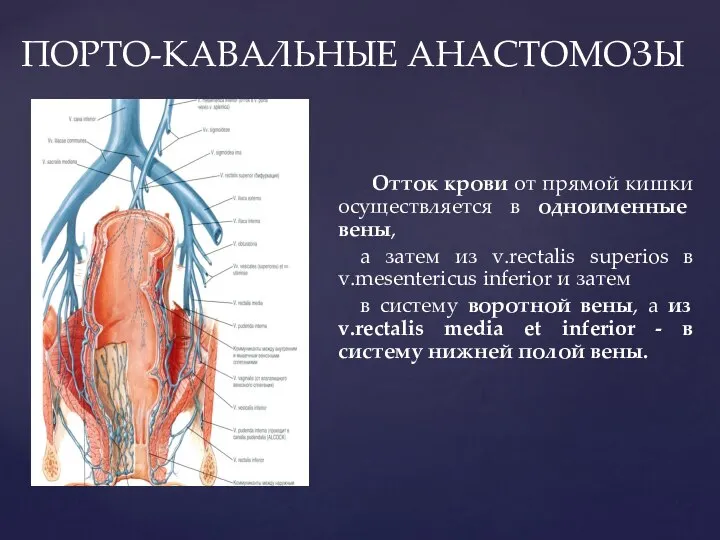
- 83. ПОРТО-КАВАЛЬНЫЕ АНАСТОМОЗЫ Отток крови от прямой кишки осуществляется в одноименные вены, а затем из v.rectalis superios
- 84. Венозная система rectum вызывает большой интерес не только в связи с наличием в её стенке порто-кавальных
- 85. В 40% случаев кавернозная ткань располагается диффузно, у таких лиц геморрой менее вероятен. У 60% людей
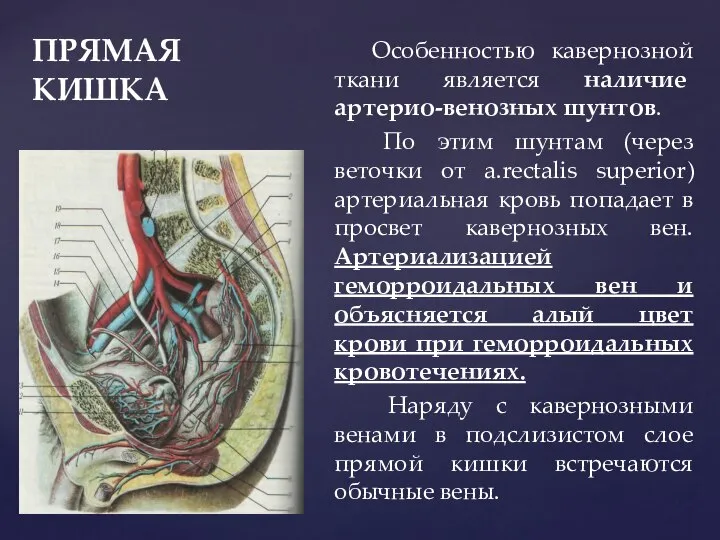
- 86. ПРЯМАЯ КИШКА Особенностью кавернозной ткани является наличие артерио-венозных шунтов. По этим шунтам (через веточки от a.rectalis
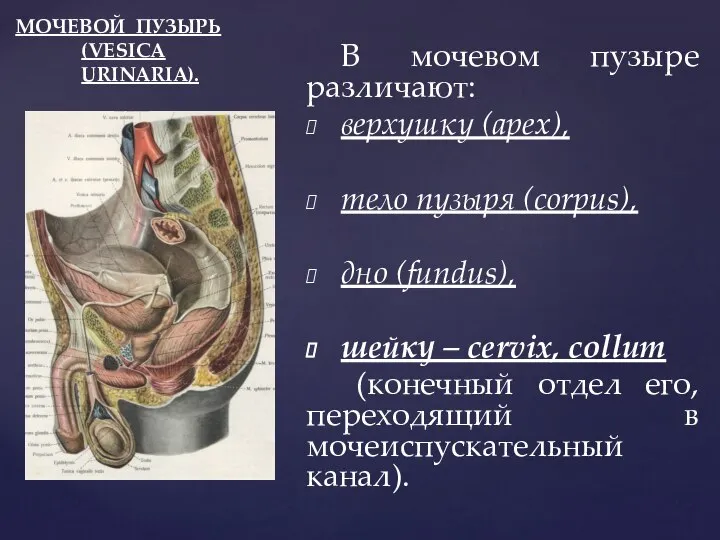
- 87. МОЧЕВОЙ ПУЗЫРЬ (VESICA URINARIA). В мочевом пузыре различают: верхушку (apex), тело пузыря (corpus), дно (fundus), шейку
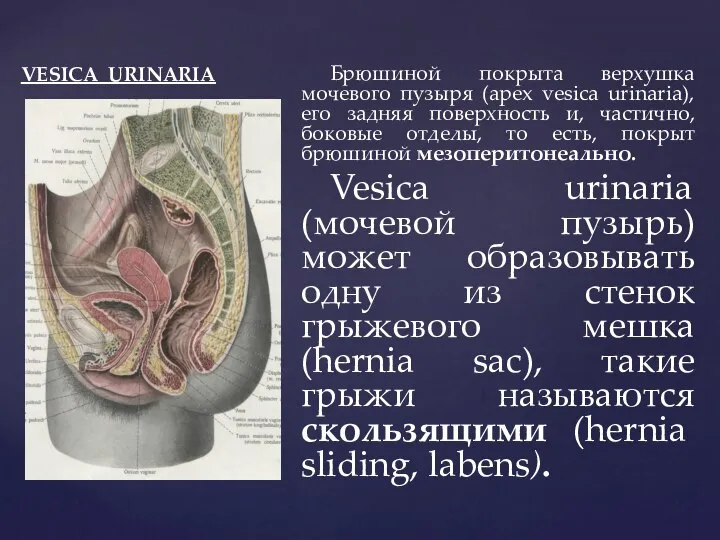
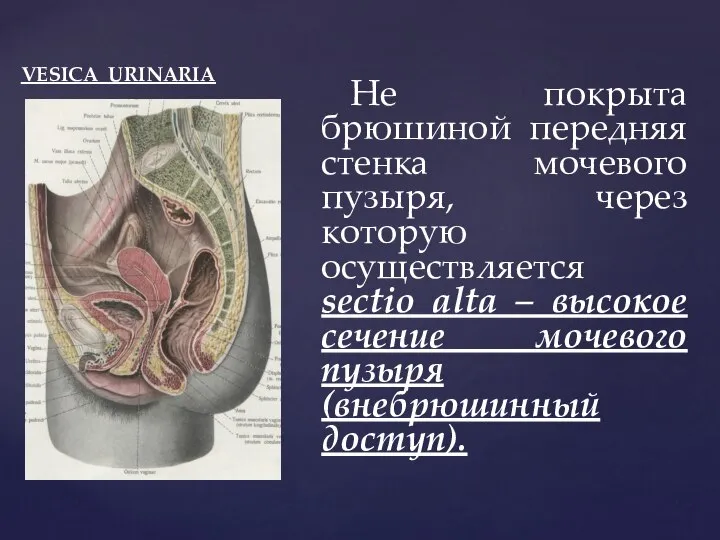
- 88. VESICA URINARIA Брюшиной покрыта верхушка мочевого пузыря (apex vesica urinaria), его задняя поверхность и, частично, боковые
- 89. VESICA URINARIA Не покрыта брюшиной передняя стенка мочевого пузыря, через которую осуществляется sectio alta – высокое
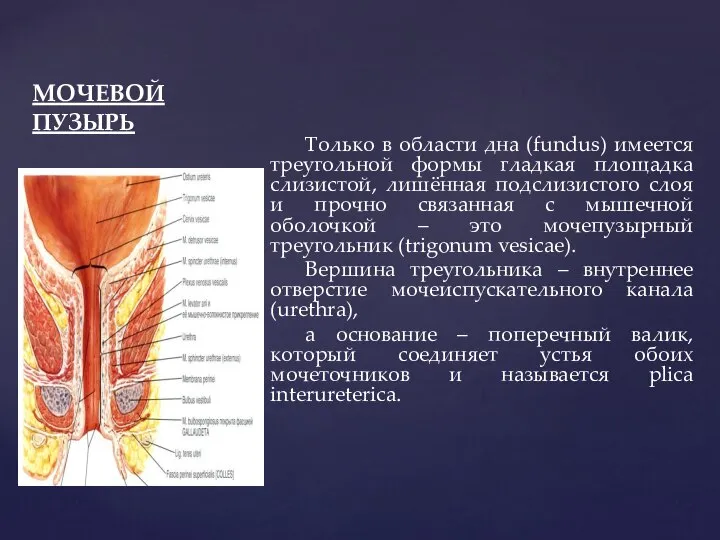
- 90. МОЧЕВОЙ ПУЗЫРЬ Только в области дна (fundus) имеется треугольной формы гладкая площадка слизистой, лишённая подслизистого слоя
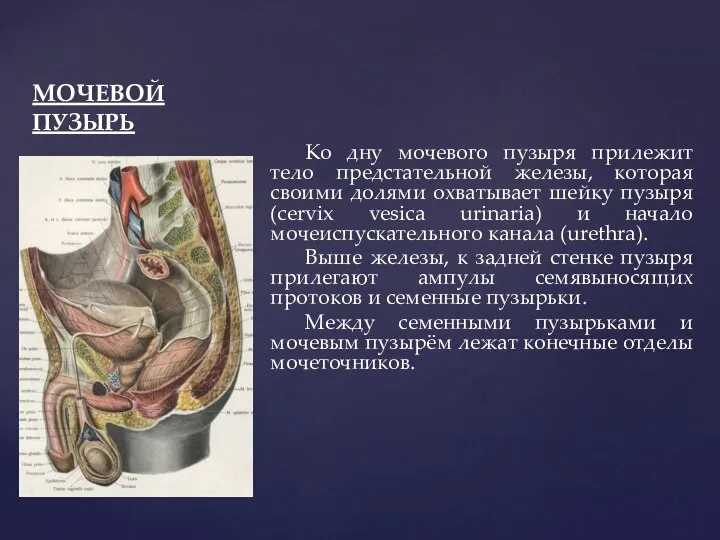
- 91. МОЧЕВОЙ ПУЗЫРЬ Ко дну мочевого пузыря прилежит тело предстательной железы, которая своими долями охватывает шейку пузыря
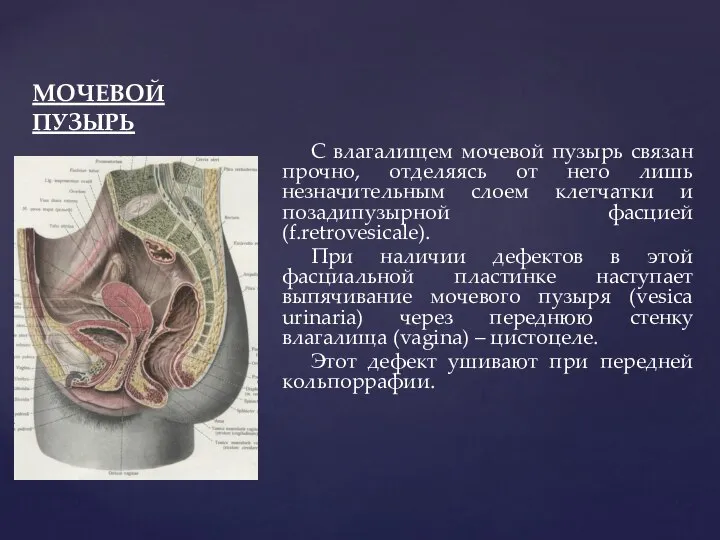
- 92. МОЧЕВОЙ ПУЗЫРЬ С влагалищем мочевой пузырь связан прочно, отделяясь от него лишь незначительным слоем клетчатки и
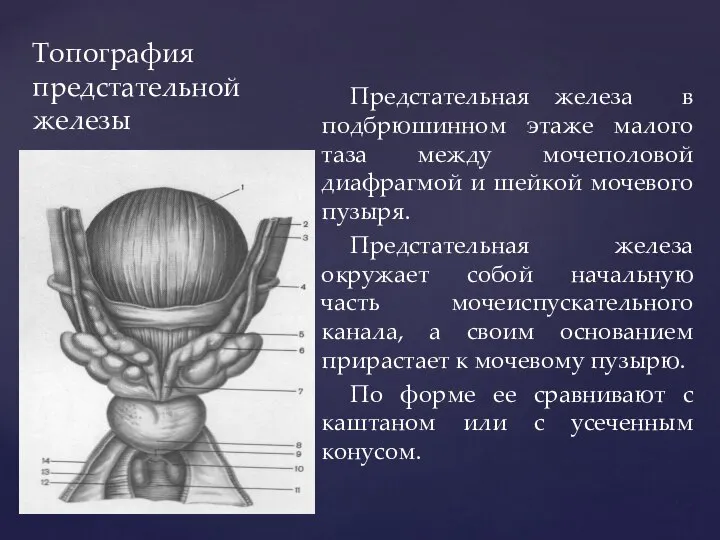
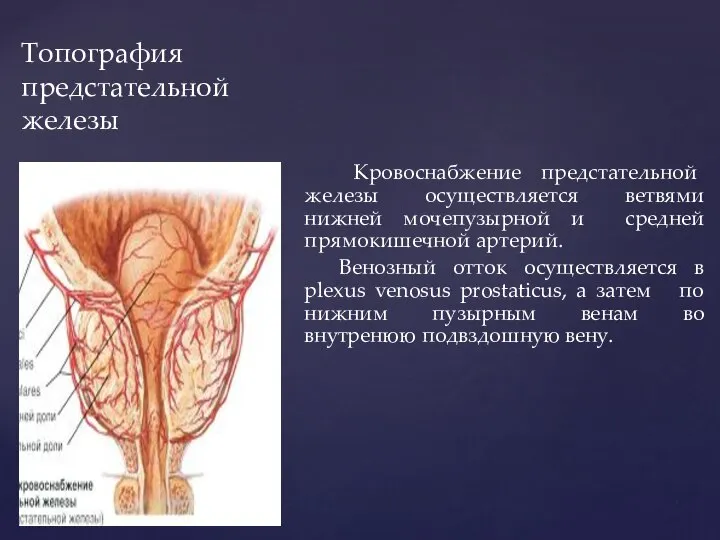
- 93. Топография предстательной железы Предстательная железа в подбрюшинном этаже малого таза между мочеполовой диафрагмой и шейкой мочевого
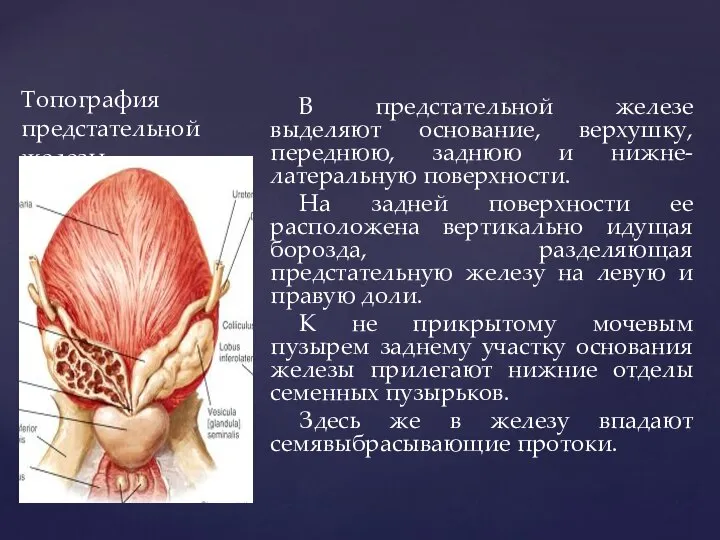
- 94. Топография предстательной железы В предстательной железе выделяют основание, верхушку, переднюю, заднюю и нижне-латеральную поверхности. На задней
- 95. Топография предстательной железы Между местом впадения семявыбрасывающих протоков и мочеиспускательным каналом расположен перешеек предстательной железы. Если
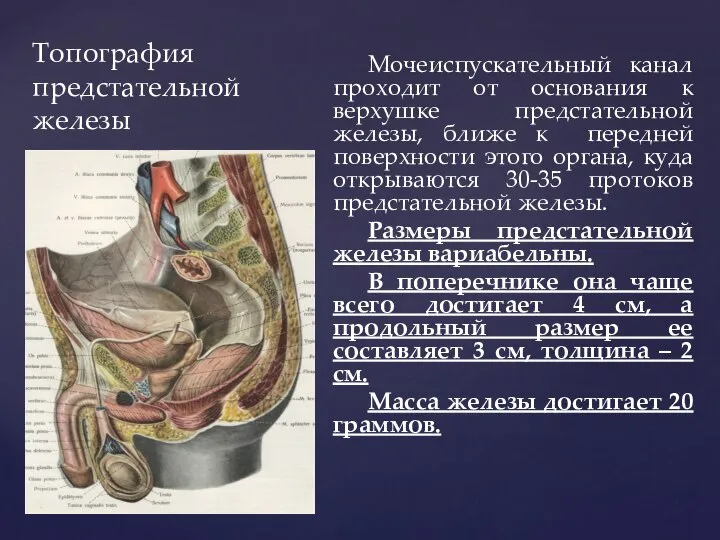
- 96. Топография предстательной железы Мочеиспускательный канал проходит от основания к верхушке предстательной железы, ближе к передней поверхности
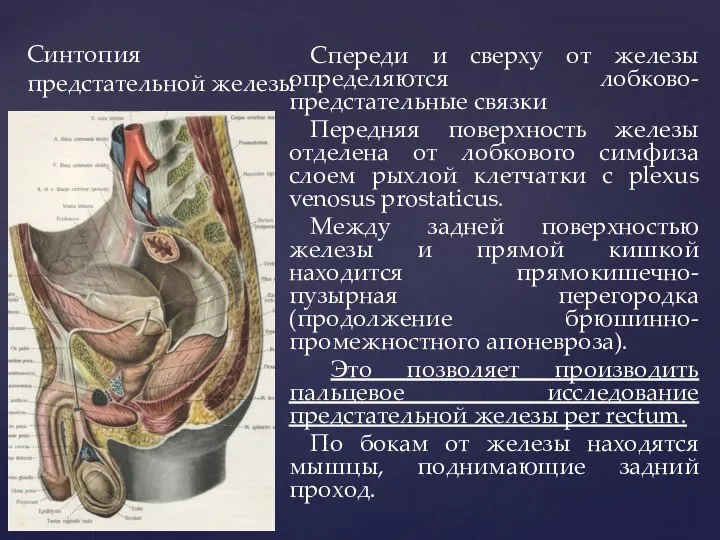
- 97. Синтопия предстательной железы Спереди и сверху от железы определяются лобково-предстательные связки Передняя поверхность железы отделена от
- 98. Топография предстательной железы Кровоснабжение предстательной железы осуществляется ветвями нижней мочепузырной и средней прямокишечной артерий. Венозный отток
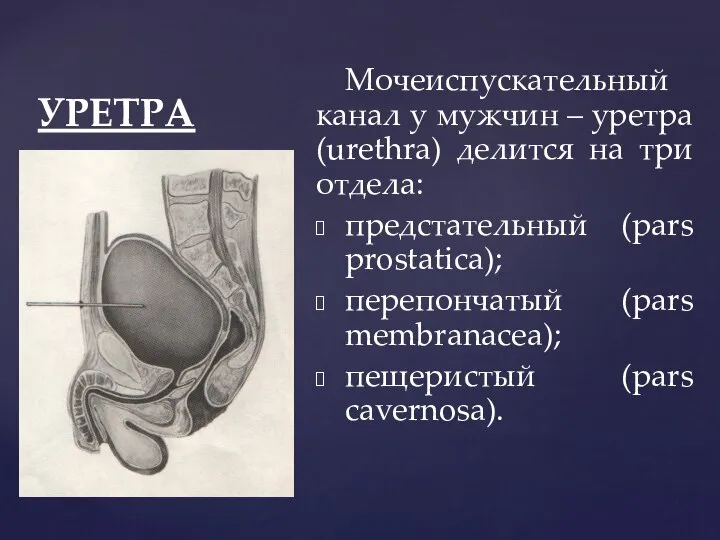
- 99. УРЕТРА Мочеиспускательный канал у мужчин – уретра (urethra) делится на три отдела: предстательный (pars prostatica); перепончатый
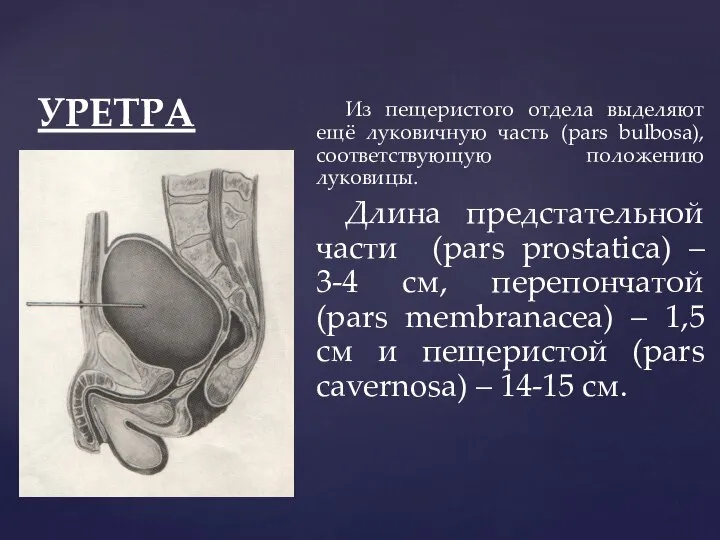
- 100. УРЕТРА Из пещеристого отдела выделяют ещё луковичную часть (pars bulbosa), соответствующую положению луковицы. Длина предстательной части
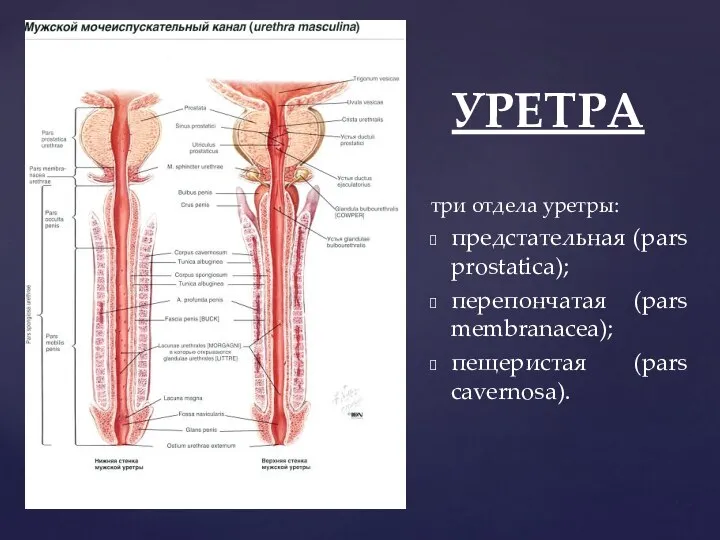
- 101. УРЕТРА три отдела уретры: предстательная (pars prostatica); перепончатая (pars membranacea); пещеристая (pars cavernosa).
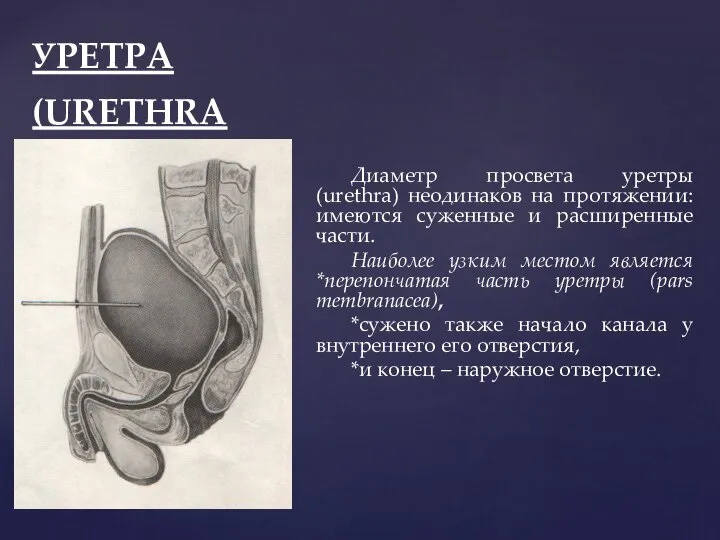
- 102. УРЕТРА (URETHRA Диаметр просвета уретры (urethra) неодинаков на протяжении: имеются суженные и расширенные части. Наиболее узким
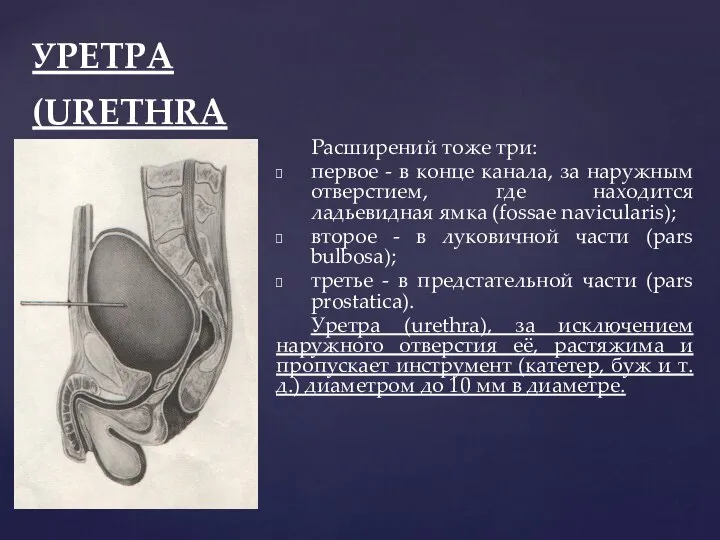
- 103. УРЕТРА (URETHRA Расширений тоже три: первое - в конце канала, за наружным отверстием, где находится ладьевидная
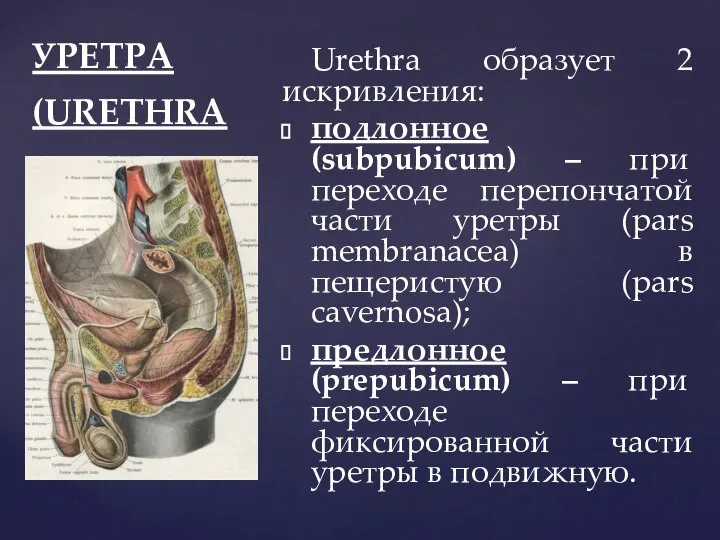
- 104. УРЕТРА (URETHRA Urethra образует 2 искривления: подлонное (subpubicum) – при переходе перепончатой части уретры (pars membranacea)
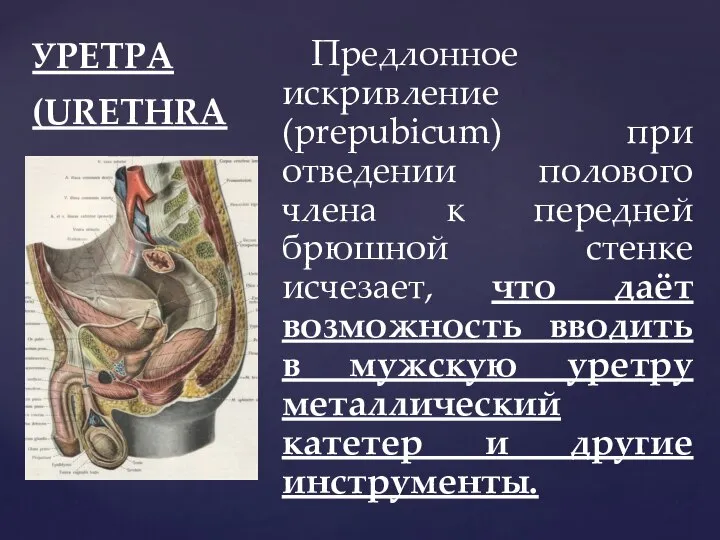
- 105. УРЕТРА (URETHRA Предлонное искривление (prepubicum) при отведении полового члена к передней брюшной стенке исчезает, что даёт
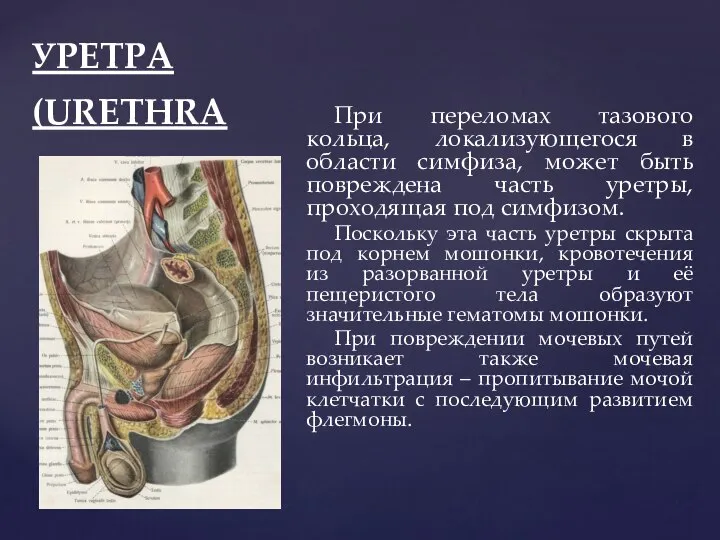
- 106. УРЕТРА (URETHRA При переломах тазового кольца, локализующегося в области симфиза, может быть повреждена часть уретры, проходящая
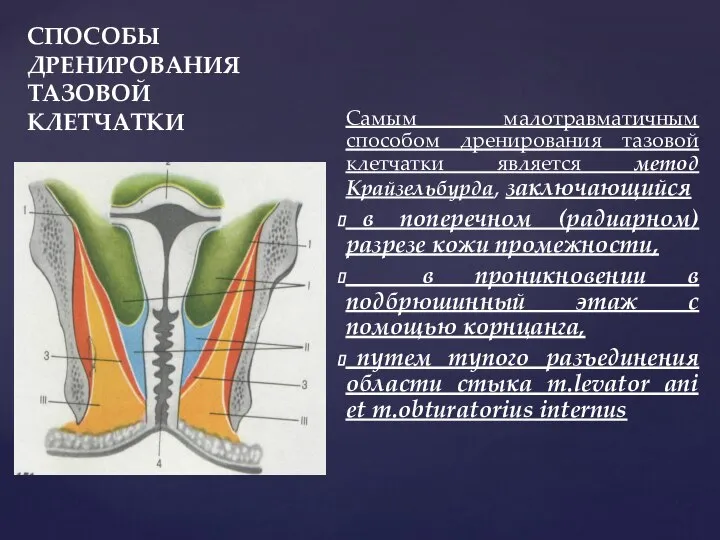
- 107. СПОСОБЫ ДРЕНИРОВАНИЯ ТАЗОВОЙ КЛЕТЧАТКИ Самым малотравматичным способом дренирования тазовой клетчатки является метод Крайзельбурда, заключающийся в поперечном
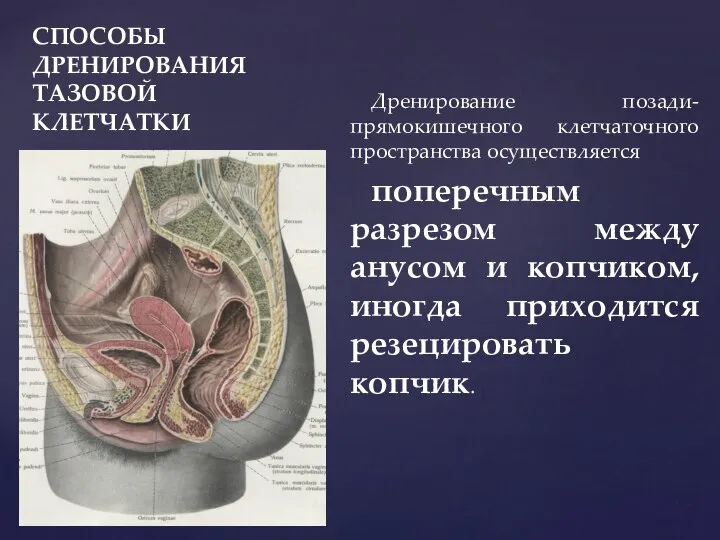
- 108. СПОСОБЫ ДРЕНИРОВАНИЯ ТАЗОВОЙ КЛЕТЧАТКИ Дренирование позади-прямокишечного клетчаточного пространства осуществляется поперечным разрезом между анусом и копчиком, иногда
- 109. СПОСОБЫ ДРЕНИРОВАНИЯ ТАЗОВОЙ КЛЕТЧАТКИ Для вскрытия и дренирования гнойников предпузырного клетчаточного пространства можно использовать: способ Федорова
- 110. Больной на спине с разведенными и согнутыми в коленных суставах конечностями. Разрез длиной 8-9 см проводят
- 111. Через нижний срединный разрез корнцанг проводят: между боковой стенкой мочевого пузыря и медиальным краем m. levator
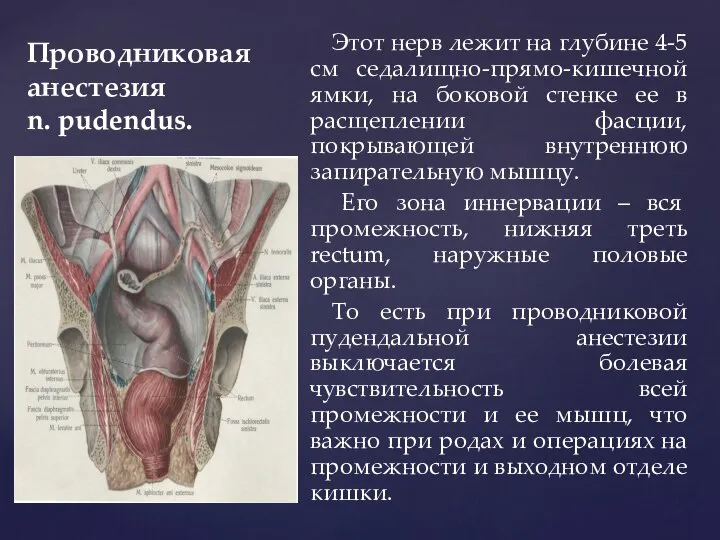
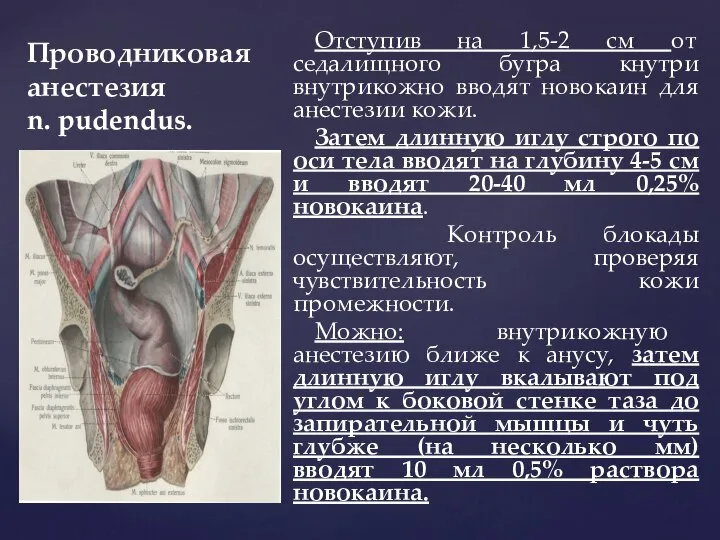
- 112. Проводниковая анестезия n. pudendus. Этот нерв лежит на глубине 4-5 см седалищно-прямо-кишечной ямки, на боковой стенке
- 113. Проводниковая анестезия n. pudendus. Отступив на 1,5-2 см от седалищного бугра кнутри внутрикожно вводят новокаин для
- 114. При травмах таза для быстрейшего выведения больного из шока проводят внутритазовую блокаду поясничных и крестцовых сплетений
- 115. При изучении оперативных доступов и оперативных приемов необходимо учитывать инфицирование раны при операциях на органах таза,
- 116. Для доступа к мочевому пузырю можно применять брюшинные (используемые крайне редко) и внебрюшинные разрезы. Внутрибрюшинные доступы
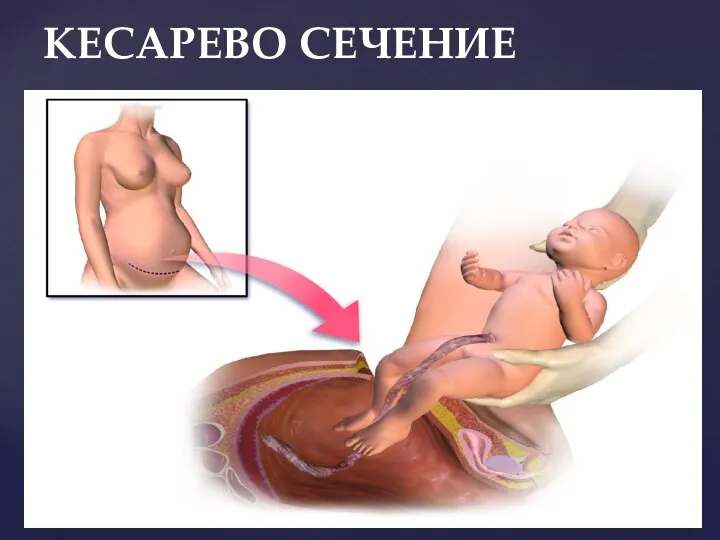
- 117. Кесарево сечение Кесарево сечение – это хирургическая операция, при которой младенца извлекают из матки беременной женщины
- 118. Кесарево сечение Слово «кесарь» — греческая форма латинского «цезарь» (монарх, властелин). Считается, что название этой операции
- 119. Кесарево сечение С другой стороны, название может быть связано с тем, что в годы правления Цезаря
- 120. КЕСАРЕВО СЕЧЕНИЕ
- 121. КЕСАРЕВО СЕЧЕНИЕ
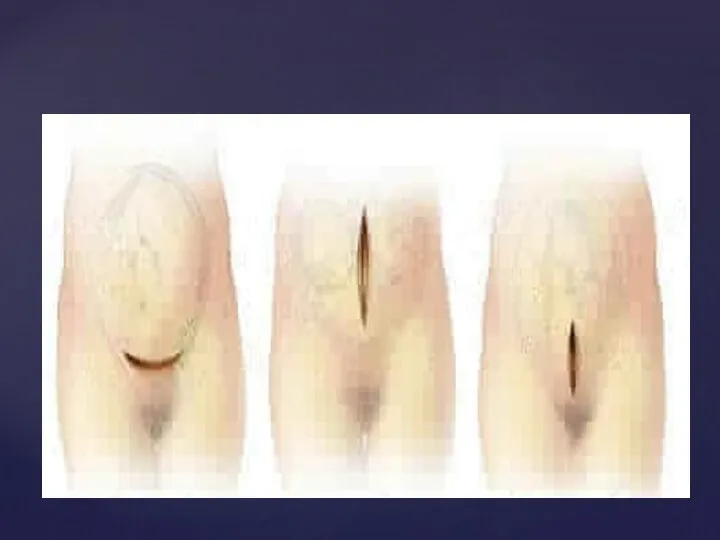
- 122. КЕСАРЕВО СЕЧЕНИЕ Доступ по Пфанненштилю. Брюшину рассекают между правой и левой круглыми связками матки. Нижний край
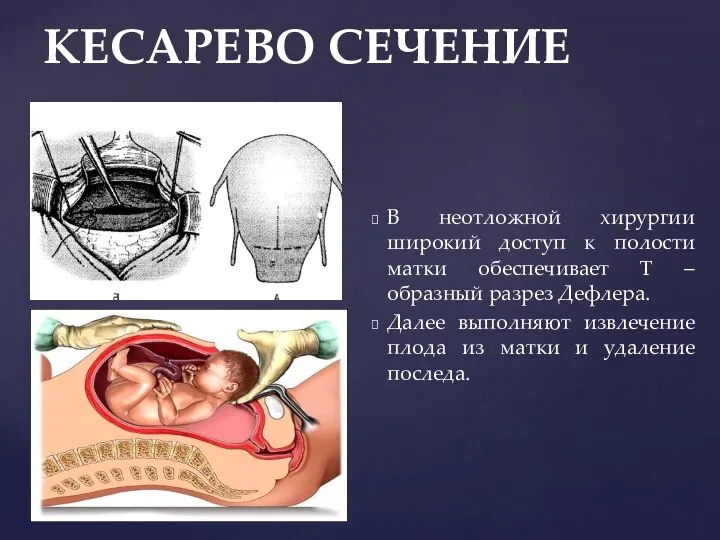
- 123. КЕСАРЕВО СЕЧЕНИЕ В неотложной хирургии широкий доступ к полости матки обеспечивает Т – образный разрез Дефлера.
- 124. КЕСАРЕВО СЕЧЕНИЕ Затем выполняют ушивание раны матки. Чаще всего используют непрерывный двухрядный шов рассасывающимся материалом атравматическими
- 125. УДАЛЕНИЕ КИСТЫ ЯИЧНИКА Киста яичника выводится в рану, чтобы ее ножка была доступна осмотру и наложению
- 126. ОПЕРАЦИЯ УДАЛЕНИЕ МАТОЧНОЙ ТРУБЫ Выполняют нижнюю срединную лапаротомию или разрез Пфанненштиля. Дно матки захватывают маточными щипцами
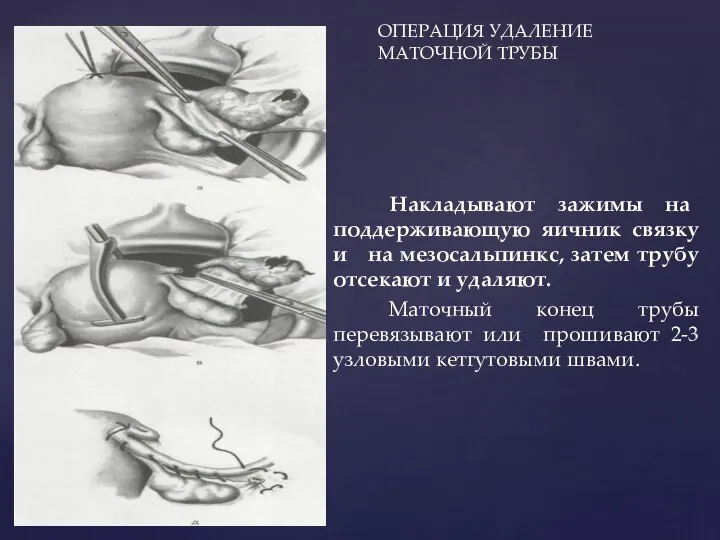
- 127. ОПЕРАЦИЯ УДАЛЕНИЕ МАТОЧНОЙ ТРУБЫ Накладывают зажимы на поддерживающую яичник связку и на мезосальпинкс, затем трубу отсекают
- 128. ОПЕРАЦИЯ УДАЛЕНИЕ МАТОЧНОЙ ТРУБЫ Участки брыжейки прошивают и перевязывают. Перитонизацию чаще производят круглой связкой матки. Перитонизацию
- 129. При нарушении проходимости трубы в последние годы применяется пластика маточной трубы путем микрорезекции и формировании анастомоза.
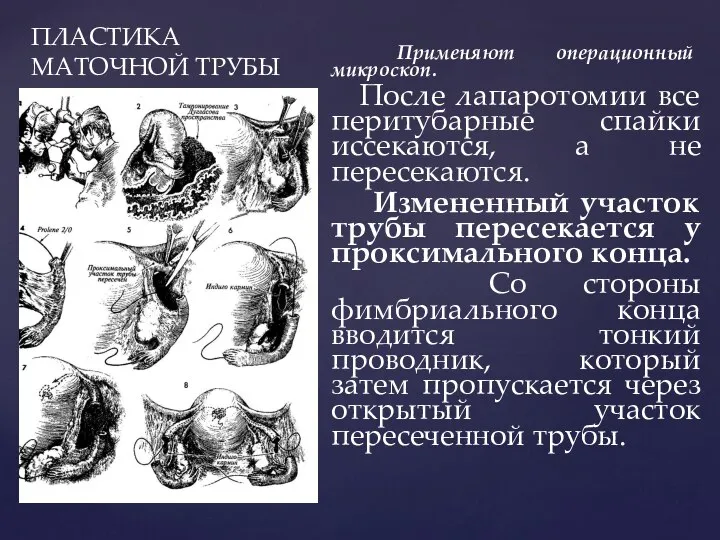
- 130. ПЛАСТИКА МАТОЧНОЙ ТРУБЫ Применяют операционный микроскоп. После лапаротомии все перитубарные спайки иссекаются, а не пересекаются. Измененный
- 131. ПЛАСТИКА МАТОЧНОЙ ТРУБЫ После иссечения участка трубы, брыжейки труб сшивают отдельным узловым швом. Затем сшивают концы
- 132. ПЛАСТИКА МАТОЧНОЙ ТРУБЫ После окончания операции, полость малого таза заполнена раствором низкомолекулярного декстрана. Этот искусственно созданный
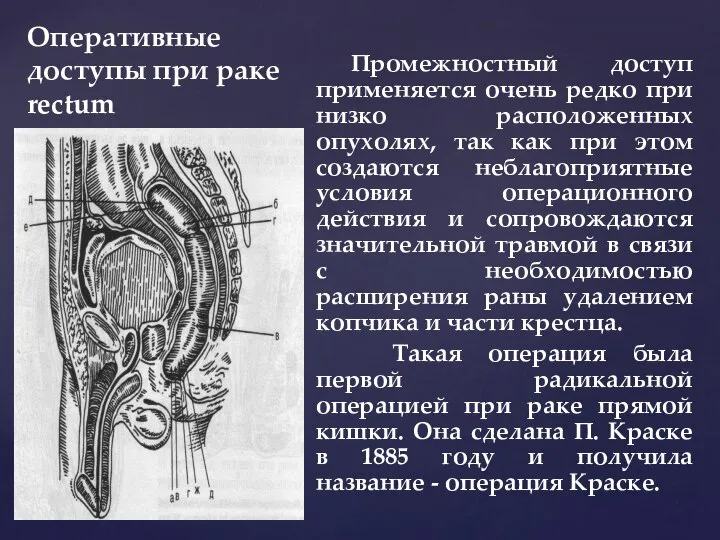
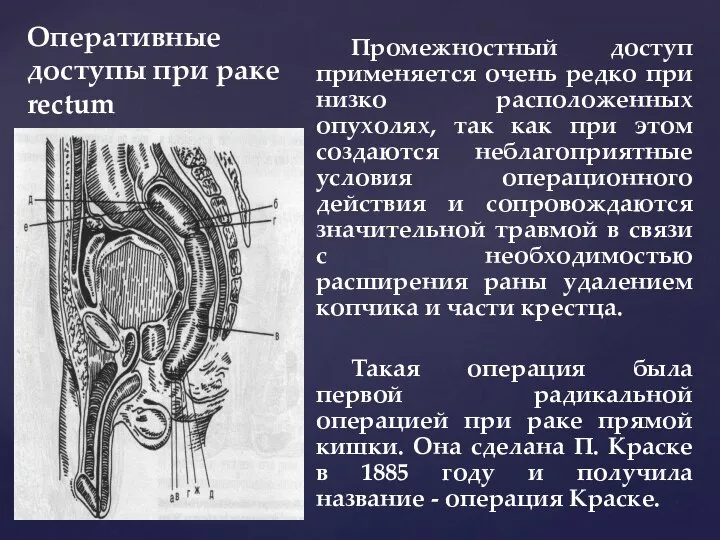
- 133. Оперативные доступы при раке rectum Промежностный доступ применяется очень редко при низко расположенных опухолях, так как
- 134. Оперативные доступы при раке rectum Промежностный доступ применяется очень редко при низко расположенных опухолях, так как
- 135. При комбинированном брюшинно-промежностном доступе прямая кишка вместе с опухолью удаляется через лапаротомный разрез, а восстановление непрерывности
- 136. Брюшинно-промежностным способом операцию выполняют одномоментно или в два этапа, в зависимости от степени прорастания опухоли и
- 137. При брюшинном доступе, используемом при высоко расположенных опухолях в ректосигмоидном отделе, сшивают верхний отдел сигмы с
- 138. При раке прямой кишки выполняют разнообразные операции, вид и объем которых зависят от многих факторов, но
- 139. Резекция прямой кишки Среди радикальных операций чаще других применяют резекцию прямой кишки (внутри- или вне- брюшинную),
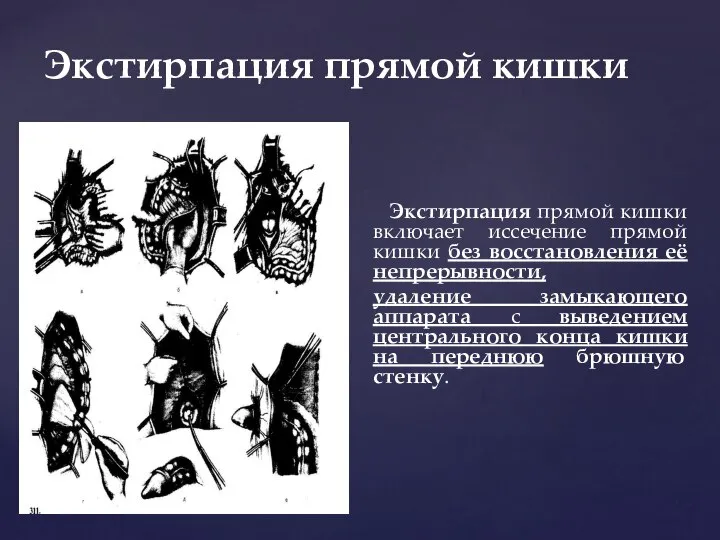
- 140. Экстирпация прямой кишки Экстирпация прямой кишки включает иссечение прямой кишки без восстановления её непрерывности, удаление замыкающего
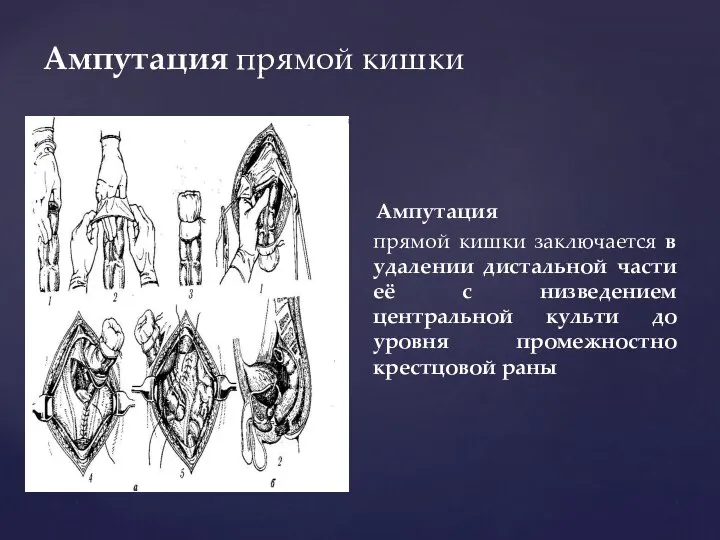
- 141. Ампутация прямой кишки Ампутация прямой кишки заключается в удалении дистальной части её с низведением центральной культи
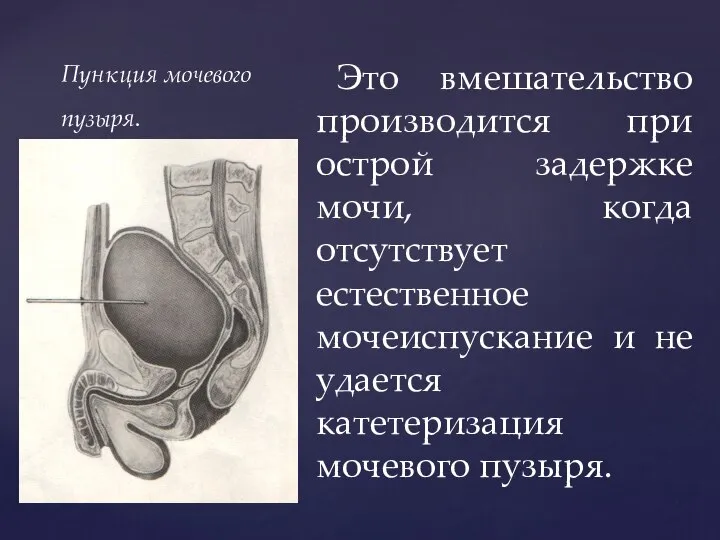
- 142. Пункция мочевого пузыря. Это вмешательство производится при острой задержке мочи, когда отсутствует естественное мочеиспускание и не
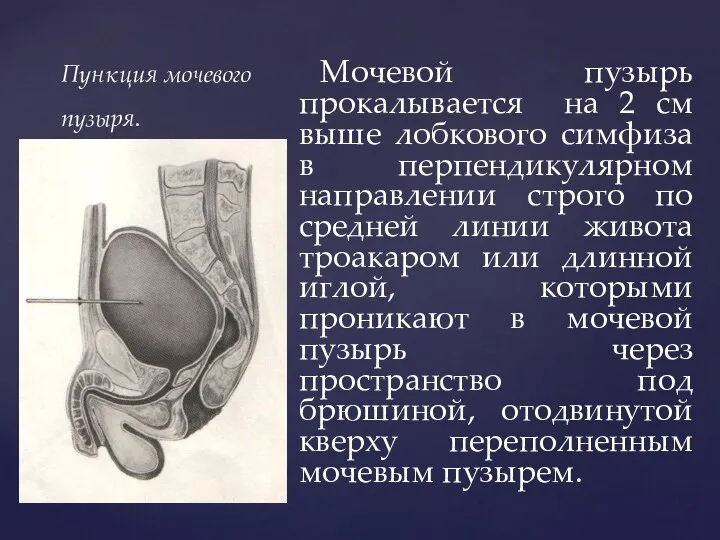
- 143. Пункция мочевого пузыря. Мочевой пузырь прокалывается на 2 см выше лобкового симфиза в перпендикулярном направлении строго
- 144. Пункция мочевого пузыря. При проколе стенки пузыря рука хирурга ощущает провал в пустоту, а из иглы
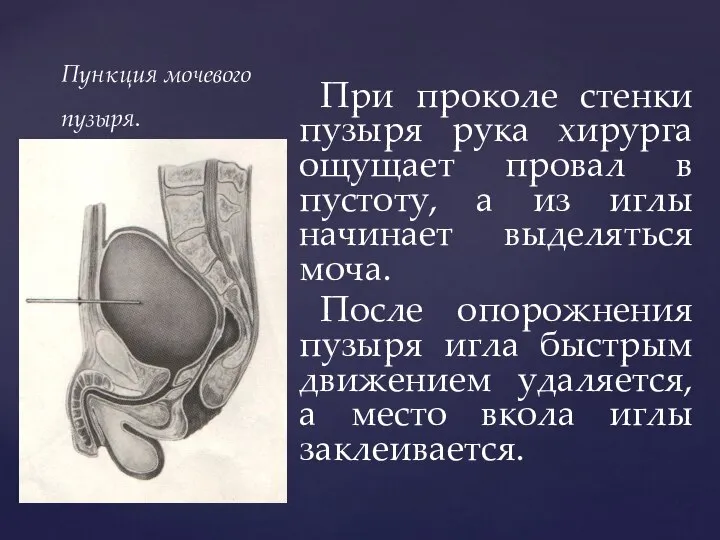
- 145. ЦИСТОТОМИЯ Производят нижний срединный разрез. Рассекают поверхностные ткани и белую линию живота, раздвигают прямые мышцы и
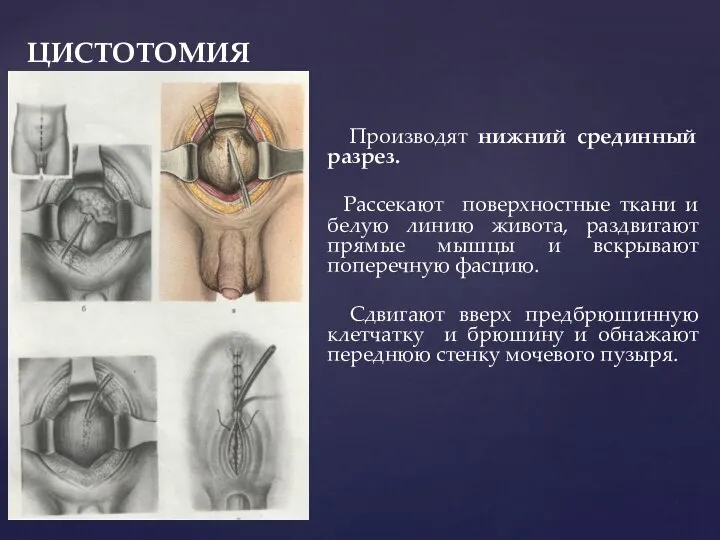
- 146. ЦИСТОТОМИЯ Накладывают 2 провизорных кетгутовых лигатуры на стенку пузыря и в продольном направлении рассекают ее (сначала
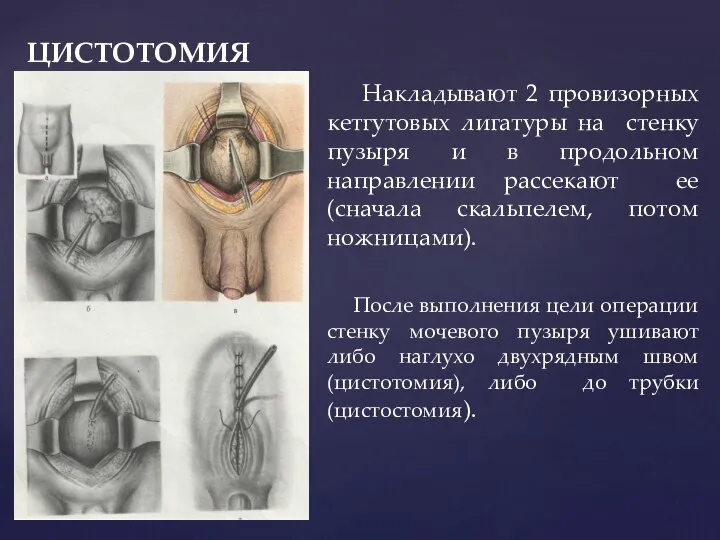
- 147. При ушивании стенки мочевого пузыря накладывают 1-й ряд швов кетгутом без захватывания слизистой оболочки (чтобы избежать
- 148. Резекция мочевого пузыря - удаление части мочевого пузыря. Такая операция производится при : опухолях, ранениях мочевого
- 149. Резекция мочевого имеет несколько вариантов: плоскостная резекция (резекция слизистой оболочки и подслизистого слоя); простая резекция (резекция
- 150. Резекция мочевого пузыря в пределах здоровых тканей требует значительного освобождения почти всей наружной его поверхности. Лишь
- 151. Он состоит в том, что переходная складка брюшины тупо отделяется от передней поверхности пузыря до того
- 152. В результате этого выкраивается эллипсоидный участок брюшины, который сращен с пузырем и больше не препятствует его
- 153. При распространенном опухолевом процессе применяют цистэктомию - полное удаление мочевого пузыря. Эту операцию впервые произвел С.П.
- 154. Мочевой пузырь мобилизуется, сосуды, и связки его легируются и рассекаются. Мочеточники отсекаются ближе к стенке пузыря
- 155. Сейчас разработаны реконструктивно-восстановительные операции на мочевом пузыре при его удалении, обширных резекциях и пороках развития. С
- 156. Разработаны 4 основных варианта интестинальной пластики мочевого пузыря: пластика открытой или распластанной кишечной петлей, кольцевидная ,
- 157. Иногда применяют образование искусственного мочевого пузыря вокруг протеза. Имеются жесткие и эластичные протезы мочевого пузыря. Жесткие
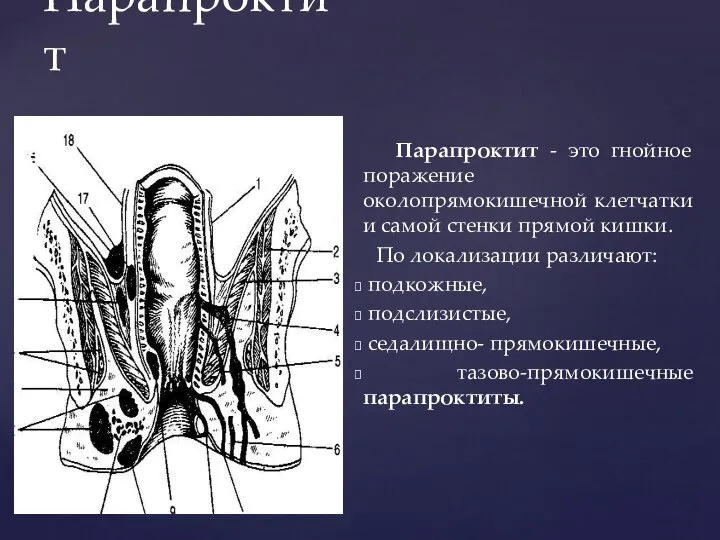
- 158. Парапроктит Парапроктит - это гнойное поражение околопрямокишечной клетчатки и самой стенки прямой кишки. По локализации различают:
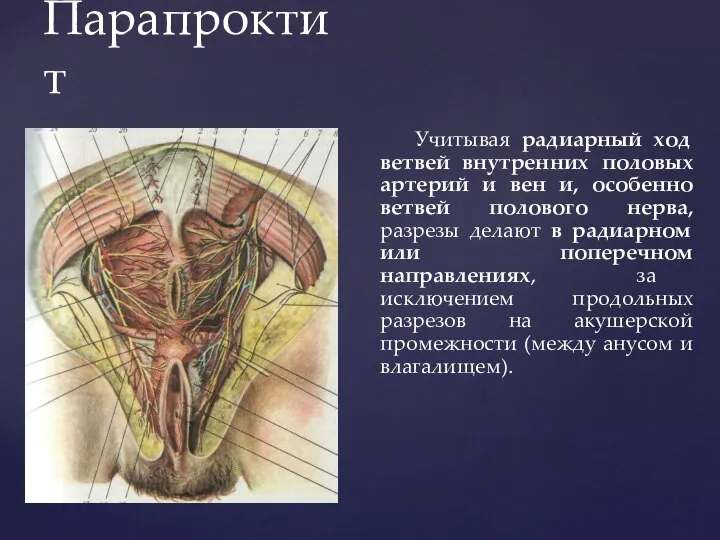
- 159. Парапроктит Учитывая радиарный ход ветвей внутренних половых артерий и вен и, особенно ветвей полового нерва, разрезы
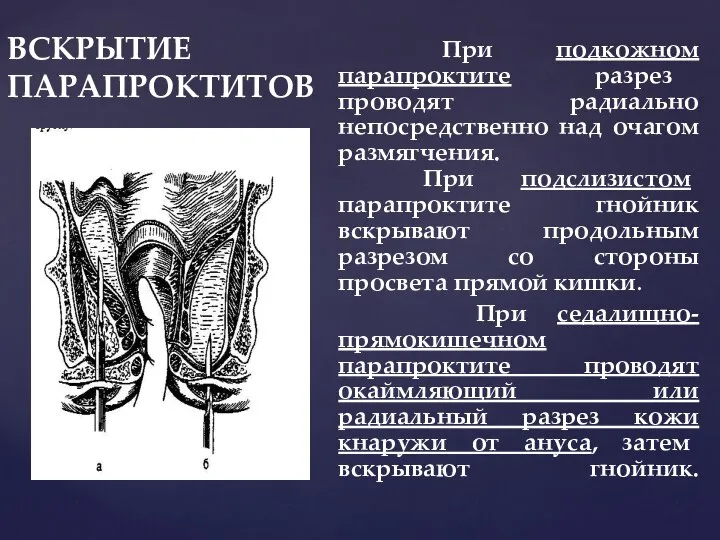
- 160. ВСКРЫТИЕ ПАРАПРОКТИТОВ При подкожном парапроктите разрез проводят радиально непосредственно над очагом размягчения. При подслизистом парапроктите гнойник
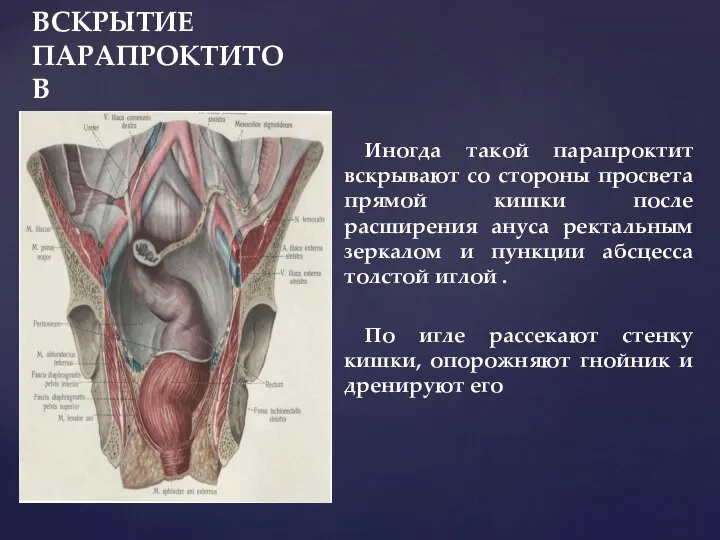
- 161. ВСКРЫТИЕ ПАРАПРОКТИТОВ Иногда такой парапроктит вскрывают со стороны просвета прямой кишки после расширения ануса ректальным зеркалом
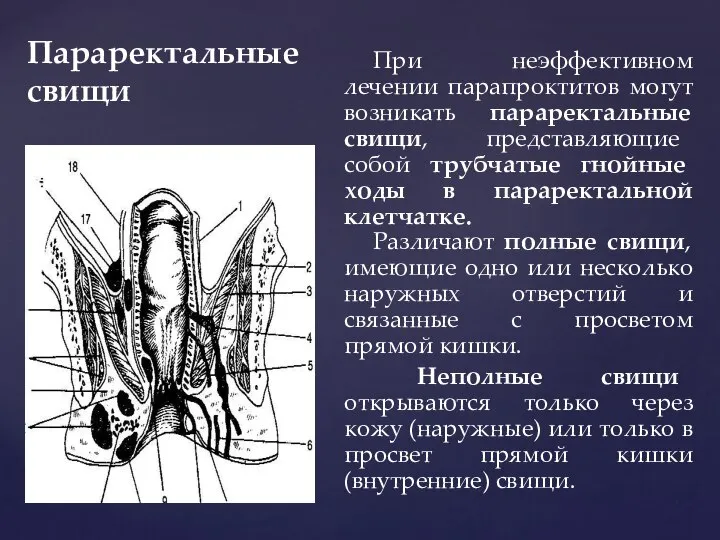
- 162. Параректальные свищи При неэффективном лечении парапроктитов могут возникать параректальные свищи, представляющие собой трубчатые гнойные ходы в
- 163. Операция Габриеля Лечение свищей, как правило, хирургическое. Оперативному лечению свищей предшествует фистулография и окрашивание стенок свищевых
- 164. Операция Габриеля Метод оперативного лечения зависит от положения, вида свища и от отношения его к сфинктеру.
- 165. Варикоцеле – варикозное расширение вен семенного канатика и яичка. В 70 – 90% случаев варикоцеле наблюдается
- 166. Находят левую яичковую вену, пересечение ее выполняют между 2 зажимами на уровне нижней трети ее длины.
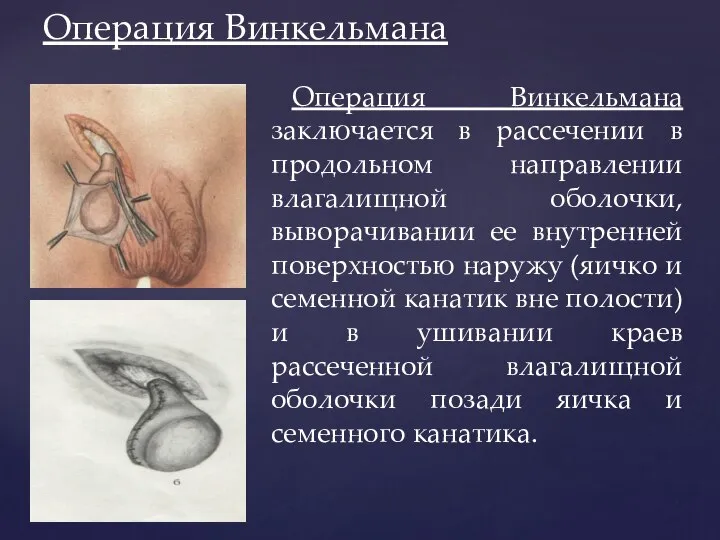
- 167. Операция Винкельмана Операция Винкельмана заключается в рассечении в продольном направлении влагалищной оболочки, выворачивании ее внутренней поверхностью
- 168. Операция Бергмана Операция Бергмана выполняется при утолщенной влагали-щной оболочке и проводится так же, как и по
- 169. Крипторхизм это задержка яичка в паховом канале, то есть неопущение его в мошонку. При крипторхизме выполняют
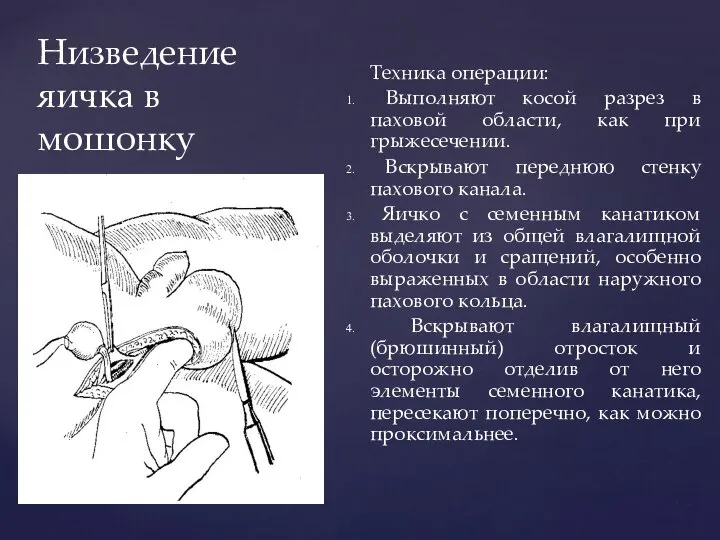
- 170. Низведение яичка в мошонку Техника операции: Выполняют косой разрез в паховой области, как при грыжесечении. Вскрывают
- 171. Низведение яичка в мошонку 5. Центральный отдел влагалищного отростка ушивают как грыжевой мешок при врожденной грыже.
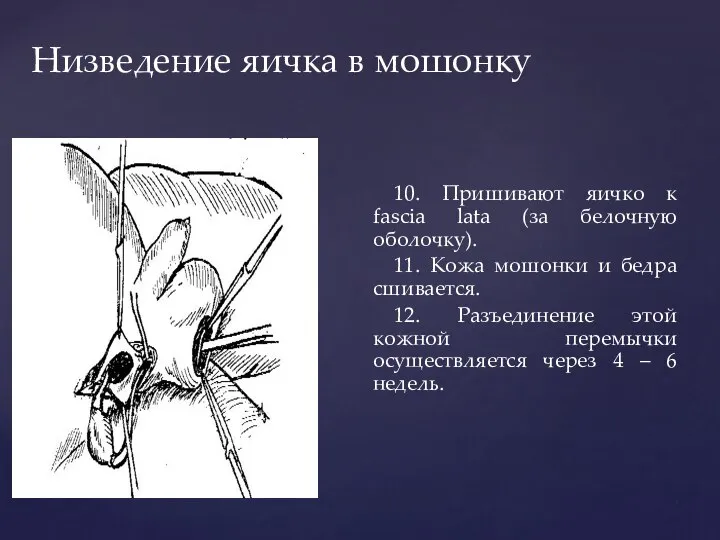
- 172. Низведение яичка в мошонку 10. Пришивают яичко к fascia lata (за белочную оболочку). 11. Кожа мошонки
- 173. Особенности топографии предстательной железы затрудняют выполнение удобных оперативных доступов. Простата расположена у шейки мочевого пузыря. Она
- 174. Перинеальные или трансректальные доступы используются при абсцедирующих и паренхиматозных простатитах. (для рассечения капсулы предстательной железы и
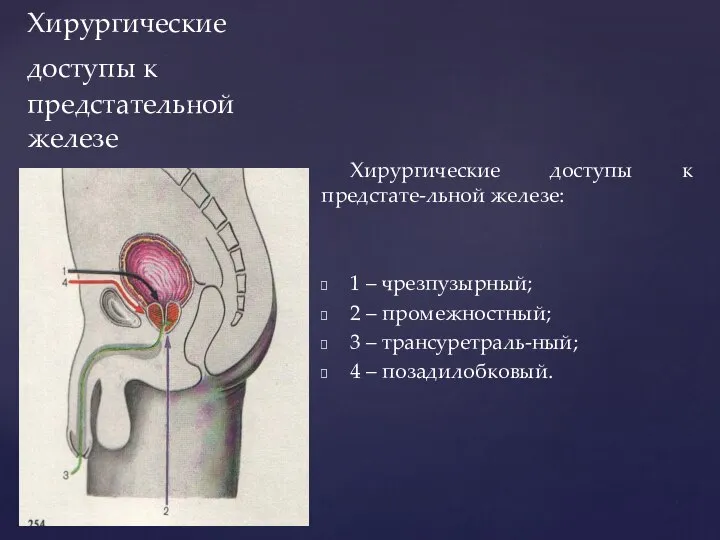
- 175. Хирургические доступы к предстательной железе Хирургические доступы к предстате-льной железе: 1 – чрезпузырный; 2 – промежностный;
- 176. ЧРЕЗПУЗЫРНАЯ АДЕНОМЭКТОМИЯ Чрезпузырная аденомэктомия производится под визуальным контролем. Благодаря более широкому доступу ко дну мочевого пузыря
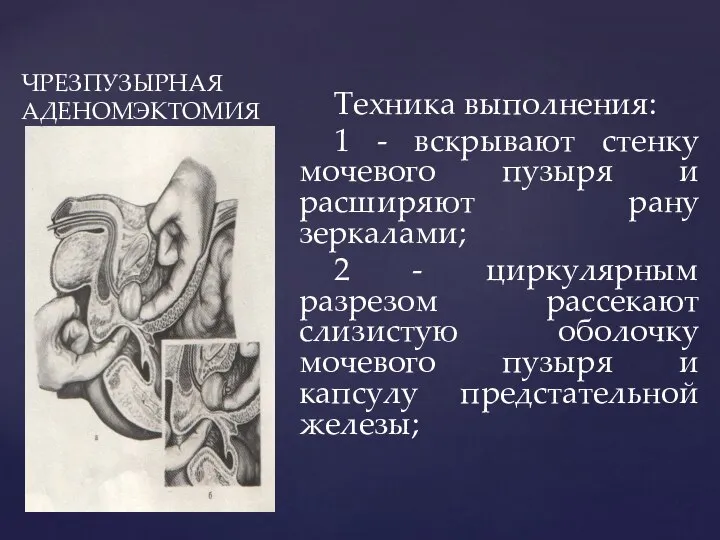
- 177. ЧРЕЗПУЗЫРНАЯ АДЕНОМЭКТОМИЯ Техника выполнения: 1 - вскрывают стенку мочевого пузыря и расширяют рану зеркалами; 2 -
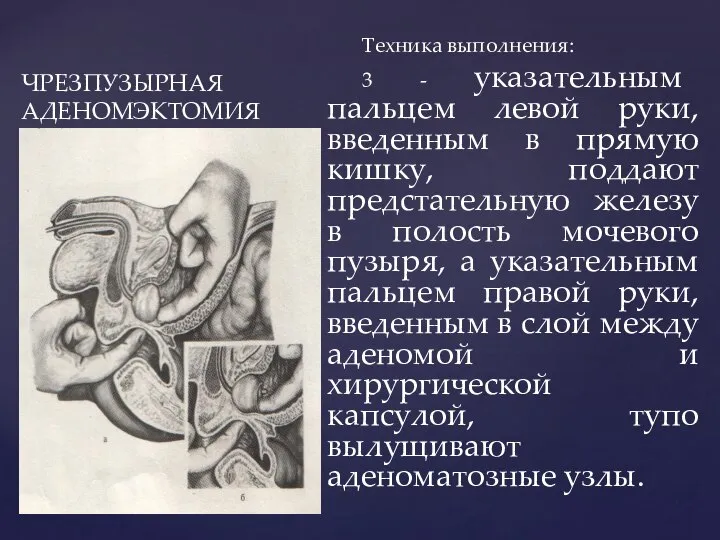
- 178. ЧРЕЗПУЗЫРНАЯ АДЕНОМЭКТОМИЯ Техника выполнения: 3 - указательным пальцем левой руки, введенным в прямую кишку, поддают предстательную
- 179. ЧРЕЗПУЗЫРНАЯ АДЕНОМЭКТОМИЯ Техника выполнения: 4 - через мочеиспускательный канал вводят резиновый катетер, а в ложе предстательной
- 181. Скачать презентацию



























































 Вещества, влияющие на центральную нервную систему
Вещества, влияющие на центральную нервную систему Босануға Психопрофилактикалық дайындық
Босануға Психопрофилактикалық дайындық Здоровые зубки
Здоровые зубки Построение частных методик лечебной физической культуры
Построение частных методик лечебной физической культуры Профилактика и лечение фатальных аритмий
Профилактика и лечение фатальных аритмий Неврологиялық науқастарды реабилитациялау негіздері
Неврологиялық науқастарды реабилитациялау негіздері Методика проведения мероприятий диспансеризации
Методика проведения мероприятий диспансеризации Возможности лучевой диагностики заболеваний бронхов
Возможности лучевой диагностики заболеваний бронхов Деонтология в хирургии
Деонтология в хирургии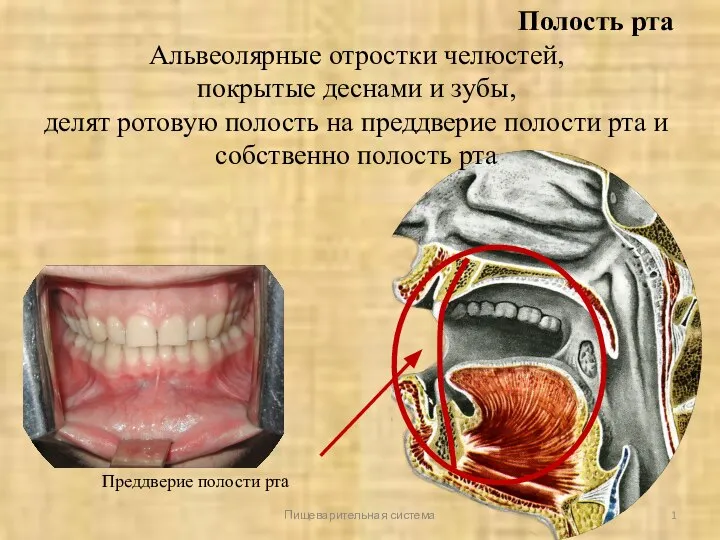 Полость рта
Полость рта Четыре гипотезы происхождения ППК
Четыре гипотезы происхождения ППК Опухоли легких. Заболевания плевры. Нагноительные заболевания легких
Опухоли легких. Заболевания плевры. Нагноительные заболевания легких Тромбофлебит поверхностных и глубоких вен. Посттромбофлебетический синдром
Тромбофлебит поверхностных и глубоких вен. Посттромбофлебетический синдром Туберкулез кезіндегі шаралар стандарттары мен алгоритмдері
Туберкулез кезіндегі шаралар стандарттары мен алгоритмдері Загальна фармакологія
Загальна фармакологія Диэнай. Зачем нужна фрагментированная ДНК
Диэнай. Зачем нужна фрагментированная ДНК Обмен железа и его нарушения
Обмен железа и его нарушения Производственный травматизм и профессиональные заболевания
Производственный травматизм и профессиональные заболевания Синдром Мартина-Белла
Синдром Мартина-Белла Стомы. Виды стом
Стомы. Виды стом Бегалиев О.М. гр.16лл22
Бегалиев О.М. гр.16лл22 Неврологические синдромы и осложнения при беременности
Неврологические синдромы и осложнения при беременности Гемотрансфузии
Гемотрансфузии Непрерывное медицинское и фармацевтическое образование
Непрерывное медицинское и фармацевтическое образование Теоретические основы биомедицинской этики. Основные типы этических теорий
Теоретические основы биомедицинской этики. Основные типы этических теорий Менінгіоми головного мозку. МРТ
Менінгіоми головного мозку. МРТ Icon. Современный метод лечения кариеса
Icon. Современный метод лечения кариеса Катаральная бронхопневмонія у телят
Катаральная бронхопневмонія у телят