Содержание
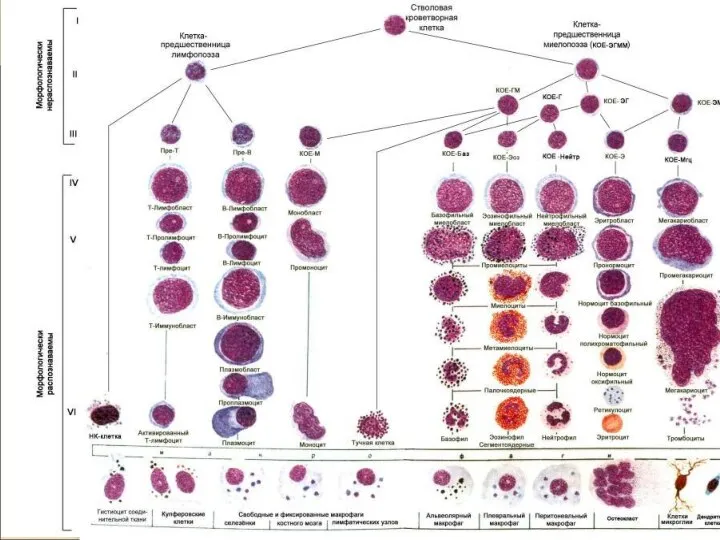
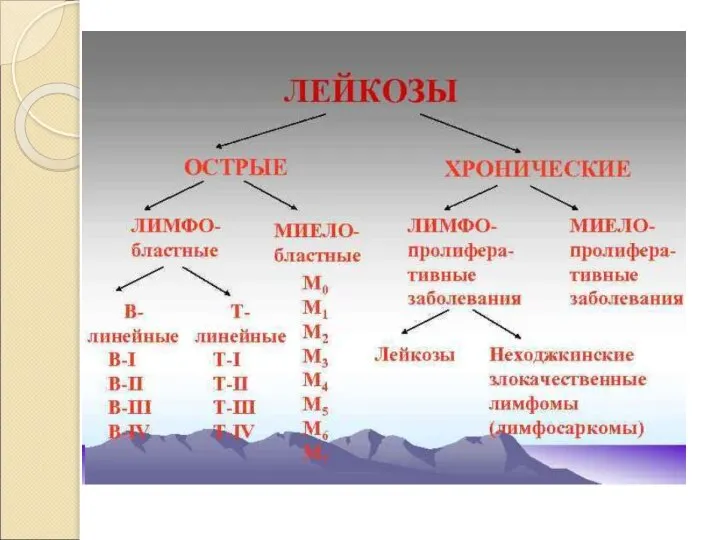
- 2. Лейкозы – опухолевые клональные заболевания кроветворной системы с первичным поражением костного мозга.
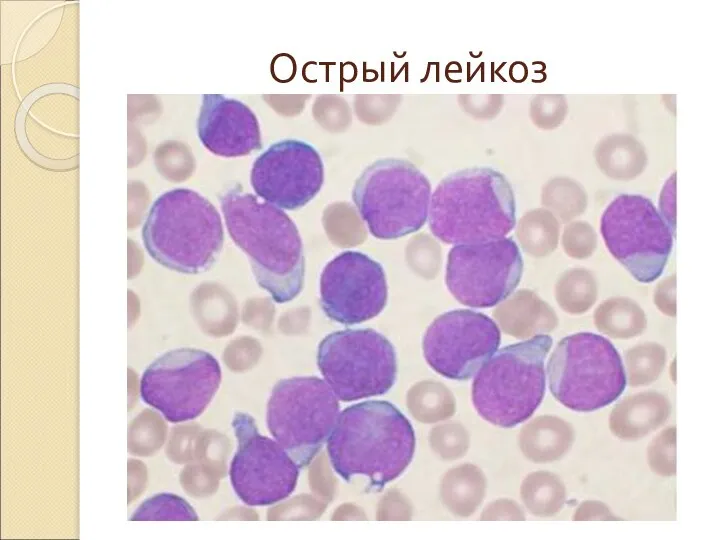
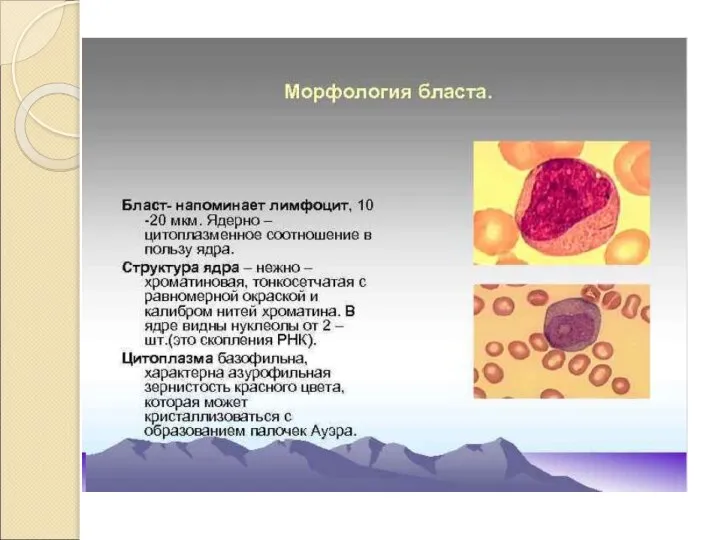
- 9. Острый лейкоз - это лейкоз, при котором процесс дифференцировки заканчивается на уровне 2-4 классов, то есть
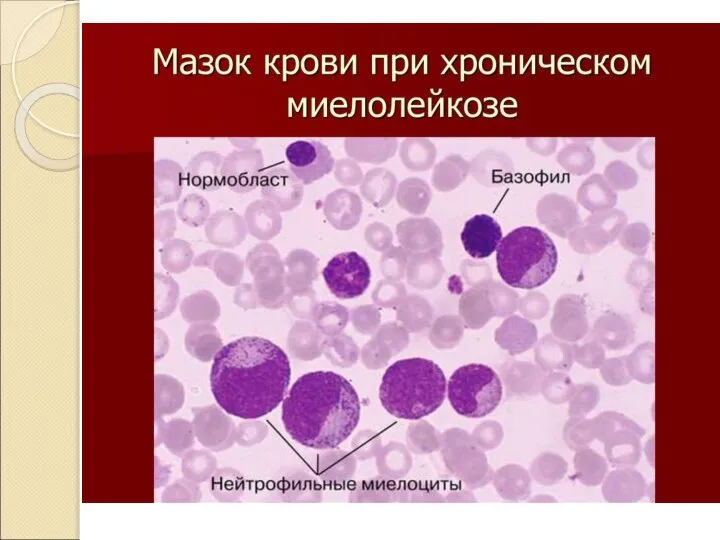
- 10. Острый лейкоз
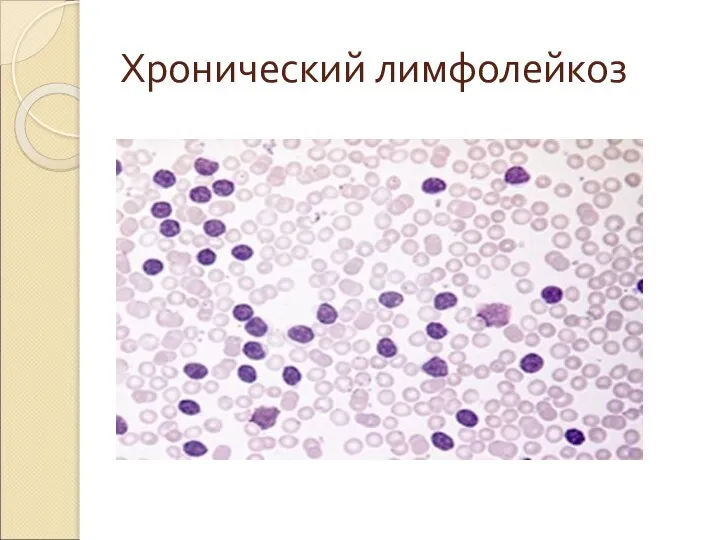
- 24. Хронический лимфолейкоз
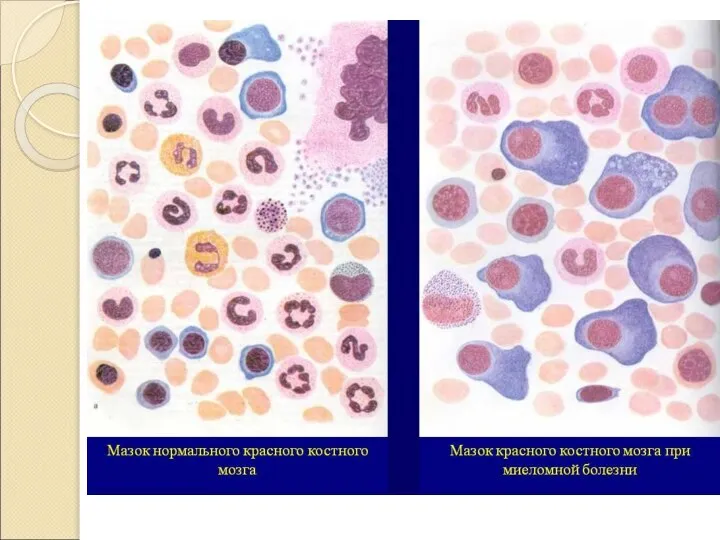
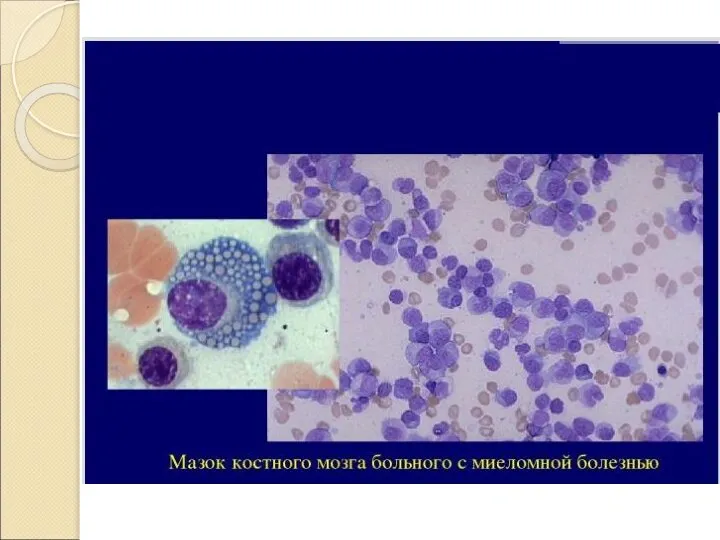
- 32. Миеломная болезнь – злокачественная опухоль костного мозга, состоящая из плазматических клеток, которые в результате мутации превратились
- 38. Лейкемоидные реакции – патологические изменения состава крови, сходные с картиной крови при лейкозах, но различающиеся по
- 40. Лейкемоидные реакции нейтрофильного типа встречаются наиболее часто. Основные причины нейтрофилеза (увеличение абсолютного числа нейтрофилов в периферической
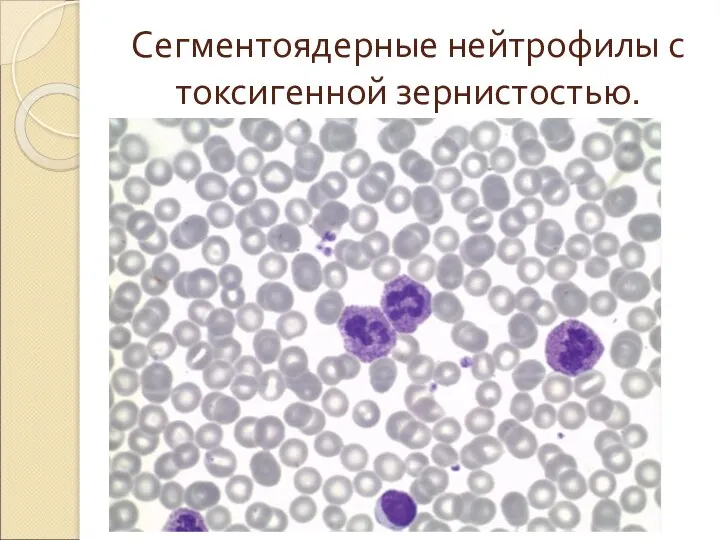
- 41. Сегментоядерные нейтрофилы с токсигенной зернистостью.
- 42. Лейкемоидные реакции эозинофильного типа по частоте занимают второе место и характеризуются увеличением уровня эозинофилов в периферической
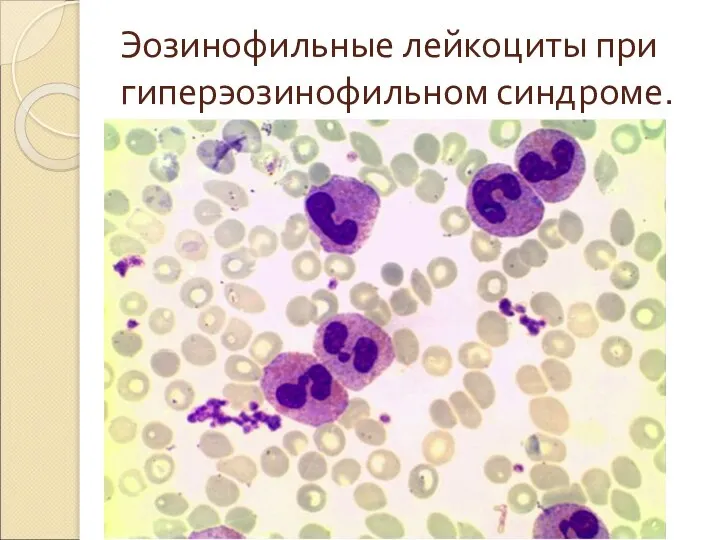
- 43. Эозинофильные лейкоциты при гиперэозинофильном синдроме.
- 44. Лейкемоидные реакции моноцитарного типа характеризуются увеличением числа моноцитов в крови более 0,8×109/л. Причины моноцитоза: Хронические бактериальные
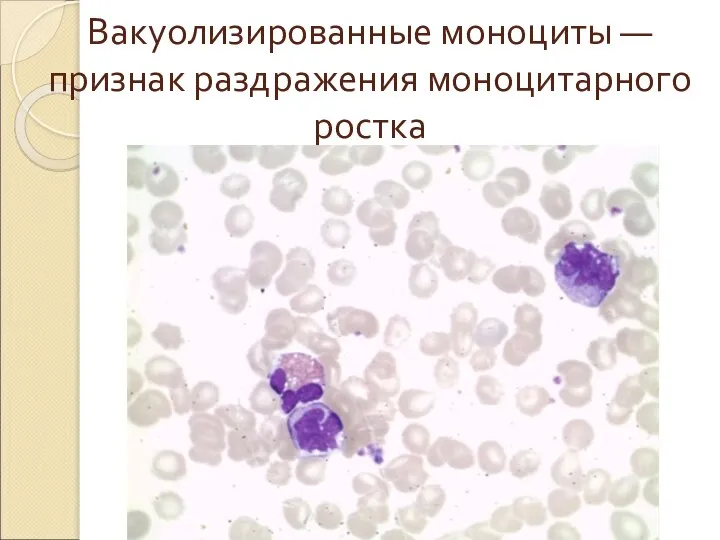
- 45. Вакуолизированные моноциты — признак раздражения моноцитарного ростка
- 46. Лейкемоидные реакции лимфоцитарного типа характеризуются увеличением количества лимфоцитов свыше 3,5×109/л. Чаще это наблюдается у детей, переносящих
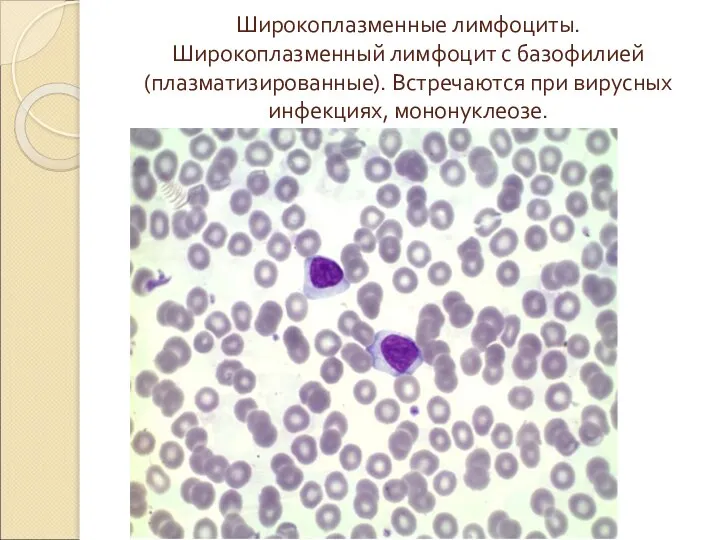
- 47. Широкоплазменные лимфоциты. Широкоплазменный лимфоцит с базофилией (плазматизированные). Встречаются при вирусных инфекциях, мононуклеозе.
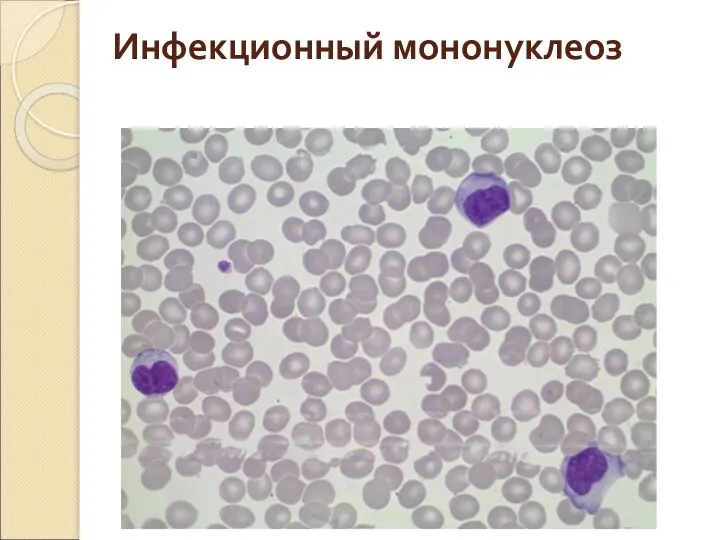
- 48. Инфекционный мононуклеоз – острое вирусное заболевание – характеризующееся лихорадкой , поражением зева, лимфатических узлов, печени, селезенки
- 49. Инфекционный мононуклеоз
- 50. Атипичные мононуклеары появляются в п/к на первой неделе заболевания. Диагностическое значение имеют 10 % и более
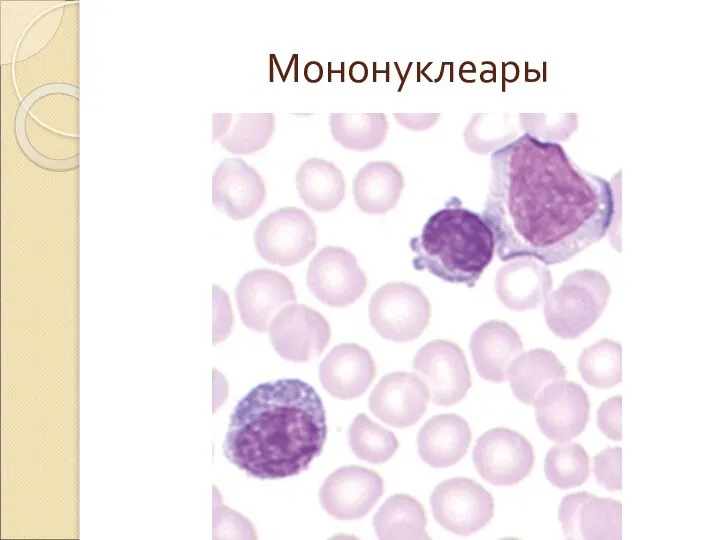
- 51. Мононуклеары
- 53. Скачать презентацию































 Грыжи пищеводного отверстия диафрагмы
Грыжи пищеводного отверстия диафрагмы Лікарські речовини, які діють на еферентні нерви
Лікарські речовини, які діють на еферентні нерви Классический психоанализ. Структура психоаналитического учения, психоанализ как реализация психодинамического подхода к личнос
Классический психоанализ. Структура психоаналитического учения, психоанализ как реализация психодинамического подхода к личнос Арт - терапия
Арт - терапия «Трудное» поведение ребенка. Приемы управления «трудным» поведением ребенка
«Трудное» поведение ребенка. Приемы управления «трудным» поведением ребенка Аритмии и блокады
Аритмии и блокады Тиреотоксикалық криз және тиреотоксикалық кома
Тиреотоксикалық криз және тиреотоксикалық кома Гоноре́я — инфекционное заболевание
Гоноре́я — инфекционное заболевание Современная таргентная терапия острого промиелоцитарного лейкоза
Современная таргентная терапия острого промиелоцитарного лейкоза Заболевания пищевода
Заболевания пищевода Десмургия. Повязка. Перевязка
Десмургия. Повязка. Перевязка Мұрынның тампонадасы
Мұрынның тампонадасы Принципы системы оздоровления
Принципы системы оздоровления Забор крови на серологическое исследование
Забор крови на серологическое исследование Инфекционная безопасность и инфекционный контроль. Требования в стоматологии
Инфекционная безопасность и инфекционный контроль. Требования в стоматологии Ожоги и обморожения. 7 класс
Ожоги и обморожения. 7 класс Оказание первой помощи
Оказание первой помощи Клинческая анестезиология
Клинческая анестезиология Ketoacidotic. Hypoglycemic State
Ketoacidotic. Hypoglycemic State Открытые механические травмы. Уход за больными
Открытые механические травмы. Уход за больными Клуб оперативной хирургии Да-Винчи
Клуб оперативной хирургии Да-Винчи Проявления ВИЧ-инфекции
Проявления ВИЧ-инфекции Патофизиология почек. Острая и хроническая почечная недостаточность. Гломерулонефрит. Нефротический синдром
Патофизиология почек. Острая и хроническая почечная недостаточность. Гломерулонефрит. Нефротический синдром Історія виникнення фармакології
Історія виникнення фармакології Кровь. Состав крови
Кровь. Состав крови Медицинское страхование в Украине: состояние и перспективы развития
Медицинское страхование в Украине: состояние и перспективы развития Дыхательная гимнастика по методу Стрельниковой для ослабленных и пожилых людей
Дыхательная гимнастика по методу Стрельниковой для ослабленных и пожилых людей Демография
Демография