Содержание
- 2. План: Экстрасистолия; Пароксизмальная тахикардия; Мерцательная аритмия; Диагностика и лечение в амбулаторных условиях; Показания к суточному мониторированию
- 3. Экстрасистолия Экстрасистолия — нарушение ритма сердца, характеризующееся возникновением одиночных или нескольких преждевременных сокращений сердца (экстрасистол), вызываемых
- 4. Во время нормального синусового ритма электрические импульсы проводятся от предсердий к пучку Гиса по быстрому β-каналу(а).
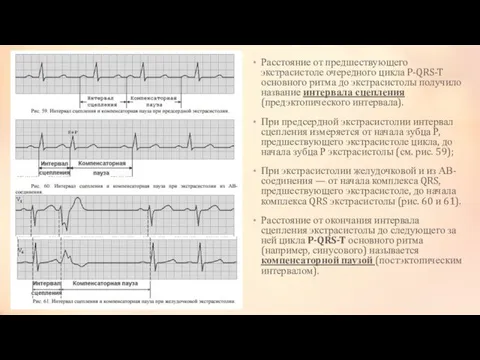
- 5. Расстояние от предшествующего экстрасистоле очередного цикла P-QRS-T основного ритма до экстрасистолы получило название интервала сцепления (предэктопического
- 6. Наджелудочковая(предсердная) экстрасистолия. Наиболее характерными ЭКГ-признаками предсердной экстрасистолы являются: преждевременное внеочередное появление зубца Р' и следующего за
- 7. Экстрасистолы из атриовентрикулярного соединения - эктопический импульс, возникающий в АВ-соединении, распространяется в двух направ- лениях: антеградно
- 9. Желудочковая экстрасистолия — преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы
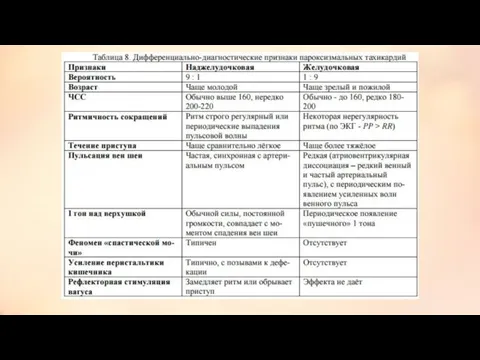
- 11. Дифференциально-диагностические признаки различных видов экстрасистол.
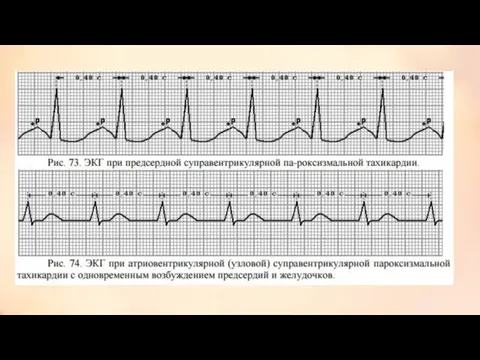
- 12. Пароксизмальная тахикардия Пароксизм – обозначает приступ или внезапное обострение бо- лезни. Тахикардия - увеличение ЧСС свыше
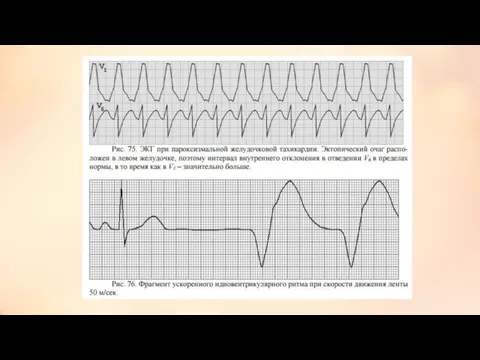
- 14. Желудочковая тахикардия. ЭКГ критерии: 1. Комплексы QRS расширены, деформированы, имеют форму, напоминающую блокаду ножек пучка Гиса.
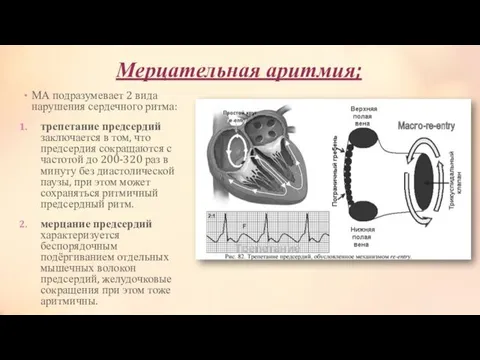
- 17. Мерцательная аритмия; МА подразумевает 2 вида нарушения сердечного ритма: трепетание предсердий заключается в том, что предсердия
- 18. ЭКГ-признаки трепетания предсердий: вместо зубцов Р регистрируются волны трепетания f пилообразной формы, лучше всего выраженные в
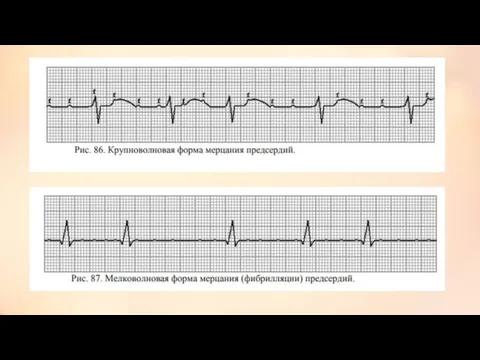
- 19. Мерцательная аритмия = фибрилляция предсердий Это хаотичный предсердный ритм, характеризующийся некоординированными между собой частыми сокращениями отдельных
- 20. ЭКГ-признаки мерцания предсердий - отсутствие зубцов Р, вместо которых регистрируются беспорядочные волны мерцания f (от fibrillation
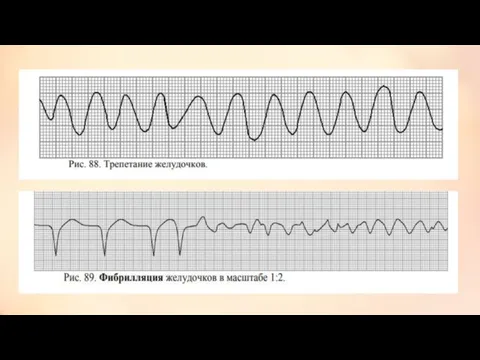
- 22. Трепетание желудочков - частое (200-300 в 1 мин) ритмичное сокращение желудочков, обусловленное устойчивым круговым движением локализованного
- 23. Фибрилляция желудочков — форма сердечной аритмии, характеризующаяся полной асинхронностью сокращений отдельных волокон миокарда желудочков, обусловливающей утрату
- 26. Диагностика и лечение в амбулаторных условиях: Перечень основных и дополнительных диагностических мероприятий: Основные (обязательные, 100% вероятность):
- 27. Тактика оказания медицинской помощи У гемодинамически нестабильных пациентов при оценке ритма и в последующем при транспортировке
- 30. Скачать презентацию




















 Қозу импульстерінің жүйке талшықтарымен таралуы
Қозу импульстерінің жүйке талшықтарымен таралуы Феномен Артюса
Феномен Артюса Атеросклероз. Этиология
Атеросклероз. Этиология Программа реабилитационных мероприятий у пациентов после операции фундопластики
Программа реабилитационных мероприятий у пациентов после операции фундопластики Жүре пайда болған (ЖИТС, СПИД ағылш. AIDS)
Жүре пайда болған (ЖИТС, СПИД ағылш. AIDS) Эмбриональное развитие эндокринной системы. Аномалии развития
Эмбриональное развитие эндокринной системы. Аномалии развития Пародонтальды микробтың комплексы
Пародонтальды микробтың комплексы Анемии
Анемии Анатомо-физиологические особенности заболеваний эндокринной системы у детей
Анатомо-физиологические особенности заболеваний эндокринной системы у детей Work of cardiologist
Work of cardiologist Новый порядок проведения профилактического осмотра и диспансеризации в рамках Приказа Министерства здравоохранения РФ №124н
Новый порядок проведения профилактического осмотра и диспансеризации в рамках Приказа Министерства здравоохранения РФ №124н История развития психопатологии в зарубежный странах
История развития психопатологии в зарубежный странах Әкелерді қатыстыру
Әкелерді қатыстыру Зрение человека
Зрение человека Короткий световой день и организм человека
Короткий световой день и организм человека Лечение некариозных поражений твёрдых тканей зубов. Реминерализующая терапия
Лечение некариозных поражений твёрдых тканей зубов. Реминерализующая терапия Учимся говорить нет
Учимся говорить нет Блокаторы гистаминовых H2 -рецепторов
Блокаторы гистаминовых H2 -рецепторов Приемы щажения в кулинарии
Приемы щажения в кулинарии Круглые черви. Общая характеристика
Круглые черви. Общая характеристика Хроническая постгеморагическая анемия
Хроническая постгеморагическая анемия Красивая осанка – залог здоровья
Красивая осанка – залог здоровья Воронкообразная деформация грудной клетки
Воронкообразная деформация грудной клетки Патология нервной системы
Патология нервной системы Дифференциальная диагностика заболеваний, сопровождающихся болями в верхних отделах живота
Дифференциальная диагностика заболеваний, сопровождающихся болями в верхних отделах живота Формирование лексикограмматического строя речи у слабослышащих детей с ОНР
Формирование лексикограмматического строя речи у слабослышащих детей с ОНР Возрастные психологические особенности детей 4-5 лет
Возрастные психологические особенности детей 4-5 лет Абразивные материалы
Абразивные материалы