Содержание
- 2. Острые отравления – жизни угрожающая ситуация, вызванная попаданием в организм ядовитых веществ и требующая быстрой оценки
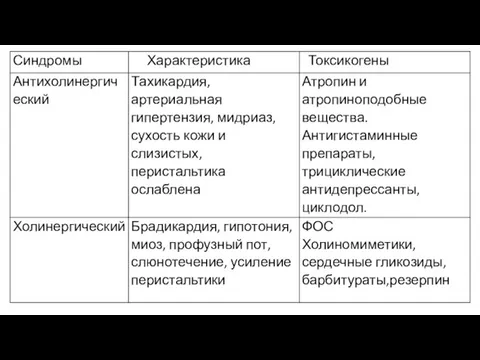
- 3. Диагностика. Отравление подозревают всегда и у каждого ребенка младшего возраста при изменении поведения, зрачков, нарушениях ритма
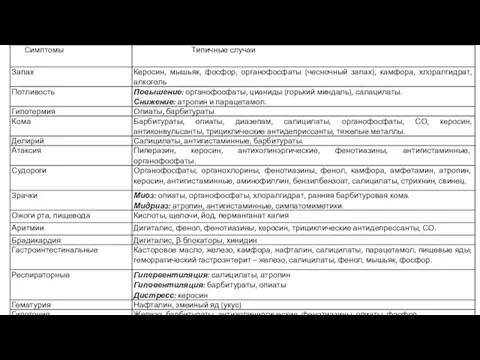
- 4. Нередко диагноз можно установить по специфическому запаху изо рта, запаху рвотных масс или промывных вод. При
- 5. При поступлении яда через ЖКТ выделяют: Скрытый период: с момента приема яда до первых симптомов резорбтивного
- 6. Большинство отравлений у детей протекает тяжелее, чем у взрослых. Окончательный прогноз определяется степенью интоксикации и тяжестью
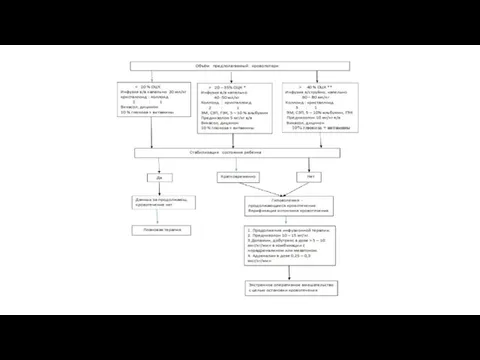
- 9. Терапия любого острого отравления у ребенка включает: 1. Оценку состояния ребенка по принципам АВС. 2. Удаление
- 10. Оценка состояния ребенка проводится по принципу «АВСDE» «А» - восстановление проходимости дыхательных путей, при малейшем подозрении
- 11. «С» - оценка кровообращения с обязательным постоянным мониторингом и отметкой в истории болезни, критерии: периферическая перфузия;
- 12. «D» - оценка уровня сознания (каждый час по шкале комы Глазго). Угнетение сознания – наиболее часто
- 13. При нарушении сознания необходимо исключить: (по системе AVPU или шкале ком Глазго) травму ЦНС (даже если
- 14. Алгоритм терапевтических действий при коме: Интубация трахеи и ИВЛ с высоким начальным FiO2, далее под контролем
- 15. Удаление не всосавшегося яда: Ингаляционное отравление – вывести ребенка из зоны отравленной атмосферы. Независимо от яда
- 16. При попадании яда в глаза - промывание глаз струей воды над лотком, раствором Рингера из инфузионного
- 17. Рвотные средства категорически противопоказаны при отравлении: бензином, керосином, скипидаром, фенолом; сильными кислотами и щелочами, веществами, повреждающими
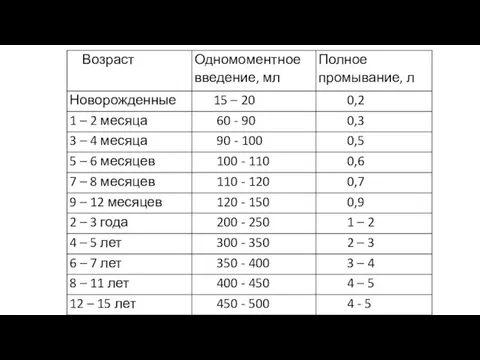
- 18. Основной путь удаления яда – промывание желудка, является обязательной составной частью ИТ Промывание желудка - наиболее
- 19. Промывание противопоказано при угнетении сознания (только после интубации трахеи), при отравлении веществами, дающими обжигающие испарения (нефтепродукты,
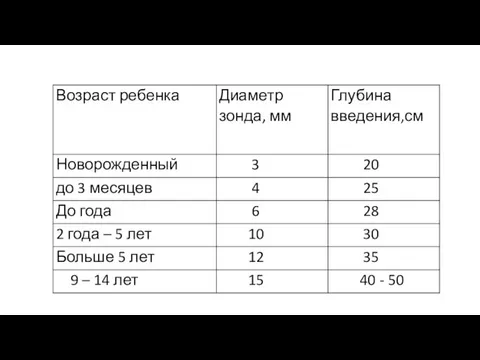
- 20. Осложнения при зондировании: Остановка дыхания, брадикардия – раздражение блуждающего нерва (атропин 0,01 мг/кг перед промыванием, если
- 21. Введение зонда в трахею – кашель, затруднение дыхания, не возможность ясно говорить. Зонд удалить, повторить попытку;
- 22. Осложнения: отравление углеводородами (керосин, уайт-спирит) – промывание противопоказано, риск аспирации и химического пневмонита; аспирационная пневмония, гипоксия;
- 25. После промывания желудка рекомендуется введение адсорбирующих средств (нельзя при ядах прижигающего действия). Используются порошковые формы: Карболен,
- 26. Удаление всосавшегося яда: При наличии тяжелой клиники острого отравления и лабораторного подтверждения высоких (летальных) доз яда
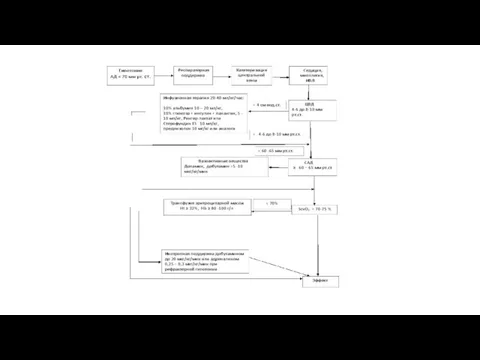
- 27. Основные методы детоксикации: инфузионная детоксикация – форсированный диурез, доступный метод и соблюдении правил проведения и мониторинга
- 28. Метод форсированного диуреза у детей. В зависимости от тяжести состояния ребенка проводится в виде пероральной или
- 29. При отравлении средней степени тяжести - пероральная + внутривенно капельная нагрузка до 7 – 7,5 мл/кг/час.
- 30. При отравлении тяжелой степени - в/в капельное введение со скоростью 8 – 10 мл/кг/час или метод
- 31. Длительное проведение инфузионной терапии (более 3-х часов, из расчета 10 мл/кг/час и более) может привести у
- 32. Отравление с гипотонией – как при гиповолемическом шоке III cт. 1. АВС; 2. Объём первые 2
- 33. Частные вопросы острых отравлений у детей Бытовые химикаты: растворы для отбеливания, таблетки для посудомоечной машины, сильные
- 34. 3 степени поражения при эндоскопии: Поражение слизистой, обычно проходит через 2 – 3 дня - диета.
- 35. Углеводороды (керосин, уайт-спирит, газолин, растворители, дизельное топливо и бензин – алифатические нефтяные дистилляты с низкой вязкостью,
- 36. Лечение АВС. 2. Симптомов нет – госпитализация и наблюдение минимум 8 часов, через 6 часов –
- 37. Тиофос (паракват) – самый токсичный из гербицидов (10 мл может быть фатальным), вызывает СПОН через 48-72
- 38. Отравление ФОС Терапия: Принцип АВС. Интубация трахеи (избегать введения сукцинилхолина вследствие пролангированного эффекта). Промывание ЖКТ, активированный
- 39. Угарный газ Повреждающий фактор гипоксия (без цианоза), наибольшее повреждение сердце и ЦНС, симптомы коррелируют с уровнем
- 40. 4. ЭКГ, кардиомониторинг, полное биохимическое исследование (включая креатининкиназу и ферменты миокардиоцитов). 5. Лечение аритмий, коррекция КОС
- 41. Отравление железом Все препараты железа высокотоксичны ! Три фазы клинических проявлений: Ранняя фаза (0 – 2
- 42. Терапия: АВС. Промывание желудка, активированный уголь не эффективен, железо с ним не связывается. Главное – дефероксамин:
- 43. Клинические симптомы синдрома шока: изменение центральной гемодинамики; поражение периферического звена кровообращения (централизация или децентрализация кровообращения); нарушение
- 44. Основными проявлениями шокогенной реакции является: нарушение перфузии тканей; расстройства метаболизма; синдром системного воспалительного ответа (ССВО). Не
- 45. Патофизиологи выделяют 3 стадии шока: 1.Стадия компенсации (централизация кровообращения), дефицит > 10% до 20% ОЦК. В
- 46. 2.Стадия декомпенсации (гипотония, кризис системы микроциркуляции), предполагаемая величина дефицита ОЦК > 25-30% до 40% ОЦК. АД
- 47. 3. Стадия необратимого шока, предполагаемая величина дефицита ОЦК > 40 - 50% ОЦК. Повреждение сердца и
- 48. 4. Стадия необратимого шока - терминальное состояние, клиническая смерть реальна, дефицит ОЦК более 40 – 50%.
- 52. 4. Стадия необратимого шока - терминальное состояние, клиническая смерть реальна, дефицит ОЦК более 40 – 50%.
- 53. Особенности шока у детей: Системное АД снижается после потери более 25 – 30% ОЦК и не
- 54. Гемодилюция возникает через 10 - 15 минут с момента действия стрессорного фактора, может обеспечить до 40%
- 55. ! ! Гипотония - дефицит минимум 30 – 40% ОЦК, первые 20 минут – АВС, оксигенотерапия
- 56. а). Первый болюс (10 мл/кг) в течение 10-15 мин, или 40 мл/мин, при отсутствии эффекта повышения
- 57. в). Предупреждение переохлаждения - согревание пациента и растворов. г). Если гипотония сохраняется проверить снова – проходимость
- 58. Если состояние ребенка ухудшается или есть признаки шока : изменение менталитета/ поведения ребенка, гипер- или гипотермия,
- 59. 1.100% О2 маской или маской наркозного аппарата, детям в очень тяжелом состоянии – быстрая интубация и
- 60. 4. Сразу, как только произведена катетеризация вены, набрать кровь для определения группы и Rh-принадлежности, анализов крови,
- 61. 6. Преднизолон внутривенно: гипотония - 10 мг/кг, нет гипотонии – 5 мг/кг, дальнейшее введение по показаниям.
- 62. 8. Избегать гипогликемии, но остерегаться слишком разведенной глюкозы. Стрессорная гипергликемия, как правило, не более 14 ммоль/л,
- 63. 10. Не вводить бактериоцидные антибиотики первые 4 - 6 часов до восстановления ЦГД, периферического кровообращения и
- 64. 12. Ранняя целенаправленная терапия (мониторинг): SсvО2 ˃ 70 - 75% (насыщение О2 из верхней полой вены);
- 65. Лихорадка Изменение температуры тела ребенка оказывает существенное влияние на метаболическую активность и функцию различных органов, особенно
- 66. Температура тела 40-410С: Максимальный респираторный алкалоз; Вентиляция падает, значительные нарушения тканевого метаболизма – снижение артериовенозной разницы
- 67. Усиливается гликогенолиз в печени – повышение лактата инактивируются ферментативные процессы, нарушается структура лизосом и митохондрий; На
- 68. В педиатрической практике выделяют: 1. «Красная» лихорадка – теплопродукция соответствует теплоотдаче. Кожные покровы теплые, могут быть
- 69. Лечение. Т0С = 380С – раздеть ребенка, обильное питье, доступ свежего воздуха (не допускать сквозняков), холод
- 70. Судороги: Диазепам 0,05 – 0,3 мг/кг в/в Мидозалам – стартовая доза 0,1 – 0,2 мг/кг в/в,
- 75. Скачать презентацию


































































 Определение естественных регуляторных Т-клеток
Определение естественных регуляторных Т-клеток Технологии Влюбления
Технологии Влюбления Сестринская помощь при хронических гепатитах
Сестринская помощь при хронических гепатитах Балалардағы цитомегаловирусты инфекция және жай герпес
Балалардағы цитомегаловирусты инфекция және жай герпес Жедел бүйрек жеткіліксіздігінің патофизиологиялық механизмі
Жедел бүйрек жеткіліксіздігінің патофизиологиялық механизмі Acute myeloid leukemia
Acute myeloid leukemia Закономерности психического развития
Закономерности психического развития Quy trình xuất nhập khẩu trang thiết bị y tế
Quy trình xuất nhập khẩu trang thiết bị y tế Інтенсивна терапія при гострих отруєннях
Інтенсивна терапія при гострих отруєннях Особенности психотерапевтической реабилитации пациентов с различными видами нехимических зависимостей
Особенности психотерапевтической реабилитации пациентов с различными видами нехимических зависимостей Спадкові хвороби
Спадкові хвороби Слуховой и вестибулярный анализатор (1)
Слуховой и вестибулярный анализатор (1) Лабораторная диагностика энтеровирусных инфекций
Лабораторная диагностика энтеровирусных инфекций Диуретики
Диуретики Психофизиология эмоциональных состояний
Психофизиология эмоциональных состояний Приемы расположения к себе
Приемы расположения к себе Псороптоз
Псороптоз Психоанализ в России
Психоанализ в России Эпикардиальное ожирение и его роль в развитии метаболического синдрома
Эпикардиальное ожирение и его роль в развитии метаболического синдрома Создание логотипа
Создание логотипа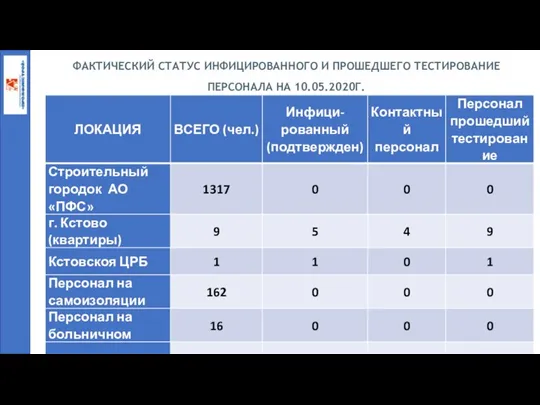 Фактический статус инфицированного и прошедшего тестирование персонала на короновирус. АО ПФС
Фактический статус инфицированного и прошедшего тестирование персонала на короновирус. АО ПФС Возбудитель проказы - Mycobacterium Leprae
Возбудитель проказы - Mycobacterium Leprae Smart pillow. Возможность записывать свои сны
Smart pillow. Возможность записывать свои сны Метод эксперемента
Метод эксперемента Вирусы. Виды вирусов
Вирусы. Виды вирусов Диагностика дыхательной недостаточности
Диагностика дыхательной недостаточности Курс косметолог-эстетист
Курс косметолог-эстетист Термометрия. Уход при лихорадке
Термометрия. Уход при лихорадке