Содержание
- 2. Частота асфиксий - 1-1,5% (с колебаниями от 9% у детей с гестационным возрастом при рождении менее
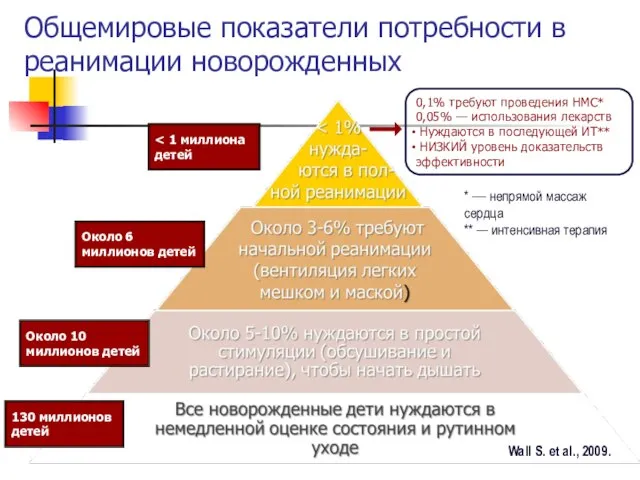
- 3. Общемировые показатели потребности в реанимации новорожденных 0,1% требуют проведения НМС* 0,05% — использования лекарств Нуждаются в
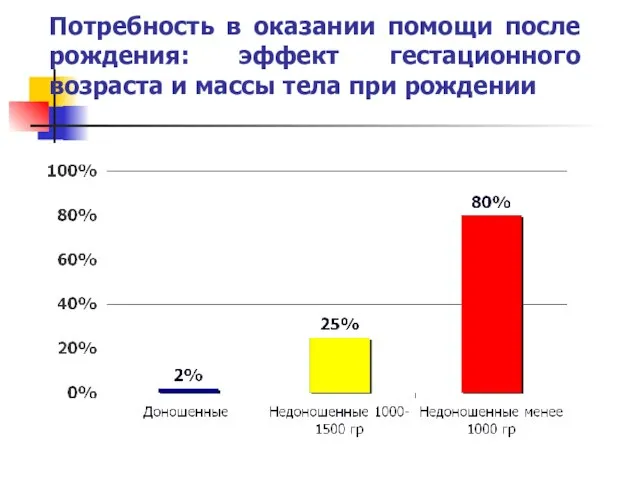
- 4. Потребность в оказании помощи после рождения: эффект гестационного возраста и массы тела при рождении
- 5. AHA, AAP, 2011.
- 6. Оценка по шкале Апгар Сумма 8 баллов и более через 1 мин после рождения свидетельствует об
- 7. Оценка по шкале Апгар Оценка проводится: В конце 1 и 5-й минуты жизни ребенка. Если оценка
- 8. ВАЖНО: При состоянии с низкой оценкой по шкале Апгар (0–3 балла), сохраняющемся в течение 15 мин,
- 9. Критерии постановки диагноза «асфиксия» Наличие доказанного метаболического ацидоза в артериальной пуповинной крови (pH ≤ 7,00 и
- 10. Патогенез асфиксии Длительная (тяжелая) гипоксия приводит к резкому угнетению функции надпочечников Снижение уровня кортизола и катехоламинов
- 11. гипоксия 5-АМФ-активируемая протеинкиназа Ингибирование ацетил-коэнзимА-карбоксилазы Снижается продукция малонилкоэнзимА Активизация карнитинпальмитоил трансферраза 1-го типа Поступление жирных кислот
- 12. Базовые принципы оказания первичной реанимационной помощи новорожденному, определенные методическим письмом Минздравсоцразвития 2010 г. и приказом №
- 13. Методические рекомендации №15-4/10/2-3204 от 21.04.2010г. «Первичная и реанимационная помощь новорожденным детям»
- 14. Потребность в проведении реанимации новорожденного невозможно прогнозировать ВО ВСЕХ СЛУЧАЯХ! Таким образом, присутствие персонала, обученного навыкам
- 15. Кому нужно оказывать первичную реанимационную помощь? Первичные реанимационные мероприятия проводятся новорожденным с 22 нед. гестации, массой
- 17. Кто должен оказывать первичную реанимационную помощь новорожденному? Первичная и реанимационная помощь новорожденным после рождения должна оказываться
- 18. Кто должен оказывать первичную реанимационную помощь новорожденному? Врачи (неонатологи, акушеры-гинекологи, анестезиологи-реаниматологи, педиатры) Средний медицинский персонал (медицинская
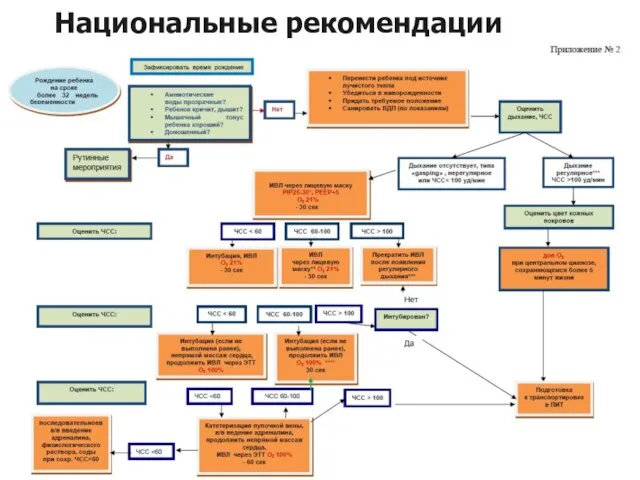
- 19. Национальные рекомендации
- 20. Подготовка к рождению ребенка Теплое помещение (не ниже 24 - 26°C; для преждевременных родов — 26°C—28°С).
- 21. Оборудование для реанимации Вспомогательная вентиляция легких: самонаполняющийся и проточнонаполняющийся мешки, (реанимационная Т-система) и маски минимум 2-х
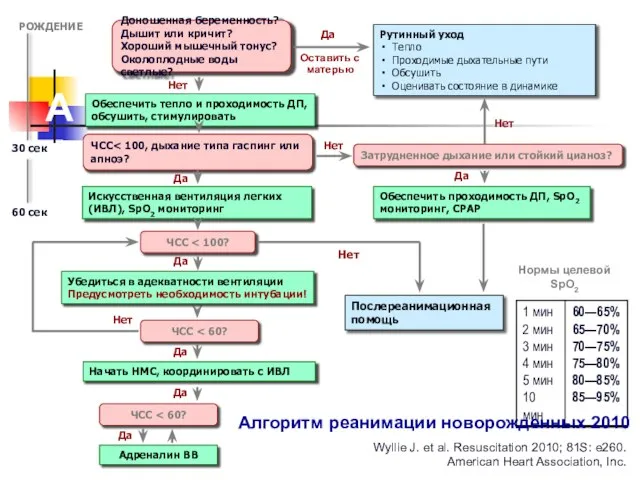
- 22. Нет Оставить с матерью РОЖДЕНИЕ 30 сек 60 сек Доношенная беременность? Дышит или кричит? Хороший мышечный
- 23. Отсроченное пережатие пуповины После рождения недоношенного ребенка, который не нуждается в оказании немедленной помощи (дышит и
- 24. Обеспечить тепловую защиту Поместить ребенка под источник лучистого тепла и обсушить. После обеспечения проходимости дыхательных путей
- 25. Холодовой стресс Тканевая гипоксия Гипогликемия Ацидоз Брадикардия Гипотензия Апноэ Инфекция
- 26. Поддержание нормальной температуры тела у детей с ОНМТ при рождении Недоношенные дети с гестационным возрастом менее
- 28. Синдром аспирации мекония Санация нижних дыхательных путей производится при: Наличии мекония в околоплодных водах; Сниженном мышечном
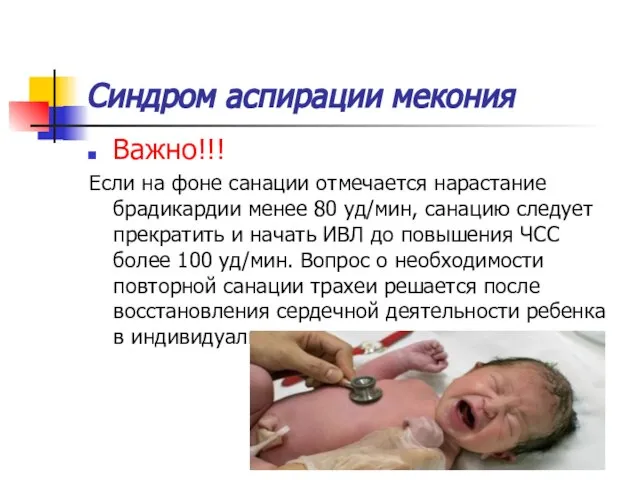
- 29. Синдром аспирации мекония Важно!!! Если на фоне санации отмечается нарастание брадикардии менее 80 уд/мин, санацию следует
- 30. Терапевтическая гипотермия Применяется в течении первых 6 часов жизни и продолжается в течении 72 часов Умеренная
- 31. ТЕРАПЕВТИЧЕСКАЯ ГИПОТЕРМИЯ Условия: – гестационный возраст более 35 недель; − масса тела при рождении более 1800
- 32. Противопоказания для проведения гипотермии − масса тела при рождении менее 1800 граммов, гестационный возраст менее 35
- 33. Пассивная терапевтическая гипотермия − ребенок должен находиться в отключенной открытой реанимационной системе или в отключенном инкубаторе
- 35. Необходим транспортный инкубатор, подогретый до +36° — 37,5ºС, имеющий: возможность проводить дыхательную поддержку и мониторинг жизненно-важных
- 36. Пульсоксиметрия во время реанимации Непосредственно после рождения нормальные показатели SpO2 у детей с ОНМТ колеблются между
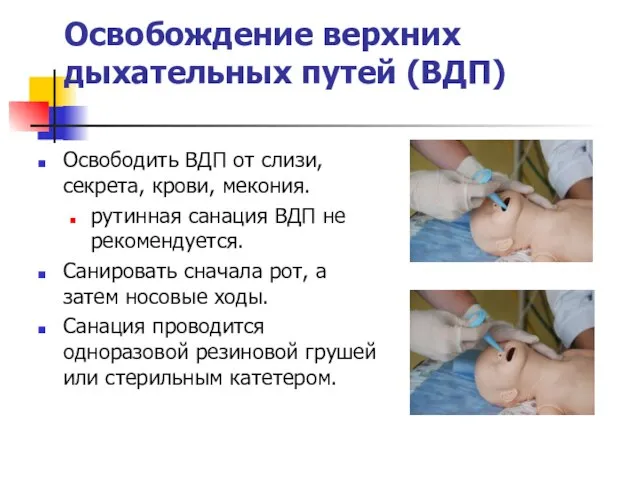
- 49. Освобождение верхних дыхательных путей (ВДП) Освободить ВДП от слизи, секрета, крови, мекония. рутинная санация ВДП не
- 50. Санация с помощью катетера Стерильный одноразовый катетер: 10 F для доношенных новорожденных; 8 F для недоношенных.
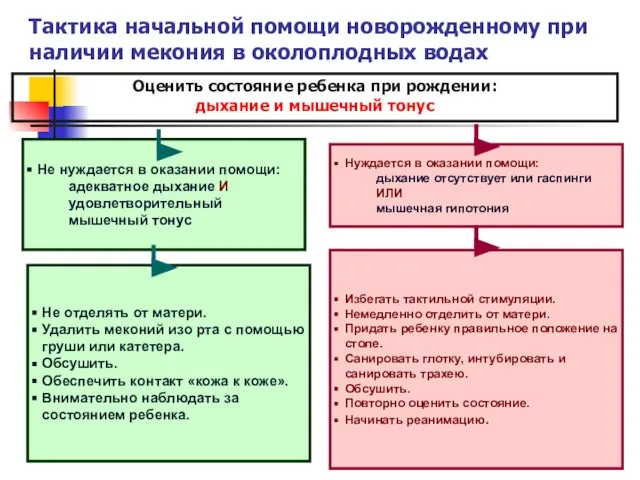
- 51. Тактика начальной помощи новорожденному при наличии мекония в околоплодных водах Избегать тактильной стимуляции. Немедленно отделить от
- 52. Показания к началу ИВЛ через маску Апноэ ИЛИ дыхание типа гаспинг. ЧСС После этого снова оценить
- 53. Методы респираторной терапии в зависимости от состояния ребенка ЧСС Затрудненное дыхание или выраженный цианоз? Искусственная вентиляция
- 54. Реанимационные маски
- 55. Реанимационные маски Должна накрывать: Кончик подбородка Рот Нос Должна иметь: Мягкие края
- 56. Оборудование для ИВЛ: реанимационные мешки Проточнозаполняющийся мешок Самозаполняющийся мешок
- 57. Оборудование для ИВЛ: реанимационные мешки
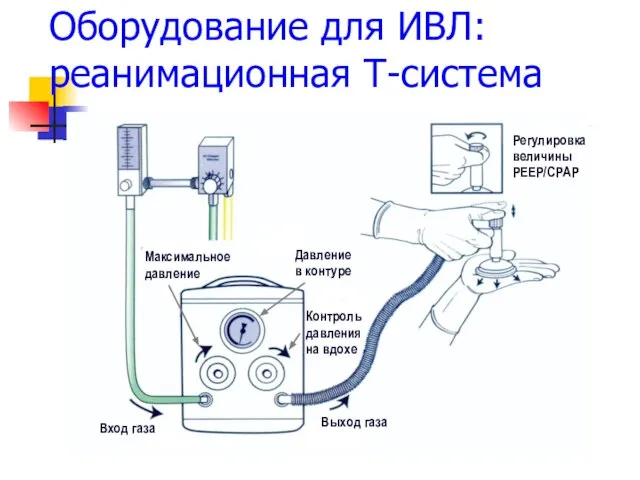
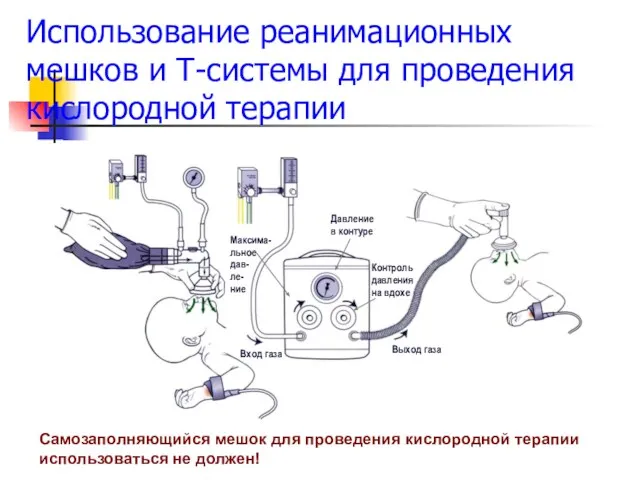
- 58. Оборудование для ИВЛ: реанимационная Т-система Выход газа Вход газа Давление в контуре Контроль давления на вдохе
- 59. Основные требования к оборудованию для первичной реанимации новорожденных: анестезиологическим мешкам, реанимационным Т-системам и маскам Объем мешка
- 60. Соответствует подаваемой в устройство. Для использования концентрации кислорода менее 100% необходимы источник сжатого воздуха и газовый
- 61. Использование реанимационных мешков и Т-системы для проведения кислородной терапии Самозаполняющийся мешок для проведения кислородной терапии использоваться
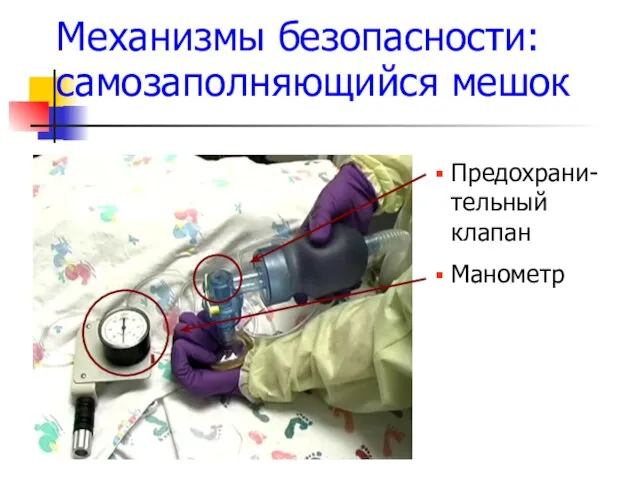
- 62. Механизмы безопасности: самозаполняющийся мешок Предохрани-тельный клапан Манометр
- 63. Механизмы безопасности: проточнозаполняющийся мешок Манометр Клапан контроля над потоком
- 64. Механизмы безопасности: реанимационная Т-система Манометр Предохрани-тельный клапан Регулятор давления на вдохе
- 65. Подготовка к началу ИВЛ Собрать оборудование. Проверить оборудование. Проверка самозаполняющегося мешка
- 66. Подготовка к началу ИВЛ в родильном зале Позовите на помощь коллег. Убедитесь в наличии и правильном
- 67. Параметры и техника вентиляции 40—60 вентиляций в минуту (плавно сжимая мешок пальцами или закрывая клапан РЕЕР).
- 68. Использование дополнительного кислорода во время ИВЛ С началом ИВЛ, СРАР или назначением дополнительного кислорода необходима непрерывная
- 69. Признаки эффективности ИВЛ Быстрое увеличение ЧСС — наиболее важный признак. Увеличение SpO2. Симметричные шумы дыхания в
- 70. Перечень лекарственных препаратов, применяемых для первичной реанимации новорожденных Адреналин Физиологический раствор Натрия гидрокарбонат * * нет
- 71. Показания и условия для введения адреналина Адреналин — стимулятор сердечной деятельности, повышающий также артериальное давление. Показан
- 72. Пути введения и действие адреналина Внутривенный (в пупочную вену) — рекомендуемый: адреналин попадает в нижнюю полую
- 73. Дозы адреналина Для реанимации новорожденных используют исключительно 0,01% раствор адреналина. Стандартный 0,1% раствор адреналина гидрохлорида (гидрохлорид
- 74. Тактика в зависимости от реакции новорожденного на введение адреналина Ожидаемый эффект от введения адреналина — через
- 75. Показания к введению физиологического раствора Отсутствие реакции новорожденного на реанимацию ПЛЮС Наличие признаков шока (бледность, слабый
- 76. Рекомендуемая доза — 10 мл/кг. Рекомендуемый путь и способ введения: – пупочная вена, медленно струйно. Рекомендуемая
- 77. Показания и условия введения натрия гидрокарбоната Показания: наличие подтвержденного или вероятного метаболического ацидоза, если несмотря на
- 78. Доза и скорость введения натрия гидрокарбоната Рекомендуемая концентрация раствора — 0,5 мэкв/мл (4,2% раствор). Рекомендуемая доза
- 79. Неэффективная реанимация Прекращение реанимационных мероприятий может быть приемлемым после 10 мин отсутствия сердечной деятельности у ребенка,
- 80. Оценка состояния ребенка после реанимации Оценить: Частоту дыхания и наличие признаков дыхательных расстройств. Частоту сердечных сокращений.
- 81. 1я ситуация: удовлетворительное клиническое состояние ребенка после начальной реанимации Если после любого из нижеперечисленных действий: Стимуляции
- 82. Поддерживающие мероприятия после рождения Могут потребоваться для следующей категории детей: Недоношенные дети (34—37 недель) с адекватным
- 83. 2ая ситуация: длительная реанимация и/или тяжелое клиническое состояние после реанимации В случае если: новорожденному проводилась расширенная
- 84. ЗАКЛЮЧЕНИЕ Все новорожденные нуждаются в немедленной оценке их состояния для определения потребности в реанимации. Готовность к
- 85. Заключение Приблизительно 60 сек («золотая» минута) выделяется в новом алгоритме на оказание начальной помощи, повторную оценку
- 87. Скачать презентацию










































































 ЛФК при варикозном расширении вен
ЛФК при варикозном расширении вен Общая и частная микология. Патогенные грибы
Общая и частная микология. Патогенные грибы Презентация по медицине Инъекции
Презентация по медицине Инъекции  Соль – какая она
Соль – какая она Клинические аспекты ХОБЛ и бронхиальной астмы в свете международных стандартов диагностики и лечения
Клинические аспекты ХОБЛ и бронхиальной астмы в свете международных стандартов диагностики и лечения Системи класифікації пацієнтів – АДСГ і УДСГ
Системи класифікації пацієнтів – АДСГ і УДСГ Введение в клинику профессиональных болезней
Введение в клинику профессиональных болезней Правильное питание
Правильное питание Типы температурных кривых при лихорадке
Типы температурных кривых при лихорадке Ангионеврология. Кровоснабжение, лимфоотток и иннервация стенок и органов полостей
Ангионеврология. Кровоснабжение, лимфоотток и иннервация стенок и органов полостей Угарный газ – воздействие на организм человека
Угарный газ – воздействие на организм человека Острый одонтогенный остеомиелит нижней челюсти слева
Острый одонтогенный остеомиелит нижней челюсти слева Хирургиялық деонтология
Хирургиялық деонтология Уреоплазмоз. Етіологія
Уреоплазмоз. Етіологія Коктар Cтафилококтар
Коктар Cтафилококтар Сальмонеллезный сепсис. Клинический случай
Сальмонеллезный сепсис. Клинический случай Вакцинация против коронавирусной инфекции
Вакцинация против коронавирусной инфекции Отравление прижигающими веществами
Отравление прижигающими веществами Болезни волос. Алопеции
Болезни волос. Алопеции Ангиография
Ангиография Влияние пива на организм человека
Влияние пива на организм человека Классификация аритмий
Классификация аритмий Дентикюр. Забота о зубах и деснах
Дентикюр. Забота о зубах и деснах Переливание крови
Переливание крови Лечение аппендицита
Лечение аппендицита The global burden of postpartum haemorrhage. Postpartum haemorrhage (PPH) is the leading cause of maternal death worldwide
The global burden of postpartum haemorrhage. Postpartum haemorrhage (PPH) is the leading cause of maternal death worldwide Ситуационные задачи: глотка и гортань
Ситуационные задачи: глотка и гортань Метаболический сидром у женщин
Метаболический сидром у женщин