Содержание
- 2. Г Е М О Б Л А С Т О З Ы ОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ КРОВЕТВОРНОЙ ТКАНИ,
- 3. ЭТИОЛОГИЯ Вирусы (ретровирус, Эпштейна-Бара ) Ионизирующее излучение Химические вещества ( мышьяк, бензол, фенилбутазон и хлорамфеникол, цитотоксические
- 4. Г Е М О Б Л А С Т О З Ы ЛЕЙКОЗЫ-системные опухолевые поражения кроветворной
- 5. Лейкемия (лейкоз) — это системное прогрессирующее разрастание незрелой опухолевой ткани в органах кроветворения с гематогенным распространением
- 6. СУЩНОСТЬ ЛЕЙКОЗОВ -Малигнизированные кроветворные клетки формируют лейкозные инфильтраты -Циркулируя в кровотоке, расселяются по органам-диффузные инфильтраты -подавление
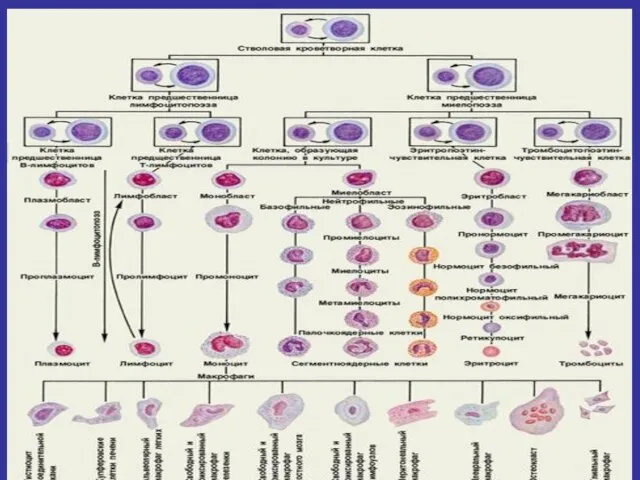
- 8. ОСТРЫЙ ЛЕЙКОЗ миелобластный; лимфобластный; монобластный эритробластный; мегакариобластный.
- 9. ДИАГНОСТИКА -КЛИНИЧЕСКАЯ СИМПТОМАТИКА -КАРТИНА КРОВИ -ПУНКТАТ КОСТНОГО МОЗГА -ЦИТОЛОГИЧЕСКИЙ МЕТОД -ИММУНОЦИТОХИМИЧЕСКИЙ -ИММУНОФЕНОТИПИРОВАНИЕ -КАРИОТИПИРОВАНИЕ-ХРОМОСОМНЫЙ АНАЛИЗ
- 11. Хронические лейкозы 1.Лейкозы миелоцитарного происхождения: — хронический миелоидный лейкоз; — истинная полицитемия Вакеза-Ослера; — миелофиброз __
- 12. По картине периферический крови лейкозы делятся: Лейкемические- наиболее частая форма, количество лейкоцитов, в том числе и
- 13. ОСТРЫЙ ЛЕЙКОЗ -В ДЕТСКОМ ВОЗРАСТЕ 80%-ЛИМФОБЛАСТНЫЕ ЛЕЙКОЗЫ У ВЗРОСЛЫХ 85% -МИЕЛОБЛАСТНЫЕ
- 14. КОСТНЫЙ МОЗГ -Вытеснение клеток гемопоэза бластными клетками, отсутствие жировых клеток -Истончение и резорбция ретикулиновых волокон -нередко
- 15. В ПЕРИФЕРИЧЕСКОЙ КРОВИ ЛЕЙКЕМИЧЕСКИЙ ПРОВАЛ- НАЛИЧИЕ БЛАСТНЫХ И ДИФФЕРЕНЦИРОВАННЫХ КЛЕТОК И ОТСУТСТВИЕ ПРОМЕЖУТОЧНЫХ ФОРМ
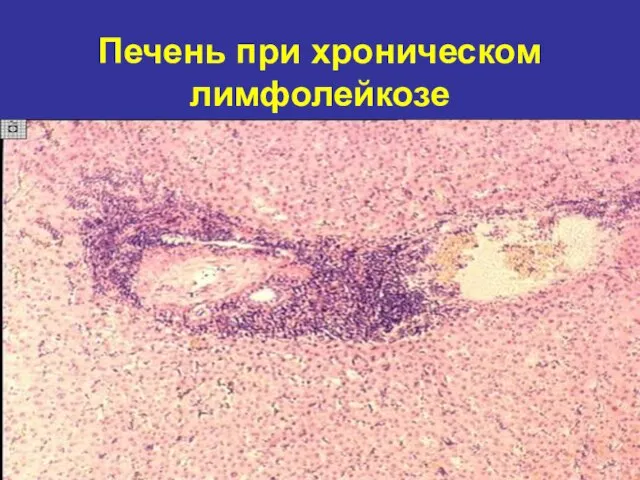
- 16. В ПЕЧЕНИ- ЛЕЙКОЗНЫЕ ИНФИЛЬТРАТЫ СЕЛЕЗЕНКА –УВЕЛИЧЕНА УМЕРЕННО ЛИМФАТИЧЕСКИЕ УЗЛЫ- УВЕЛИЧЕНЫ ТОЛЬКО ПРИ ЛИМФОБЛАСТНОМ ЛЕЙКОЗЕ ТИМУС-(опухоль Штернберга)
- 17. ОСТРЫЙ ЛЕЙКОЗ ЛИМФОБЛАСТНЫЙ -ОБЩИЙ ИЗ В КЛЕТОК ИЗ РАННИХ ПРЕДШЕСТВЕННИКОВ В -Т-КЛЕТОЧНЫЙ (С ОПУХОЛЬЮ ТИМУСА) -В-
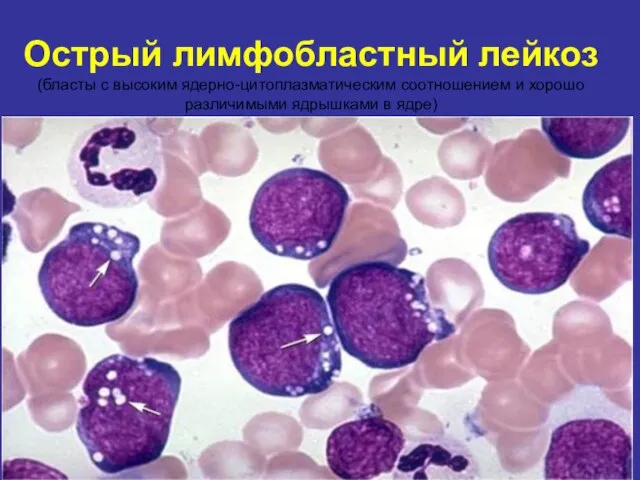
- 18. Острый лимфобластный лейкоз (бласты с высоким ядерно-цитоплазматическим соотношением и хорошо различимыми ядрышками в ядре)
- 20. ОСТРЫЙ ЛИМФОБЛАСТНЫЙ ДИФФЕРЕНЦИАЛЬНО-ДИАГНОСТИЧЕСКИЙ КРИТЕРИЙ- НАЛИЧИЕ В КЛЕТКАХ ЯДЕРНОГО ФЕРМЕНТА –ДНК-ПОЛИМЕРАЗНОЙ ТЕРМИНАЛЬНОЙ ДЕЗОКСИТРАНСФЕРАЗЫ.
- 21. ХАРАКТЕРНЫ ХРОМОСОМНЫЕ АНОМАЛИИ ТРАНСЛОКАЦИИ ГИПЕРПЛОИДИИ ФИЛАДЕЛЬФИЙСКАЯ ХРОМОСОМА (20%)
- 22. МИЕЛОБЛАСТНЫЙ ЛЕЙКОЗ Встречается во всех возрастных группах , но в 80% у взрослых Характеризуется разной степенью
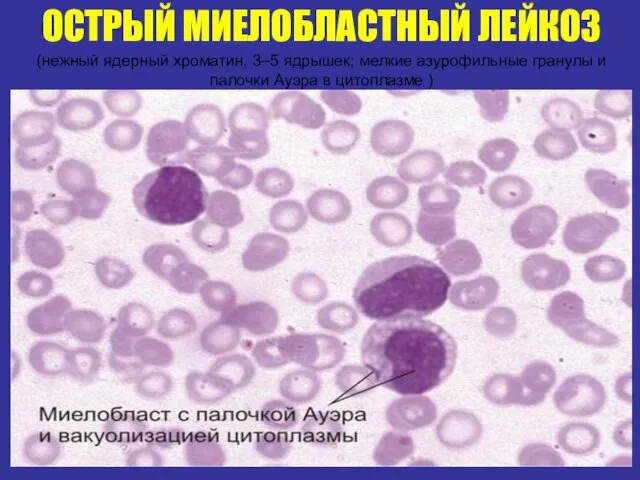
- 23. ОСТРЫЙ МИЕЛОБЛАСТНЫЙ ЛЕЙКОЗ (нежный ядерный хроматин, 3–5 ядрышек; мелкие азурофильные гранулы и палочки Ауэра в цитоплазме
- 24. ОСТРЫЙ МИЕЛОБЛАСТНЫЙ ЛЕЙКОЗ 1.Миелобласты вытесняют клетки костного мозга( он красный или сероватый) 2.Селезенка,печень, лимфоузлы увеличены, но
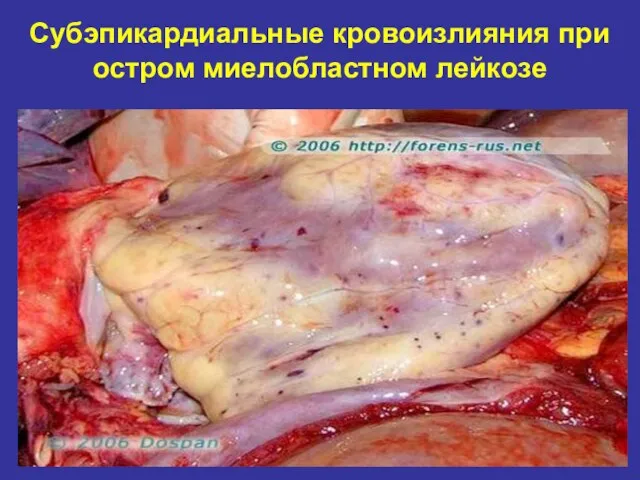
- 25. Субэпикардиальные кровоизлияния при остром миелобластном лейкозе
- 26. Хронические лейкозы 1.Лейкозы миелоцитарного происхождения: — хронический миелоидный лейкоз; — истинная полицитемия Вакеза-Ослера; — миелофиброз __
- 27. ХРОНИЧЕСКИЕ ЛЕЙКОЗЫ ЛИМФОЦИТАРНЫЙ Возраст- МЕЖДУ 50-60 ГОДАМИ В 95% случаев состоит из В-клеток В периферической крови-100х109/л
- 28. Печень при хроническом лимфолейкозе
- 29. ХРОНИЧЕСКИЕ ЛЕЙКОЗЫ 7. ЛИМФАТИЧЕСКИЕ УЗЛЫ- МАКРО- ГЕНЕРАЛИЗОВАННОЕ УВЕЛИЧЕНИЕ, СОЧНЫЕ, РЕЗИНОПОДОБНОЙ КОНСИСТЕНЦИИ, НА РАЗРЕЗЕ ОДНОРОДНЫЕ, РОЗОВОГО ЦВЕТА.
- 30. ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ЛИМФОЦИТОЗ В КРОВИ И В КОСТНОМ МОЗГЕ – БОЛЬШЕ 30% СНИЖЕНИЕ УРОВНЯ ИММУНОГЛОБУЛИНОВ (БАКТЕРИАЛЬНЫЕ
- 31. ХРОНИЧЕСКИЙ МИЕЛОЦИТАРНЫЙ Возраст 25-60 лет, пик заболеваемости 30-40 лет. У 95% больных обнаружена филадельфийская хромосома- возникает
- 32. ХРОНИЧЕСКИЙ МИЕЛОЦИТАРНЫЙ СТАДИЯ МОНОКЛОНОВАЯ (хроническая) Печень и селезенка увеличены Лимфатические узлы увеличиваются поздно Анемия и тромбоцитопения
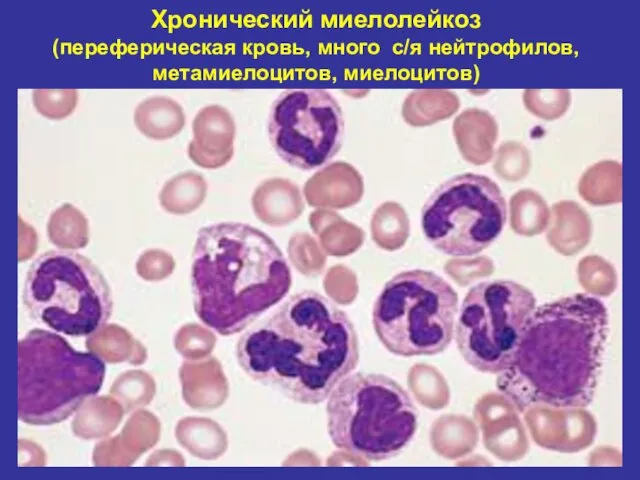
- 33. Хронический миелолейкоз (переферическая кровь, много с/я нейтрофилов, метамиелоцитов, миелоцитов)
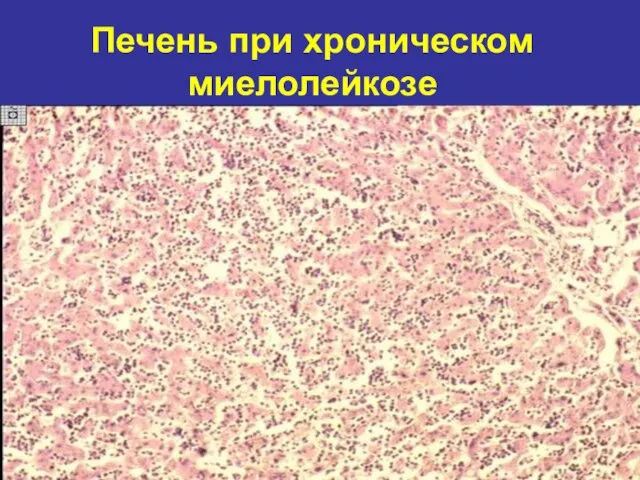
- 34. Печень при хроническом миелолейкозе
- 35. ХРОНИЧЕСКИЙ МИЕЛОЛЕЙКОЗ 2. Поликлоновая стадия (острая)- характеризуется вовлечением в патологический процесс другой клеточной линии- БЛАСТНЫЙ КРИЗ
- 36. Бластный криз В крови- зрелые нейтрофильные гранулоциты, метамиелоциты и миелоциты, их преобладание, при прогрессировании количество миелобластов
- 37. Бластный криз КОСТНЫЙ МОЗГ -ЗЕЛЕНОВАТЫЙ –ПИОИДНЫЙ (МИКРО-МИЕЛОЦИТЫ И МЕГАКАРИОЦИТЫ, миелобластов более 20%, ) Геморрагические инфаркты-головного мозга-вследствие
- 38. Миелопролиферативные заболевания Характерезуются избыточной и непрерывной пролиферацией эритропоэтического, гранулоцитарного и мегакариоцитарного компонентов костного мозга, что приводит
- 39. ИСТИННАЯ ПОЛИЦИТЕМИЯ В костном мозге - пролиферация эритроидных предшественников, миелоциты и мегакариоциты. Характерно и увеличение массы
- 40. ИСТИННАЯ ПОЛИЦИТЕМИЯ Нарастание эритроцитарной массы – приводит к увеличению вязкости крови -Гиперметаболическое состояние –головная боль, пелена
- 41. Миелофиброз (после 50 лет) Пролиферация аномальных мегакариоцитов и тромбоцитов сопровождается высвобождением факторов роста, что способствует размножению
- 42. Анемия, спленомегалия (до 4 кг), увеличение печени, экстрамедуллярный гемопоэз, в костном мозге постепенное исчезновение элементов гемопоэза
- 43. В КРОВИ Анемия- полихромазия, анизоцитоз, пойкилоцитоз,тромбоцитоз, эритробластическая реакция. В сыворотке крови- увеличение щелочной фофатазы и мочевой
- 44. Эссенциальная тромбоцитемия -Преобладает мегакариоцитарная гиперплазия и избыток тромбоцитов- 1000х10/л (дефективные) Характерны: тромбоз, инфаркты, кровоизлияния в ЖКТ.
- 45. Опухоли из плазматических клеток 1.Характеризуются моноклональной пролиферацией малигнизированных плазматических клеток. 2.Плазматические опухоли возникают из В-клеток, находящихся
- 46. Опухоли из плазматических клеток Продуцируют моноклональные иммуноглобулины или компоненты их молекул (тяжелые, легкие цепи). Эти белки
- 47. Опухоли из плазматических клеток 1.Множественная миелома(Болезнь Рустицкого –Калера). 2. Плазмоклеточные дискразии(солитарная плазмоцитома,макроглобулинемия Вальденстрема,болезнь тяжелых цепей Франклина)
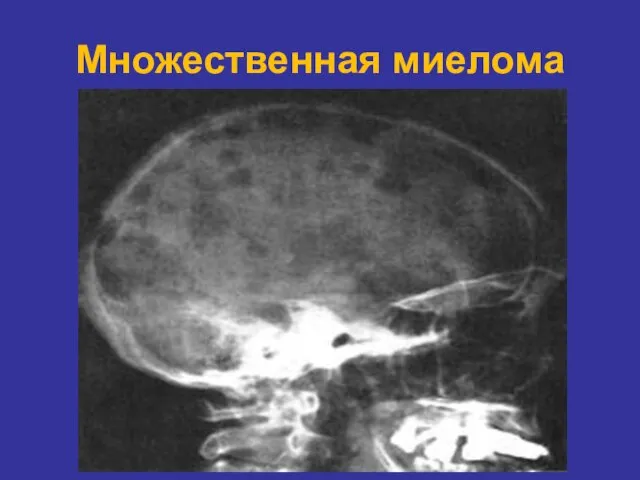
- 48. МИЕЛОМНАЯ БОЛЕЗНЬ 1.Опухолевая пролиферация ограничена костным мозгом, приводит к деструкции в скелете. Растет из полости костного
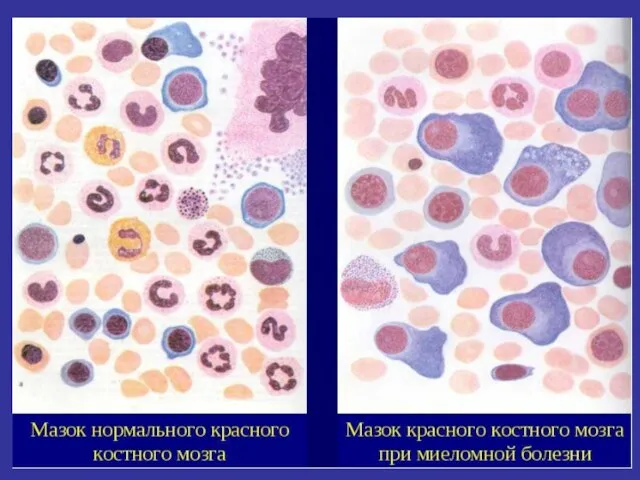
- 49. Множественная миелома
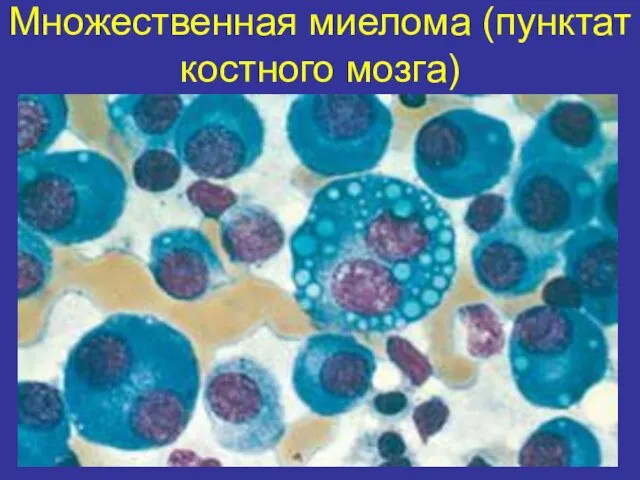
- 50. Множественная миелома (пунктат костного мозга)
- 51. МИЕЛОМНАЯ БОЛЕЗНЬ -Анемия, нейтропения, тромбоцитопения -Парапротеины- повышенная вязкость крови, сладжирование эритроцитов, повышение СОЭ, что пособствует гемолизу
- 52. МИЕЛОМНАЯ БОЛЕЗНЬ 1.Гиперкальцемия – запоры, боли в животе, спутанность сознания. 2.Полиурия и гиперкальциурия- нефрокальциноз- «миеломная почка»
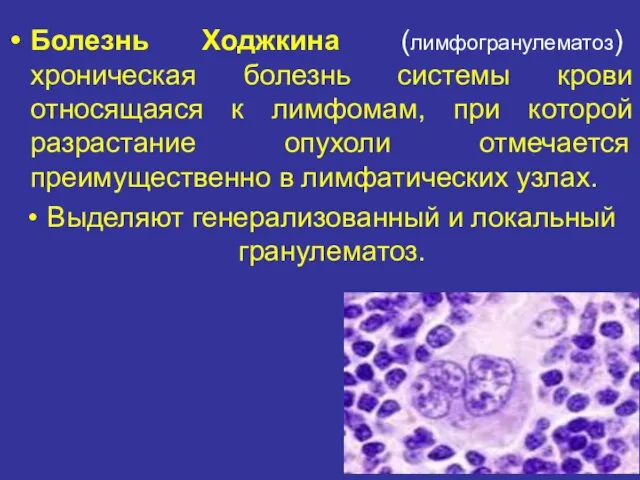
- 54. Болезнь Ходжкина (лимфогранулематоз) хроническая болезнь системы крови относящаяся к лимфомам, при которой разрастание опухоли отмечается преимущественно
- 55. Симптомы болезни Ходжкина 1. Чаще - поражение шейных лимфатические узлы, затем подмышечных и паховых на фоне
- 56. При изолированном процессе поражается одна группа лимфоузлов. Чаще поражаются шейные узлы, узлы средостения и забрюшинной области,
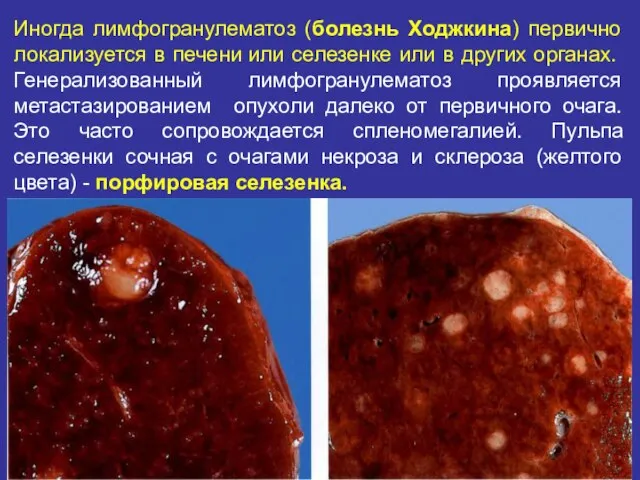
- 57. Иногда лимфогранулематоз (болезнь Ходжкина) первично локализуется в печени или селезенке или в других органах. Генерализованный лимфогранулематоз
- 58. Микроскопически в лимфоузле : пролиферация лимфоцитов, ретикулярных клеток и гистиоцитов. Встречаются плазматические клетки, эозинофилы и гиганские
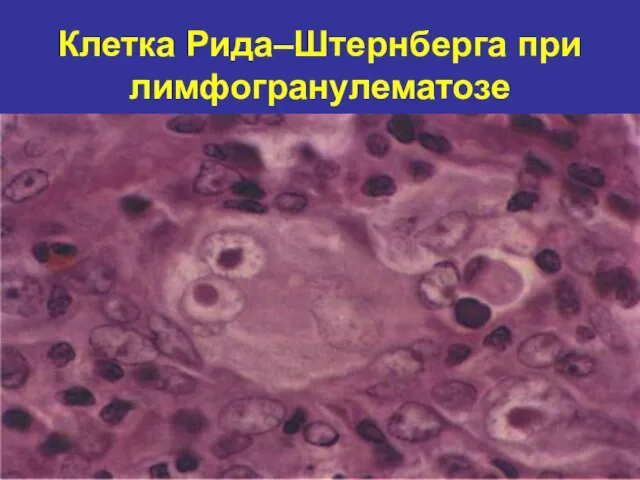
- 59. Клетка Рида–Штернберга при лимфогранулематозе
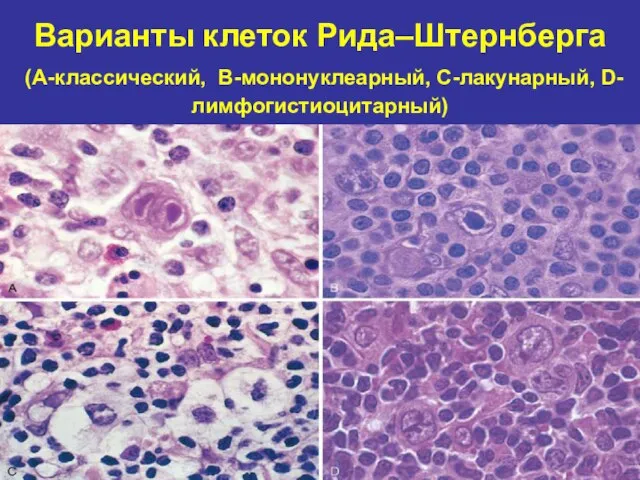
- 60. Варианты клеток Рида–Штернберга (А-классический, B-мононуклеарный, C-лакунарный, D-лимфогистиоцитарный)
- 61. Выделяют 4 варианта лимфогранулематоза: Лимфогистиоцитарный Нодулярный склероз Смешанно-клеточный С лимфоидным истощением
- 62. Лимфогистицитарный вариант 1. Составляет 10% всех случаев болезни. 2. Чаще у молодых мужчин 3.В лимфоузлах большое
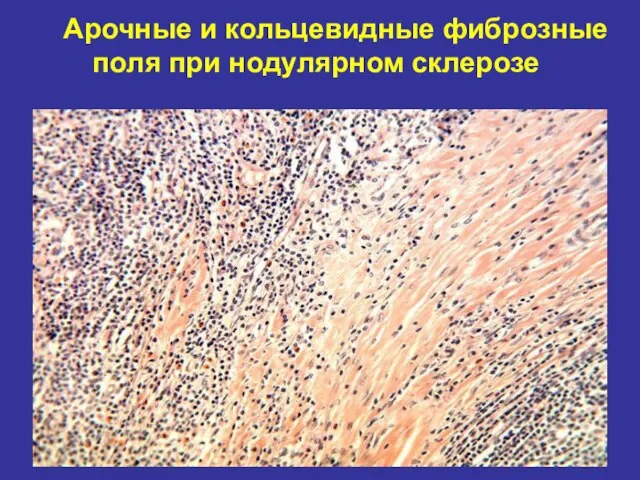
- 63. Нодулярный склероз(70% случаев болезни) В лимфатическом узле фиброзные прослойки в виде колец или арок, окружающих нодулярные
- 64. Арочные и кольцевидные фиброзные поля при нодулярном склерозе
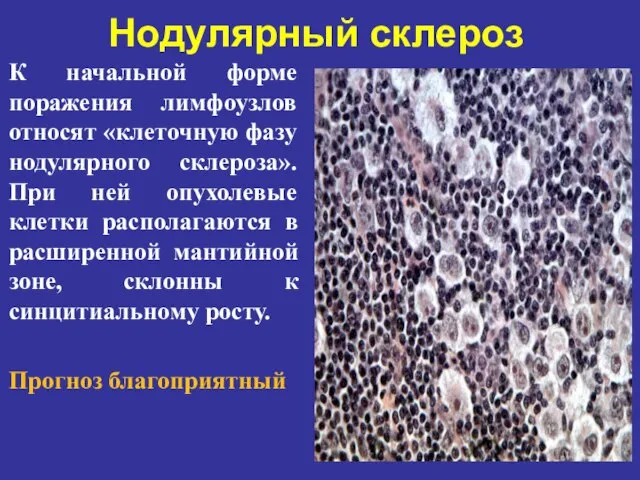
- 65. Нодулярный склероз К начальной форме поражения лимфоузлов относят «клеточную фазу нодулярного склероза». При ней опухолевые клетки
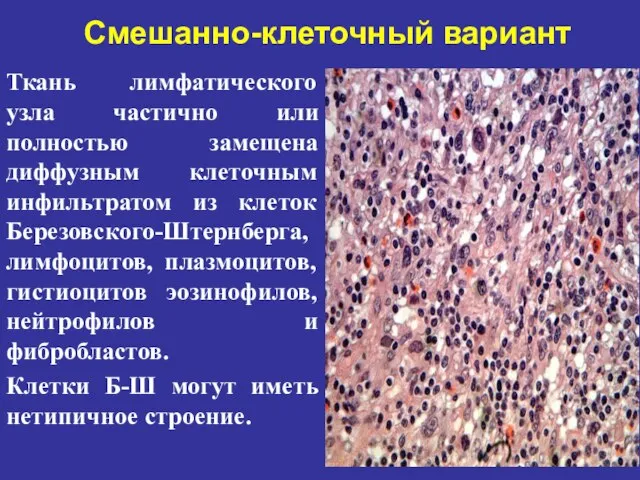
- 66. Смешанно-клеточный вариант Ткань лимфатического узла частично или полностью замещена диффузным клеточным инфильтратом из клеток Березовского-Штернберга, лимфоцитов,
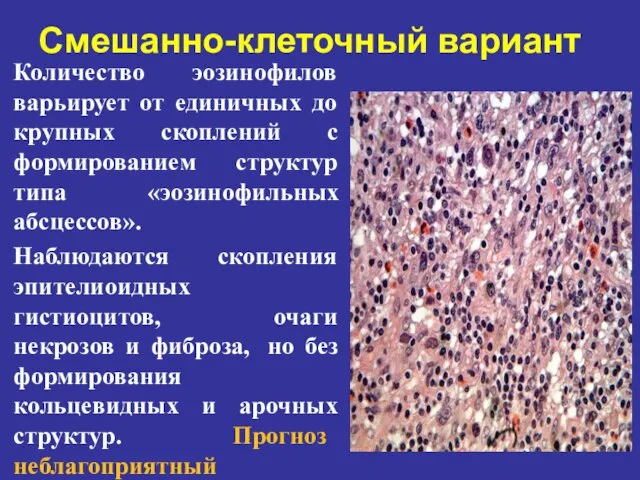
- 67. Смешанно-клеточный вариант Количество эозинофилов варьирует от единичных до крупных скоплений с формированием структур типа «эозинофильных абсцессов».
- 68. Лимфогранулематоз с лимфоидным истощением 1.Массивное разрастание грубоволокнистой соединительной ткани, 2. Наличие участков некроза и небольшое количество
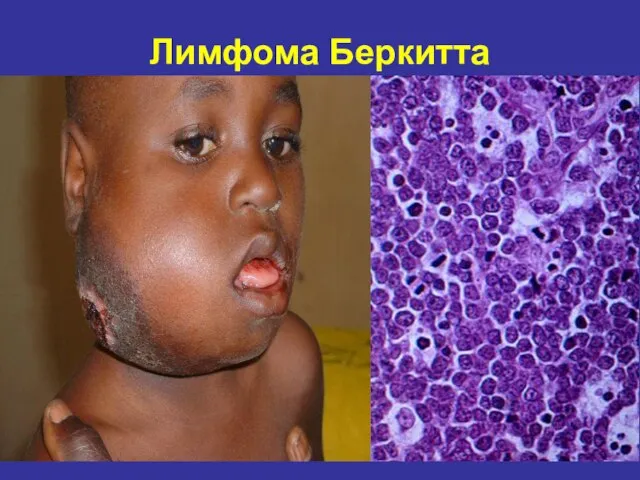
- 69. Лимфома Беркитта
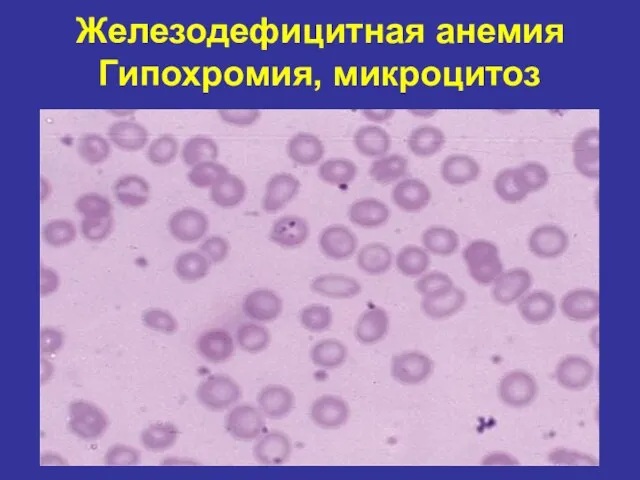
- 70. Железодефицитная анемия Гипохромия, микроцитоз
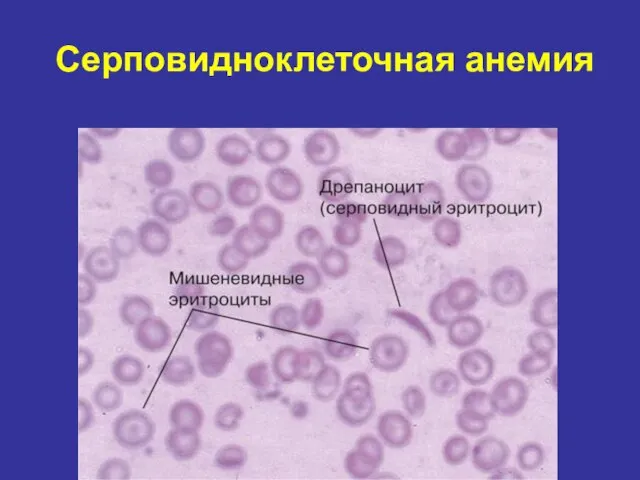
- 71. Серповидноклеточная анемия
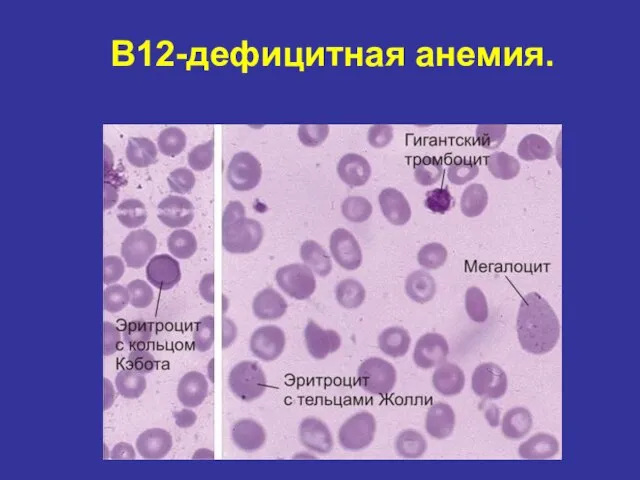
- 72. В12-дефицитная анемия.
- 74. Скачать презентацию

















































 Дзентерия. Виды шигелл
Дзентерия. Виды шигелл Моя профессия — медицинская сестра
Моя профессия — медицинская сестра Венерические заболевания
Венерические заболевания Актуальні питання надання допомоги хворим ендокринного профілю
Актуальні питання надання допомоги хворим ендокринного профілю Стратификация риска у больного с ИБС
Стратификация риска у больного с ИБС Минеральные ресурсы КР
Минеральные ресурсы КР Основные принципы диагностики и оказания реаниматологической помощи при тяжелой огнестрельной и механической травме
Основные принципы диагностики и оказания реаниматологической помощи при тяжелой огнестрельной и механической травме Исследование поля зрения
Исследование поля зрения Трансформация научного знания о мозге в сексизм на примере псевдонауки
Трансформация научного знания о мозге в сексизм на примере псевдонауки Амбулаторлы жағдайдағы хирургия
Амбулаторлы жағдайдағы хирургия Ты то, что ты ешь…
Ты то, что ты ешь… Твори добро. 3 декабря - Международный день инвалидов
Твори добро. 3 декабря - Международный день инвалидов Дефибрилляция сердца
Дефибрилляция сердца Мыт лошадей
Мыт лошадей Балаларды тамақтандыру
Балаларды тамақтандыру Иммунопатологические процессы
Иммунопатологические процессы Перинатальды кезеңдегі психикалық даму
Перинатальды кезеңдегі психикалық даму Психотерапия кризисных состояний, невротических расстройств и психосоматических заболеваний
Психотерапия кризисных состояний, невротических расстройств и психосоматических заболеваний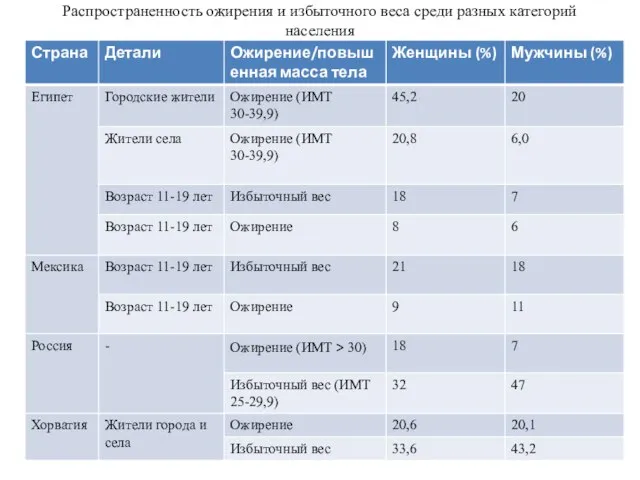 Ожирение и избыточный вес среди населения
Ожирение и избыточный вес среди населения Основные виды травм и первая помощь при них
Основные виды травм и первая помощь при них Психологическая коррекция самооценки у дошкольников с задержкой психического развития 6-7 лет
Психологическая коррекция самооценки у дошкольников с задержкой психического развития 6-7 лет Основные варианты задержки психического развития
Основные варианты задержки психического развития Государственная программа Развитие здравоохранения
Государственная программа Развитие здравоохранения Гигиенические основы здорового образа жизни и личной гигиены
Гигиенические основы здорового образа жизни и личной гигиены Участие в лечебно-диагностических процессах при сахарном диабете у детей. Роль медицинской сестры при уходе за пациентом
Участие в лечебно-диагностических процессах при сахарном диабете у детей. Роль медицинской сестры при уходе за пациентом Фармакоэпидемиология анықтамасы, даму кезеңдері,негізгі ұстанымдары
Фармакоэпидемиология анықтамасы, даму кезеңдері,негізгі ұстанымдары Искусственная вентиляция легких при проведении общей анестезии. Практические аспекты
Искусственная вентиляция легких при проведении общей анестезии. Практические аспекты Методы определения физической работоспособности
Методы определения физической работоспособности