Содержание
- 2. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА – это область медицины, которая занимается дородовым выявлением различных патологических состояний плода, в том
- 3. Наследственные болезни – это болезни, причиной которых являются те или иные изменения генетического материала – мутации:
- 4. Виды мутаций: 1. Генные («точковые») мутации – представляют собой молекулярные изменения структуры генов ДНК (замена нуклеотидов
- 5. Виды мутаций: 2. Внутрихромосомные (делеции, инверсии, дупликации) и межхромосомные (реципрокные и нереципрокные транслокации) мутации. 3. Геномные
- 6. НАСЛЕДСТВЕННЫЕ БОЛЕЗНИ: Хромосомные болезни Генные болезни
- 7. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА позволяет обнаружить у плода: более 98 % трисомии 21 (синдром Дауна); около 99,9 %
- 8. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА включает медико-генетическое консультирование, неинвазивные (УЗИ, изучение биохимических маркеров сыворотки крови матери) и инвазивные методы
- 9. Цель медико-генетической консультации – установление степени генетического риска в обследуемой семье и разъяснение супругам результатов. .
- 10. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА В последние годы существенное развитие получили так называемые ассистирующие репродуктивные технологии (АРТ). При их
- 11. Факторы, повышающие риск: 1. Причины бесплодия: – хронические очаги инфекций, – образование неполноценных половых клеток на
- 12. Предимплантационная пренатальная генетическая диагностика эмбриона, развившегося в результате искусственного оплодотворения (при числе клеток около 10!), определяет
- 13. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА включает два этапа: 1. выявление женщин (семей) с по-вышенным риском неблагоприятно-го, в генетическом плане,
- 14. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА использует ультразвуковую диагностику (и другие виды аппаратной диагностики), оперативную (инвазивную) технику и лабораторные методы
- 15. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Показания к использованию инвазивных методов диагностики: – эхопризнаки хромосомной пато-логии плода – изменения уровней
- 16. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Инвазивные методы пренатальной диагностики позволяют диагно-стировать все формы хромо-сомной патологии плода, опре-делить его пол,
- 17. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Инвазивные методы позволяют провести цитогенетическое исследование тканей плодового происхождения: биопсия хориона (8-12 нед), амниоцентез
- 18. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА как комплекс пренатально-диагностических мероприятий кардинально решает проблему снижения наследственных и врожденных болезней в популяции,
- 19. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА имеет исключительно важное зна-чение при медико-генетическом консультировании, позволяя пере-йти от вероятного к однозначному прогнозированию
- 20. ПОКАЗАНИЯ ДЛЯ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ 1. Возраст матери 35 лет и >; 2. Наличие в семье предыду-щего
- 21. ПОКАЗАНИЯ ДЛЯ ПРЕНАТАЛЬНОЙ ДИАГНОСТИКИ 6. Гемоглобинопатии; 7. Врожденные ошибки метабо-лизма. 8. Различные наследственные заболевания, диагностируемые методом
- 22. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА осуществляется в I и II триместрах беременности, то есть в периоды, когда (в случае
- 23. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА 1. Болезнь должна быть доста-точно тяжелой, чтобы было оправ-дано прерывание беременности; 2. Лечение болезни
- 24. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА 4. Достаточно высокий генети-ческий риск неблагоприятного ис-хода беременности; 5. Семья, которая консульти-руется, должна быть
- 25. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА При организации и развитии системы должны выполняться следующие условия: 1. Диагностические процедуры должны быть
- 26. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА 3. Врачи, владеющие техникой пренатальной диагностики, должны знать вероятность постановки псев-доположительных или ложноотри-цательных диагнозов
- 27. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА 5. Группа специалистов должна строго придерживаться стандартов проведения процедур и анализов, осуществлять текущий контроль
- 28. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Пренатальный скрининг материнских сывороточных факторов (наилучший срок для анализа – 15-20 недель беременности): –
- 29. Хорионический гонадотропин – это гликопротеин, продуцируемый синцитиотрофобластом. Он поддерживает активность желтого тела с 8 дня овуляции
- 30. Хорионический гонадотропин состоит из α- и β-субъединиц. α-субъединица идентична соответствующей в лютеинизирующем, фолликулостимулирующем и тиреотропном гормонах.
- 31. Высокочувствительные методики (например, иммунохемилюминисцентная) позволяют определять очень низкие концентрации ХГЧ (
- 32. Плазменный протеин, связанный с беременностью (РАРР-А – pregnancy associated plasma protein) – это гликопротеин с большой
- 33. В норме с увеличением срока беременности его концентрация постоянно повышается, а при различных патологических состояниях (неразвивающиеся
- 34. В настоящее время РАРР-А является одним из самых изучаемых биохимических маркеров, которому придается большое значение при
- 35. альфа-фетопротеин – это белок, синтезируемый эмбриональной печенью и желточным мешком со второго триместра. Он выделяется в
- 36. Неконъюгированный эстриол – основной эстроген, продуцируемый зародышем. Его предшественник (дегидроэпиандростерона сульфат) синтезируется в надпочечниках плода, затем
- 37. Производство неконъюгированного эстриола ведет к прогрессирую-щему повышению материнского уровня гормона. Составляя только 9% от всех форм
- 38. Оптимальными маркерами в первом триместре беременности являются бета-ХГЧ и PAPP-A Комплексная оценка этих показателей – наилучший
- 39. Измерение в материнской сыворотке бета-ХГЧ вместе с АФП и НЭ представляет собой тройной тест и является
- 40. Соответствие полученного резуль-тата и медианы, определенной для конкретного срока беременности, дает коэффициент отклонения от медианы –
- 41. Протеин S100 - это белок с низкой Мм, который присутствует во многих тканях организма. Генетический код
- 42. Исследования последних лет доказали, что статистически достоверной разницы в количестве S100 в крови матери при здоровом
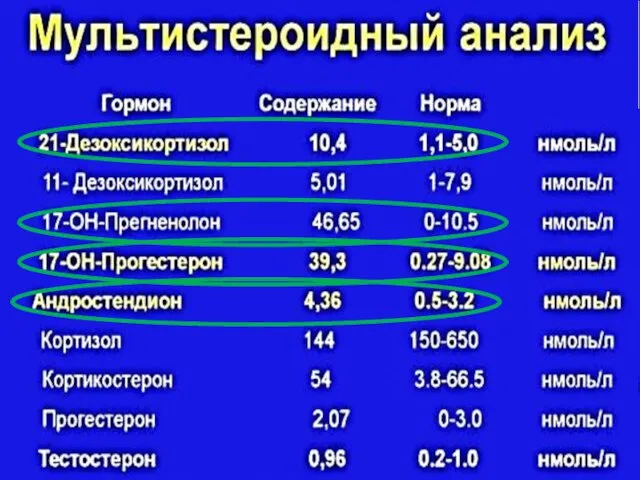
- 43. Диагностика дефицита С21-гидроксилазы (наиболее часто встречающийся ферментативный дефект стероидогенеза; >90%) Фермент гладкой ЭПС – P450C21 Участвует
- 44. Высокая степень гомологии гена и псевдогена, находящихся в непо-средственной близости, способствует нереципрокному спариванию и неравному кроссинговеру
- 45. Мутации в гене CYP 21А2 и формы ВДКН
- 46. Неонатальный скрининг дефицита P450C21
- 47. Пути решения сложных диагностических случаев
- 48. Диагностика недостаточности С21-гидроксилазы (проба с синактеном – 1-24АКТГ) Содержание 17-гидроксипрогестерона через 60 мин после введения в
- 49. Диагностика недостаточности С21-гидроксилазы (проба с синактеном – 1-24АКТГ) У больных с неклассической или поздней формой синдрома
- 59. ФУНКЦИИ УГЛЕВОДОВ ЕНЕРГЕТИЧЕСКАЯ СТРУКТУРНАЯ ЗАЩИТНАЯ БИОСИНТЕТИЧЕСКАЯ РЕГУЛЯТОРНАЯ КОМУНИКАТИВНАЯ ГОМЕОСТАТИЧЕСКАЯ
- 60. АЛАКТАЗИЯ (ГИПОЛАКТАЗИЯ) Распространенность лактазной недостаточности у взрослых: Швеция, Дания – 3%; Финляндия, Швейцария, Россия, Украина –
- 61. КЛАССИФИКАЦИЯ ЛАКТАЗНОЙ НЕДОСТАТОЧНОСТИ 1. Первичная – снижение активности лактазы при морфологически сохраненном энтероците: – врожденная (генетически
- 62. КЛИНИКА АЛАКТАЗИИ (ГИПОЛАКТАЗИИ) – осмотическая диарея после приёма содержащих лактозу продуктов (частый, жидкий, пе-нистый стул с
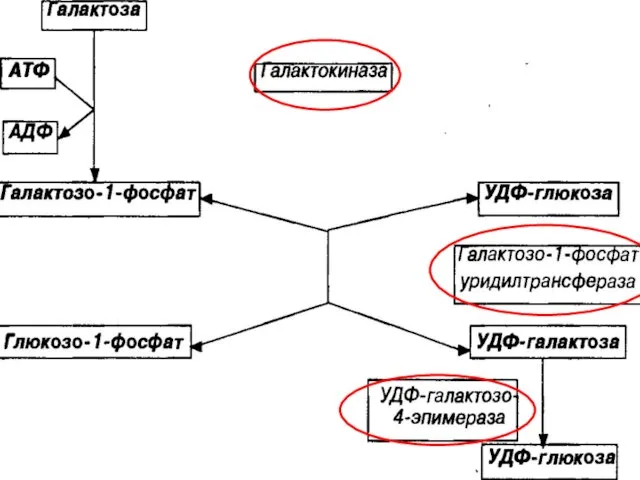
- 63. ГАЛАКТОЗЕМИЯ НАРУШЕНИЯ КЛЕТОЧНОГО МЕТАБОЛИЗМА МОНОСАХАРИДОВ ПРИЧИНЫ: 1. генетический дефект галактозо-1-фосфат-уридилтрансферазы 2. генетический дефект галактокиназы 3. генетический
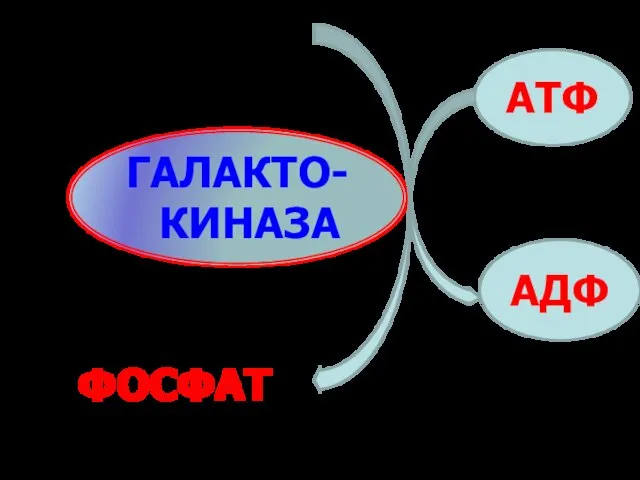
- 65. ГАЛАКТО-КИНАЗА АТФ АДФ ГАЛАКТОЗА ГАЛАКТОЗО-1- ФОСФАТ
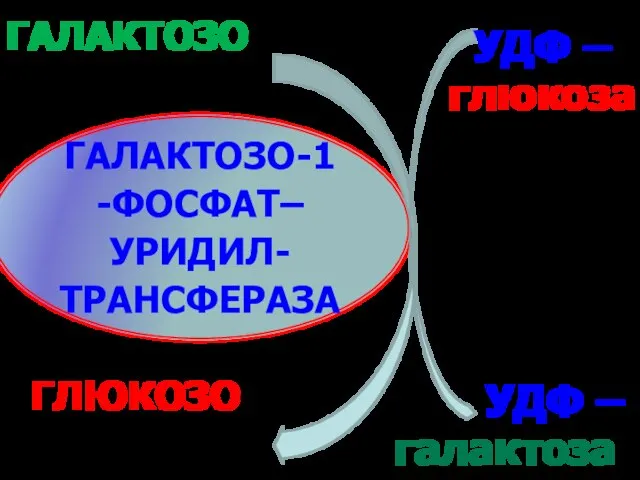
- 66. ГАЛАКТОЗО-1-ФОСФАТ–УРИДИЛ-ТРАНСФЕРАЗА ГАЛАКТОЗО-1- ФОСФАТ ГЛЮКОЗО-1- ФОСФАТ УДФ – галактоза УДФ – глюкоза
- 67. СИМПТОМЫ ГАЛАКТОЗЕМИИ Нарушение усвоения пищи, диарея, рвота, развивающиеся вскоре после рождения. Гепатомегалия, желтуха, асцит; нарушение почечной
- 68. ФРУКТОЗО-1- ФОСФАТ ДИГИДРОКСИАЦЕТОН-3- ФОСФАТ ГЛИЦЕРАЛЬ ФРУКТОЗО-1-ФОСФАТ–АЛЬДОЛАЗА ФРУКТОЗЕМИЯ ПРИЧИНЫ: 1. генетический дефект фруктозо-1-фосфат-альдолазы 2. снижение активности фруктозо-1,6-дифосфат-альдолазы
- 69. ФРУКТОЗО-1,6- ДИФОСФАТ ДИГИДРОКСИАЦЕТОН-3- ФОСФАТ ГЛИЦЕРАЛЬ-3-ФОСФАТ ФРУКТОЗО-1,6-ДИФОСФАТ–АЛЬДОЛАЗА
- 70. СИМПТОМЫ ФРУКТОЗЕМИИ Анорексия, рвота (после введе-ния прикорма), гипотрофия; Гепатомегалия, желтуха; Аминоацидурия, мелитурия; альбуминурия, гипогликемия. У старших
- 71. КЛЕТОЧНЫЙ МЕТАБОЛИЗМ ГЛЮКОЗЫ 3,5 – 5,7 ммоль/л (70 – 100 мг/дл) более 6,2 ммоль/л - гипергликемия
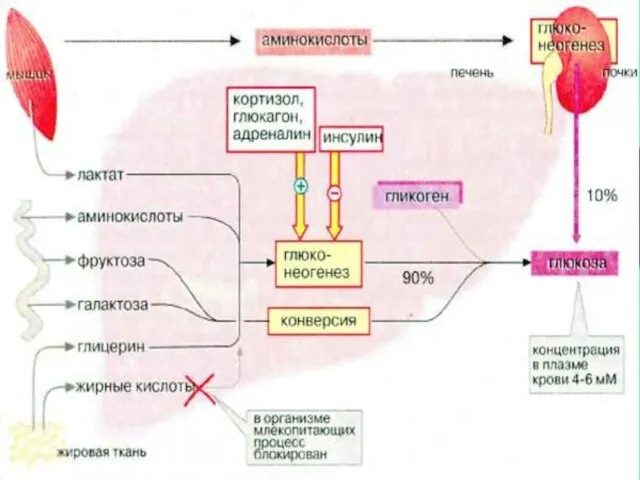
- 72. РЕГУЛЯЦИЯ ОБМЕНА УГЛЕВОДОВ
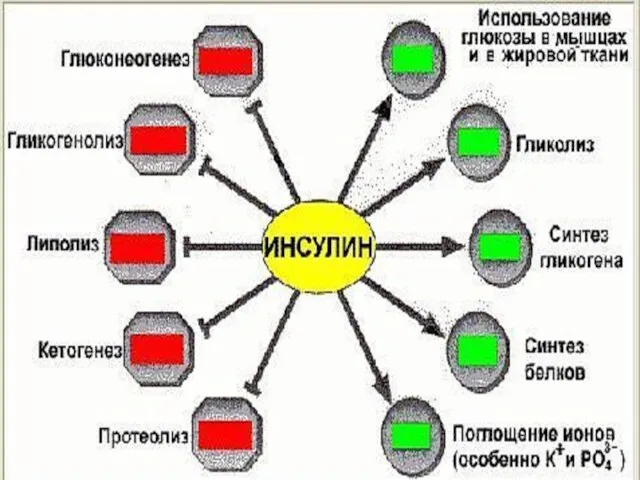
- 73. СПЕКТР ДЕЙСТВИЯ ИНСУЛИНА Активирует поступление глю-козы в клетку. Ускоряет: использование глюкозы в ЦТК синтез гликогена в
- 74. СПЕКТР ДЕЙСТВИЯ ГЛЮКАГОНА Ингибирует все эффекты инсу-лина Ускоряет: протеолиз, гликогенолиз, глю-конеогенез Тормозит синтез белка (про-дукты распада
- 75. При более длительном голо-дании активируется ГИПОФИЗАРНО-ГИПОТАЛАМО-НАДПОЧЕЧНИКОВАЯ СИСТЕМА соматотропный гормон, кортикостероиды адреналин Ускоряется: липолиз (β-окисление жирных кислот);
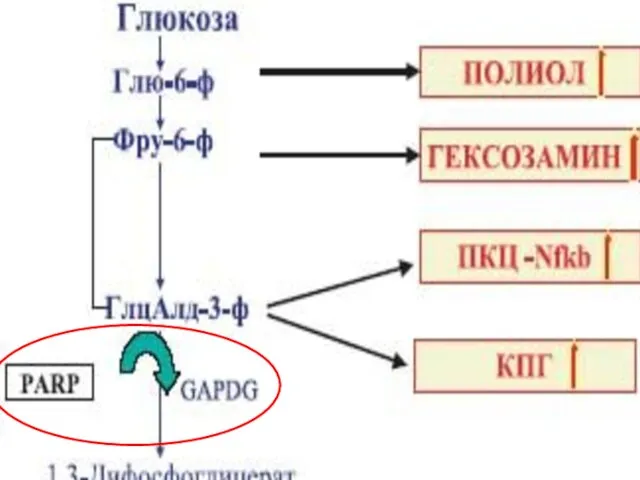
- 76. ПАТОЛОГИЧЕСКИЕ ПУТИ МЕТАБОЛИЗМА ГЛЮКОЗЫ Гипергликемия Избыток супероксид- радикалов Окислительная активация полимеразы полиаденозин-фосфатрибозы Ингибирование глицеральдегид-3-фосфатДГ
- 77. Активация: Альдозоредуктазного пути (накопление сорбитола) Гексозаминового пути (истощение запасов глутатиона) Протеинкиназы С, транс- крипционных факторов и
- 78. МЕТОДЫ ОПРЕДЕЛЕНИЯ ГЛЮКОЗЫ ФЕРМЕНТАТИВНЫЕ (глюкозоксидазный метод) РЕДУКТОМЕТРИЧЕСКИЕ (востанновление металлов) КОЛОРИМЕТРИЧЕСКИЕ (окрашенные продукты реакции)
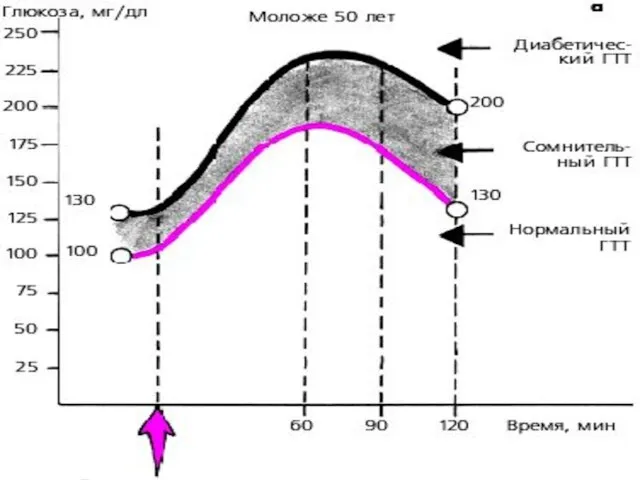
- 79. ГЛЮКОЗОТОЛЕРАНТНЫЕ ТЕСТЫ пероральный (трехдневная диета – по 150 г глюкозы/сут; 75 г глюкозы в стакане теплого
- 80. ГЛЮКОЗОТОЛЕРАНТНЫЕ ТЕСТЫ
- 81. Сахарный диабет достоверен при уровне глюкозы: натощак – более 7,2 ммоль/л и через 2 часа после
- 82. НАРУШЕНИЯ ОБМЕНА ПОЛИСАХАРИДОВ (БОЛЕЗНИ НАКОПЛЕНИЯ) ГЛИКОГЕНОЗЫ МУКОПОЛИСАХАРИДОЗЫ ГЛИКОЛИПИДОЗЫ ГЛИКОПРОТЕИНОЗЫ
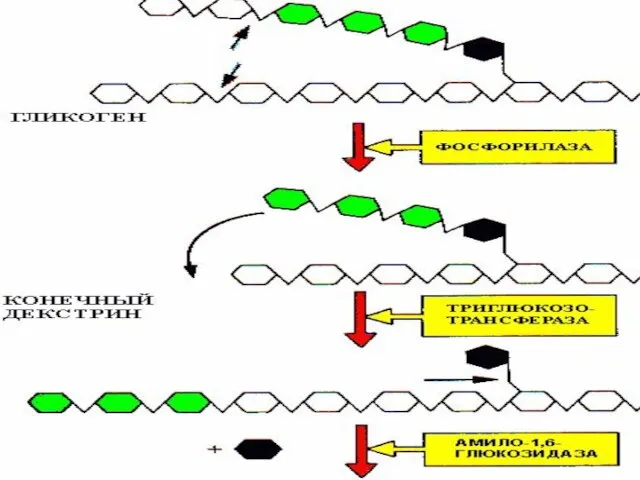
- 83. НАРУШЕНИЯ ОБМЕНА ПОЛИСАХАРИДОВ АГЛИКОГЕНОЗ (НЕДОСТАТОЧНОСТЬ ГЛИКОГЕНСИНТЕТАЗЫ) Пониженное содержание гликогена в печени Болезнь ГИРКЕ (НЕДОСТАТОЧНОСТЬ ГЛ-6-ФОСФАТАЗЫ –
- 84. НАРУШЕНИЯ ОБМЕНА ПОЛИСАХАРИДОВ
- 86. Скачать презентацию










































































 Психопатология. Ощущение
Психопатология. Ощущение Клиникалық диагнозды негiздеу
Клиникалық диагнозды негiздеу Питание женщины во время беременности
Питание женщины во время беременности Ощущения
Ощущения Практика графологического исследования
Практика графологического исследования Заболевания глотки. Абсцессы глотки
Заболевания глотки. Абсцессы глотки Система ЭКМО при кардиогенном шоке
Система ЭКМО при кардиогенном шоке Инфузионная терапия и паллиативная медицина
Инфузионная терапия и паллиативная медицина Полиграф. Основная схема проведения полиграфной проверки
Полиграф. Основная схема проведения полиграфной проверки Клинические состояния при политравме
Клинические состояния при политравме Клиническая физиология и инструментальная диагностика заболеваний мочевыделительной системы
Клиническая физиология и инструментальная диагностика заболеваний мочевыделительной системы Кейс стади әдісі
Кейс стади әдісі Синдром Дауна
Синдром Дауна Эпилепсия. Первая помощь во время приступов эпилепсии
Эпилепсия. Первая помощь во время приступов эпилепсии Синдром слабости синусового узла. Синусовая брадикардия
Синдром слабости синусового узла. Синусовая брадикардия Фармацевтикалық өндіріс әсеріне қарсы тұру
Фармацевтикалық өндіріс әсеріне қарсы тұру Духовнонравственное воспитание. Способы регуляции отношений между людьми
Духовнонравственное воспитание. Способы регуляции отношений между людьми Диагностика нарушений осанки
Диагностика нарушений осанки Никотинге тәуелділік. Ұшатын иісі бар заттарға тәуелділік. Салыстырмалы жасқа байланысты ерекшеліктері
Никотинге тәуелділік. Ұшатын иісі бар заттарға тәуелділік. Салыстырмалы жасқа байланысты ерекшеліктері Подготовка к публичному выступлению
Подготовка к публичному выступлению Гигиенические требования к детской одежде и обуви
Гигиенические требования к детской одежде и обуви Паротитная инфекция. Тест
Паротитная инфекция. Тест Лептоспироз. Фазы и формы
Лептоспироз. Фазы и формы Патология тромбоцитарного звена гемостаза. Коагулопатии
Патология тромбоцитарного звена гемостаза. Коагулопатии Санитарно-гигиенические требования к работе пищеблока дошкольных образовательных организациях. Личная гигиена персонала
Санитарно-гигиенические требования к работе пищеблока дошкольных образовательных организациях. Личная гигиена персонала Регуляторы функции Френкеля
Регуляторы функции Френкеля Злокачественные опухоли женских половых органов
Злокачественные опухоли женских половых органов Комплексная оценка состояния здоровья детей. Лекция №1
Комплексная оценка состояния здоровья детей. Лекция №1